Miotomia endoscópica peroral (POEM) para acalasia
Main Text
Table of Contents
A acalasia, um distúrbio primário da motilidade do esôfago, é o resultado do relaxamento inadequado do esfíncter esofágico inferior e tem uma incidência que varia de 1 a 6 em 100.000. O trânsito prejudicado de alimentos e líquidos do esôfago para o estômago resulta em sintomas de disfagia, regurgitação, plenitude/dor retroesternal e perda de peso. Os sintomas podem ser controlados com uma variedade de terapia médica ou processual. No entanto, os melhores resultados são obtidos com o tratamento cirúrgico com miotomia. A miotomia endoscópica peroral (POEM) surgiu como uma maneira menos invasiva de realizar uma miotomia e proporciona alívio da disfagia comparável à miotomia laparoscópica de Heller – o padrão atual de terapia cirúrgica para acalasia.
A acalasia é um distúrbio primário da motilidade do esôfago com uma incidência variando de 1 a 6 em 100.000. 1,2 A acalasia é decorrente do relaxamento inadequado do esfíncter esofágico inferior (EEI), resultando em trânsito prejudicado de um bolo alimentar do esôfago para o estômago. Consequentemente, o peristaltismo no esôfago é prejudicado com um aumento resultante nas contrações simultâneas do esôfago com menor amplitude contrátil. algarismo
Acredita-se que a fisiopatologia da acalasia seja devida à degeneração dos gânglios do plexo mioentérico esofágico. 2 A hipertensão no EEI se desenvolve com subsequente dilatação do esôfago e retenção de alimentos, líquidos e saliva no esôfago. Como resultado, os pacientes geralmente apresentam disfagia, regurgitação e dor ou plenitude retroesternal. Muitos sintomas se desenvolvem lentamente e o tempo médio para o diagnóstico é de aproximadamente 4 a 5 anos. 1
A paciente é uma mulher de 56 anos com história médica pregressa de obesidade e acalasia tipo 1 que apresentou dois anos de disfagia associada a sólidos. Nos últimos seis meses, sua disfagia progrediu; Ela agora estava experimentando disfagia com líquidos. Após uma refeição, ela experimentou uma sensação de plenitude retroesternal que foi aliviada pela vômito. Ela não apresentava queixas de perda de peso ou regurgitação.
É importante observar que o sintoma manifesto mais comum da acalasia é a disfagia de sólidos (experimentada por até 90% dos pacientes) e líquidos (85% dos pacientes). 1
O exame físico para acalasia é em grande parte inespecífico, com a história da doença atual oferecendo maior percepção do diagnóstico potencial de acalasia e outros distúrbios da motilidade esofágica. Dependendo do tempo que o paciente apresenta sintomas, os pacientes podem apresentar sinais de perda de peso.
Neste caso particular, o exame físico do paciente foi praticamente normal. Ela tinha boa aparência, mas obesa, com um índice de massa corporal (IMC) de 36. Seu abdômen era macio, não distendido e não sensível.
Uma vez que a história clínica tenha levantado o índice de suspeita de acalasia, várias modalidades de imagem são usadas para confirmar o diagnóstico.
A esofagogastroduodenoscopia (EGD) é essencial para descartar outras causas de obstrução mecânica no esôfago distal, como malignidade ou estenose péptica, que poderiam produzir sintomas de pseudoacalasia. Ambos os diagnósticos alternativos podem mimetizar os sintomas da acalasia, mas não são tratados com miotomia. A exclusão de neoplasias malignas infiltrantes do esôfago ou da cárdia gástrica é de suma importância na avaliação de um paciente com suspeita de acalasia. Além disso, a EGD é útil para avaliar a mucosa em busca de quaisquer alterações inflamatórias da mucosa que possam afetar o manejo.
A manometria esofágica é extremamente útil para diferenciar a acalasia de outros distúrbios da motilidade esofágica. A manometria pode ser realizada como manometria convencional (CM) com traçado de linha ou como manometria de alta resolução (HRM) com topografia de pressão esofágica. A HRM fornece medições de pressão em intervalos de aproximadamente 1 cm no esôfago em comparação com os intervalos de 3 a 5 cm de MC. A maior resolução da GRH permitiu que os médicos identificassem três subtipos de acalasia (com base na Classificação de Chicago3): 1) Aperistálico, 2) Pressurização pan-esofágica, 3) Peristaltismo espástico. 4
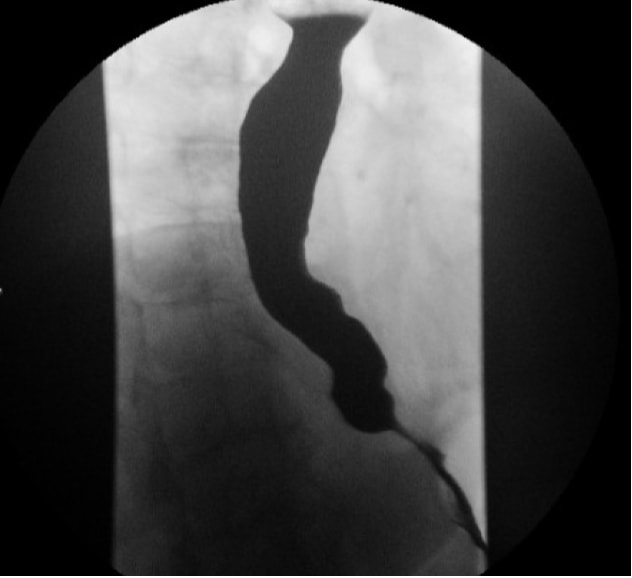
O esofagograma com contraste (p. ex., deglutição de bário) permite uma avaliação das alterações anatômicas no esôfago resultantes da acalasia, como tortuosidade, angulação e grau de dilatação. A aparência clássica de "bico de pássaro" do esôfago (Fig. 1) é freqüentemente vista na acalasia. O esvaziamento temporizado de bário do esôfago é uma modalidade muito útil para quantificar a obstrução do fluxo de saída antes e depois da intervenção terapêutica.
Como discutido anteriormente, a fisiopatologia subjacente da acalasia é devida ao não relaxamento do EEI. À medida que a doença progride, a dilatação do esôfago é exacerbada; Um volume maior de alimentos, líquidos, saliva e ar pode ser retido no esôfago. À medida que a dilatação do esôfago piora, o esôfago também pode se tornar tortuoso. Os sintomas progridem da disfagia inicial para regurgitação e dor torácica retroesternal. Pacientes com doença grave desenvolvem perda de peso como consequência de sua disfagia. Além disso, a irritação da mucosa por partículas retidas no esôfago pode levar à inflamação da mucosa e pode contribuir para o aumento de 16 vezes do risco de câncer de esôfago observado em pacientes com acalasia. 5
A dilatação pneumática endoscópica é uma das primeiras opções para o tratamento da acalasia, mas muitas vezes requer vários tratamentos e apresenta risco de perfuração.
A injeção endoscópica intraesfincteriana de toxina botulínica também demonstrou ter algum efeito no alívio dos sintomas de disfagia na acalasia. No entanto, os efeitos diminuem dentro de um ano, e a injeção recorrente ou outras formas de tratamento são necessárias para continuar o alívio sintomático. 6 A terapia botulínica é amplamente reservada para pacientes que são incapazes de tolerar o tratamento cirúrgico.
A miotomia de Heller, que envolve a divisão das camadas musculares do esôfago, está associada a melhores resultados a longo prazo no tratamento da acalasia do que a dilatação pneumática ou a injeção botulínica. 7,8
A miotomia endoscópica peroral (POEM) tem sido cada vez mais utilizada para tratar a acalasia. O POEM divide endoscopicamente as fibras musculares do EEI de forma semelhante à miotomia laparoscópica de Heller, mas a via de acesso é menos invasiva, pois não é necessário usar incisões ou trocartes.
Os riscos e benefícios da POEM versus miotomia laparoscópica de Heller foram discutidos com o paciente. O paciente foi diagnosticado com acalasia tipo I, para a qual se espera que a miotomia POEM ou Heller tenha resultados semelhantes. Dado que o paciente era relativamente jovem e saudável, sem evidência de inflamação da mucosa ou doença em sua endoscopia digestiva alta, esperava-se que o paciente tivesse melhores resultados com o tratamento cirúrgico de sua acalasia do que com a dilatação pneumática.
As contraindicações para a realização do POEM incluem história prévia de cirurgia esofágica, hipertensão portal e coagulopatia.
A Cirurgia Endoscópica Transluminal de Orifício Natural (NOTES) desenvolveu-se à medida que cirurgiões e endoscopistas minimamente invasivos procuravam encontrar métodos menos invasivos para o tratamento cirúrgico da doença. Embora vários procedimentos e rotas do NOTES tenham se mostrado seguros, viáveis e reprodutíveis na prática clínica, o POEM é talvez o procedimento NOTES mais amplamente realizado no momento, após anos de desenvolvimento e pesquisa sobre sua segurança, bem como sua eficácia a curto e longo prazo. 9
O POEM foi desenvolvido pela primeira vez no Japão em 200810 (e posteriormente introduzido nos EUA em 20109) como uma alternativa à miotomia laparoscópica de Heller (LHM) para o tratamento da acalasia. Embora um ensaio clínico randomizado controlado com poder adequado ainda não tenha sido publicado comparando os desfechos do POEM com o LHM, estudos observacionais prospectivos estabeleceram que as taxas de alívio da disfagia após o POEM variam de 83% a 89% com remissão dos sintomas em um ano. 11 Mais objetivamente, o POEM resultou em uma redução da pressão média do EEI em 62%. 12,13 Assim como na miotomia aberta e laparoscópica, a chave para o sucesso do tratamento cirúrgico da acalasia com POEM é dividir completamente todas as fibras musculares circulares do esôfago para permitir o relaxamento do EEI.
No pré-operatório, os médicos podem calcular um escore de Eckardt, uma pesquisa qualitativa que avalia a gravidade dos sintomas com base no grau de disfagia, duração dos sintomas e frequência de sintomas como regurgitação. 14 Tais escores podem ser utilizados para padronizar a comparação dos sintomas antes e após o POEM,12,13 e alguns estudos demonstraram uma redução de até 87% nos escores após o POEM. 12
As abordagens não cirúrgicas para acalasia têm taxas variadas de sucesso com perfis de risco variáveis para complicações. O menos eficaz é a terapia médica sozinha. Medicamentos como bloqueadores dos canais de cálcio e nitratos de ação prolongada funcionam facilitando o relaxamento do músculo liso para diminuir a pressão do EEI. No entanto, os efeitos são de ação curta (variando de 30 a 120 minutos) e compensados por efeitos colaterais farmacológicos, como hipotensão ou dor de cabeça. 15 A dilatação pneumática endoscópica requer intervenção repetida e gradual para atingir taxas de alívio dos sintomas próximas às do LHM. Além disso, a dilatação está associada a um risco de 1,9% de perfuração esofágica, mesmo quando realizada por endoscopistas experientes. 16
Uma recente revisão sistemática e metanálise comparando LHM e POEM constatou que o alívio da disfagia em 12 meses foi melhor em pacientes submetidos a POEM (93,5% de alívio) versus LHM (91%) e que a diferença persistiu em 24 meses (POEM 92,7% vs. LHM 90%). 17 Os pacientes submetidos à POEM eram mais propensos a desenvolver sintomas de doença do refluxo gastrointestinal (DRGE), bem como achados endoscópicos de DRGE, como esofagite (POEM 47,5% vs. LHM 11,1%), mas todos os pacientes com LHM incluídos neste estudo também haviam sido submetidos a uma fundoplicatura. 17 Em pacientes submetidos à DPO e que desenvolvem DRGE, uma fundoplicatura laparoscópica pode ser realizada se os sintomas não forem controlados apenas com terapia farmacológica.
Em nossa instituição, obtemos um esofagograma com contraste no primeiro dia de pós-operatório para descartar vazamentos e avaliar a passagem do contraste do esôfago para o estômago. Também mantemos os pacientes em dieta líquida durante a primeira semana após a cirurgia, uma vez que o edema pós-operatório pode afetar a passagem de alimentos sólidos. Após uma semana, os pacientes são liberados para retomar uma dieta regular com alimentos sólidos. O acompanhamento de rotina é programado para duas semanas, três a seis meses e um ano após a cirurgia. Prescrevemos rotineiramente terapia de supressão ácida com inibidores da bomba de prótons (IBP) para pacientes pós-operatórios por um período mínimo de um ano. Se os pacientes desejarem interromper o IBP em um ano, realizamos um estudo de pH para avaliar a DRGE.
O esofagograma pós-operatório deste paciente não apresentou nada digno de nota, e o paciente recebeu alta com dieta líquida por uma semana. Ela progrediu sem problemas para uma dieta sólida. Seu acompanhamento pós-operatório não foi digno de nota e ela continua bem.
Usamos um endoscópio HD de visão frontal, faca TT KD-640L (Olympus, Tóquio, Japão), Transparent Cap MH-588 (Olympus, Tóquio, Japão) e gerador VIO 300D ERBE (Tubingen, Alemanha).
Os Drs. Meireles e Rattner são consultores da Olympus. Os Drs. Meireles e Hashimoto receberam financiamento do Natural Orifice Consortium for Assessment and Research (NOSCAR). O Dr. Hashimoto é parcialmente financiado pela Bolsa de Pesquisa de Educação e Simulação Cirúrgica MGH Edward D. Churchill e pelo Instituto Nacional de Diabetes e Doenças Digestivas e Renais (Grant #: T32DK007754-17).
O paciente referido neste artigo em vídeo deu seu consentimento informado para ser filmado e está ciente de que informações e imagens serão publicadas online.
References
- Burakoff R, Chan WW. Visão geral dos distúrbios da motilidade esofágica. In: Sugarbaker DJ, Bueno R, Colson YL, Jaklitsch M, Krasna MJ, Mentzer S, eds. Cirurgia Torácica Adulta. 2ª ed. Nova York, NY: McGraw-Hill Education; 2015.
- Jobe BA, Hunter JG, Watson DI. Hérnia de esôfago e diafragma. In: Brunicardi FC, Andersen DK, Billiar TR, et al, eds. Princípios de Cirurgia de Schwartz. 10ª ed. Nova York, NY: McGraw-Hill Education; 2014.
- Bredenoord AJ, Fox M, Kahrilas PJ, Pandolfino JE, Schweizer W, Smout AJ; Grupo de Trabalho Internacional de Manometria de Alta Resolução. Critérios de classificação de Chicago de distúrbios da motilidade esofágica definidos em topografia de pressão esofágica de alta resolução. Neurogastroenterol Motil. 2012; 24(Supl 1):57-65. DOI:10.1111/j.1365-2982.2011.01834.x.
- Rohof WO, Salvador R, Annese V, et al. Os resultados do tratamento para acalasia dependem do subtipo manométrico. Gastroenterologia. 2013; 144(4):718-725. DOI:10.1053/j.gastro.2012.12.027.
- Sandler RS, Nyrén O, Ekbom A, Eisen GM, Yuen J, Josefsson S. O risco de câncer de esôfago em pacientes com acalasia: um estudo de base populacional. JAMA. 1995; 274(17):1359-1362. DOI:10.1001/jama.1995.03530170039029.
- Pasricha PJ, Ravich WJ, Hendrix TR, Sostre S, Jones B, Kalloo AN. Toxina botulínica intraesfincteriana para o tratamento da acalasia. N Engl J Med. 1995; 332(12):774-778. DOI:10.1056/NEJM199503233321203.
- Zaninotto G, Annese V, Costantini M, et al. Ensaio controlado randomizado de toxina botulínica versus miotomia laparoscópica de Heller para acalasia esofágica. Ann Surg. 2004; 239(3):364-370. DOI:10.1097/01.sla.0000114217.52941.c5.
- Urbach DR, Hansen PD, Khajanchee YS, Swanstrom LL. Uma análise de decisão da abordagem inicial ideal para acalasia: miotomia laparoscópica de Heller com fundoplicatura parcial, miotomia toracoscópica de Heller, dilatação pneumática ou injeção de toxina botulínica. J Gastrointest Surg. 2001; 5(2):192-205. DOI:10.1016/S1091-255X(01)80033-0.
- Horgan S, Meireles OR, Jacobsen GR, et al. Ampla utilização clínica do NOTES: é seguro? Surg Endosc. 2013; 27(6):1872-1880. DOI:10.1007/S00464-012-2736-Z.
- Inoue H, Minami H, Satodate H, Kudo SE. Primeira experiência clínica de miotomia esofágica endoscópica submucosa para acalasia esofágica sem incisão na pele. Gastrointest Endosc. 2009; 69(5):AB122. DOI:10.1016/j.gie.2009.03.133.
- Von Renteln D, Fuchs KH, Fockens P, et al. Miotomia endoscópica peroral para o tratamento da acalasia: um estudo multicêntrico prospectivo internacional. Gastroenterologia. 2013; 145(2):309-311.e3. DOI:10.1053/j.gastro.2013.04.057.
- Inoue H, Minami H, Kobayashi Y, et al. Miotomia endoscópica peroral (POEM) para acalasia esofágica. Endoscopia. 2010; 42(4):265-271. DOI:10.1055/s-0029-1244080.
- Swanstrom LL, Kurian A, Dunst CM, Sharata A, Bhayani N, Rieder E. Resultados a longo prazo de uma miotomia endoscópica para acalasia: o procedimento POEM. Ann Surg. 2012; 256(4):659-667. DOI:10.1097/SLA.0b013e31826b5212.
- Eckardt AJ, Eckardt VF. Estratégias de tratamento e vigilância na acalasia: uma atualização. Nat Rev Gastroenterol Hepatol. 2011; 8(6):311-319. DOI:10.1038/nrgastro.2011.68.
- Vaezi MF, Richter JE. Terapias atuais para acalasia: comparação e eficácia. J Clin Gastroenterol. 1998; 27(1):21-35. DOI:10.1097/00004836-199807000-00006.
- Vaezi MF, Pandolfino JE, Vela MF. Diretriz clínica ACG: diagnóstico e tratamento da acalasia. Am J Gastroenterol. 2013; 108(8):1238-1249. DOI:10.1038/ajg.2013.196.
- Schlottmann F, Luckett DJ, Fine J, Shaheen NJ, Patti MG. Miotomia laparoscópica de Heller versus miotomia endoscópica peroral (POEM) para acalasia: uma revisão sistemática e meta-análise. Ann Surg. 2018; 267(3):451-460. DOI:10.1097/SLA.00000000000002311.
Cite this article
Hashimoto D, Meireles OR, Rattner D. Miototomia endoscópica peroral (POEM) para acalasia. J Med Insight. 2022; 2022(127). DOI:10.24296/jomi/127.