Miotomia endoscopica perorale (POEM) per l'achalasia
Main Text
Table of Contents
L'achalasia, un disturbo primario della motilità dell'esofago, è il risultato di un rilassamento improprio dello sfintere esofageo inferiore e ha un'incidenza che varia da 1 a 6 su 100.000. Il compromesso del trasporto di cibo e liquido dall'esofago allo stomaco provoca sintomi di disfagia, rigurgitazione, pienezza/dolore retrosternale e perdita di peso. I sintomi possono essere gestiti con una gamma di terapie mediche o procedurali. Tuttavia, i migliori risultati si ottengono con la gestione chirurgica con miotomia. La miotomia endoscopica perorale (POEM) è emersa come un metodo meno invasivo per eseguire una miotomia e offre un sollievo dalla disfagia paragonabile alla miotomia di Heller laparoscopica – l'attuale standard di terapia chirurgica per l'achalasia.
L'achalasia è un disturbo primario della motilità dell'esofago con un'incidenza che varia da 1 a 6 su 100.000. 1,2 L'achalasia è dovuta a un rilassamento inappropriato dello sfintere esofageo inferiore (LES), che comporta un compromesso del passaggio di un bolo alimentare dall'esofago allo stomaco. Di conseguenza, il peristaltismo nell'esofago è compromesso con un conseguente aumento delle contrazioni simultanee dell'esofago con un'ampiezza contrattile più bassa. 2
Si ritiene che la fisiopatologia dell'achalasia sia dovuta alla degenerazione dei gangli del plesso mienterico esofageo. 2 L'ipertensione nel LES si sviluppa con la successiva dilatazione dell'esofago e la ritenzione di cibo, liquidi e saliva nell'esofago. Di conseguenza, i pazienti solitamente sperimentano disfagia, rigurgitazione e dolore o sensazione di pienezza retrosternale. Molti sintomi si sviluppano lentamente e il tempo medio per la diagnosi è di circa 4–5 anni. 1
La paziente è una donna di 56 anni con una storia medica passata di obesità e achalasia di tipo 1, che si è presentata con due anni di disfagia associata ai solidi. Negli ultimi sei mesi, la sua disfagia era peggiorata; Ora stava vivendo disfagia con i liquidi. Dopo un pasto, ha provato una sensazione di pienezza retrosternale che è stata alleviata dalla vesmio. Non si è lamentata di perdita di peso o rigurgitazione.
Da notare che il sintomo più comune che si presenta nell'acalasia è la disfagia dei solidi (sperimentata fino al 90% dei pazienti) e dei liquidi (85% dei pazienti). 1
L'esame fisico per l'achalasia è in gran parte aspecifico, con la storia della malattia attuale che offre una maggiore comprensione della possibile diagnosi di acalasia e altri disturbi della motilità esofagea. A seconda del tempo in cui il paziente presenta i sintomi, i pazienti possono mostrare segni di perdita di peso.
In questo caso particolare, l'esame fisico del paziente è stato in gran parte insignificante. Aveva un aspetto valido ma obesa, con un indice di massa corporea (BMI) di 36. Il suo addome era morbido, non disteso e non dolorante.
Una volta che la storia clinica ha aumentato l'indice di sospetto per l'achalasia, vengono utilizzate diverse modalità di imaging per confermare la diagnosi.
L'esofagogastroduodenoscopia (EGD) è essenziale per escludere altre cause di ostruzione meccanica nell'esofago distale, come la malignità o la stenosi peptica, che potrebbero causare sintomi di pseudoachalasia. Entrambe queste diagnosi alternative possono imitare i sintomi dell'acalasia ma non sono gestite con la miotomia. Escludere le malignità infiltranti dell'esofago o del cardio gastrico è di fondamentale importanza nella valutazione di un paziente con sospetta acalasia. Inoltre, l'EGD è utile per valutare la mucosa alla ricerca di eventuali cambiamenti infiammatori mucosi che possano influire sulla gestione.
La manometria esofagea è estremamente utile per differenziare l'acalasia da altri disturbi della motilità esofagea. La manometria può essere eseguita sia come manometria convenzionale (CM) con tracciamento delle linee sia come manometria ad alta risoluzione (HRM) con topografia a pressione esofagea. La HRM fornisce misurazioni della pressione a intervalli di circa 1 cm lungo l'esofago rispetto agli intervalli di 3–5 cm del CM. La maggiore risoluzione della HRM ha permesso ai clinici di identificare tre sottotipi di acalasia (basandosi sulla ChicagoClassification 3): 1) Aperistalsi, 2) Pressurizzazione panesofagea, 3) Peristalsi spastica. 4
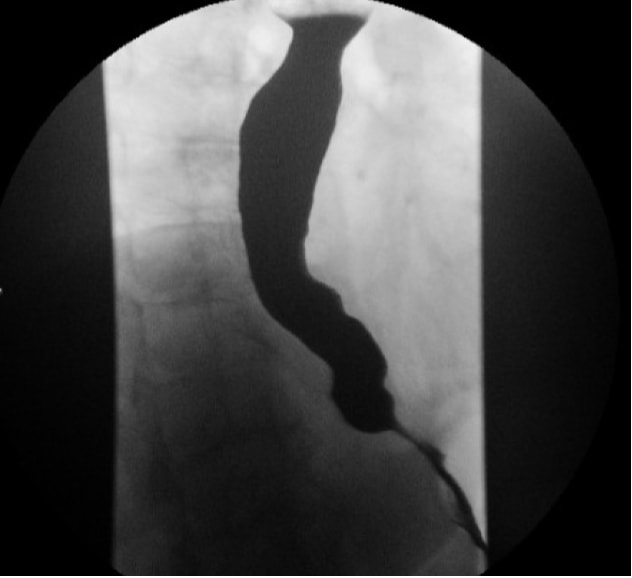
L'esofagramma a contrasto (ad esempio, deglutizione con bario) consente di valutare i cambiamenti anatomici dell'esofago derivanti dall'achalasia, come tortuosità, angolazione e grado di dilatazione. L'aspetto classico a "becco d'uccello" dell'esofago (Fig. 1) è frequentemente osservato nell'achalasia. Lo svuotamento temporizzato del bario dall'esofago è una modalità molto utile per quantificare l'ostruzione del flusso sia prima che dopo l'intervento terapeutico.
Come già discusso, la fisiopatologia sottostante dell'acalasia è dovuta alla mancata rilassamento della LES. Con il progredire della malattia, la dilatazione dell'esofago si aggrava; Un volume maggiore di cibo, liquidi, saliva e aria può essere trattenuto all'interno dell'esofago. Con il peggioramento della dilatazione dell'esofago, anche l'esofago può diventare tortuoso. I sintomi progredissero dalla disfagia iniziale a rigurgito e dolore toracico retrosternale. I pazienti con malattia grave sviluppano una perdita di peso a causa della loro disfagia. Inoltre, l'irritazione della mucosa dovuta alle particelle trattenute nell'esofago può portare a infiammazione mucosa e può contribuire al rischio di cancro esofageo di 16 volte maggiore osservato nei pazienti con achalasia. 5
La dilatazione pneumatica endoscopica è una delle prime opzioni per il trattamento dell'achalasia, ma spesso richiede più trattamenti e comporta un rischio di perforazione.
L'iniezione endoscopica intrasfinterica di tossina botulina ha inoltre dimostrato di avere un certo effetto nell'alleviare i sintomi della disfagia nell'achalasia. Tuttavia, gli effetti diminuiscono entro un anno e sono necessarie iniezioni ricorrenti o altre forme di trattamento per continuare il sollievo sintomatico. 6 La terapia botulinica è in gran parte riservata ai pazienti che non tollerano la gestione chirurgica.
La miotomia di Heller, che comporta la divisione degli strati muscolari dell'esofago, è associata a risultati migliori a lungo termine nella gestione dell'achalasia rispetto alla dilatazione pneumatica o all'iniezione di botulina. 7,8
La miotomia endoscopica perorale (POEM) è stata sempre più utilizzata per trattare l'achalasia. POEM divide endoscopicamente le fibre muscolari del LES in modo simile alla miotomia di Heller laparoscopica, ma la via di accesso è meno invasiva poiché non sono necessarie incisioni o trocari.
Con il paziente sono stati discussi i rischi e i benefici della miotomia di Heller laparoscopica. Al paziente è stata diagnosticata un'achalasia di tipo I, per la quale sia POEM che miotomia di Heller dovrebbero avere esiti simili. Dato che il paziente era relativamente giovane e sano, senza evidenza di infiammazione o malattia mucosa durante la sua endoscopia superiore, ci si aspettava che il paziente ottenesse risultati migliori dalla gestione chirurgica dell'acalasia rispetto alla dilatazione pneumatica.
Le controindicazioni alla esecuzione del POEM includono una storia precedente di chirurgia esofagea, ipertensione portale e coagulopatia.
La Chirurgia Endoscopica Transluminale a Orifizio Naturale (NOTES) si è sviluppata mentre chirurghi e endoscopisti minimamente invasivi cercavano metodi meno invasivi per la gestione chirurgica delle malattie. Sebbene diverse procedure e percorsi NOTES si siano dimostrati sicuri, fattibili e riproducibili nella pratica clinica, POEM è forse la procedura NOTES più ampiamente eseguita al momento, dopo anni di sviluppo e ricerca sulla sua sicurezza e sulla sua efficacia a breve e lungo termine. 9
POEM è stato sviluppato per la prima volta in Giappone nel 200810 (e successivamente introdotto negli Stati Uniti nel 20109) come alternativa alla miotomia Heller laparoscopica (LHM) per la gestione dell'achalasia. Sebbene non sia ancora stato pubblicato uno studio controllato randomizzato adeguatamente potente che confronti gli esiti di POEM con LHM, studi osservazionali prospettici hanno stabilito che i tassi di sollievo dalla disfagia dopo POEM variano dall'83% all'89% con remissione dei sintomi a un anno. 11 Più oggettivamente, POEM ha portato a una riduzione della pressione media LES del 62%. 12,13 Come per la miotomia aperta e laparoscopica, la chiave per un trattamento chirurgico efficace dell'achalasia con POEM è dividere completamente tutte le fibre muscolari circolari dell'esofago per consentire il rilassamento del LES.
Preoperatoriamente, i clinici possono calcolare un punteggio di Eckardt, un'indagine qualitativa che valuta la gravità dei sintomi in base al grado di disfagia, alla durata dei sintomi e alla frequenza di sintomi come il rigurgitazione. 14 Questi punteggi possono essere utilizzati per standardizzare il confronto dei sintomi prima e dopo POEM,12,13 e alcuni studi hanno dimostrato una riduzione fino all'87% dei punteggi dopo POEM. 12
Gli approcci non chirurgici per l'acalasia presentano tassi di successo variabili con profili di rischio variabili per le complicazioni. La meno efficace è la sola terapia medica. Farmaci come i bloccanti dei canali calciici e i nitrati a lunga azione agiscono facilitando il rilassamento dei muscoli lisci per abbassare la pressione del LES. Tuttavia, gli effetti sono a breve durata (da 30 a 120 minuti) e compensati da effetti collaterali farmacologici come ipotensione o mal di testa. 15 La dilatazione pneumatica endoscopica richiede interventi ripetuti e graduali per ottenere tassi di sollievo dei sintomi vicini a quelli della LHM. Inoltre, la dilatazione è associata a un rischio dell'1,9% di perforazione esofagea anche quando eseguita da endoscopisti esperti. 16
Una recente revisione sistematica e meta-analisi che ha confrontato LHM e POEM ha rilevato che il sollievo della disfagia a 12 mesi è stato migliore nei pazienti sottoposti a POEM (93,5% di sollievo) rispetto a LHM (91%) e che la differenza persisteva a 24 mesi (POEM 92,7% vs. LHM 90%). 17 I pazienti sottoposti a POEM avevano maggiori probabilità di sviluppare sintomi di reflusso gastrointestinale (GERD) e riscontri endoscopici di GERD come l'esofagite (POEM 47,5% vs. LHM 11,1%), ma tutti i pazienti con LHM inclusi in questo studio avevano anche subito una fundoplicazione. 17 Nei pazienti che sottopongono POEM e sviluppano GERD, può essere eseguita una fundoplicatura laparoscopica se i sintomi non sono controllati solo con la terapia farmacologica.
Nel nostro istituto, effettuiamo un esofagogramma con contrasto il primo giorno post-operatorio per escludere perdite e valutare il passaggio del contrasto dall'esofago allo stomaco. Manteniamo inoltre i pazienti con una dieta liquida per la prima settimana dopo l'intervento, poiché l'edema post-operatorio può influire sul passaggio dei cibi solidi. Dopo una settimana, i pazienti sono autorizzati a riprendere una dieta regolare con cibi solidi. Il controllo di routine è programmato tra due settimane, tre o sei mesi e un anno dopo l'intervento. Prescriviamo regolarmente la terapia di soppressione acida con inibitori della pompa protonica (PPI) ai pazienti postoperatori per un minimo di un anno. Se i pazienti desiderano interrompere il PPI dopo un anno, eseguiamo uno studio del pH per valutare la presenza di GERD.
L'esofagogramma post-operatorio di questo paziente è stato poco rilevante e il paziente è stato dimesso con una dieta liquida per una settimana. È passata senza problemi a una dieta solida. Il controllo post-operatorio è stato tranquillo e continua ad andare bene.
Abbiamo utilizzato un endoscopio HD a vista frontale, un coltello TT KD-640L (Olympus, Tokyo, Giappone), un cappuccio trasparente MH-588 (Olympus, Tokyo, Giappone) e un generatore VIO 300D ERBE (Tubingen, Germania).
I dottori Meireles e Rattner sono consulenti per Olympus. I dottori Meireles e Hashimoto hanno ricevuto finanziamenti dal Natural Orindice Consortium for Assessment and Research (NOSCAR). Il dottor Hashimoto è parzialmente finanziato dalla MGH Edward D. Churchill Surgical Education and Simulation Research Fellowship e dal National Institute of Diabetes and Digestive and Kidney Diseases (Grant #: T32DK007754-17).
Il paziente citato in questo video ha dato il suo consenso informato per essere filmato ed è consapevole che informazioni e immagini saranno pubblicate online.
References
- Burakoff R, Chan WW. Panoramica dei disturbi della motilità esofagea. In: Sugarbaker DJ, Bueno R, Colson YL, Jaklitsch M, Krasna MJ, Mentzer S, a cura di. Chirurgia del torace per adulti. 2ª ed. New York, NY: McGraw-Hill Education; 2015.
- Jobe BA, Hunter JG, Watson DI. Ernia esofago e diaframmatica. In: Brunicardi FC, Andersen DK, Billiar TR, et al., a cura di Schwartz's Principles of Surgery. 10ª ed. New York, NY: McGraw-Hill Education; 2014.
- Bredenoord AJ, Fox M, Kahrilas PJ, Pandolfino JE, Schweizer W, Smout AJ; Gruppo Internazionale di Manometria ad Alta Risoluzione. Criteri di classificazione di Chicago per i disturbi della motilità esofagea definiti in topografia di pressione esofagea ad alta risoluzione. Neurogastroenterolo motil. 2012; 24 (supplemento 1): 57-65. doi:10.1111/j.1365-2982.2011.01834.x.
- Rohof WO, Salvador R, Annese V, e altri. Gli esiti del trattamento per l'acalasia dipendono dal sottotipo manometrico. Gastroenterologia. 2013; 144(4):718-725. doi:10.1053/j.gastro.2012.12.027.
- Sandler RS, Nyrén O, Ekbom A, Eisen GM, Yuen J, Josefsson S. Il rischio di cancro esofageo nei pazienti con acalasia: uno studio basato sulla popolazione. JAMA. 1995; 274(17):1359-1362. doi:10.1001/jama.1995.03530170039029.
- Pasricha PJ, Ravich WJ, Hendrix TR, Sostre S, Jones B, Kalloo AN. Tossina botulinica intrasfinterica per il trattamento dell'achalasia. N Engl J Med. 1995; 332(12):774-778. doi:10.1056/NEJM199503233321203.
- Zaninotto G, Annese V, Costantini M, et al. Studio controllato randomizzato tra tossina botulina e miotomia Heller laparoscopica per achalasia esofagea. Ann Surg. 2004; 239(3):364-370. doi:10.1097/01.sla.0000114217.52941.c5.
- Urbach DR, Hansen PD, Khajanchee YS, Swanstrom LL. Un'analisi decisionale dell'approccio iniziale ottimale all'achalasia: miotomia di Heller laparoscopica con fundoplicatura parziale, miotomia di Heller toracoscopica, dilatazione pneumatica o iniezione di tossina botulinica. Gastrointest Surg. 2001; 5(2):192-205. doi:10.1016/S1091-255X(01)80033-0.
- Horgan S, Meireles OR, Jacobsen GR, et al. Utilizzo clinico ampio delle NOTE: è sicuro? Endosc chirurgico. 2013; 27(6):1872-1880. doi:10.1007/s00464-012-2736-z.
- Inoue H, Minami H, Satodate H, Kudo SE. Prima esperienza clinica di miotomia esofagea endoscopica submucosa per achalasia esofagea senza incisione cutanea. Gastrointest Endosc. 2009; 69(5):AB122. doi:10.1016/j.gie.2009.03.133.
- von Renteln D, Fuchs KH, Fockens P, et al. Miotomia endoscopica perorale per il trattamento dell'achalasia: uno studio internazionale prospettico multicentro. Gastroenterologia. 2013; 145(2):309-311.e3. doi:10.1053/j.gastro.2013.04.057.
- Inoue H, Minami H, Kobayashi Y, e altri. Miotomia endoscopica perorale (POEM) per achalasia esofagea. Endoscopia. 2010; 42(4):265-271. doi:10.1055/s-0029-1244080.
- Swanstrom LL, Kurian A, Dunst CM, Sharata A, Bhayani N, Rieder E. Esiti a lungo termine di una miotomia endoscopica per l'achalasia: la procedura POEM. Ann Surg. 2012; 256(4):659-667. doi:10.1097/SLA.0b013e31826b5212.
- Eckardt AJ, Eckardt VF. Strategie di trattamento e sorveglianza nell'achalasia: un aggiornamento. Nat Rev Gastroenterolo Hepatolo. 2011; 8(6):311-319. doi:10.1038/nrgastro.2011.68.
- Vaezi MF, Richter JE. Terapie attuali per l'achalasia: confronto ed efficacia. J Clin Gastroenterolo. 1998; 27(1):21-35. doi:10.1097/00004836-199807000-00006.
- Vaezi MF, Pandolfino JE, Vela MF. Linea guida clinica dell'ACG: diagnosi e gestione dell'acalasia. Sono J Gastroenterolo. 2013; 108(8):1238-1249. doi:10.1038/ajg.2013.196.
- Schlottmann F, Luckett DJ, Fine J, Shaheen NJ, Patti MG. Miotomia di Heller laparoscopica versus miotomia endoscopica perorale (POEM) per achalasia: una revisione sistematica e meta-analisi. Ann Surg. 2018; 267(3):451-460. doi:10.1097/SLA.0000000000002311.
Cite this article
Hashimoto D, Meireles OR, Rattner D. Miotomia endoscopica perorale (POEM) per achalasia. J Med Insight. 2022; 2022(127). doi:10.24296/jomi/127.