Perorale endoskopische Myotomie (POEM) bei Achalasie
Main Text
Table of Contents
Achalasia, eine primäre Motilitätsstörung der Speiseröhre, ist das Ergebnis einer unsachgemäßen Entspannung des unteren Ösophagussphinkters und hat eine Inzidenz von 1 bis 6 zu 100.000. Ein gestörter Transit von Nahrung und Flüssigkeit von der Speiseröhre zum Magen führt zu Symptomen von Dysphagie, Regurgitation, retrosternaler Fülle / Schmerzen und Gewichtsverlust. Die Symptome können mit einer Reihe von medizinischen oder prozeduralen Therapien behandelt werden. Die besten Ergebnisse werden jedoch durch die chirurgische Behandlung mit Myotomie erzielt. Die perorale endoskopische Myotomie (POEM) hat sich als weniger invasive Methode zur Durchführung einer Myotomie herausgestellt und bietet eine Linderung der Dysphagie, die mit der laparoskopischen Heller-Myotomie vergleichbar ist - dem aktuellen Standard der chirurgischen Therapie bei Achalasie.
Achalasie ist eine primäre Motilitätsstörung der Speiseröhre mit einer Inzidenz von 1 bis 6 zu 100.000. 1,2 Die Achalasie ist auf eine unangemessene Entspannung des unteren Ösophagussphinkters (LES) zurückzuführen, was zu einer Beeinträchtigung des Transits eines Nahrungsbolus von der Speiseröhre zum Magen führt. Folglich ist die Peristaltik in der Speiseröhre mit einer daraus resultierenden Zunahme der gleichzeitigen Kontraktionen der Speiseröhre mit geringerer kontraktiler Amplitude beeinträchtigt. arabische Ziffer
Es wird angenommen, dass die Pathophysiologie der Achalasie auf die Degeneration der Ganglien des Plexus myenterica esophageus zurückzuführen ist. 2 Hypertonie im LES entwickelt sich mit anschließender Erweiterung der Speiseröhre und Retention von Nahrung, Flüssigkeiten und Speichel in der Speiseröhre. Infolgedessen erleben Patienten typischerweise Dysphagie, Regurgitation und retrosternale Schmerzen oder Fülle. Viele Symptome entwickeln sich langsam, und die mittlere Zeit bis zur Diagnose beträgt ungefähr 4-5 Jahre. 1
Die Patientin ist eine 56-jährige Frau mit einer Vorgeschichte von Fettleibigkeit und Typ-1-Achalasie, die sich mit zwei Jahren Dysphagie im Zusammenhang mit Feststoffen präsentierte. In den letzten sechs Monaten war ihre Dysphagie fortgeschritten; Sie hatte jetzt Dysphagie mit Flüssigkeiten. Nach einer Mahlzeit erlebte sie ein Gefühl retrosternaler Fülle, das durch Erbrechen gelindert wurde. Sie hatte keine Beschwerden über Gewichtsverlust oder Regurgitation.
Bemerkenswert ist, dass das häufigste Symptom der Achalasie die Dysphagie von Feststoffen (bei bis zu 90% der Patienten) und Flüssigkeiten (85% der Patienten) ist. 1
Die körperliche Untersuchung auf Achalasie ist weitgehend unspezifisch, wobei die Geschichte der gegenwärtigen Krankheit einen besseren Einblick in die mögliche Diagnose von Achalasie und anderen Ösophagusmotilitätsstörungen bietet. Abhängig von der Zeitspanne, in der der Patient Symptome hat, können Patienten Anzeichen einer Gewichtsabnahme zeigen.
In diesem speziellen Fall war die körperliche Untersuchung des Patienten weitgehend unauffällig. Sie war gut aussehend, aber fettleibig mit einem Body-Mass-Index (BMI) von 36. Ihr Bauch war weich, ungedehnt und nicht zart.
Sobald die klinische Vorgeschichte den Verdachtsindex für Achalasie erhöht hat, werden mehrere Bildgebungsmodalitäten verwendet, um die Diagnose zu bestätigen.
Die Ösophagogastroduodenoskopie (EGD) ist wichtig, um andere Ursachen für mechanische Obstruktion in der distalen Speiseröhre auszuschließen, wie Malignität oder Magenverengung, die Symptome einer Pseudoachalasie hervorrufen könnten. Beide alternativen Diagnosen können die Symptome der Achalasie nachahmen, werden aber nicht mit Myotomie behandelt. Der Ausschluss von infiltrierenden Malignomen der Speiseröhre oder der Magenkardia ist von größter Bedeutung bei der Beurteilung eines Patienten mit Verdacht auf Achalasie. Darüber hinaus ist EGD nützlich, um die Schleimhaut auf entzündliche Veränderungen der Schleimhaut zu untersuchen, die sich auf das Management auswirken können.
Die Ösophagusmanometrie ist äußerst nützlich, um Achalasie von anderen Störungen der Speiseröhrenmotilität zu unterscheiden. Die Manometrie kann entweder als konventionelle Manometrie (CM) mit einer Linienverfolgung oder als hochauflösende Manometrie (HRM) mit Speiseröhrendrucktopographie durchgeführt werden. HRM bietet Druckmessungen in Intervallen von etwa 1 cm entlang der Speiseröhre im Vergleich zu den 3-5-cm-Intervallen von CM. Die größere Auflösung von HRM hat es Klinikern ermöglicht, drei Subtypen der Achalasie zu identifizieren (basierend auf der Chicago-Klassifikation 3): 1) Aperistaltik, 2) Panösophagus-Druckbeaufschlagung,3) Spastische Peristaltik. 4
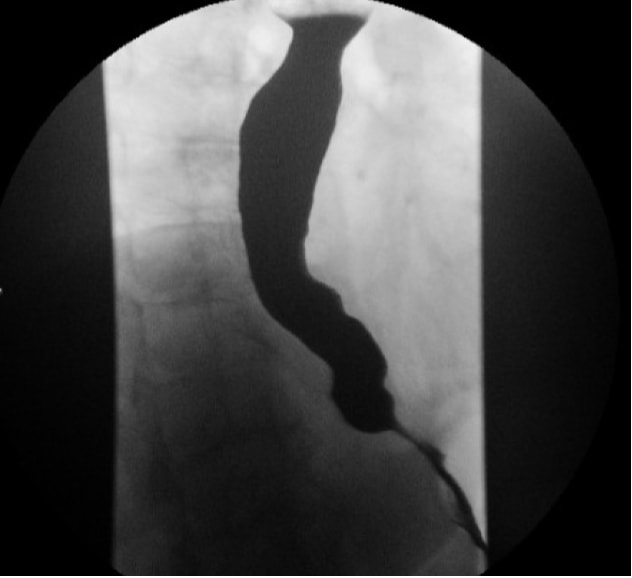
Das Kontrastösophagramm (z. B. Bariumschwalbe) ermöglicht eine Beurteilung der anatomischen Veränderungen der Speiseröhre, die sich aus Achalasie ergeben, wie Tortuosität, Angulation und Dilatationsgrad. Das klassische "Vogelschnabel" -Aussehen der Speiseröhre (Abb. 1) wird häufig bei Achalasie gesehen. Die zeitgesteuerte Entleerung von Barium aus der Speiseröhre ist eine sehr nützliche Modalität zur Quantifizierung der Abflussobstruktion sowohl vor als auch nach der therapeutischen Intervention.
Wie bereits erwähnt, ist die zugrunde liegende Pathophysiologie der Achalasie auf eine Nicht-Entspannung des LES zurückzuführen. Wenn die Krankheit fortschreitet, wird die Erweiterung der Speiseröhre verschlimmert; Ein größeres Volumen an Nahrung, Flüssigkeit, Speichel und Luft kann in der Speiseröhre zurückgehalten werden. Wenn sich die Erweiterung der Speiseröhre verschlechtert, kann auch die Speiseröhre gewunden werden. Die Symptome entwickeln sich von anfänglicher Dysphagie zu Regurgitation und retrosternalen Brustschmerzen. Patienten mit schwerer Erkrankung entwickeln Gewichtsverlust als Folge ihrer Dysphagie. Darüber hinaus kann eine Reizung der Schleimhaut durch zurückgehaltene Partikel in der Speiseröhre zu einer Schleimhautentzündung führen und zu dem 16-fach erhöhten Risiko für Speiseröhrenkrebs beitragen, das bei Patienten mit Achalasie beobachtet wird. 5
Die endoskopische pneumatische Dilatation ist eine der ersten Optionen zur Behandlung von Achalasie, erfordert jedoch häufig mehrere Behandlungen und birgt ein Perforationsrisiko.
Es wurde auch gezeigt, dass die endoskopische intrasphinkterische Injektion von Botulinumtoxin eine gewisse Wirkung bei der Linderung der Symptome der Dysphagie bei Achalasie hat. Die Auswirkungen lassen jedoch innerhalb eines Jahres nach, und wiederkehrende Injektionen oder andere Behandlungsformen sind notwendig, um die symptomatische Linderung fortzusetzen. 6 Die Botulinumtherapie ist weitgehend Patienten vorbehalten, die eine chirurgische Behandlung nicht vertragen.
Die Heller-Myotomie, bei der die Muskelschichten der Speiseröhre geteilt werden, ist mit besseren langfristigen Ergebnissen bei der Behandlung von Achalasie verbunden als die pneumatische Dilatation oder die Botulinuminjektion. 7,8
Die perorale endoskopische Myotomie (POEM) wurde zunehmend zur Behandlung von Achalasie eingesetzt. POEM teilt die LES-Muskelfasern ähnlich wie die laparoskopische Heller-Myotomie, aber der Zugangsweg ist weniger invasiv, da keine Einschnitte oder Trokare verwendet werden müssen.
Die Risiken und Vorteile der POEM gegenüber der laparoskopischen Hellermyotomie wurden mit dem Patienten besprochen. Bei dem Patienten wurde eine Typ-I-Achalasie diagnostiziert, bei der entweder die POEM- oder die Heller-Myotomie ähnliche Ergebnisse haben dürften. Da der Patient relativ jung und gesund war und bei seiner oberen Endoskopie keine Anzeichen einer Schleimhautentzündung oder -erkrankung vorlag, wurde erwartet, dass der Patient bei der chirurgischen Behandlung seiner Achalasie bessere Ergebnisse erzielen würde als bei der pneumatischen Dilatation.
Kontraindikationen für die Durchführung von POEM sind eine Vorgeschichte von Speiseröhrenoperationen, portaler Hypertonie und Koagulopathie.
Natural Orifice Transluminal Endoscopic Surgery (NOTES) wurde entwickelt, als minimal-invasive Chirurgen und Endoskopiker nach weniger invasiven Methoden für die chirurgische Behandlung von Krankheiten suchten. Obwohl sich mehrere NOTES-Verfahren und -Routen in der klinischen Praxis als sicher, machbar und reproduzierbar erwiesen haben, ist POEM nach Jahren der Entwicklung und Forschung zu seiner Sicherheit sowie seiner kurz- und langfristigen Wirksamkeit derzeit vielleicht das am häufigsten durchgeführte NOTES-Verfahren. 9
POEM wurde erstmals 2008 in Japan 10 (und später in den USA2010 9) als Alternative zur laparoskopischen Hellermyotomie (LHM) zur Behandlung von Achalasie entwickelt. Während eine ausreichend leistungsfähige randomisierte kontrollierte Studie noch veröffentlicht werden muss, in der die Ergebnisse von POEM mit LHM verglichen werden, haben prospektive Beobachtungsstudien ergeben, dass die Dysphagie-Reliefraten nach POEM zwischen 83% und 89% liegen, wobei die Symptome nach einem Jahr remission sind. 11 Objektiver ausgedrückt hat POEM zu einer Verringerung des mittleren LES-Drucks um 62 % geführt. 12,13 Wie bei der offenen und laparoskopischen Myotomie besteht der Schlüssel zur erfolgreichen chirurgischen Behandlung der Achalasie mit POEM darin, alle kreisförmigen Muskelfasern der Speiseröhre vollständig zu teilen, um eine Entspannung des LES zu ermöglichen.
Präoperativ können Kliniker einen Eckardt-Score berechnen, eine qualitative Umfrage, die die Schwere der Symptome basierend auf dem Grad der Dysphagie, der Symptomdauer und der Häufigkeit von Symptomen wie Regurgitation bewertet. 14 Solche Scores können verwendet werden, um den Vergleich von Symptomen vor und nach POEM zu standardisieren,12,13 und einige Studien haben eine Verringerung der Scores nach POEM um bis zu 87% gezeigt. 12
Nicht-chirurgische Ansätze zur Achalasie haben unterschiedliche Erfolgsraten mit variablen Risikoprofilen für Komplikationen. Am wenigsten wirksam ist die medizinische Therapie allein. Medikamente wie Kalziumkanalblocker und lang wirkende Nitrate wirken, indem sie die Entspannung der glatten Muskulatur erleichtern, um den LES-Druck zu senken. Die Effekte sind jedoch kurz wirkend (30 bis 120 Minuten) und werden durch pharmakologische Nebenwirkungen wie Hypotonie oder Kopfschmerzen ausgeglichen. 15 Die endoskopische pneumatische Dilatation erfordert eine wiederholte, abgestufte Intervention, um Symptomlinderungsraten zu erreichen, die sich denen von LHM annähern. Darüber hinaus ist die Dilatation mit einem Risiko von 1,9% für eine Perforation der Speiseröhre verbunden, selbst wenn sie von erfahrenen Endoskopikern durchgeführt wird. 16
Eine kürzlich durchgeführte systematische Überprüfung und Meta-Analyse, die LHM und POEM verglich, ergab, dass die Linderung der Dysphagie nach 12 Monaten bei Patienten, die sich einer POEM unterzogen hatten (93,5% Relief) im Vergleich zu LHM (91%) besser war und dass der Unterschied nach 24 Monaten anhielt (POEM 92,7% vs. LHM 90%). 17 Patienten, die sich einem POEM unterzogen, entwickelten häufiger Symptome einer gastrointestinalen Refluxkrankheit (GERD) sowie endoskopische Befunde von GERD wie Ösophagitis (POEM 47,5% vs. LHM 11,1%), aber alle LHM-Patienten, die in diese Studie einbezogen wurden, hatten sich auch einer Fundoplikatio unterzogen. 17 Bei Patienten, die sich einer POEM unterziehen und eine GERD entwickeln, kann eine laparoskopische Fundoplikatio durchgeführt werden, wenn die Symptome nicht allein mit einer pharmakologischen Therapie kontrolliert werden.
In unserer Einrichtung erhalten wir am ersten postoperativen Tag ein Kontrastösophagogramm, um Leckagen auszuschließen und den Kontrastdurchgang aus der Speiseröhre in den Magen zu beurteilen. Wir halten die Patienten auch in der ersten Woche nach der Operation auf einer flüssigen Diät, da postoperative Ödeme die Passage fester Nahrungsmittel beeinträchtigen können. Nach einer Woche werden die Patienten freigegeben, um eine regelmäßige Diät mit festen Lebensmitteln wieder aufzunehmen. Die routinemäßige Nachsorge ist für zwei Wochen, drei bis sechs Monate und ein Jahr nach der Operation geplant. Wir verschreiben postoperativen Patienten routinemäßig eine Säuresuppressionstherapie mit Protonenpumpenhemmern (PPI) für mindestens ein Jahr. Wenn Patienten ihre PPI nach einem Jahr absetzen möchten, führen wir eine pH-Studie durch, um die GERD zu beurteilen.
Das postoperative Ösophagogramm dieses Patienten war unauffällig, und der Patient wurde eine Woche lang mit einer flüssigen Diät entlassen. Sie entwickelte sich ohne Probleme zu einer soliden Diät. Ihr postoperatives Follow-up war unauffällig, und es geht ihr weiterhin gut.
Wir verwendeten ein Forward-View-HD-Endoskop, ein TT-Messer KD-640L (Olympus, Tokio, Japan), eine transparente Kappe MH-588 (Olympus, Tokio, Japan) und einen VIO 300D ERBE-Generator (Tübingen, Deutschland).
Dr. Meireles und Dr. Rattner sind Berater für Olympus. Meireles und Dr. Hashimoto haben Fördermittel vom Natural Orifice Consortium for Assessment and Research (NOSCAR) erhalten. Dr. Hashimoto wird teilweise vom MGH Edward D. Churchill Surgical Education and Simulation Research Fellowship und dem National Institute of Diabetes and Digestive and Kidney Diseases (Grant #: T32DK007754-17) finanziert.
Der Patient, auf den in diesem Videoartikel Bezug genommen wird, hat seine informierte Zustimmung gegeben, gefilmt zu werden, und ist sich bewusst, dass Informationen und Bilder online veröffentlicht werden.
References
- Burakoff R, Chan WW. Überblick über Störungen der Ösophagusmotilität. In: Sugarbaker DJ, Bueno R, Colson YL, Jaklitsch M, Krasna MJ, Mentzer S, Hrsg. Adult Chest Surgery . 2. Aufl. New York, NY: McGraw-Hill Bildung; 2015.
- Jobe BA, Hunter JG, Watson DI. Speiseröhre und Zwerchfellhernie. In: Brunicardi FC, Andersen DK, Billiar TR, et al, eds. Schwartz's Principles of Surgery . 10. Aufl. New York, NY: McGraw-Hill Bildung; 2014.
- Bredenoord AJ, Fox M, Kahrilas PJ, Pandolfino JE, Schweizer W, Smout AJ; Internationale Arbeitsgruppe für hochauflösende Manometrie. Chicagoer Klassifikationskriterien für Ösophagusmotilitätsstörungen, die in der hochauflösenden Ösophagusdrucktopographie definiert sind. Neurogastroenterol Motil. 2012;24(suppl 1):57-65. doi:10.1111/j.1365-2982.2011.01834.x
- Rohof WO, Salvador R, Annese V, et al. Die Ergebnisse der Behandlung von Achalasie hängen vom manometrischen Subtyp ab. Gastroenterologie. 2013;144(4):718-725. doi:10.1053/j.gastro.2012.12.027
- Sandler RS, Nyrén O, Ekbom A, Eisen GM, Yuen J, Josefsson S. Das Risiko von Speiseröhrenkrebs bei Patienten mit Achalasie: eine bevölkerungsbasierte Studie. JAMA. 1995;274(17):1359-1362. doi:10.1001/jama.1995.03530170039029
- Pasricha PJ, Ravich WJ, Hendrix TR, Sostre S, Jones B, Kalloo AN. Intrasphinkterisches Botulinumtoxin zur Behandlung von Achalasie. N Engl J Med. 1995;332(12):774-778. doi:10.1056/NEJM199503233321203
- Zaninotto G, Annese V, Costantini M, et al. Randomisierte kontrollierte Studie mit Botulinumtoxin versus laparoskopischer Heller-Myotomie bei Ösophagusachalasie. Ann Surg 2004;239(3):364-370. doi:10.1097/01.sla.0000114217.52941.c5
- Urbach DR, Hansen PD, Khajanchee YS, Swanstrom LL. Eine Entscheidungsanalyse des optimalen Ausgangsansatzes zur Achalasie: laparoskopische Heller-Myotomie mit partieller Fundoplikatie, thorakoskopische Heller-Myotomie, pneumatische Dilatation oder Botulinumtoxin-Injektion. J Gastrointest Surg. 2001;5(2):192-205. doi:10.1016/S1091-255X(01)80033-0
- Horgan S, Meireles OR, Jacobsen GR, et al. Breite klinische Nutzung von NOTES: Ist es sicher? Surg Endosc. 2013;27(6):1872-1880. doi:10.1007/s00464-012-2736-z
- Inoue H, Minami H, Satodate H, Kudo SE. Erste klinische Erfahrung der submukösen endoskopischen Ösophagusmyotomie bei Ösophagus-Achalasie ohne Hautschnitt. Gastrointest Endosc. 2009;69(5):AB122. doi:10.1016/j.gie.2009.03.133
- Von Renteln D, Fuchs KH, Fockens P, u.a. Perorale endoskopische Myotomie zur Behandlung von Achalasie: eine internationale prospektive multizentrische Studie. Gastroenterologie. 2013;145(2):309-311.e3. doi:10.1053/j.gastro.2013.04.057
- Inoue H, Minami H, Kobayashi Y, et al. Perorale endoskopische Myotomie (POEM) bei Ösophagus-Achalasie. Endoskopie. 2010;42(4):265-271. doi:10.1055/s-0029-1244080
- Swanstrom LL, Kurian A, Dunst CM, Sharata A, Bhayani N, Rieder E. Langfristige Ergebnisse einer endoskopischen Myotomie für Achalasie: das POEM-Verfahren. Ann Surg 2012;256(4):659-667. doi:10.1097/SLA.0b013e31826b5212
- Eckardt AJ, Eckardt VF. Behandlungs- und Überwachungsstrategien bei Achalasie: ein Update. Nat Rev Gastroenterol Hepatol. 2011;8( 6):311-319. doi:10.1038/nrgastro.2011.68
- Vaezi MF, Richter JE. Aktuelle Therapien für Achalasie: Vergleich und Wirksamkeit. J Clin Gastroenterol. 1998;27(1):21-35. doi:10.1097/00004836-199807000-00006
- Vaezi MF, Pandolfino JE, Vela MF. ACG klinische Leitlinie: Diagnose und Management von Achalasie. Am J Gastroenterol. 2013;108(8):1238-1249. doi:10.1038/ajg.2013.196
- Schlottmann F, Luckett DJ, Fine J, Shaheen NJ, Patti MG. Laparoskopische Hellermyotomie versus perorale endoskopische Myotomie (POEM) für Achalasie: eine systematische Überprüfung und Meta-Analyse. Ann Surg 2018;267(3):451-460. doi:10.1097/SLA.0000000000002311
Cite this article
Hashimoto D, Meireles OR, Rattner D. Perorale endoskopische Myotomie (POEM) für Achalasie. J Med Einblick. 2022;2022(127). doi:10.24296/jomi/127.