Resección sigmoidea laparoscópica para diverticulitis
Main Text
Table of Contents
La resección sigmoidea laparoscópica está indicada para la enfermedad del sigmoide distal o del recto que requiere resección, sobre todo la diverticulitis y el cáncer colorrectal. Aquí, realizamos una resección sigmoidea para la enfermedad diverticular. En este procedimiento, se utilizaron cuatro sitios de puertos laparoscópicos. En el primer paso, movilizamos la flexión esplénica y el colon izquierdo para permitir una anastomosis colorrectal libre de tensión en la parte baja de la pelvis. En segundo lugar, se diseccionó el mesorectum para movilizar el recto hasta el nivel del suelo pélvico. En tercer lugar, se ligaron el cólico izquierdo y las arterias mesentéricas inferiores, se seccionó el mesenterio colónico con un dispositivo de energía y se grapó intracorpóreamente el margen de resección distal. En cuarto lugar, el espécimen fue extracorpóreo a través del sitio del puerto umbilical, y se realizó la transección proximal. Finalmente, se insertó un yunque y se volvió a colocar el colon en el abdomen, donde se realizó una anastomosis transanal, grapada de extremo a lado, tipo Baker y se realizó una prueba endoscópica para detectar fugas.
La diverticulosis es un proceso por el cual la mucosa y la submucosa del colon se hernian entre las capas musculares de la pared intestinal para formar falsos divertículos. La diverticulosis ocurre en el 60% de los estadounidenses mayores de 60 años; Se cree que está asociado con una dieta baja en fibra, una dieta occidental, obesidad e inactividad física. 1 Aunque la diverticulosis puede ocurrir en cualquier parte del colon, se presenta con mayor frecuencia en el colon izquierdo distal y en el sigmoides. Los divertículos pueden obstruirse con materia fecal, lo que provoca congestión venosa, isquemia tisular, inflamación, infección y, en casos graves, perforación, un proceso conocido como diverticulitis. 2 La diverticulitis afecta al 10-25% de los pacientes con diverticulosis y representa una carga significativa de atención médica en los Estados Unidos, que representa 2.7 millones de visitas ambulatorias y más de 200,000 ingresos hospitalarios cada año. 3 La diverticulitis se presenta con diversos grados de gravedad. La enfermedad no complicada se limita a la inflamación local y el dolor, mientras que la diverticulitis complicada se asocia con una perforación que puede provocar absceso, flemón o peritonitis purulenta/feculenta que puede requerir una intervención quirúrgica urgente. Las complicaciones a largo plazo de la diverticulitis incluyen estenosis y formación de fístulas en las estructuras circundantes.
El tratamiento de la diverticulitis depende de la gravedad y la gravedad de la enfermedad. La enfermedad no complicada se trata inicialmente con antibióticos, líquidos intravenosos y reposo intestinal. La enfermedad complicada puede requerir intervención quirúrgica. Para la diverticulitis perforada con absceso, puede estar indicado el drenaje percutáneo para el control de la fuente. La peritonitis purulenta o feculenta puede requerir una intervención quirúrgica urgente, generalmente con resección del colon enfermo y derivación fecal con colostomía final (procedimiento de Hartmann) o anastomosis colorrectal primaria si las condiciones lo permiten. 4 Existen ciertas indicaciones para la colectomía de forma electiva para la diverticulitis. La cirugía se recomienda para pacientes con alto riesgo de infección, por ejemplo, pacientes inmunodeprimidos trasplantados, pacientes con episodios previos de diverticulitis con absceso que requirió drenaje, aquellos con complicaciones a largo plazo como fístula o estenosis, y para pacientes que han tenido múltiples episodios recurrentes y desean prevenir futuras ocurrencias. 5
En el presente caso, realizamos una resección sigmoidea laparoscópica de diverticulitis sigmoidea en un paciente de 70 años que tuvo tres episodios previos de diverticulitis no complicada durante el año anterior. En este procedimiento se extirpó el recto sigmoideo y proximal, y se realizó una anastomosis colorrectal. El procedimiento resecó adecuadamente la porción enferma del colon, tratando eficazmente esta afección.
Se trata de una mujer de 70 años que presenta diverticulitis recurrente y sin complicaciones que estaba afectando negativamente a su calidad de vida. Había experimentado de 12 a 15 episodios durante la década anterior, tres de los cuales ocurrieron en los últimos 12 meses, y se presentó para una resección electiva. Los episodios previos fueron tratados con antibióticos. Su otro historial médico es notable por el cáncer de mama en etapa temprana tratado con lumpectomía. Tenía antecedentes quirúrgicos notables por una salpingectomía y una ooforectomía para tratar un embarazo ectópico más de 30 años antes. Tenía una puntuación de 2 en la Sociedad Americana de Anestesiología y su índice de masa corporal era de 21. La evaluación preoperatoria incluyó una colonoscopia que confirmó diverticulosis sin evidencia de malignidad.
El paciente se sometió a un examen físico sin complicaciones. En la oficina, no estaba aparentemente angustiada con signos vitales normales. Tenía un habitus normal. Su examen abdominal fue significativo por cicatrices quirúrgicas previas, sin evidencia de hernias y sin sensibilidad a la palpación.
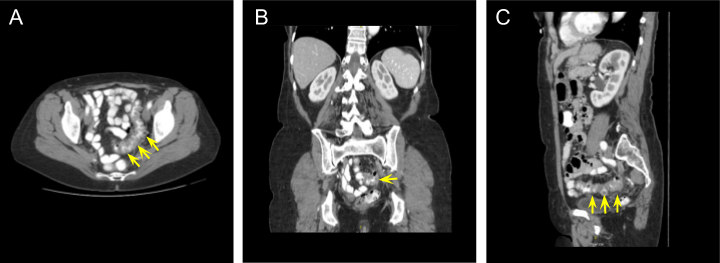
El episodio más reciente de diverticulitis de la paciente fue 10 semanas antes de su cirugía electiva. En ese momento, acudió al servicio de urgencias con dolor abdominal y se le realizó una tomografía computarizada (TC) de abdomen y pelvis con contraste oral e intravenoso, evidenciando diverticulitis sigmoidea sin perforación (Figura 1).
Figura 1. Tomografía computarizada abdominal y pélvica. Tomografía computarizada de abdomen y pelvis con contraste intravenoso y oral que revela evidencia de diverticulitis sigmoide no complicada. El tejido enfermo se muestra en las vistas axial (A), (B) coronal y (C) sagital. Las flechas amarillas apuntan al segmento enfermo del colon.
Nuestra comprensión de la historia natural de la diverticulitis ha sido objeto de escrutinio recientemente. Anteriormente se pensaba que la diverticulitis es una afección progresiva en la que la enfermedad recurrente se asocia con complicaciones más graves. Este paradigma fue la base para un abordaje quirúrgico agresivo. Sin embargo, los datos más recientes sugirieron que es más probable que ocurran complicaciones durante el primer episodio, con una disminución de la gravedad durante los episodios posteriores. 6 En respuesta a esta información, actualmente se practica un enfoque más conservador del tratamiento. Sin embargo, el riesgo de recurrencia aumenta con episodios posteriores. El riesgo de recurrencia después de un primer episodio de diverticulitis no complicada es de aproximadamente el 20% a los 10 años, aumentando a más del 50% después de un segundo episodio. 7
La única terapia potencialmente curativa para la diverticulitis sigue siendo la resección quirúrgica del tejido enfermo. Sin embargo, la colectomía electiva no es esencial, y el paciente debe discutir los riesgos y beneficios de una operación con su cirujano. Se están investigando otros tratamientos potenciales, incluidos cambios en la dieta, probióticos y ciertos agentes farmacológicos; Sin embargo, actualmente no hay pruebas suficientes para respaldar estas terapias en las guías de consenso.
La justificación de la terapia depende del contexto. En el caso de la enfermedad aguda, el objetivo del tratamiento es controlar la infección y la inflamación asociada. Por lo general, esto se ha logrado con reposo intestinal y antibióticos para enfermedades no complicadas. En ciertos casos no graves y sin complicaciones, la diverticulitis puede ser autolimitada y no requiere tratamiento médico. 8 En el caso de la enfermedad perforada, el control de la fuente de infección y el manejo de la sepsis, cuando corresponda, son los objetivos principales. El control de la fuente puede incluir drenaje percutáneo para el absceso, y para el derrame purulento o feculento, puede ser necesaria la colectomía con lavado abdominal.
En el caso de las enfermedades crónicas, el tratamiento es electivo. La justificación de la intervención quirúrgica se basa en el logro de uno de tres objetivos, según el escenario clínico: (1) prevención de futuras recurrencias en un paciente de alto riesgo o en alguien con múltiples episodios previos; (2) tratamiento de complicaciones a largo plazo como fístula o estenosis; o (3) terapia definitiva para la enfermedad refractaria que no ha respondido al tratamiento médico. En última instancia, el objetivo de la escisión quirúrgica es curar al paciente de la enfermedad diverticular.
Hay tres tipos de pacientes que probablemente se beneficien más de la escisión quirúrgica para la enfermedad diverticular: En primer lugar, los pacientes inmunodeprimidos o con comorbilidades médicas significativas. Estos pacientes tienen un mayor riesgo de complicaciones graves por infección diverticular en caso de recurrencia; en segundo lugar, los pacientes que han experimentado múltiples recurrencias de diverticulitis y, por lo tanto, tienen un mayor riesgo de episodios futuros; En tercer lugar, los pacientes que previamente experimentaron diverticulitis complicada con un absceso que requirió drenaje percutáneo. Estos pacientes tienen un mayor riesgo de enfermedad complicada recurrente, lo que puede dar lugar a una morbilidad o mortalidad significativas. Por último, las contraindicaciones de la cirugía generalmente se limitan a personas con comorbilidades médicas significativas, por ejemplo, enfermedad cardiopulmonar, que les impiden someterse a anestesia general.
Como hemos mostrado en este video, los principales pasos del procedimiento para esta operación son los siguientes: (1) movilizar el colon descendente de manera lateral a medial; (2) movilizar el colon transverso y la flexión esplénica derribando las inserciones gastrocólicas; (3) desmontar el reflejo peritoneal y movilizar el recto; (4) ligar la arteria mesentérica inferior (AMI) y la arteria cólica izquierda; (5) seccionar el recto con una grapadora Endo GIA y extracorpóreo el colon para realizar la transección proximal; y (6) realizar una anastomosis colorrectal EEA con prueba endoscópica de fugas. Este enfoque de la resección sigmoidea da como resultado una amplia movilización del colon proximal, lo que permite una gran resección con la posterior anastomosis libre de tensión profunda en la pelvis. El suministro de sangre para el conducto colónico depende de la arteria marginal de Drummond, que no puede dañarse durante la operación.
Los abordajes quirúrgicos para la disección rectosigmoidea han experimentado una evolución significativa. Los primeros informes publicados sobre movilización rectal y resección se remontan a principios de 1800 e involucraron abordajes perineales y transsacros con alta morbilidad. 9 El abordaje anterior bajo fue descrito por Hartmann en 1921, y a principios de 1900 se publicaron modificaciones posteriores para mejorar la técnica. En la era moderna, dos avances tecnológicos principales han cambiado y mejorado fundamentalmente nuestro enfoque de la cirugía de colon y recto. En primer lugar, el desarrollo de dispositivos de grapado transanales y circulares ha permitido realizar anastomosis grapadas eficientes y eficaces en la parte baja de la pelvis. En segundo lugar, el advenimiento de la laparoscopia en la década de 1980 permitió la cirugía colorrectal mínimamente invasiva con una excelente visualización de la pelvis durante la disección mesorrectal. Como resultado, la mayoría de las operaciones sigmoideas y rectales electivas se pueden realizar por vía laparoscópica a través de varios sitios de puertos anteriores pequeños con baja morbilidad y mortalidad y recuperación más rápida.
La recomendación de realizar una colectomía rectosigmoidea electiva en un paciente con diverticulitis recurrente no complicada debe ser individualizada. Después de un solo episodio de enfermedad sin complicaciones, el riesgo de recidiva oscila entre el 12 % y el 23 %, con menos del 6 % de riesgo de enfermedad complicada recidivante. 10 En estos casos, el riesgo potencial de complicaciones de la cirugía debe equilibrarse con el riesgo proyectado de enfermedad futura, teniendo en cuenta la función inmunitaria y las comorbilidades. Para los pacientes con enfermedad complicada en el primer episodio o múltiples recidivas previas, las recomendaciones actuales son ofrecer una resección electiva de colon después de la resolución del episodio más reciente, dado el mayor riesgo de recurrencia. 11 Después de la resección quirúrgica de la diverticulitis sigmoide, existe una probabilidad de recurrencia de aproximadamente el 15% con un riesgo del 10 al 20% de complicaciones postoperatorias. 3
Hay varias áreas activas de investigación que pueden mejorar nuestra comprensión y tratamiento de la diverticulitis en el futuro. Estas áreas incluyen el microbioma intestinal, los factores genéticos, la dieta y el estilo de vida, y la señalización inflamatoria crónica. Las terapias médicas más efectivas podrían ayudar a mejorar los resultados quirúrgicos al reducir la gravedad de la enfermedad, mitigando así las condiciones quirúrgicas adversas en el momento de la cirugía.
- Tiempo de operación: 90 minutos
- Pérdida de sangre estimada: 50 mL
- Fluidos: 1200 mL cristaloide
- Duración de la estancia: Alta hospitalaria a domicilio sin servicios en el día 2 postoperatorio
- Morbilidad: sin complicaciones
- Patología final: diverticulitis sigmoidea
- Aguja Veress
- Puertos laparoscópicos: 12 mm x2, 5 mm x2
- Laparoscopio: 10 mm 30 grados
- Bisturí armónico laparoscópico Covidien
- Recarga Endo GIA™ de 30 mm con tecnología Tri-Staple™
- Grapadora anastomótica de extremo a extremo (EEA) Covidien
Nada que revelar.
El paciente al que se hace referencia en este videoartículo ha dado su consentimiento informado para ser filmado y es consciente de que la información y las imágenes se publicarán en línea.
Nos gustaría agradecer a Theresa Kim, MD por ayudar en esta operación.
References
- Peery AF, Dellon ES, Lund J, et al. Carga de enfermedades gastrointestinales en los Estados Unidos: actualización de 2012. Gastroenterología. 2012; 143:1179-87 E3. doi:10.1053/j.gastro.2012.08.002.
- Pintor NS, Burkitt DP. Enfermedad diverticular del colon: una enfermedad carencial de la civilización occidental. Hno. Med J. 1971;2:450-4. doi:10.1136/bmj.2.5759.450.
- Strate LL, Morris AM. Epidemiología, fisiopatología y tratamiento de la diverticulitis. Gastroenterología. 2019; 156:1282-98 E1. doi:10.1053/j.gastro.2018.12.033.
- Oberkofler CE, Rickenbacher A, Raptis DA. Ensayo clínico aleatorizado multicéntrico de anastomosis primaria o procedimiento de Hartmann para la diverticulitis perforada del colon izquierdo con peritonitis purulenta o fecal. Ann Surg. 2012; 256:819-26; Discusión 26-7. doi:10.1097/SLA.0b013e31827324ba.
- Regenbogen SE, Hardiman KM, Hendren S, Morris AM. Cirugía para la diverticulitis en el siglo XXI: una revisión sistemática. JAMA Surg. 2014;149:292-303. doi:10.1001/jamasurg.2013.5477.
- Ritz JP, Lehmann KS, Frericks B, Stroux A, Buhr HJ, Holmer C. Evolución de los pacientes con diverticulitis sigmoidea aguda: análisis multivariante de los factores de riesgo de perforación libre. Cirugía. 2011;149:606-13. doi:10.1016/j.surg.2010.10.005.
- Bharucha AE, Parthasarathy G, Ditah I, et al. Tendencias temporales en la incidencia e historia natural de la diverticulitis: un estudio poblacional. Am J Gastroenterol. 2015;110:1589-96. doi:10.1038/ajg.2015.302.
- Stollman N, Smalley W, Hirano I, Comité AGAICG. Guía del Instituto de la Asociación Americana de Gastroenterología sobre el tratamiento de la diverticulitis aguda. Gastroenterología. 2015;149:1944-9. doi:10.1053/j.gastro.2015.10.003.
- Inoue Y, Kusunoki M. Resección del cáncer de recto: una revisión histórica. Surg hoy. 2010;40:501-6. doi:10.1007/s00595-009-4153-z.
- Hall JF, Roberts PL, Ricciardi R, et al. Seguimiento a largo plazo tras un episodio inicial de diverticulitis: ¿cuáles son los predictores de recurrencia? Dis colon recto. 2011;54:283-8. doi:10.1007/DCR.0b013e3182028576.
- Feingold D, Steele SR, Lee S, et al. Parámetros de práctica para el tratamiento de la diverticulitis sigmoide. Dis colon recto. 2014;57:284-94. doi:10.1097/DCR.000000000000000075.
Cite this article
Erstad DJ, Berger D. Resección sigmoidea laparoscópica para diverticulitis. J Med Insight. 2023; 2023(87). doi:10.24296/jomi/87.