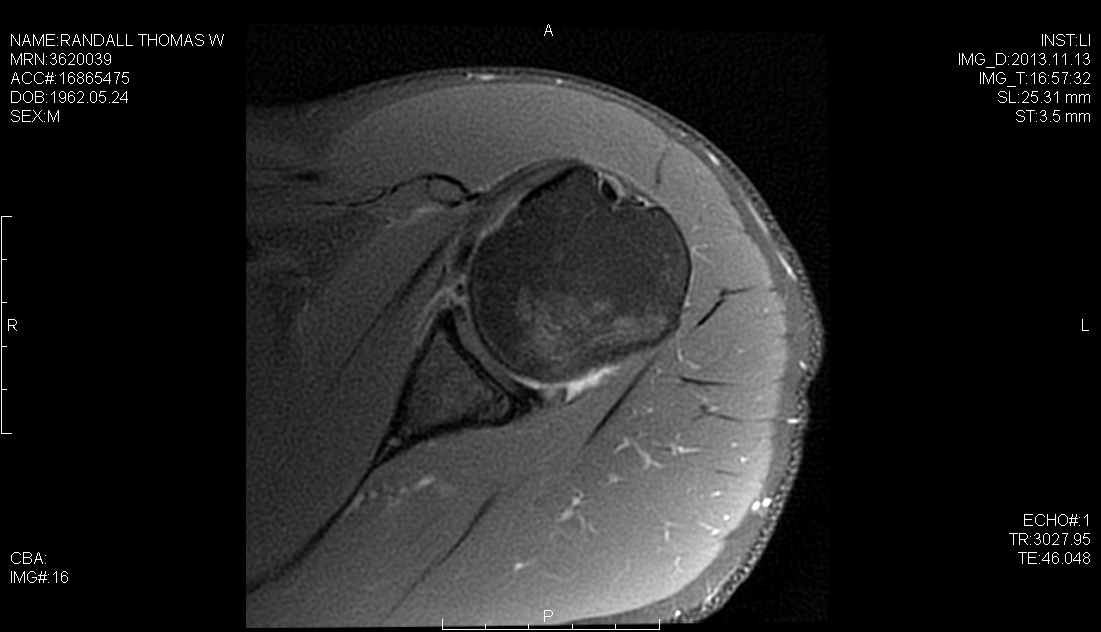
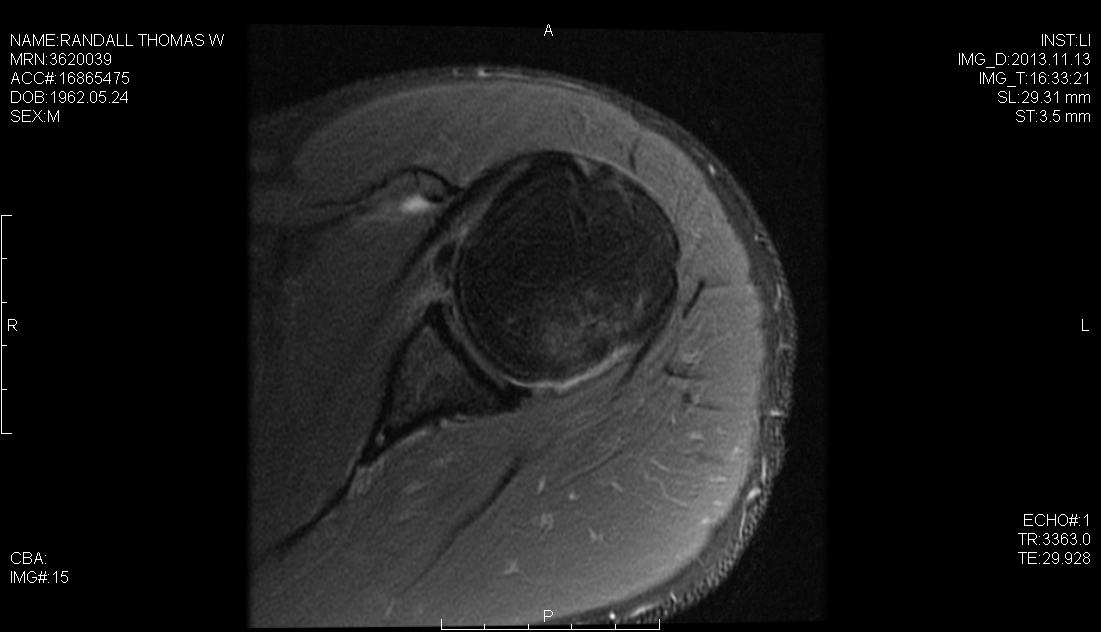
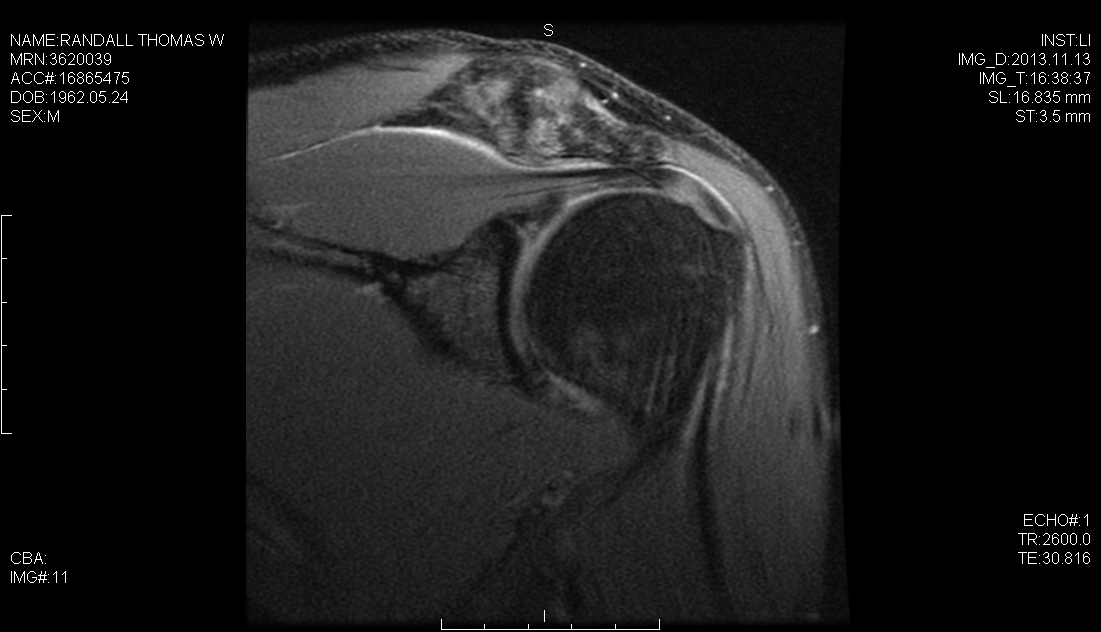
Réparation arthroscopique Bankart pour l’instabilité antérieure de l’épaule à l’aide d’une porte postérolatérale
Main Text
Table of Contents
Le succès chirurgical des patients atteints d’instabilité de l’épaule nécessite une évaluation préopératoire complète, une arthroscopie diagnostique approfondie pour évaluer la copathologie concomitante et un programme de traitement postopératoire efficace adapté à la stratégie de réparation. En plus de la lésion de Bankart, le chirurgien doit être conscient d’autres copathologies telles que la lésion HAGL, la lésion ALPSA et les déchirures SLAP, qui peuvent toutes survenir de concert avec une pathologie capsulaire et qui se présentent comme des obstacles potentiels à un résultat réussi. Nous avons précédemment décrit l’utilisation d’une porte arthroscopique postérolatérale, à 4 cm du coin postérolatéral de l’acromion. Ce portail simplifie et améliore le placement de l’ancrage, la trajectoire et la réparation anatomique capsulolabrale de la glène inférieure. Dans ce cas, nous effectuons une réparation hybride à l’aide du portail postérolatéral pour placer la première ancre de suture à la position 6 heures sur la glène et le portail mi-glénoïdien pour placer deux ancres sans nœud de ruban labral.
Obtenez des antécédents qui comprennent des blessures, des traumatismes et/ou des mouvements répétitifs.- Le patient s’est-il disloqué ? Si oui, combien de fois ? Quel était le mécanisme ? Quelle était la force nécessaire pour se disloquer ?
- Quelles limitations d’activité ont été observées ? Y a-t-il une douleur ou une instabilité au repos ? Interfère-t-il avec le sommeil ?
- Quels traitements antérieurs, le cas échéant, le patient a-t-il déjà essayés (c’est-à-dire la physiothérapie, le repos, les médicaments anti-inflammatoires) et dans quelle mesure ont-ils aidé ?
- Palper l’épaule pour vérifier la sensibilité et documenter l’amplitude des mouvements par rapport à l’extrémité controlatérale. Les différences entre le mouvement actif et passif peuvent indiquer une douleur ou une contracture capsulaire.
- Testez le conflit pour déterminer si une tendinite de la coiffe des rotateurs est présente. Si une faiblesse est présente lors des tests de force, elle peut provenir d’un déconditionnement ou d’une pathologie sous-jacente de la coiffe des rotateurs ou du deltoïde.
- Tests d’instabilité antérieure
- Signe d’appréhension - effectué avec le patient en décubitus dorsal et le bras fléchi vers l’avant à 90 degrés et le coude fléchi à 90 degrés. Le patient manifeste de l’appréhension lorsqu’une force antérieure est appliquée à l’épaule
- Signe de relocalisation - l’appréhension du patient diminue lorsqu’une force de soutien postérieure est appliquée à l’épaule
- Signe du sulcus - une force inférieure est appliquée à l’épaule avec le patient debout, le bras à ses côtés. L’apparition d’une dépression sous l’acromion indique un signe de sillon positif
- Instabilité récurrente
- Raideur
- Infection
- Lésions neurovasculaires
- Passeur de suture Spectrum MVP ConMed Linvatec, Largo, FL
- Ancres Suture Tak de 3,0 mm, Arthrex, Naples, FL
- Ancre de ruban labral sans nœud PEEK de 2,9 mm, Arthrex, Naples, FL
- 0 sutures PDS, Ethicon, Somerville, NJ
References
- Seroyer ST, Nho SJ, Provencher MT, Romeo AA. Approche à quatre quadrants de la réparation capsulolabrale : une feuille de route arthroscopique vers la glène. Arthroscopie. 2010; 26(4):555-562. doi :10.1016/j.arthro.2009.09.019.
- Nord KD, Brady PC, Yazdani RS, Burkhart SS. L’anatomie et la fonction de la porte postérolatérale basse dans le traitement de la pathologie labrale postérieure. Arthroscopie. 2007; 23(9):999-1005. doi :10.1016/j.arthro.2007.04.011.
- Davidson PA, Rivenburgh DW. Le portail postéro-inférieur de 7 heures pour l’arthroscopie de l’épaule. Am J Sports Med. 2002; 30(5):693-696. doi :h10.1177/03635465020300051101.
- Difelice G.G., Williams RJ III, Cohen M.S., Warren RF. La porte postérieure accessoire pour l’arthroscopie de l’épaule : description de la technique et étude cadavérique. Arthroscopie. 2001; 17(8):888-891. doi :10.1016/S0749-8063(01)90015-5.
- Parameswaran AD, Provencher MT, Bach BR Jr, Verma N, Romeo AA. Avulsion humérale du ligament gléno-huméral : schéma de lésion et techniques de réparation arthroscopique. Orthopédie. 2008; 31(8):773-779. doi :10.3928/01477447-20080801-21.
- Bradley JP, Tejwani SG. Prise en charge arthroscopique de l’instabilité postérieure. Orthop Clin North Am. 2010; 41(3):339-356. doi :10.1016/j.ocl.2010.02.002.
- Baker CL III, Roméo AA. Réparation arthroscopique combinée d’une déchirure SLAP de type IV et d’une lésion de Bankart. Arthroscopie. 2009; 25(9):1045-1050. doi :10.1016/j.arthro.2009.04.075.
- Archetti Netto NA, Tamaoki MJS, Lenza M, et al. Traitement des lésions de Bankart dans l’instabilité antérieure traumatique de l’épaule : un essai contrôlé randomisé comparant l’arthroscopie et les techniques ouvertes. Arthroscopie. 2012; 28(7):900-908. doi :10.1016/j.arthro.2011.11.032.
- Waterman BR, Burns TC, McCriskin B, Kilcoyne K, Cameron KL, Owens BD. Résultats après réparation de Bankart dans une population militaire : prédicteurs de révision chirurgicale et d’invalidité à long terme. Arthroscopie. 2014; 30(2):172-177. doi :10.1016/j.arthro.2013.11.004.
Cite this article
Provencher M. Réparation arthroscopique de Bankart pour l’instabilité antérieure de l’épaule à l’aide d’un portail postérolatéral. J Med Insight. 2014; 2014(5). doi :10.24296/jomi/5.