Reparación artroscópica de Bankart para la inestabilidad anterior del hombro utilizando un portal posterolateral
Main Text
Table of Contents
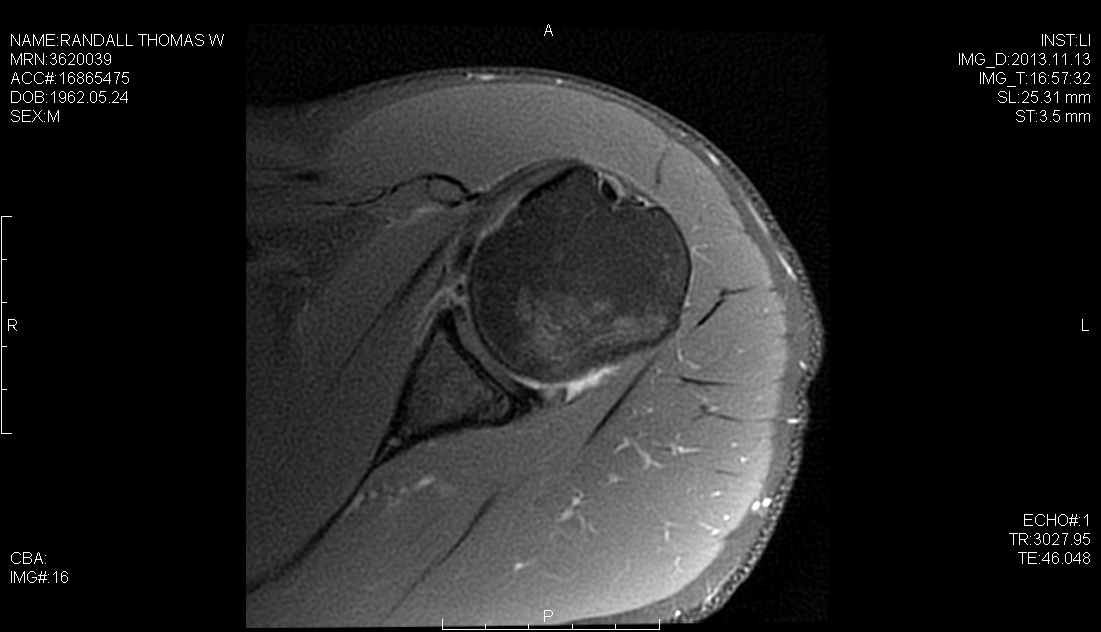
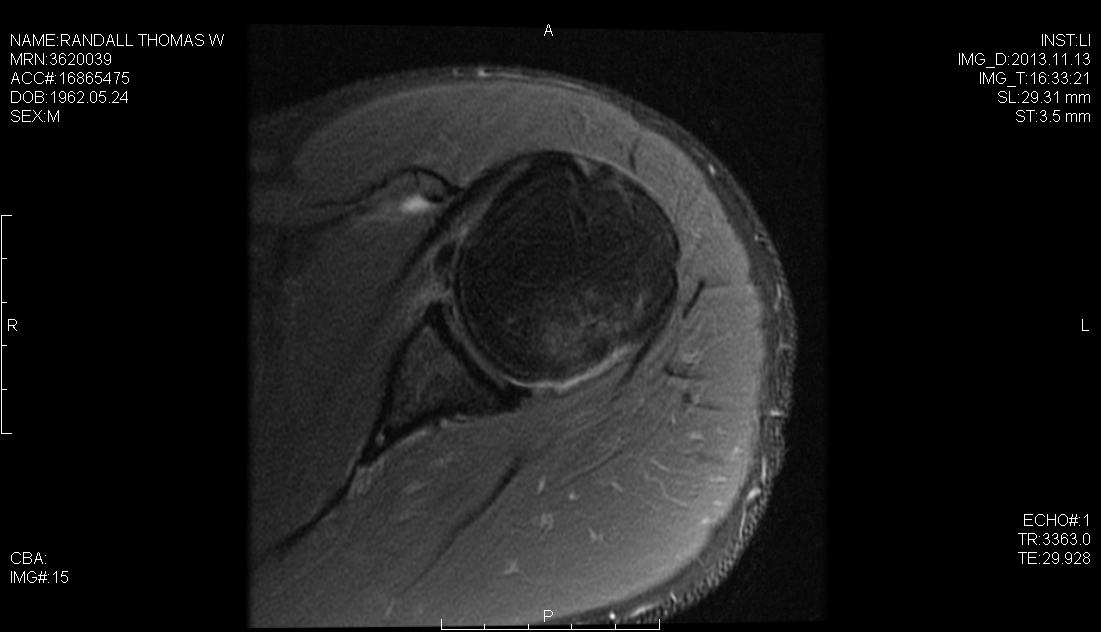
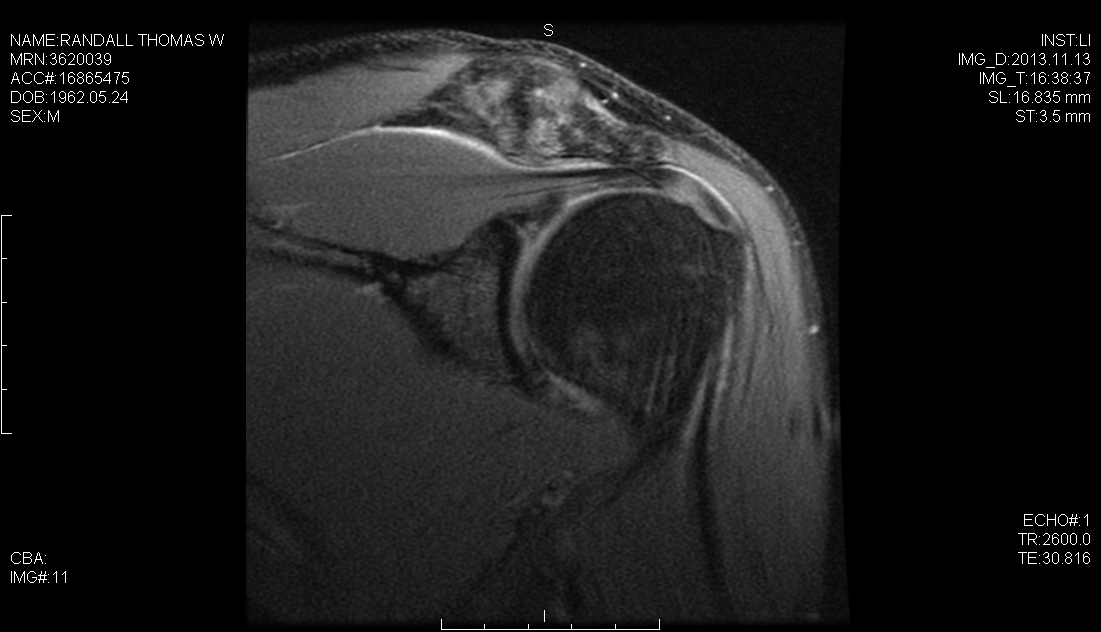
Un resultado quirúrgico exitoso para pacientes con inestabilidad del hombro requiere una evaluación preoperatoria completa, una artroscopia diagnóstica exhaustiva para evaluar la copatología concomitante y un programa de terapia postoperatoria efectivo adaptado a la estrategia de reparación. Además de la lesión de Bankart, el cirujano debe ser consciente de otras como la lesión HAGL, la lesión ALPSA y los desgarros SLAP, todos los cuales pueden ocurrir en concierto con la patología capsular y que se presentan como barreras potenciales para un resultado exitoso. Hemos descrito previamente el uso de un portal artroscópico posterolateral, de 4 cm lateral a la esquina posterolateral del acromion. Este portal simplifica y mejora la colocación del anclaje, la trayectoria y la reparación capsulolabral anatómica del glenoide inferior. En este caso, realizamos una reparación híbrida utilizando el portal posterolateral para colocar el primer anclaje de sutura en la posición de las 6 en punto en el glenoideo y el portal glenoide medio para colocar dos anclajes sin nudos de cinta labral.
Obtenga un historial que incluya lesiones pasadas, traumatismos y / o movimientos repetitivos.- ¿Se ha dislocado el paciente? Si es así, ¿cuántas veces? ¿Cuál fue el mecanismo? ¿Qué tan fuerte fue la fuerza requerida para dislocarse?
- ¿Qué limitaciones en la actividad se han producido? ¿Hay dolor o inestabilidad presentes en reposo? ¿Interfiere con el sueño?
- ¿Qué tratamientos previos, si los hay, ya ha probado el paciente (es decir, fisioterapia, reposo, medicamentos antiinflamatorios) y en qué medida ayudaron?
- Palpar el hombro para la sensibilidad y documentar el rango de movimiento en comparación con la extremidad contralateral. Las diferencias entre el movimiento activo y pasivo pueden indicar dolor o contractura capsular.
- Prueba de pinzamiento para determinar si la tendinitis del manguito rotador está presente. Si la debilidad está presente durante las pruebas de fuerza, puede ser por acondicionamiento o por manguito rotador subyacente o patología deltoides.
- Pruebas de inestabilidad anterior
- Signo de aprehensión: realizado con el paciente en decúbito supino y el brazo hacia adelante flexionado 90 grados y el codo flexionado 90 grados. El paciente muestra aprensión cuando se aplica una fuerza anterior al hombro
- Signo de reubicación: la aprensión del paciente disminuye cuando se aplica una fuerza de soporte posterior al hombro
- Signo de surco: se aplica una fuerza inferior al hombro con el paciente de pie, el brazo a su lado. La aparición de una depresión debajo del acromion indica un signo de surco positivo
- Inestabilidad recurrente
- Rigidez
- Infección
- Lesión neurovascular
- Spectrum MVP pasador de sutura ConMed Linvatec, Largo, FL
- Anclajes Tak de sutura de 3,0 mm, Arthrex, Nápoles, FL
- 2.9mm PEEK Nudo Labral Tape Anchor, Arthrex, Nápoles, FL
- 0 Suturas PDS, Ethicon, Somerville, NJ
References
- Seroyer ST, Nho SJ, Provencher MT, Romeo AA. Enfoque de cuatro cuadrantes para la reparación capsulolabral: una hoja de ruta artroscópica para el glenoideo. Artroscopia. 2010;26(4):555-562. doi:10.1016/j.arthro.2009.09.019.
- Nord KD, Brady PC, Yazdani RS, Burkhart SS. La anatomía y función del portal posterolateral bajo en el tratamiento de la patología labral posterior. Artroscopia. 2007;23(9):999-1005. doi:10.1016/j.arthro.2007.04.011.
- Davidson PA, Rivenburgh DW. El portal posteroinferior de las 7 en punto para artroscopia de hombro. Am J Sports Med. 2002;30(5):693-696. doi:h10.1177/03635465020300051101.
- Difelice GS, Williams RJ III, Cohen MS, Warren RF. El portal posterior accesorio para artroscopia de hombro: descripción de la técnica y estudio cadavérico. Artroscopia. 2001;17(8):888-891. doi:10.1016/S0749-8063(01)90015-5.
- Parameswaran AD, Provencher MT, Bach BR Jr, Verma N, Romeo AA. Avulsión humeral del ligamento glenohumeral: patrón de lesión y técnicas de reparación artroscópica. Ortopedia. 2008;31(8):773-779. doi:10.3928/01477447-20080801-21.
- Bradley JP, Tejwani SG. Manejo artroscópico de la inestabilidad posterior. Orthop Clin Norte Am. 2010;41(3):339-356. doi:10.1016/j.ocl.2010.02.002.
- Panadero CL III, Romeo AA. Reparación artroscópica combinada de un desgarro SLAP tipo IV y lesión de Bankart. Artroscopia. 2009;25(9):1045-1050. doi:10.1016/j.arthro.2009.04.075.
- Archetti Netto NA, Tamaoki MJS, Lenza M, et al. Tratamiento de las lesiones de Bankart en la inestabilidad traumática anterior del hombro: un ensayo controlado aleatorio que compara la artroscopia y las técnicas abiertas. Artroscopia. 2012;28(7):900-908. doi:10.1016/j.arthro.2011.11.032.
- Waterman BR, Burns TC, McCriskin B, Kilcoyne K, Cameron KL, Owens BD. Resultados después de la reparación de Bankart en una población militar: predictores para la revisión quirúrgica y la discapacidad a largo plazo. Artroscopia. 2014;30(2):172-177. doi:10.1016/j.arthro.2013.11.004.
Cite this article
Provencher M. Reparación artroscópica de Bankart para la inestabilidad anterior del hombro utilizando un portal posterolateral. J Med Insight. 2014;2014(5). doi:10.24296/jomi/5.