रोबोट-असिस्टेड लेप्रोस्कोपिक लेफ्ट डोनर नेफरेक्टोमी फॉर लिविंग किडनी डोनेशन
Massachusetts General Hospital
Main Text
Table of Contents
किडनी प्रत्यारोपण अंतिम चरण के गुर्दे की बीमारी वाले रोगियों के लिए पसंदीदा उपचार है और अन्य गुर्दे प्रतिस्थापन उपचारों की तुलना में जीवन की बेहतर गुणवत्ता और अस्तित्व से जुड़ा हुआ है। मृतक दाता गुर्दे की तुलना में, जीवित दाता गुर्दा दान कम प्रतीक्षा समय, बेहतर रोगी और भ्रष्टाचार के अस्तित्व, और पूर्वव्यापी प्रत्यारोपण की संभावना से जुड़ा हुआ है। प्रारंभिक सीखने की अवस्था के बाद, रोबोट-सहायता प्राप्त जीवित दाता नेफरेक्टोमी के खुले और लैप्रोस्कोपिक नेफरेक्टोमी की तुलना में समान परिणाम होते हैं, और कुछ सेटिंग्स में रहने की कुल लंबाई कम हो जाती है। इस लेख में, हम रोबोट-असिस्टेड लिविंग डोनर नेफरेक्टोमी का एक मामला प्रस्तुत करते हैं, जिसमें मूल्यांकन, तकनीक और सर्जन के लिए पूर्व-ऑपरेटिव और अंतःक्रियात्मक रूप से विचार शामिल हैं।
गुर्दे का प्रत्यारोपण; जीवित दाता; रोबोटिक सर्जिकल प्रक्रियाएं; गर्म इस्किमिया; उपचार का परिणाम।
गुर्दा प्रत्यारोपण अंत-चरण गुर्दे की बीमारी (ईएसआरडी) में पसंद का उपचार है, लेकिन मृतक दाता अंग की कमी एक प्रमुख सीमित कारक है। संयुक्त राज्य अमेरिका में लगभग एक-तिहाई किडनी प्रत्यारोपण जीवित दाता प्रत्यारोपण हैं। 1 यह कुछ विकासशील देशों में 40-90% जीवित दाता प्रत्यारोपण के विपरीत है, जहां मृतक अंग दान के लिए बुनियादी ढांचे की कमी और उच्च लागत और पुरानी डायलिसिस की कम पहुंच के कारण जीवित दाता प्रत्यारोपण सबसे व्यवहार्य विकल्प है। 2 मिनिमली इनवेसिव तकनीक अब देखभाल का मानक है, और रोबोट-असिस्टेड लिविंग डोनर नेफरेक्टोमी को लैप्रोस्कोपिक नेफरेक्टोमी की तुलना में समान पोस्टऑपरेटिव परिणाम दिखाए गए हैं, जिसमें रहने की कुल लंबाई कम हो गई है। 3–6
दाता एक 38 वर्षीय पुरुष था जिसने अपने भाई को किडनी दान करने के लिए प्रत्यारोपण केंद्र में प्रस्तुत किया था। उनके पास कोई महत्वपूर्ण चिकित्सा इतिहास नहीं था (गुर्दे की पथरी, मूत्र पथ के संक्रमण, मधुमेह, उच्च रक्तचाप या दुर्दमता का कोई इतिहास नहीं)। उनके पिछले सर्जिकल इतिहास में एनेस्थीसिया से संबंधित मुद्दों के बिना टूटे हुए एपेंडिसाइटिस के कारण 13 साल की उम्र में एक खुला एपेंडेक्टोमी शामिल था। उनका बॉडी मास इंडेक्स (बीएमआई) 31.46 किग्रा/वर्ग मीटर था। रोगी की कार्यात्मक स्थिति 4 चयापचय समकक्ष (एमईटी) थी, और वह अमेरिकन सोसाइटी ऑफ एनेस्थिसियोलॉजिस्ट (एएसए) कक्षा 1 था। उन्हें पेनिसिलिन, जेंटामाइसिन और वैनकोमाइसिन से एलर्जी थी। उनके भाई (आईजीए नेफ्रोपैथी से) में फैटी लीवर और किडनी की बीमारी का पारिवारिक इतिहास है। उन्होंने जीवित किडनी दान के लिए व्यापक परीक्षण किया, और उन्होंने दान के लिए चिकित्सा और शल्य चिकित्सा मानदंडों को पूरा किया।
शारीरिक परीक्षा पेट के मोटापे और एक अच्छी तरह से चंगा सही कम वृत्त का चतुर्थ भाग खुला appendectomy निशान को छोड़कर अचूक था. उन्होंने गुर्दे समारोह परीक्षण, संक्रामक परीक्षण, और आयु-उपयुक्त घातक स्क्रीनिंग सहित मानक दाता प्रीऑपरेटिव वर्कअप किया। दाता और प्राप्तकर्ता के बीच रक्त प्रकार (एबीओ) और इम्यूनोलॉजिक (एचएलए) संगतता स्थापित की गई थी। प्रीऑपरेटिव इलेक्ट्रोकार्डियोग्राम और छाती का एक्स-रे किया गया और कोई असामान्यता नहीं दिखाई दी। उनकी एएसए स्थिति और चिकित्सा इतिहास को देखते हुए, कोई और प्रीऑपरेटिव वर्कअप का संकेत नहीं दिया गया था। दाता गुर्दे की पार्श्वता निर्धारित करने के लिए गुर्दे के आकार और वाहिका का आकलन करने के लिए क्रॉस-अनुभागीय इमेजिंग का प्रदर्शन किया गया था।
पेट के सीटी एंजियोग्राम गुर्दे के आकार के साथ-साथ गुर्दे vasculature और संग्रह प्रणाली (चित्रा 1) में शारीरिक विविधताओं का मूल्यांकन करने के लिए किया गया था. इस मामले में, गुर्दे की अनुमानित मात्रा में 10% से कम विसंगति थी, जो कार्यात्मक परीक्षण के लिए हमारे केंद्र के लिए कट-ऑफ है। दाता के पास द्विपक्षीय एकल गुर्दे की धमनियां और एकल गुर्दे की नसें थीं। वृक्क श्रोणि या मूत्रवाहिनी में कोई असामान्यता नहीं देखी गई थी। बाएं गुर्दे के ऊपरी ध्रुव में 2 सेमी सरल सौम्य दिखने वाली कॉर्टिकल पुटी देखी गई। गुर्दे में कोई पथरी या असामान्य द्रव्यमान नोट नहीं किया गया था।
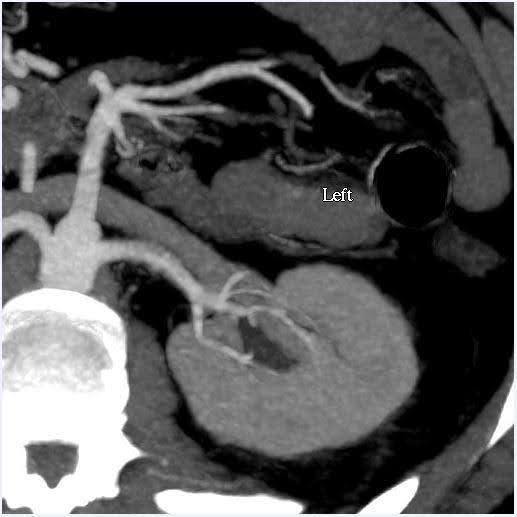
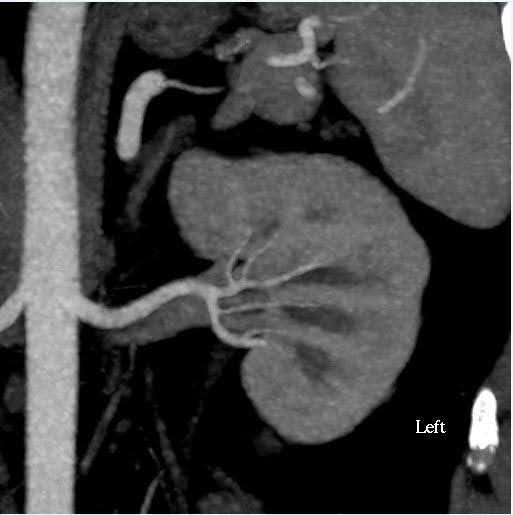
चित्र 1. सीटी एंजियोग्राम पेट (गुर्दे)। बाएं: बाईं ओर एकल गुर्दे की धमनी और नस का प्रदर्शन करने वाला अक्षीय दृश्य; दाएं: कोरोनल व्यू लेफ्ट किडनी।
जीवित दाता नेफरेक्टोमी खुले लैप्रोस्कोपिक, हाथ से सहायता प्राप्त लैप्रोस्कोपिक, या रोबोट-सहायता प्राप्त दृष्टिकोण के माध्यम से किया जा सकता है।
जीवित दाता गुर्दा दान कम प्रतीक्षा समय और बेहतर रोगी और भ्रष्टाचार अस्तित्व के साथ जुड़ा हुआ है जब मृतक दाता गुर्दे की तुलना में. जबकि प्राप्तकर्ता डायलिसिस शुरू होने से पहले प्रीमेप्टिव प्रत्यारोपण मृतक दान से गुर्दे के साथ एक विकल्प है, जीवित दान बहुत कम प्रतीक्षा-समय और प्रीमेप्टिव प्रत्यारोपण की उच्च संभावना की अनुमति देता है।
सामान्य संज्ञाहरण और न्यूरोमस्कुलर नाकाबंदी को लापरवाह स्थिति में रोगी के साथ प्रशासित किया जाता है। संज्ञाहरण को शामिल करने के बाद, पूरे ऑपरेशन के दौरान पेट को विघटित रखने के लिए एक नासोगैस्ट्रिक ट्यूब, और फोली कैथेटर रखा जाता है। पेरीऑपरेटिव एंटीबायोटिक्स प्रशासित हैं। एक खुली प्रक्रिया में संभावित आकस्मिक रूपांतरण के लिए ऑपरेटिंग रूम में एक लैपरोटॉमी इंस्ट्रूमेंट सेट उपलब्ध रखा जाता है।
रोगी को दाहिने पार्श्व डिकुबिटस स्थिति में रखा जाता है, जिसमें हथियार एक तकिया को गले लगाते हैं। रोबोट का उपयोग करते समय, पार्श्व आर्म बोर्ड के उपयोग से रोबोटिक आर्म का दबाव हो सकता है, इसलिए आर्म को थोड़ा नीचे की ओर रखना पसंद किया जाता है। इसके बाद बेहतर पहुंच के लिए पसलियों को इलियाक शिखा से अलग करने में मदद करने के लिए टेबल को फ्लेक्स किया जाता है। सभी दबाव बिंदुओं को गद्देदार करने की आवश्यकता है, और तंत्रिका संपीड़न चोटों को रोकने के लिए एक एक्सिलरी रोल रखा जाना चाहिए। रोगी को ऑपरेटिंग टेबल पर सुरक्षित किया जाना चाहिए। हम रोगी की स्थिति में मदद करने के लिए एक बीन बैग का उपयोग करते हैं। स्थिति के समापन पर द्विपक्षीय रूप से स्पष्ट रेडियल दालों की पुष्टि करें। अनुक्रमिक संपीड़न उपकरणों को दोनों निचले छोरों पर रखा जाना चाहिए। ऑपरेटिव क्षेत्र को क्लिप किया जाता है, फिर सामान्य बाँझ फैशन में तैयार और लपेटा जाता है, जो xiphoid से सिम्फिसिस प्यूबिस के नीचे तक फैला हुआ है, और नेफरेक्टोमी पक्ष पर पीछे की एक्सिलरी लाइन को विपरीत पक्ष पर बीनबैग तक फैलाया जाता है।
पेट की गुहा में प्रवेश करने के लिए 7-8 सेमी लंबा Pfannenstiel चीरा बनाया जाता है। पेट की दीवार प्रावरणी को अनुप्रस्थ रूप से खोला जाता है, और फ्लैप को बेहतर और हीन रूप से उठाया जाता है। पेट की दीवार प्रावरणी की लामबंदी की सीमा गुर्दे की निकासी के लिए क्षेत्र का आकार निर्धारित करती है। सुनिश्चित करें कि पर्याप्त विच्छेदन है। फिर रेक्टस की मांसपेशियों को अलग फैलाया जाता है और रेक्टस की मांसपेशियों के बीच पेरिटोनियम को लंबवत खोला जाता है। मूत्राशय में विच्छेदन से बचने के लिए पेरिटोनियम को खोलने के लिए सावधानी बरतें। एक GelPort लेप्रोस्कोपिक प्रणाली चीरा में रखा गया है, और एक 12 मिमी लेप्रोस्कोपिक बंदरगाह न्यूमोपरिटोनियम स्थापित करने के लिए GelPort के माध्यम से रखा गया है. तीन अतिरिक्त 8 मिमी रोबोट बंदरगाहों प्रत्यक्ष लेप्रोस्कोपिक दृश्य के तहत रखा जाता है: epigastric क्षेत्र में, नाभि से बेहतर, और बाएं निचले वृत्त का चतुर्थ भाग (चित्रा 2) में. बंदरगाहों को लगभग 10 सेमी अलग और पसलियों और इलियाक शिखा से कम से कम 2 सेमी दूर रखने की आवश्यकता होती है। गेलपोर्ट के माध्यम से 12-mm पोर्ट पूरे ऑपरेशन में बेडसाइड असिस्ट के लिए एक असिस्ट पोर्ट है। DaVinci रोबोट को तब बंदरगाहों पर डॉक किया जाता है और प्रत्यक्ष दृश्य के तहत डाले गए रोबोटिक उपकरण डाले जाते हैं।
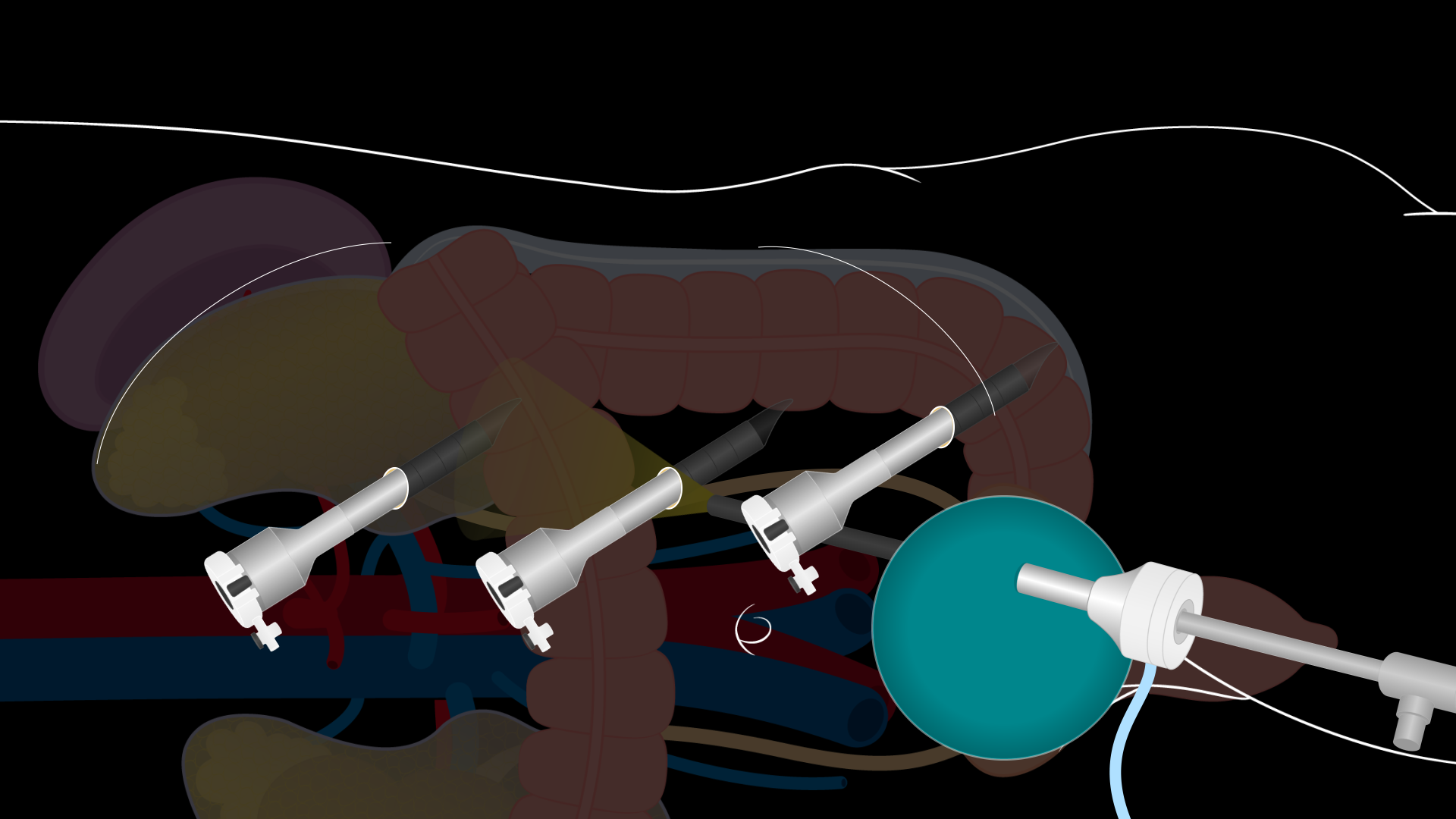
चित्र 2. लैप्रोस्कोपिक दाता ने किडनी नेफरेक्टोमी चीरा साइटों को छोड़ दिया। एक लेप्रोस्कोपिक दाता के लिए बंदरगाह प्रतिष्ठानों की स्थिति का प्रदर्शन करने वाला एक आरेख किडनी नेफरेक्टोमी छोड़ देता है। पेट की गुहा में प्रवेश करने के लिए एक 7-8 सेमी लंबा Pfannenstiel चीरा बनाया जाता है। इस चीरे में एक जेलपोर्ट लैप्रोस्कोपिक प्रणाली रखी गई है, और जेलपोर्ट के माध्यम से 12 मिमी का लैप्रोस्कोपिक पोर्ट रखा गया है। तीन 8-mm रोबोटिक पोर्ट एपिगैस्ट्रिक क्षेत्र में रखे गए हैं, जो नाभि से बेहतर हैं, और प्रत्यक्ष दृष्टि के तहत बाएं निचले चतुर्थांश में हैं।
कंसोल पर, बाएं बृहदान्त्र को पेट की दीवार पर संलग्नक को नीचे ले जाकर औसत दर्जे का घुमाया जाता है। बाएं गुर्दे की कल्पना की जाती है। इस समय गुर्दे के पीछे के अनुलग्नकों को जुटाने के लिए देखभाल नहीं की जाती है ताकि यह आसान हिलर विच्छेदन के लिए पार्श्व रूप से वापस ले लिया जाए। प्लीहा और डायाफ्राम और गुर्दे के लिए इसके अनुलग्नकों को मुक्त किया जाता है और संवहनी संरचनाओं के विच्छेदन में मदद करने के लिए औसत दर्जे का घुमाया जाता है। मूत्रवाहिनी की पहचान की जाती है और श्रोणि को विच्छेदित किया जाता है। कुछ मात्रा में पेरियूरेटेरल वसा छोड़कर मूत्रवाहिनी के एडवेंटिटिया को अलग करने से बचना महत्वपूर्ण है, और मूत्रवाहिनी इस्किमिया से संबंधित जटिलताओं की संभावना को कम करने के लिए मूत्रवाहिनी और गुर्दे के अवर ध्रुव के बीच ऊतक को संरक्षित करना महत्वपूर्ण है।
ध्यान हिलम के विच्छेदन की ओर मुड़ जाता है, विशेष रूप से वृक्क नस, गोनाडल नस, काठ का नस और अधिवृक्क नस। हिलम में ही विच्छेदन नहीं करने के लिए सुनिश्चित करें, लेकिन गुर्दे हिलम में कई संवहनी शाखाओं को घायल करने के जोखिम के कारण महाधमनी के करीब काटना. गोनाडल नस को तीन जलने के बाद अधिवृक्क शिरा और काठ का नसों का उपयोग करके पोत मुहर के साथ विभाजित किया जाता है। कुछ केंद्र क्लिप का उपयोग करना पसंद करते हैं, लेकिन क्लिप पर गलती से स्टेपलिंग का खतरा होता है, इसलिए यदि क्लिप का उपयोग किया जाता है तो स्टेपलिंग के समय अतिरिक्त सावधानी बरतनी चाहिए। सभी शाखाओं को वृक्क शिरा के करीब स्थानांतरित किया जाता है। इसके बाद, वृक्क धमनी की पहचान की जाती है और महाधमनी की ओर विच्छेदन जारी रखा जाता है।
विच्छेदन तो अधिवृक्क ग्रंथि और गुर्दे के hilum के बीच जारी रखा है. गुर्दे की धमनी और गुर्दे की नस के बीच किसी भी संयोजी ऊतक को सावधानीपूर्वक स्थानांतरित किया जाता है। वाहिकाओं और मूत्रवाहिनी की पहचान और विच्छेदन के बाद, गुर्दे पूरी तरह से बेहतर से अवर ध्रुव तक जुटाया जाता है। इसके बाद गुर्दे के पीछे के अनुलग्नकों को जुटाया जाता है। मामले का यह हिस्सा गुर्दे के आसपास और पालन करने वाली वसा की डिग्री से जटिल था।
स्टेपलिंग की तैयारी में सभी अनुलग्नकों से गुर्दे की धमनी और नस को साफ कर दिया जाता है। मूत्रवाहिनी को क्लिप किया जाता है और लंबाई को संरक्षित करने के लिए दो हेमो-ओ-लोक क्लिप के साथ जितना संभव हो उतना डिस्टल ट्रांसेक्ट किया जाता है। दाता नेफरेक्टोमी में मूत्रवाहिनी ट्रांससेक्शन के लिए स्वीकृत स्थान उस स्तर पर होता है जहां मूत्रवाहिनी इलियाक धमनी के ऊपर से गुजरती है। हम सहायक बंदरगाह से हेम-ओ-लोक क्लिप का उपयोग करते हैं, लेकिन रोबोट क्लिप भी उपलब्ध हैं और उपयोग के लिए उपयुक्त हैं। मूत्रवाहिनी को पोत सीलर, रोबोटिक कैंची, या सहायता बंदरगाह से कैंची का उपयोग करके कट फ़ंक्शन के साथ ट्रांसेक्ट किया जाता है।
वृक्क वाहिका में भिन्नता लगभग 25-50% मामलों में होती है। 7, 8 गुर्दे को अंत-धमनी रक्त की आपूर्ति प्राप्त होती है, इसलिए व्यास में 1-2 मिमी से बड़ी किसी भी सहायक धमनियों को पहचानना और सावधानीपूर्वक संरक्षित करना महत्वपूर्ण है, जिन्हें आमतौर पर प्रीऑपरेटिव सीटी स्कैन पर देखा जाता है। छोटे व्यास के किसी भी जहाजों को इंट्राऑपरेटिव रूप से सामना करना पड़ता है। यह सलाह दी जाती है कि यदि आवश्यक हो तो प्राप्तकर्ता सर्जन के साथ आदर्श रूप से पूर्व-ऑपरेटिव या वास्तविक समय में चर्चा करें।
एक बार जब जहाजों को विच्छेदित किया जाता है और स्टेपलिंग के लिए तैयार किया जाता है, तो अंतःशिरा मैनिटोल प्रशासित किया जाता है। हम 12.5 ग्राम मैनिटोल देते हैं। हम IV हेपरिन नहीं देते हैं, लेकिन कुछ दाता केंद्र क्रॉस-क्लैंप से पहले हेपरिन का प्रशासन करते हैं। कोल्ड फ्लश तैयार किया जाता है, और रोबोट को अनडॉक किया जाता है। एंडो जीआईए स्टेपलर को समायोजित करने के लिए सबसे अवर 8-मिमी पोर्ट को 12-मिमी पोर्ट तक बढ़ा दिया गया है। कुछ रोबोट दाता नेफरेक्टोमी सर्जन रोबोट स्टेपलर का उपयोग करने का चुनाव कर सकते हैं। गुर्दे को समायोजित करने के लिए Pfannenstiel चीरा का विस्तार करें यदि गुर्दे बड़े हैं या पक्षपाती पेरिनेफ्रिक वसा है, जैसा कि इस मामले में है। गुर्दे की धमनी को महाधमनी के करीब जीआईए 30 टैन लोड के साथ स्टेपल किया जाता है, इसके बाद जीआईए 30 टैन लोड के साथ गुर्दे की नस को स्टेपल किया जाता है। किडनी को Pfannenstiel चीरा के माध्यम से निकाला जाता है। गुर्दे को तब पीछे की मेज पर विस्कॉन्सिन संरक्षण समाधान (या पसंद का एक और संरक्षक समाधान) के ठंडे विश्वविद्यालय के साथ छिद्रित किया जाता है। गुर्दे की धमनी को तब तक फ्लश किया जाता है जब तक कि वृक्क शिरा से आने वाला तरल पदार्थ स्पष्ट न हो जाए और गुर्दे का पैरेन्काइमा फ्लश दिखाई दे। फिर किडनी को प्राप्तकर्ता के कमरे में ले जाया जाता है। इस मामले में, गुर्दे के आकार और पेरिनेफ्रिक "चिपचिपा" वसा के कारण निष्कर्षण मुश्किल था। चीरे को आगे बढ़ाया गया और गुर्दे को निकालने के लिए एक लेप्रोस्कोपिक पुनर्प्राप्ति बैग का उपयोग किया गया, जिसे तुरंत बर्फ पर रखा गया और फ्लश किया गया।
जबकि गुर्दे को फ्लश किया जा रहा है, पहला सबसे तत्काल कदम ऑपरेटिव क्षेत्र में हेमोस्टेसिस की पुष्टि करना है। यदि आवश्यक हो, क्लिप, दाग़ना, और हेमोस्टैटिक एजेंटों का एक संयोजन का उपयोग करें. लसीका जल निकासी के लिए कोई चिंता होने पर क्लिप आवश्यक हो सकती है। पीछे की मेज पर गुर्दे की शारीरिक रचना की पुष्टि की जाती है। एक ट्रांसवर्सस एब्डोमिनिस प्लेन (टीएपी) ब्लॉक को नेफरेक्टोमी पक्ष के प्रत्यक्ष दृश्य का उपयोग करके पेरिटोनियम के लिए स्थानीय संवेदनाहारी को इंजेक्शन लगाकर बाद में प्रशासित किया जा सकता है। हम एकतरफा टीएपी ब्लॉक को इंट्राऑपरेटिव रूप से निष्पादित करते हैं। एक अन्य विकल्प संज्ञाहरण के लिए एक टीएपी ब्लॉक करने के लिए है जब रोगी को एक्सट्यूबेशन से पहले लापरवाह रखा जाता है। स्थानीय संवेदनाहारी के शेष तो बंदरगाह साइटों और बंद होने से पहले Pfannenstiel चीरा द्वारा इंजेक्शन है. बाएं निचले चतुर्थांश में 12-मिमी बंदरगाह पर प्रावरणी कार्टर-थॉम्पसन डिवाइस का उपयोग करके 0 विक्रिल के साथ बंद है, और बंदरगाहों को 4-0 मोनोक्रिल के साथ बंद कर दिया गया है। साधन गिनती की पुष्टि करने के बाद, Pfannenstiel चीरा 4 परतों में बंद है: पेरिटोनियम 2-0 Vicryl के साथ बंद है, 2-0 पीडीएस के साथ रेक्टस मांसपेशी के पूर्वकाल प्रावरणी, और स्कार्पा के प्रावरणी में 3-0 Vicryl का उपयोग करके दो परतों में त्वचा, और 4-0 चमड़े के नीचे की परत में मोनोक्रिल। सर्जिकल गोंद लागू किया जाता है और दोहराने वाले उपकरण गिनती की पुष्टि की जाती है।
जीवित गुर्दा दान जीवित संबंधित निर्देशित दान, किडनी युग्मित दान, या गैर-निर्देशित / परोपकारी दान के माध्यम से किया जा सकता है। कुछ अपवादों के साथ, 2005 के बाद से संयुक्त राज्य अमेरिका में जीवित किडनी दान में समग्र गिरावट आई है। COVID-19 महामारी के दौरान जीवित दान की दरें और भी गिर गईं। 9 युग्मित दान नेटवर्क जीवित दाता गुर्दा प्रत्यारोपण में वृद्धि की सुविधा प्रदान कर सकते हैं। युग्मित दान प्राप्तकर्ताओं को महिलाओं, काले, पिछले प्रत्यारोपण होने, अत्यधिक संवेदनशील होने और सार्वजनिक बीमा होने की अधिक संभावना थी, लेकिन उन्हें अन्य जीवित दाता किडनी प्राप्तकर्ताओं के बराबर परिणाम दिखाए गए हैं। 10
जीवित गुर्दा दान के लिए स्क्रीनिंग केंद्रों के बीच भिन्न हो सकती है लेकिन आम तौर पर, संभावित दाताओं को उम्मीदवारी का आकलन करने के लिए चिकित्सा, शल्य चिकित्सा और मनोरोग मूल्यांकन (जैसा कि संकेत दिया गया है) से गुजरना पड़ता है। परीक्षणों में हृदय और फुफ्फुसीय कार्य परीक्षण शामिल हो सकते हैं यदि संकेत दिया गया है, कार्यात्मक स्थिति मूल्यांकन, घातक स्क्रीनिंग, संक्रामक स्क्रीनिंग, बीएमआई के आधार पर पोषण परामर्श, और ईएसआरडी जोखिम परीक्षण, विशेष रूप से गुर्दे की बीमारी के पारिवारिक इतिहास वाले लोगों के लिए। दाता उम्मीदवारों के लिए पूर्व-जोखिम जोखिमों की गणना करने के लिए कई जोखिम मूल्यांकन उपकरण उपलब्ध हैं। 11–13 गुर्दे की शारीरिक रचना का आकलन करने के लिए एक वृक्क सीटीए भी प्राप्त किया जाता है। हालांकि प्रत्यारोपण केंद्रों में गुर्दा दाताओं के लिए अलग-अलग पात्रता मानदंड हैं, प्रक्रिया को आम तौर पर contraindicated है यदि संभावित उम्मीदवार 18 वर्ष से कम उम्र का है, मधुमेह, अनियंत्रित उच्च रक्तचाप, उन्नत गुर्दे की बीमारी, सक्रिय संक्रमण, सक्रिय या अपूर्ण रूप से इलाज की गई घातकता, अनुपचारित मनोरोग बीमारी, बिगड़ा हुआ निर्णय लेने की क्षमता, या संदिग्ध वित्तीय या पारस्परिक जबरदस्ती।
शारीरिक विकल्प सर्जन निर्भर हैं। एक छोटे से सरल एकतरफा एकल गुर्दे की पथरी वाले संभावित दाताओं में, दाता को भविष्य में पत्थर बनाने के जोखिमों के लिए जांच किए जाने के बाद प्रभावित पक्ष को प्रत्यारोपित किया जा सकता है (हम एक लिथोलिंक परीक्षण का उपयोग करते हैं)। वृक्क वाहिका में भिन्नता लगभग 25-40% मामलों में होती है। दोहरी मूत्रवाहिनी स्वस्थ वयस्क आबादी के लगभग 0.7-0.8% और मूत्र पथ के मुद्दों वाले 2-4% वयस्कों में देखी जाती है। 7, 8, 1416 हमारे केंद्र में, हम घोड़े की नाल गुर्दे या फाइब्रोमस्कुलर डिस्प्लेसिया वाले दाताओं के साथ दाताओं को स्वीकार नहीं करते हैं। स्प्लिट रीनल फंक्शन परीक्षण का मूल्यांकन आकार विसंगति के मामले में किया जाता है। विभाजित गुर्दे समारोह परीक्षण के मानदंड केंद्र-निर्भर हैं। हमारे केंद्र में, हम एक परमाणु चिकित्सा गुर्दे स्कैन प्राप्त करते हैं जब दाता गुर्दे के बीच मात्रा अंतर सीटी स्कैन पर 10% से अधिक हो जाता है। हम कम कार्यशील किडनी लेते हैं यदि दान के बाद बेहतर काम करने वाले गुर्दे को छोड़ने के लिए विभाजित गुर्दे समारोह अंतर 10% से अधिक हो जाता है। परंपरागत रूप से, बाएं गुर्दे को गुर्दे की नसों की लंबी लंबाई के कारण दान के लिए पसंद किया जाता है जो आसान प्राप्तकर्ता शिरापरक एनास्टोमोसिस की सुविधा प्रदान कर सकता है। बाएं गुर्दे का उपयोग सभी जीवित दाता गुर्दा प्रत्यारोपण के लगभग 80% में किया जाता है। 17 दाएं गुर्दे का उपयोग बाईं ओर एकान्त गुर्दे की धमनी की अनुपस्थिति में, बाएं गुर्दे में पैरेन्काइमल असामान्यताएं, या आकार की विसंगति के आधार पर किया जा सकता है।
जीवित किडनी दाताओं में पेरीऑपरेटिव मृत्यु दर 3/10,000 है, और ईएसआरडी का अनुमानित 20 साल का जोखिम लगभग 30/10,000 है, भले ही चयन मानदंडों में दृष्टिकोण या भिन्नता कुछ भी हो। 11, 18 छह महीने में पोस्टडोनेशन सीरम क्रिएटिनिन जीवित किडनी दाताओं में बाद के ईएसआरडी जोखिम से जुड़ा हो सकता है। 19 एक अन्य संभावित जटिलता निष्कर्षण या बंदरगाह स्थलों पर हर्निया का खतरा है। स्त्री रोग संबंधी सर्जरी से साहित्य के आधार पर मिडलाइन पेट के चीरों का उपयोग करने की तुलना में एक Pfannenstiel चीरा का उपयोग करके हर्निया का खतरा कम है। 20, 21 मरीजों को गोनाडल नस के विभाजन से वृषण सूजन विकसित हो सकती है लेकिन यह क्षणिक और आत्म-संकल्प है। रोबोट-असिस्टेड लिविंग डोनर नेफरेक्टोमी को लैप्रोस्कोपिक नेफरेक्टोमी की तुलना में समान पोस्टऑपरेटिव परिणाम दिखाए गए हैं और कुल मिलाकर रहने की लंबाई में कमी आई है। 3–6 साहित्य में कई संशोधनों का वर्णन किया गया है, जिसमें सात रोगियों की एक छोटी श्रृंखला शामिल है, जिन्होंने रोबोट सिंगल-पोर्ट डोनर नेफरेक्टोमी की व्यवहार्यता की सूचना दी है। 22
इस मामले में, ऑपरेटिंग समय 3.5 घंटे था और अनुमानित रक्त हानि 200 मिलीलीटर थी। हमें अत्यधिक पक्षपाती पेरिनेफ्रिक वसा या "चिपचिपा वसा" के कारण अतिरिक्त कठिनाई का सामना करना पड़ा, जिससे विच्छेदन के साथ-साथ गुर्दे की निकासी के दौरान समस्याएं हुईं। हालांकि, दाता के पास एक असमान वसूली थी और मौखिक दर्दनाशक दवाओं पर अच्छे दर्द नियंत्रण के साथ पोस्टऑपरेटिव दिन तीन पर छुट्टी दे दी गई थी। फॉलोअप करने पर, रोगी को कोई समस्या नहीं थी।
- दा विंची शी सर्जिकल सिस्टम।
- हाथ से सहायता प्राप्त लैप्रोस्कोपी के लिए जेलपोर्ट लैप्रोस्कोपिक प्रणाली।
- 12-mm डिस्पोजेबल लेप्रोस्कोपिक पोर्ट
खुलासा करने के लिए कुछ भी नहीं।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माए जाने के लिए अपनी सूचित सहमति दी है और वह जानता है कि सूचना और चित्र ऑनलाइन प्रकाशित किए जाएंगे।
References
- अमेरिकी स्वास्थ्य और मानव सेवा विभाग। OPTN/SRTR 2020 वार्षिक डेटा रिपोर्ट: किडनी। यहां उपलब्ध है: https://srtr.transplant.hrsa.gov/annual_reports/2020/Kidney.aspx। 30 अप्रैल, 2023 को एक्सेस किया गया।
- दान और प्रत्यारोपण पर वैश्विक वेधशाला। सारांश। यहां उपलब्ध है: https://www.transplant-observatory.org/summary/। 30 अप्रैल, 2023 को एक्सेस किया गया।
- भट्टु एएस, गनपुले ए, सबनिस आरबी, मुरली वी, मिश्रा एस, देसाई एम. रोबोट-असिस्टेड लेप्रोस्कोपिक डोनर नेफरेक्टोमी बनाम स्टैंडर्ड लेप्रोस्कोपिक डोनर नेफरेक्टोमी: एक संभावित यादृच्छिक तुलनात्मक अध्ययन। जे एंडोरोल। 2015; 29(12):1334-1340. डीओआइ:10.1089/अंत.2015.0213.
- जिओ क्यू, फू बी, गीत K, चेन एस, ली J, जिओ J. जीवित दाता nephrectomy में शल्य चिकित्सा तकनीकों की तुलना: एक व्यवस्थित समीक्षा और Bayesian नेटवर्क मेटा-विश्लेषण. एन प्रत्यारोपण। 2020; 25:e926677. डीओआइ:10.12659/एओटी.926677.
- वांग एच, चेन आर, ली टी, पेंग एल. रोबोट की सहायता से लैप्रोस्कोपिक बनाम लेप्रोस्कोपिक दाता गुर्दे प्रत्यारोपण में नेफरेक्टोमी: एक मेटा विश्लेषण. क्लीन प्रत्यारोपण। 2019; 33(1):ई13451. डीओआइ:10.1111/सीटीआर.13451.
- स्पैगियारी एम, गार्सिया-रोका आर, टुल्ला केए, एट अल। रोबोटिक असिस्टेड लिविंग डोनर नेफरेक्टोमी। एन सर्जरी। 2022; 275(3):591-595. डीओआइ:10.1097/एसएलए.0000000000004247.
- Ciçekcibaşi AE, Ziylan T, Salbacak A, Seker M, Büyükmumcu M, Tuncer I. मानव भ्रूण में गुर्दे की धमनियों की उत्पत्ति, स्थान और विविधताओं और उनकी नैदानिक प्रासंगिकता की जांच। एन अनत। 2005; 187(4):421-427. डीओआइ:10.1016/जे.आनाट.2005.04.011.
- Aremu A, Igbokwe M, Olatise O, Lawal A, Maduadi K. गुर्दे धमनी के शारीरिक रूपांतरों: एक नाइजीरियाई गुर्दा प्रत्यारोपण केंद्र में रहने वाले गुर्दा दाताओं में एक कम्प्यूटरीकृत टोमोग्राफिक एंजियोग्राम अध्ययन. Afr स्वास्थ्य विज्ञान। 2021; 21(3):1155-1162. डीओआइ:10.4314/AHS.v21i3.24.
- अल अम्मरी एफ, यू वाई, फेरज़ोला ए, एट अल। 15 वर्षों में संयुक्त राज्य अमेरिका में जीवित किडनी दान में पहली वृद्धि। एम जे ट्रांसप्लांट। 2020; 20(12):3590-3598. डीओआइ:10.1111/एजेटी.16136.
- लीसर डीबी, थॉमस एजी, शेफर एए, एट अल। राष्ट्रीय किडनी युग्मित दान के साथ रोगी और गुर्दे एलोग्राफ्ट अस्तित्व। क्लीन जे एम सोक नेफ्रोल। 2020; 15(2):228-237. डीओआइ:10.2215/सीजेएन.06660619.
- मैसी एबी, मुज़ाले एडी, लुओ एक्स, एट अल। जीवित किडनी दाताओं में ईएसआरडी के पोस्टडोनेशन जोखिम की मात्रा निर्धारित करना। J am soc nephrol. 2017; 28(9):2749-2755. डीओआइ:10.1681/एएसएन.2016101084.
- ग्राम एमई, सांग वाई, लेवी एएस, एट अल। जीवित गुर्दा-दाता उम्मीदवार के लिए गुर्दे-विफलता जोखिम प्रक्षेपण। एन इंग्लैंड जे मेड। 2016; 374(5):411-421. डीओआइ:10.1056/एनईजेएमओए1510491.
- जॉन हॉपकिन्स विश्वविद्यालय। किडनी डोनर उम्मीदवारों के लिए ईएसआरडी जोखिम उपकरण। यहां उपलब्ध है: http://www.transplantmodels.com/esrdrisk/। 2 मई, 2023 को एक्सेस किया गया।
- स्टैंडिंग एस फिलाडेल्फिया: चर्चिल लिविंगस्टोन एल्सेवियर। फिलाडेल्फिया: एल्सेवियर; 2020. ग्रे की शारीरिक रचना: नैदानिक अभ्यास का शारीरिक आधार।
- Schlussel आरएन, Retik एबी. कैंपबेल के मूत्रविज्ञान. फिलाडेल्फिया, पीए: सॉन्डर्स; 2002. एक्टोपिक मूत्रवाहिनी, यूरेटेरोसेले, और मूत्रवाहिनी की अन्य विसंगतियां; पपृ॰ 2007–2052.
- Fernbach SK, Feinstein KA, स्पेंसर K, Lindstrom CA. मूत्रवाहिनी दोहराव और इसकी जटिलताओं. रेडियोग्राफिक्स। 1997;17:109-127.
- वांग K, झांग P, जू X, फैन M. दाएं बनाम बाएं लैप्रोस्कोपिक लिविंग-डोनर नेफरेक्टोमी: एक मेटा-विश्लेषण। ऍक्स्प क्लीन प्रत्यारोपण। 2015; 13(3):214-226.
- सेगेव डीएल, मुज़ाले एडी, कैफ़ो बीएस, एट अल। "जीवित गुर्दा दान के बाद पेरीऑपरेटिव मृत्यु दर और दीर्घकालिक अस्तित्व"। जामा। 2010; 303(10):959-966. डीओआइ:10.1001/जामा.2010.237.
- मैसी एबी, होल्शर सीएम, हेंडरसन एमएल, एट अल। "जीवित किडनी दाताओं में अंत-चरण गुर्दे की बीमारी के बाद के जोखिम के साथ प्रारंभिक पोस्टडोनेशन गुर्दे समारोह का संघ"। जामा सर्जरी। 2020; 155(3):ई195472. डीओआइ:10.1001/जामसर्ज.2019.5472.
- लुइजेंडिज्क आरडब्ल्यू, जीकेल जे, स्टॉर्म आरके, एट अल। कम अनुप्रस्थ Pfannenstiel चीरा और चीरा हर्निया और तंत्रिका फंसाने की व्यापकता। एन सर्जरी। 1997; 225(4):365-369. डीओआइ:10.1097/00000658-199704000-00004.
- Bewö K, Österberg J, Löfgren M, Sandblom G. खुले स्त्री रोग संबंधी सर्जरी के बाद incisional हर्निया: एक जनसंख्या आधारित अध्ययन. आर्क Gynecol obstet. 2019; 299(5):1313-1319. डीओआइ:10.1007/एस00404-019-05069-0.
- गार्डन EB, अल-अलाओ हे, Razdan एस, Mullen जीआर, Florman एस, Palese एमए. दा विंची एसपी सर्जिकल सिस्टम के साथ रोबोटिक सिंगल-पोर्ट डोनर नेफरेक्टोमी। जेएसएलएस। 2021; 25(4). डीओआइ:10.4293/जेएसएलएस.2021.00062.
Cite this article
Atthota एस, Grasso जे, Dageforde ला. रोबोट-असिस्टेड लैप्रोस्कोपिक लेफ्ट डोनर नेफरेक्टोमी फॉर लिविंग किडनी डोनेशन। जे मेड अंतर्दृष्टि। 2024; 2024(418). डीओआइ:10.24296/जोमी/418.



