局所組織の進展:モース手術後の上螺旋縁欠損および露出した耳軟骨の再建
Main Text
Table of Contents
外耳の欠損の再建は、耳の複雑な解剖学と顔全体の美観における重要な役割のため、さまざまな課題を伴います。欠陥の場所は独立して修理に影響し、各場所は計画時に考慮すべき追加の要素となります。具体的には、上耳輪の欠損は、眼鏡や補聴器などの顔の付属物の機械的支持において、らせん根や上縁が機能するため、再建過程を複雑にします。再建のアプローチは体系的でありながら、最適な美装と機能の両方を適切に回復するために個別に調整されなければなりません。
注目症例は、同じ側に人工内耳を装着した眼鏡をかけている患者の全層上らせんおよび耳の欠損の再建に関するものです。議論では、上耳再建術の複雑さ、使用されるさまざまな手術オプション、直面する課題が強調されています。
耳の再建;ヘリカルリム再構築
外耳の再建は、特に上耳耳とヘリックス部の本質的に複雑な解剖学的構造を考えると、独自の外科的課題を伴います。手術の意思決定に共通して適用される多様な修復技術が存在するにもかかわらず、一つの普遍的に適用可能なアルゴリズムは存在しません。再建技術が発展・進化し続ける中で、各方法の利点と欠点についてさらに理解し評価することが求められます。どんな再建手術でも、耳の欠損の修復は最適な美的かつ機能的な結果を得るために個別に調整される必要があります。
87歳の男性が、最近のモーズ手術後の全層耳の欠損の再建のために受診しました(図1Aおよび1B)。患者は特に眼鏡を着用しており、同側人工内耳の既往があり、日常的に使用が続いていました。患者はまた、単一段階の再建を希望していると表明しました。
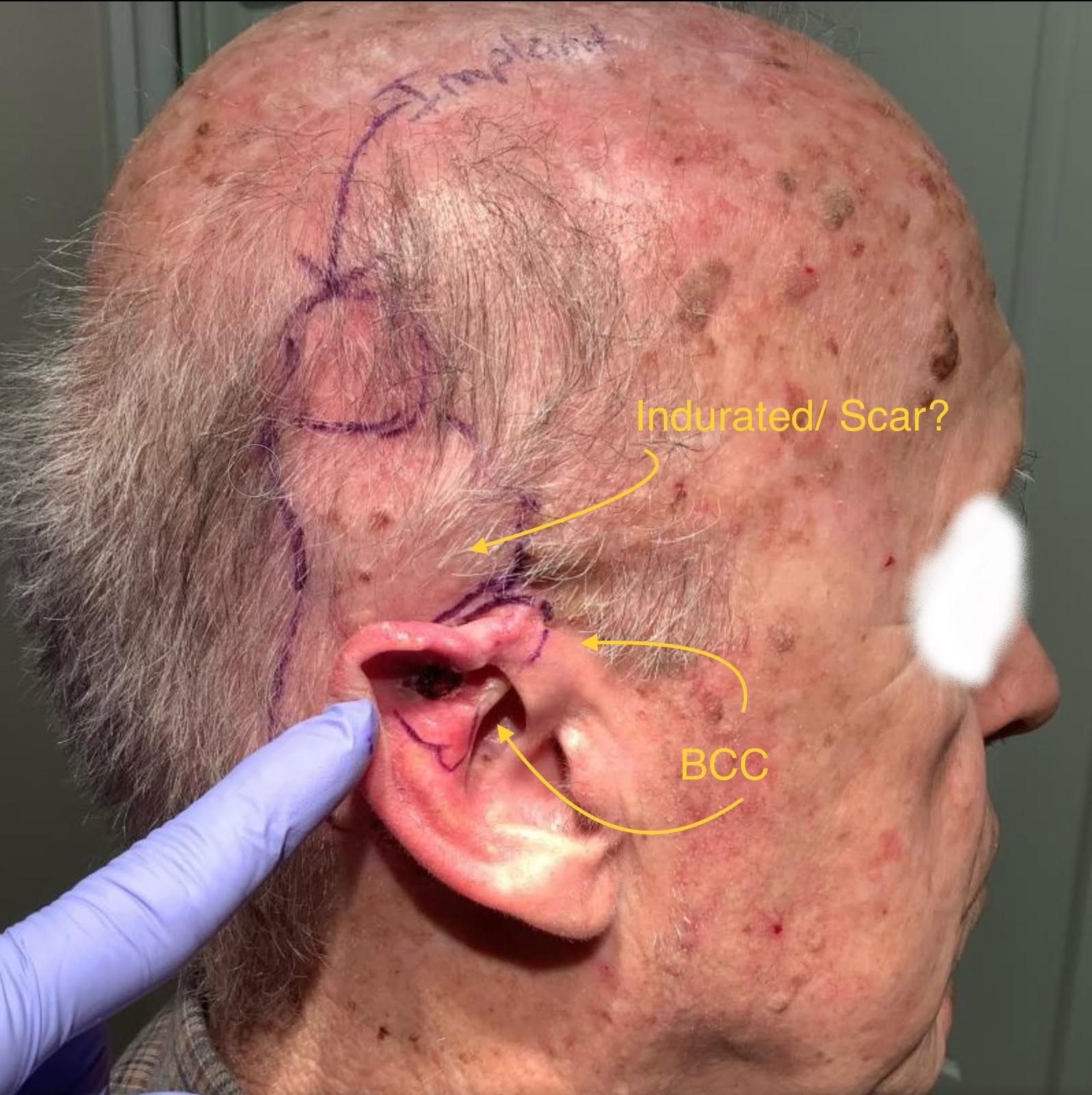
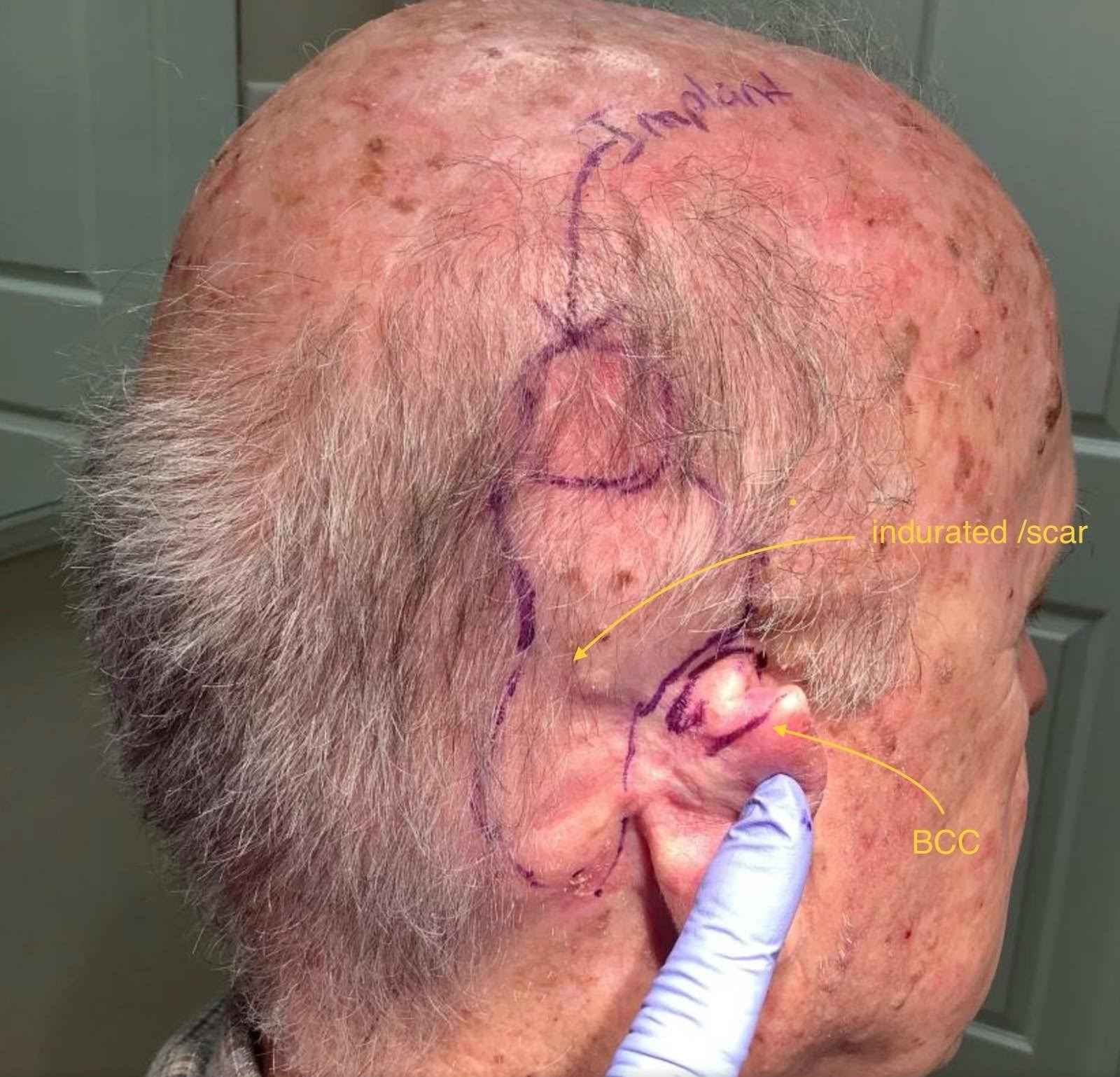
図1。A(左):モース手術前の画像は、上ヘリックスおよびアンチヘリックスに関与する基底細胞癌を示しています。人工内耳部位は手術計画のためにラベル付けされています。硬性瘢痕は耳の後方、人工内耳より下に位置し、生検の結果悪性ではないことが判明しました。B(右):基底細胞癌は上らせんに沿って後方に広がり、全層の皮膚損傷を引き起こします。
検査の結果、上耳の4分の1に2×3cmの全厚欠損が見つかりました。欠損は螺旋状の根、上螺旋縁、上および下反螺旋のクルラ、三角形の窩に関わっていました。三角形の窩や舟状の皮膚、軟骨、軟組織が少量残っていました。また、傷は耳の中央3分の1まで下側に広がり、裸軟骨が露出した反螺旋皮膚に部分厚の欠損がありました(図2)。
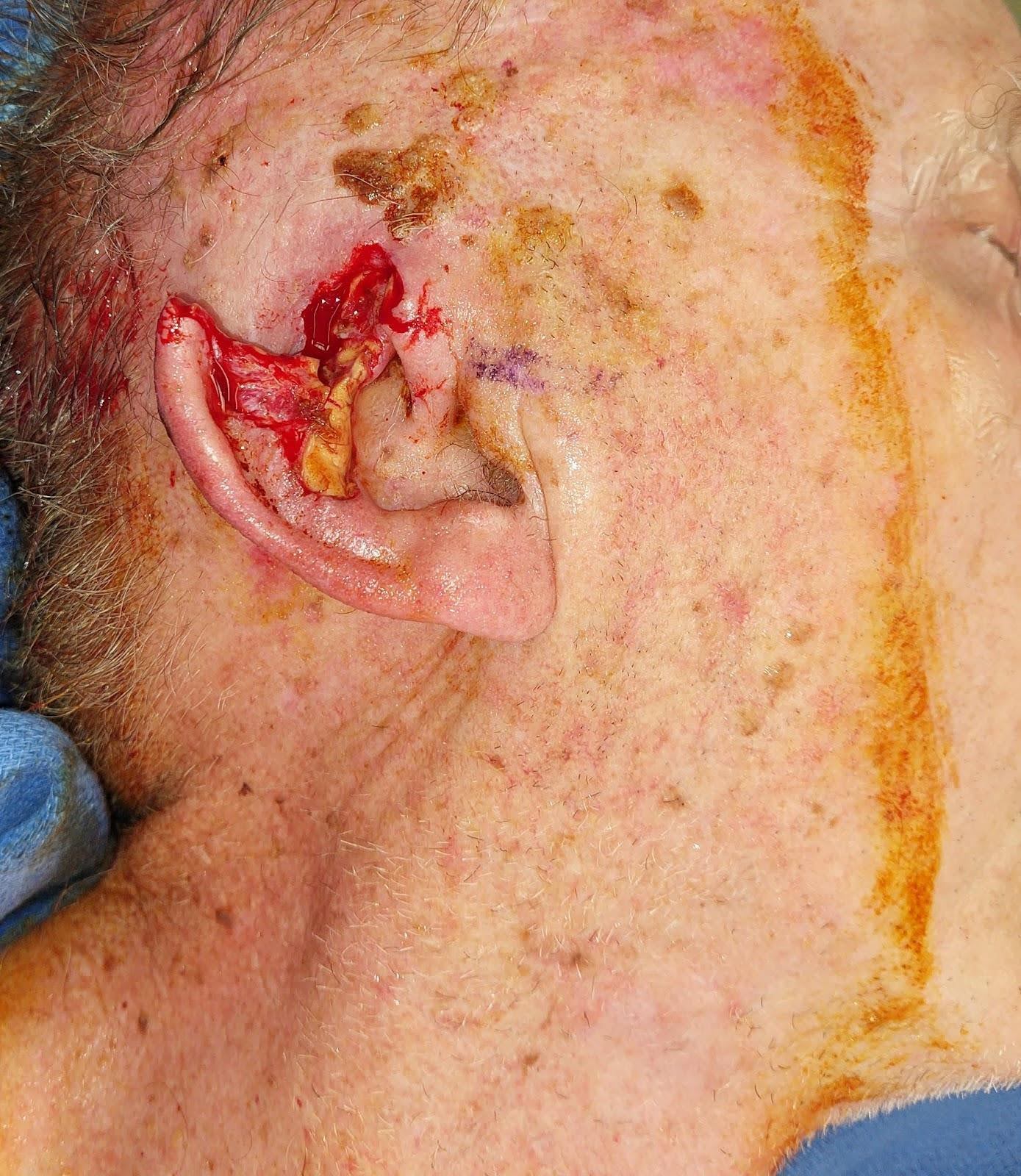 図2。術前検査。下背らせに沿った軟骨が露出した螺旋リリムの上部3分の1に上耳耳の欠損が認められました。
図2。術前検査。下背らせに沿った軟骨が露出した螺旋リリムの上部3分の1に上耳耳の欠損が認められました。
患者はすでに他の提供者による確定的なモース切除術を受けており、身体検査でも持続的な局所または局所疾患の懸念は見られなかったため、画像検査は行われませんでした。
耳再建の計画を立てる際、術前画像検査は一般的に新規または残存病変の疑いがある場合のみ必要とされます。これには側頭骨、耳下腺または関連する軟組織に関わる局所的または局所的な疾患、または頸部リンパ節腫大が含まれます。
耳の変形は、先天的な原因や後天的な原因の両方を含むさまざまな病理から生じます。後天性耳の欠損は、最も一般的に皮膚悪性腫瘍や外傷から生じます。上耳耳とヘリックスは、日光曝曬が増加するため耳耳皮膚がんの最も一般的な部位の一つであり、これらの悪性腫瘍の最大55%を占めています。1–3 ヘリックスは耳の再建に関わる最も一般的な部位の一つです。これらの欠損は通常、皮膚と下軟骨の両方に全層で現れ、再建過程を複雑にします。
上耳介およびヘリックスの再建にはさまざまな外科的技術があります。治療法の選択は、欠損の大きさや位置、軟骨の関与度によって異なります。選択肢は、小さな欠損に対する一次閉鎖とウェッジ切除から、大きな欠損に対する前方フラップや複合再建手術まで多岐にわたります。4 再建は単段階または多段階で行われることがあります。
耳は非常に目立つ構造であり、その結果、個人の顔の対称性や美的美観に大きく寄与します。さらに、上位の螺旋縁と螺旋状の根は、眼鏡や補聴器を着用する患者に機械的な支持を提供するため、耳の他の部分と比べて独自の機能的意義を持っています。4 乳突突起や頭蓋骨からの垂直高さと突起は、こうした装置を座らせる足場として機能します。したがって、このような軟骨皮膚欠損の再構築は、美容と機能の両方を回復するために不可欠です。
さらに、再建や修復は、露出した軟骨を完全に覆うことを必ず含めるべきです。これを怠ると、最終的に慢性的な感染症や壊死につながり、美容的・構造的な変形や罹患率を招きます。
上耳耳再建の計画には、上耳蝸がこれらの機器の機能的支援に果たす役割を踏まえ、定期的な眼鏡や補聴器の使用の評価を含めるべきです。どの手術でも、異なるアプローチによる麻酔リスクの違いや複数回の手術による段階的再建の必要性を考慮し、患者の基礎的な健康状態も考慮すべきです。
この症例は、上耳耳欠損の単一段階再建を希望した高齢患者を対象としています。再建は局所的な組織前進を用いて行われ、残存する耳耳組織を前進させて上らせん欠損を再現しつつ、甲皮を前進させて露出した軟骨を覆うように反らせに沿った。
処置は、欠損の大きさ、位置、耳のサブサイトの関与、下の軟骨の露出、周囲組織の完全性を記録する創傷床の徹底的な検査から始まりました。傷口の縁は健康な組織にデブリーされ、最適な皮膚の生存可能性を確保しました。露出した軟骨は、血管化した創傷床がなければ直接皮膚移植ができないため、上に軟骨膜が存在しないか慎重に調べました。露出した軟骨を囲む皮膚は、後方外耳道開口部まで前方に円周方向に隆起し、中耳らせんまで後方に位置していました。さらに、三角形窩の上にある皮膚は内側の螺旋縁の前方に持ち上げられていました。
周囲の皮膚を十分に高く上げた後、残りの耳耳組織や構造を前進させ、上螺旋縁の輪郭を再構築しました。この場合、中ヘリックスの下外側側が上内側に前進し、新しい上ヘリックスを再現しました。軟部組織には埋設されたVicryl縫合糸と軟骨にはポリジアキサノン縫合糸(PDS)を用いて、隣接する耳前および後耳の皮膚に固定されました。覆いにくく、形状や機能の回復に役立たない余剰軟骨はすべて切除されました。この際、耳の全体の輪郭に寄与する軟骨、例えばアンチヘリックスの内側の縁などは保存するよう注意が必要です。また、適切な耳の投げで顔の美観を得るために、追加の軟骨や周囲の皮膚も切除され、乳様突起から約30度の適切な耳頭角を設定することで実現されます。余分な軟骨を切除することは適切ですが、耳の全体の輪郭に寄与する軟骨、特にアンチヘリックスの内側の縁を含む軟骨は保存するよう注意が必要です。
その後、甲皮のボウル皮膚と残存する三角形窩の皮膚は後方外側に前進し、露出した軟骨を中背尾と口舟に沿って覆いました。その後、皮膚は軟骨に張力のない形で閉じられました。最後に、耳内血腫を防ぐために、経耳のキルティングステッチとクロミック縫合(またはボルスターを装着)を用いて、皮膚フラップをさらに下軟骨に固定しました。耳音血腫を放置すると、基礎軟骨壊死や美容変形を引き起こします。
特筆すべきは、患者が既に同側人工内耳を使用していたため、単極焼灼はこのケースで避けられました。
術後即時の結果では、欠損の適切な修復が認められ、耳の形状と十分な組織被覆が認められました(図3)。
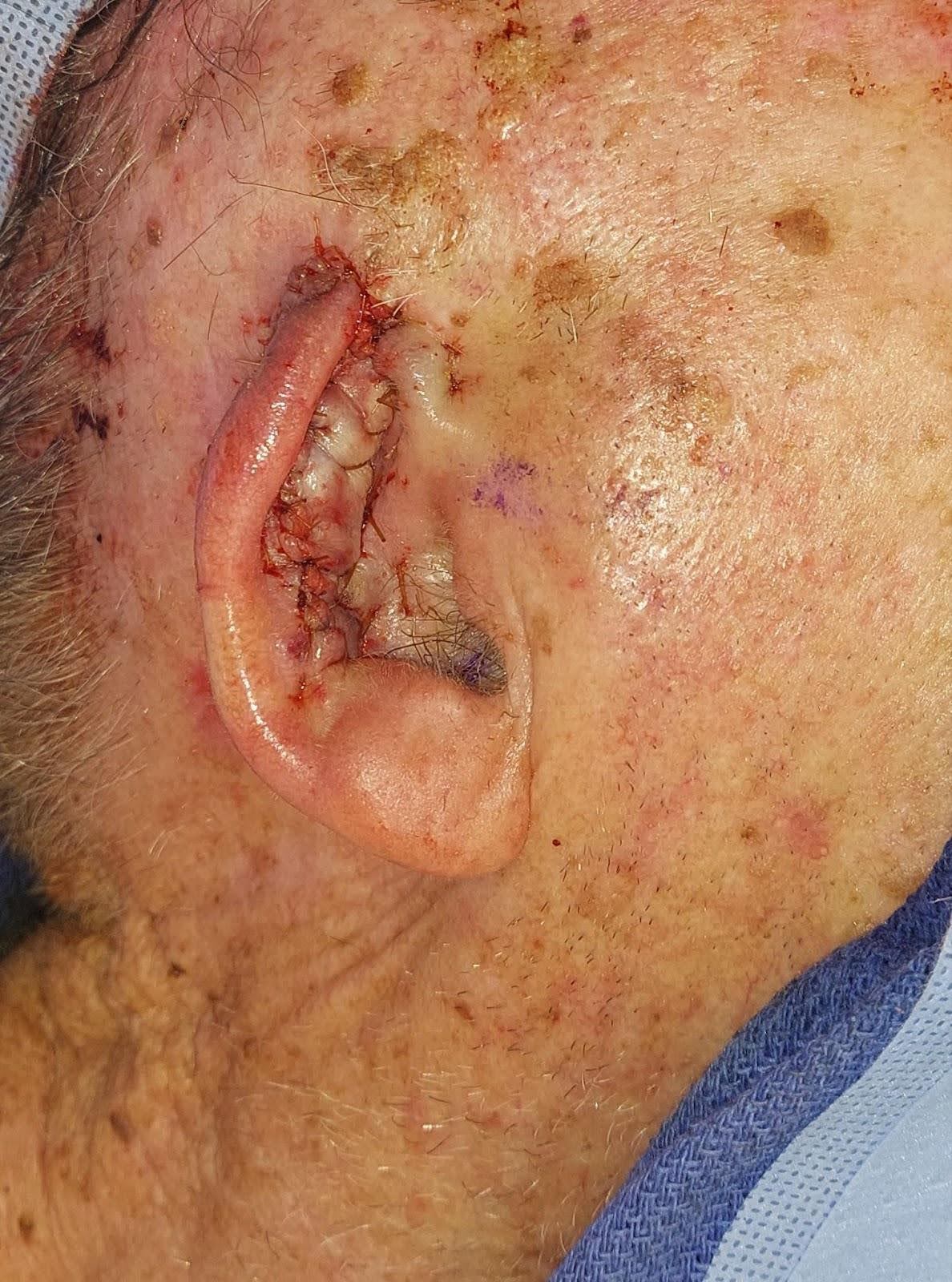
図3。術後即効性。
軟骨曝露を受けて、感染およびその後の壊死を防ぐために術後に抗生物質が処方されました。術後の経過は複雑さなく、適切な治癒が進み、術後1か月で眼鏡と補聴器の使用が許可されました(図4)。
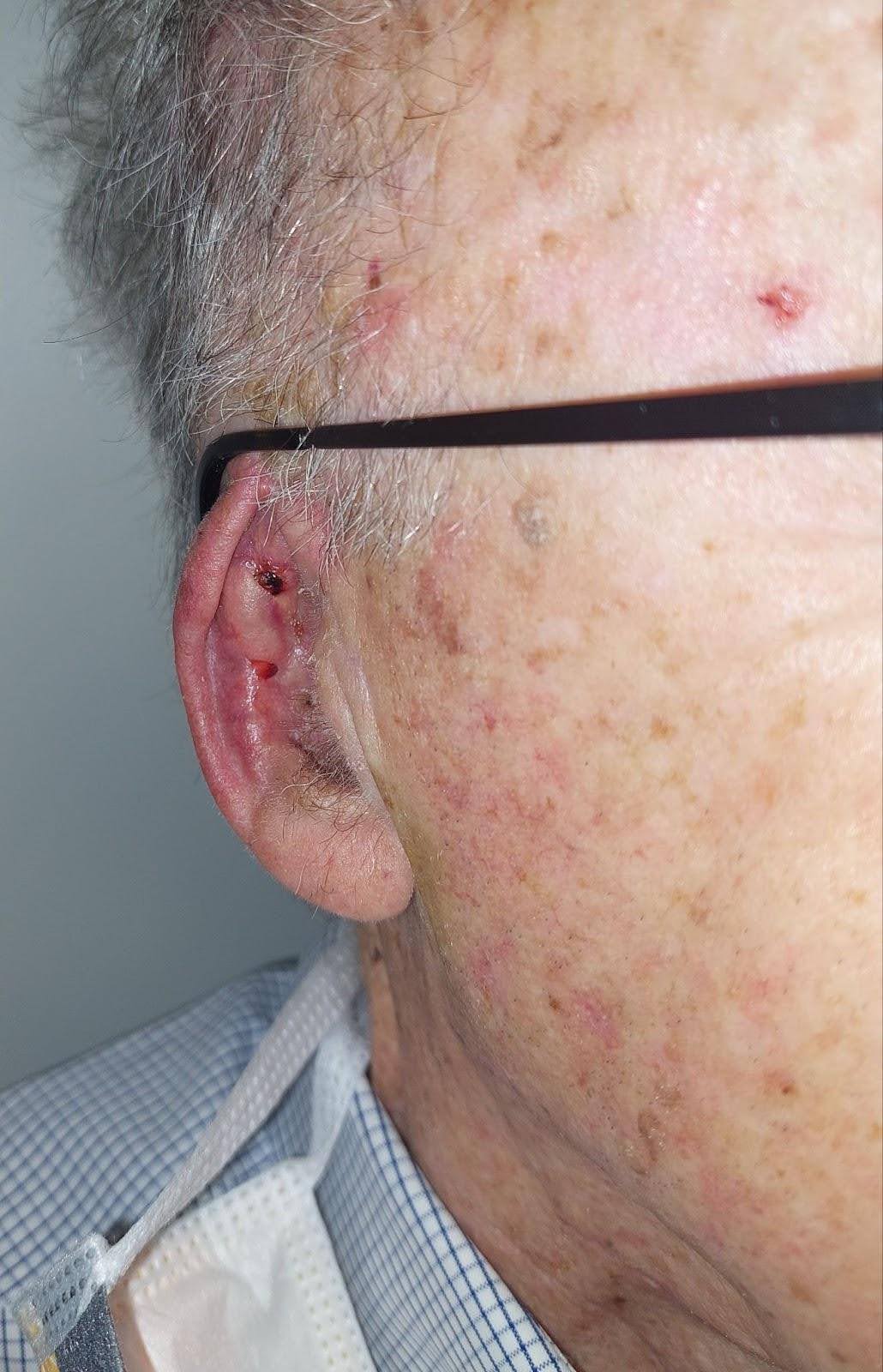 図4。術後1か月の結果。患者は眼鏡の着用が許可され、新たに再建された上らせんで十分に支えられていることが示されました。
図4。術後1か月の結果。患者は眼鏡の着用が許可され、新たに再建された上らせんで十分に支えられていることが示されました。
耳耳の上耳とらせんの再建は、耳の欠損の最も一般的な部位として挙げられており、美容的および機能的な側面の両方を持つ複雑なプロセスです。2、3 耳の複雑な輪郭は、多くの曲線や褶曲だけでなく、こめかみ、目、鼻、顔の他のコア成分との相対的な位置によっても示されています。その結果、わずかな不規則性や非対称性でも目立つことがあります。4 同時に、補聴器や眼鏡などの様々な機器の機械的な足場としても機能します。したがって、これらの欠損の再建は個別に調整され、かつ体系的に実施されなければ、患者にとって最も理想的な美的かつ機能的な結果を回復します。
すべての頭頸部再建と同様に、上耳介およびヘリックスの再建選択肢は非常に多岐にわたり、最適な技術の選択は欠損の特性によって決まります。これらの変形は、耳の位置、大きさ、耳腔以外の疾患の有無によって特徴づけられます。一般的に、上螺旋欠損は1.5cm未満とされ、1.5〜2cmが中、2cm以上が大きいとされます。欠損の位置はさらに、耳耳の上、中、または下の3分の1、または小葉として説明されます。欠損の程度は、関与または露出している組織、そして周囲組織の利用可能性によって特徴づけられます。5 耳膜は皮膚、皮下脂肪、軟骨膜、軟骨など複数の組織タイプで構成されています。耳の基礎となる弾性軟骨は、空気にさらされると修復不可能な損傷や壊死、美容変形を引き起こすため、繊細な取り扱いと完全な組織被覆が必要です。軟骨膜の存在は、上層の移植や皮膚移植のための血管化床として機能しますが、裸軟骨の場合は、ペディカル状の皮膚や筋膜(側頭頭頂)皮弁などの追加の血管組織を必要とします。6
上耳細部およびヘリカル縁の欠損の再構築は、上記の要因に基づき段階的に行われます。戦略は複数の再建技術を組み合わせることが多く、単一段階または多段階で実施されることがあります。Noorらが実施した耳の再建技術の体系的レビューは、これらの欠陥に対処するためのアルゴリズム的アプローチを提供しました。4 小さな上ヘリカル耳耳の欠損は、皮下層が発達し、ヘリカルリムの自由縁に沿った緩みがあるため、一般的に一次閉合が可能である。一次閉鎖ができない場合は、1.5cm未満の欠損に対しては楔形切除で一般的に適切です。欠陥が大きくなると構造的な完全性が損なわれ、基礎となる骨組みと基礎の再構築が必要となります。隣接する残存耳房組織の前進と再分布は最良の美的結果をもたらし、このような大きな欠損の再建においては前進皮弁が主な手段となります。6
再建の複雑さは軟骨欠損の程度によって異なります。軟骨を残す部分的な欠損は、全厚皮膚移植で対処できます。しかし、皮膚移植は生存のために血管性の創床を必要とするため、残存する軟骨膜の存在を確認する必要があります。部分厚みの欠損が前面または後方の皮膚が完全な場合、構造的に重要でない部位(例:甲皮盆)が関与する場合、軟骨移植なしで皮膚移植が可能になることがあります。部分厚の欠損がヘリカルリムなどの構造的に重要な部分の軟骨を侵害する場合、構造崩壊の遅延を防ぐために軟骨移植が推奨されます。前方および後方の両方の皮膚が欠損する全層欠損は複合再建が必要であり、これには軟骨皮前進皮弁、対側耳極からの遊離軟骨自己移植、または血管性前進皮膚皮弁で覆われた異種移植が含まれることがあります。4
前衛弁は再建のために隣接組織に依存しているため、最適な手術計画のためには、耳全体の血管解剖学を理解することが不可欠です。耳の主な動脈寄与には外頸動脈の枝が含まれます。浅い側頭動脈(STA)とその名前の三つの前耳耳分岐(下耳、中、上耳)は耳の前方側に灌流を供給し、後耳動脈(PAA)は後耳の折り目に沿って流れ、後側側に血流を供給します(図5)。これらの動脈からの枝は互いに向かって移動し、吻合ネットワークやアーケードを形成して耳のさまざまな部位にさらに灌流します。これら二つの動脈の間に顕著な吻合ネットワークは、甲皮、ヘリックス、アンチヘリックス、耳垢、耳たぶに見られます。これらの血管は膨大な血流を提供し、皮弁の血管を維持しつつ全層の螺旋状縁の前進を可能にします。5 このような血管ネットワークを破壊する欠陥は、同じ血管供給に依存する局所組織の生存能力を損なう可能性があります。4
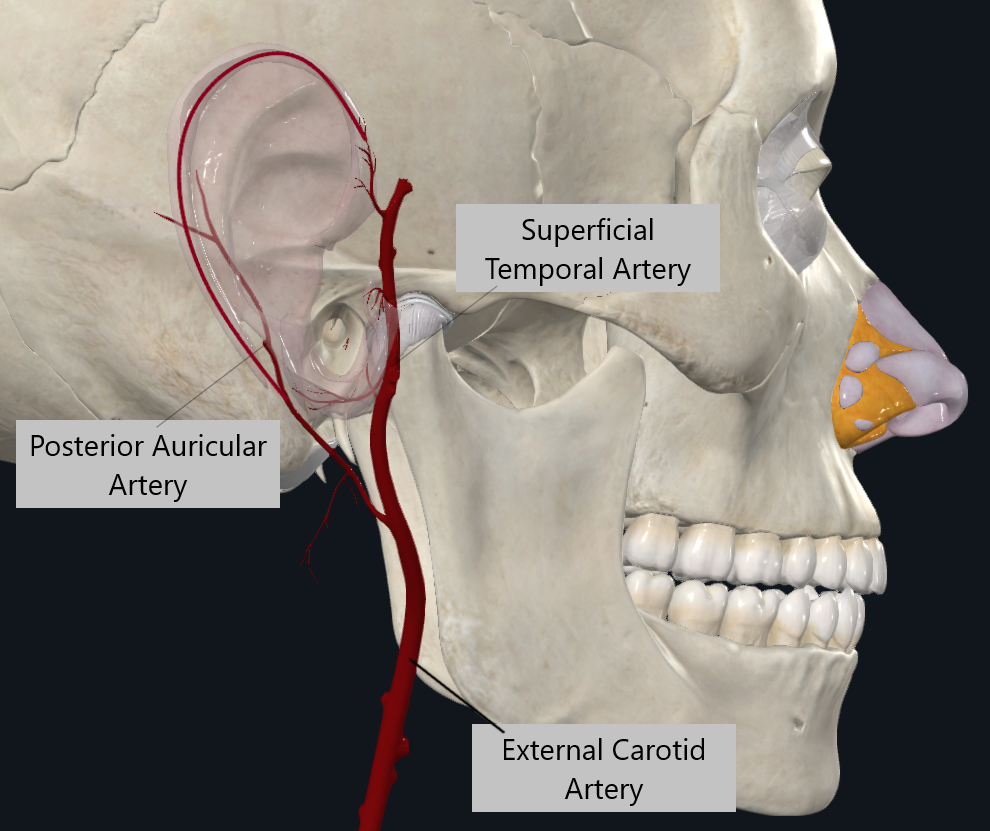 図5。耳の血管解剖学。外頸動脈の末端枝は耳耳への前後の血液供給を担っています。STAは前方側の血液供給を担当する前耳心門動脈を生じ、PAAは後方側の血液供給を担当します。螺旋状の縁を通る追加の血管が、前耳心門動脈の上枝とPAAの間に吻合ネットワークを形成します。
図5。耳の血管解剖学。外頸動脈の末端枝は耳耳への前後の血液供給を担っています。STAは前方側の血液供給を担当する前耳心門動脈を生じ、PAAは後方側の血液供給を担当します。螺旋状の縁を通る追加の血管が、前耳心門動脈の上枝とPAAの間に吻合ネットワークを形成します。
上耳介およびらせんの複合再建のために、さまざまな前進および局所回転弁が記載されており、それぞれに利点と欠点があります。軟骨皮膚進行弁は組織の適合性により一般的に用いられ、追加のドナー部位を不要にします。アンティア・ブフ前進技術は、小から中型の上らせん状全厚欠損の軟骨皮弁再建法です。この方法は、螺旋状の溝に沿って2つの独立した血管弁を作り、前方の皮膚軟骨皮弁と後方の皮膚のみの皮弁に分けます(図6参照)。弁は頭側に沿った前耳心動脈の上枝と尾側に沿った後耳心動脈の枝によって供給されます(図5)。7 最大2.5 cmまでの大きな欠損については、螺旋状のクルスと根部をV-Y方向に前進させ、舟状窩軟骨のトリミングを施し、長さを増やし閉鎖部の張力を軽減することがある。8、9 この技術は、単一段階の複合再構成を提供できる多用途性と簡便さから、上部ヘリカル再構築の基盤となっています。この技術の欠点としては、耳の広範な剥離や健康な肩甲骨軟骨の切除に伴い、その結果全体の幅が縮小し、最終的に耳の対称性が歪むことがあります。9
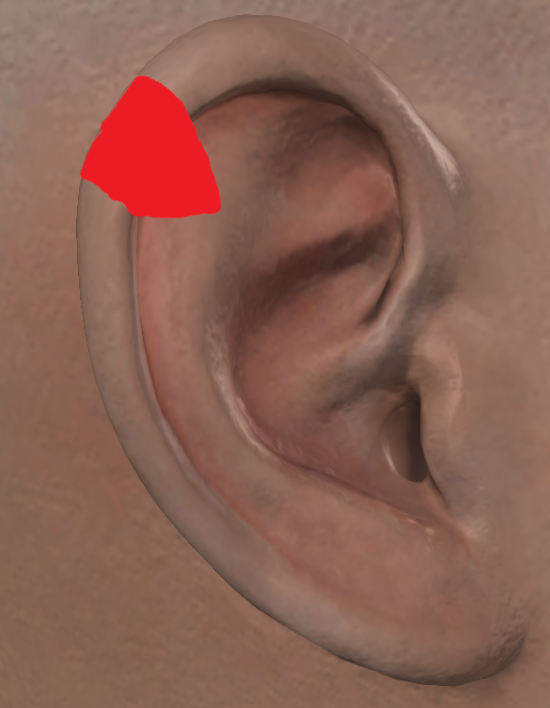
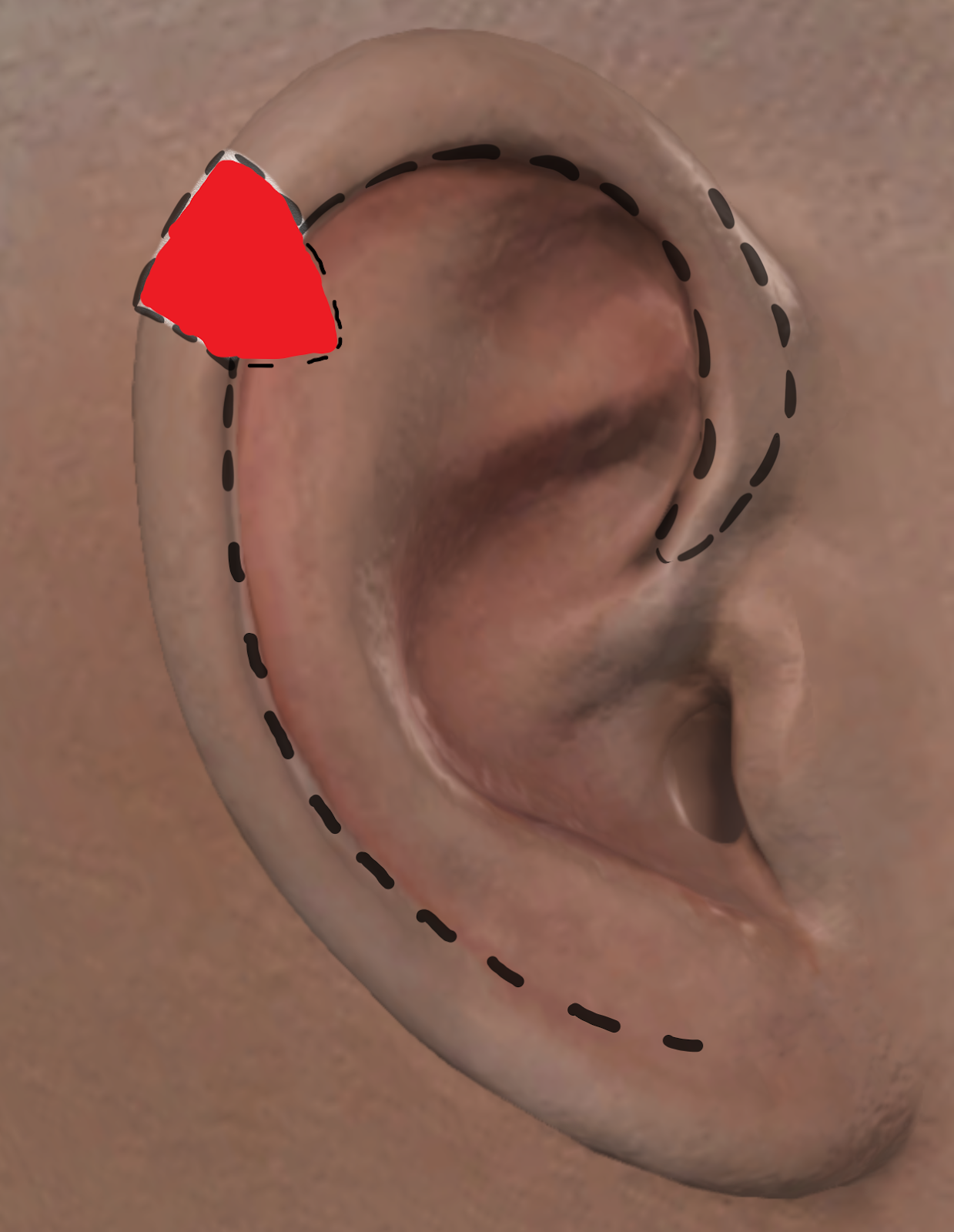
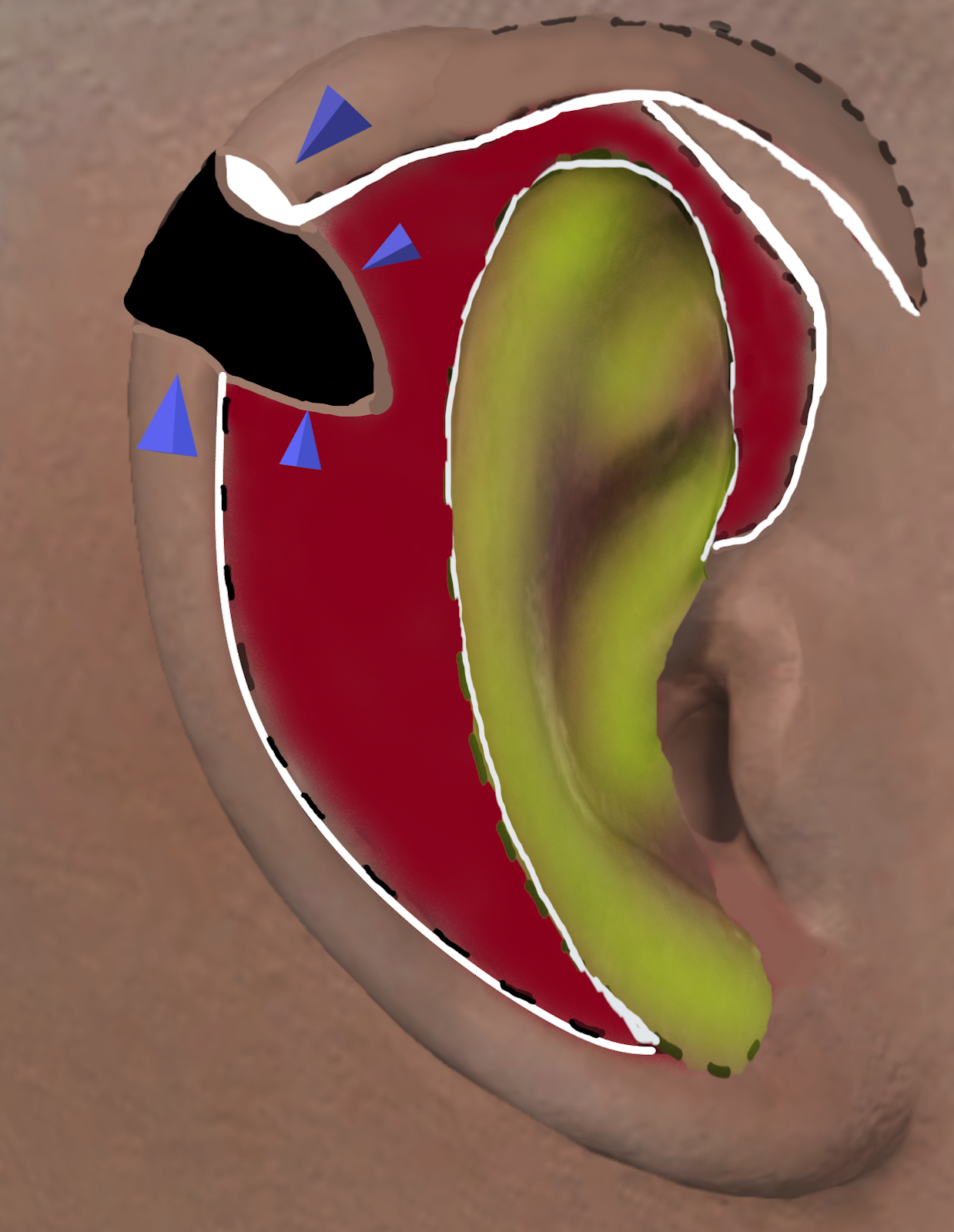
 図6。Maglicらによる改良されたAntia-Buch技法(左から右へ)。A) 赤い実線は、螺旋状の縁皮膚と軟骨を含む全層組織の欠損を表します。B) 破線の黒線は、前方および後方の血管弁が形成される切開を示します。C) 前方皮弁(緑色で強調)は、前方耳膜皮膚と反ヘリックス、三角形窩、甲皮に沿った軟骨の両方を含みます。このフラップは上軟骨組織面(マルーン)で隆起し、後方フラップは後耳皮と軟骨が螺旋縁に沿って持ち上げられています。D) 破線の青い線は最終切開線と閉鎖時の外観を示します。
図6。Maglicらによる改良されたAntia-Buch技法(左から右へ)。A) 赤い実線は、螺旋状の縁皮膚と軟骨を含む全層組織の欠損を表します。B) 破線の黒線は、前方および後方の血管弁が形成される切開を示します。C) 前方皮弁(緑色で強調)は、前方耳膜皮膚と反ヘリックス、三角形窩、甲皮に沿った軟骨の両方を含みます。このフラップは上軟骨組織面(マルーン)で隆起し、後方フラップは後耳皮と軟骨が螺旋縁に沿って持ち上げられています。D) 破線の青い線は最終切開線と閉鎖時の外観を示します。
これらの問題に対処するために、この技術には長年にわたり多くの改良が行われてきました。ほとんどは耳の他の部位を切除して可動性を高める手術です。例えば、FranssenとFrechnerが説明した修正の一つは、耳たぶ組織の水平くさびを切除し、その後尾部組織を欠損部に前進させるというものです(図7)。このようにして、耳の根部の損傷や肩甲骨軟骨の切除が避けられ、耳の元の幅が維持されます。しかし、耳たぶが組み込まれているため、垂直高さを犠牲にしてこれを行う。8 耳の寸法の変化にもかかわらず、差異は通常最小限で、特に2.5 cm未満の欠損で見られる場合は微妙な見た目に見られます。4 再建後に対耳間に大きな非対称が認められても、対側の耳の高さや幅の縮小は容易に行って対称性を回復させることができます。
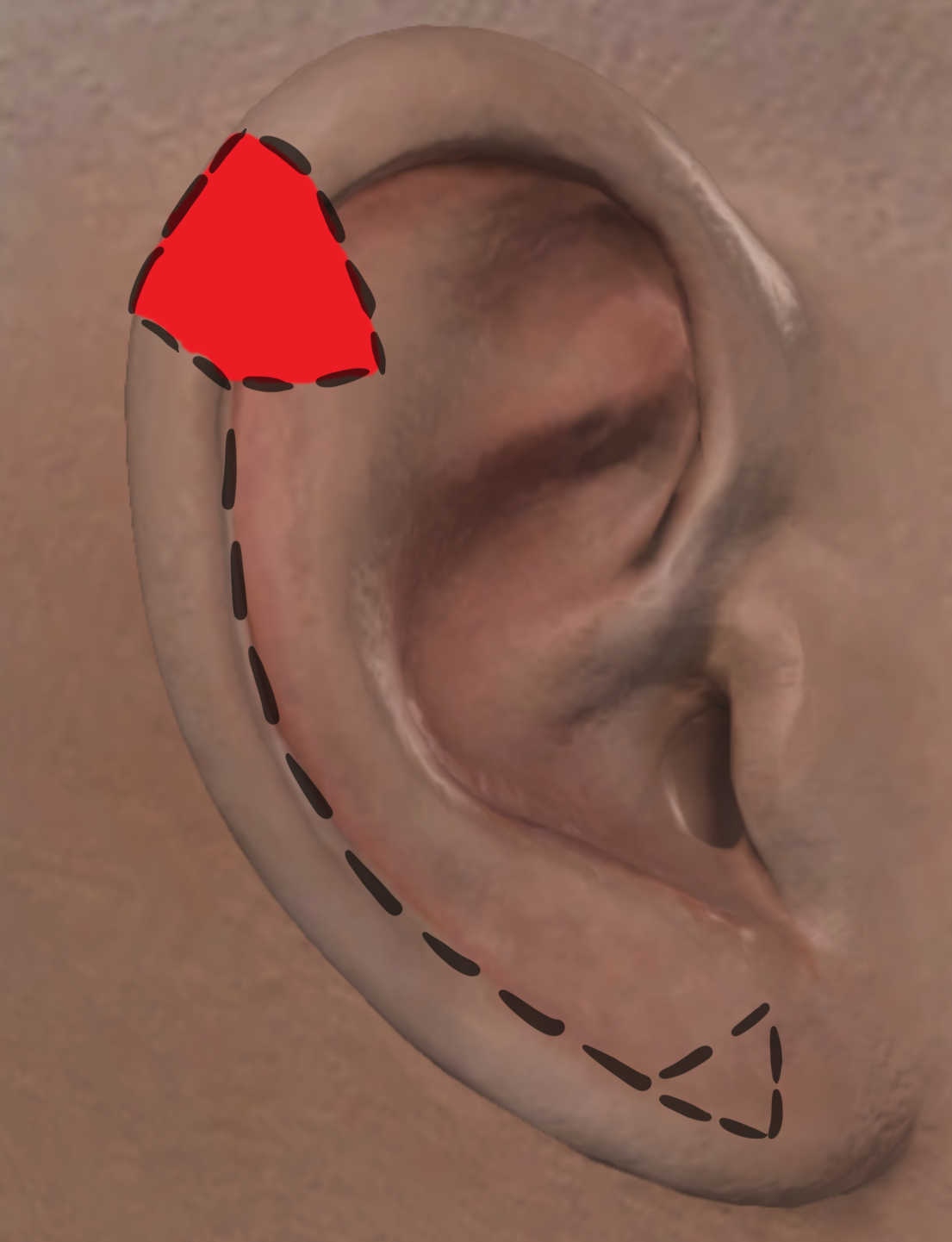
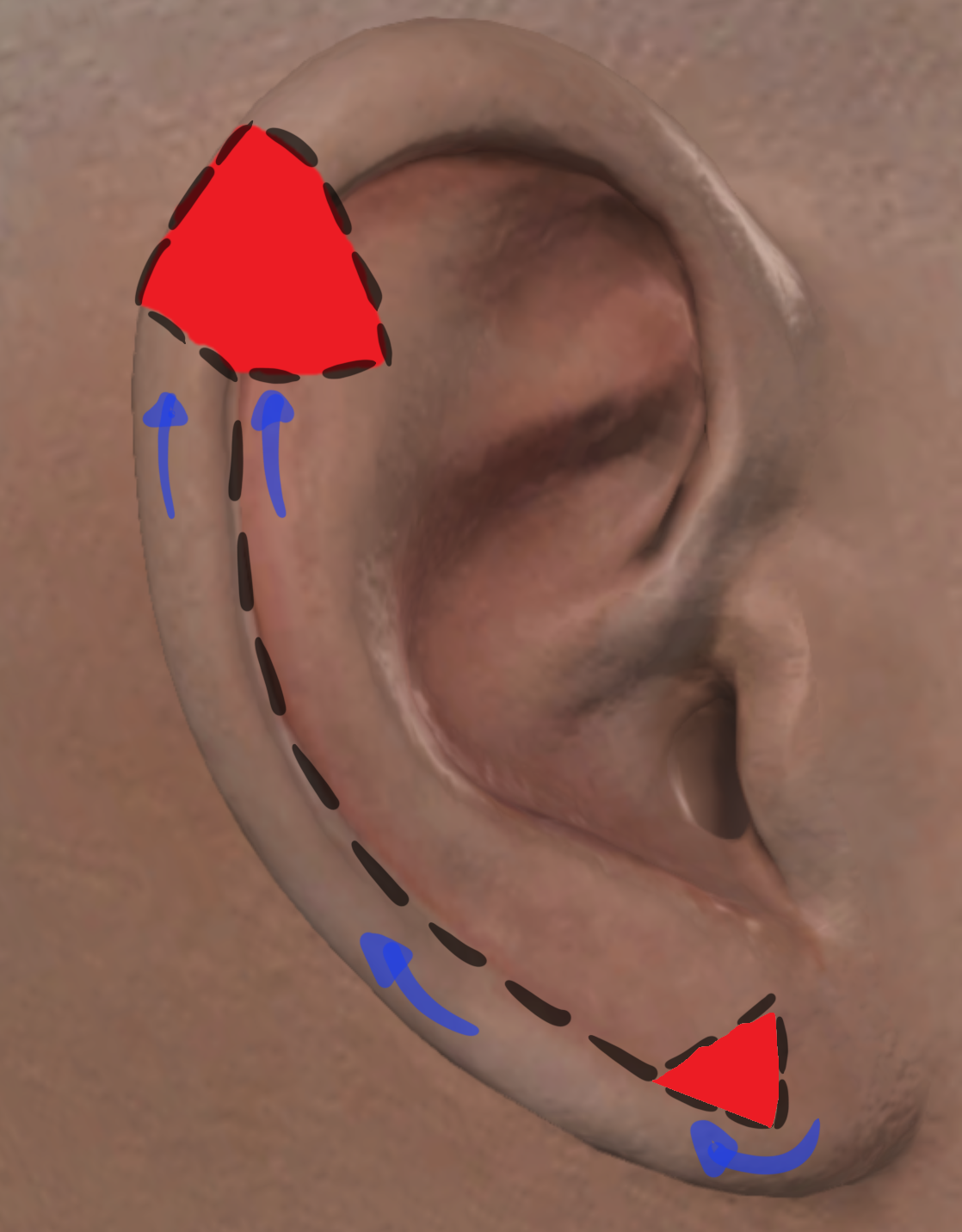
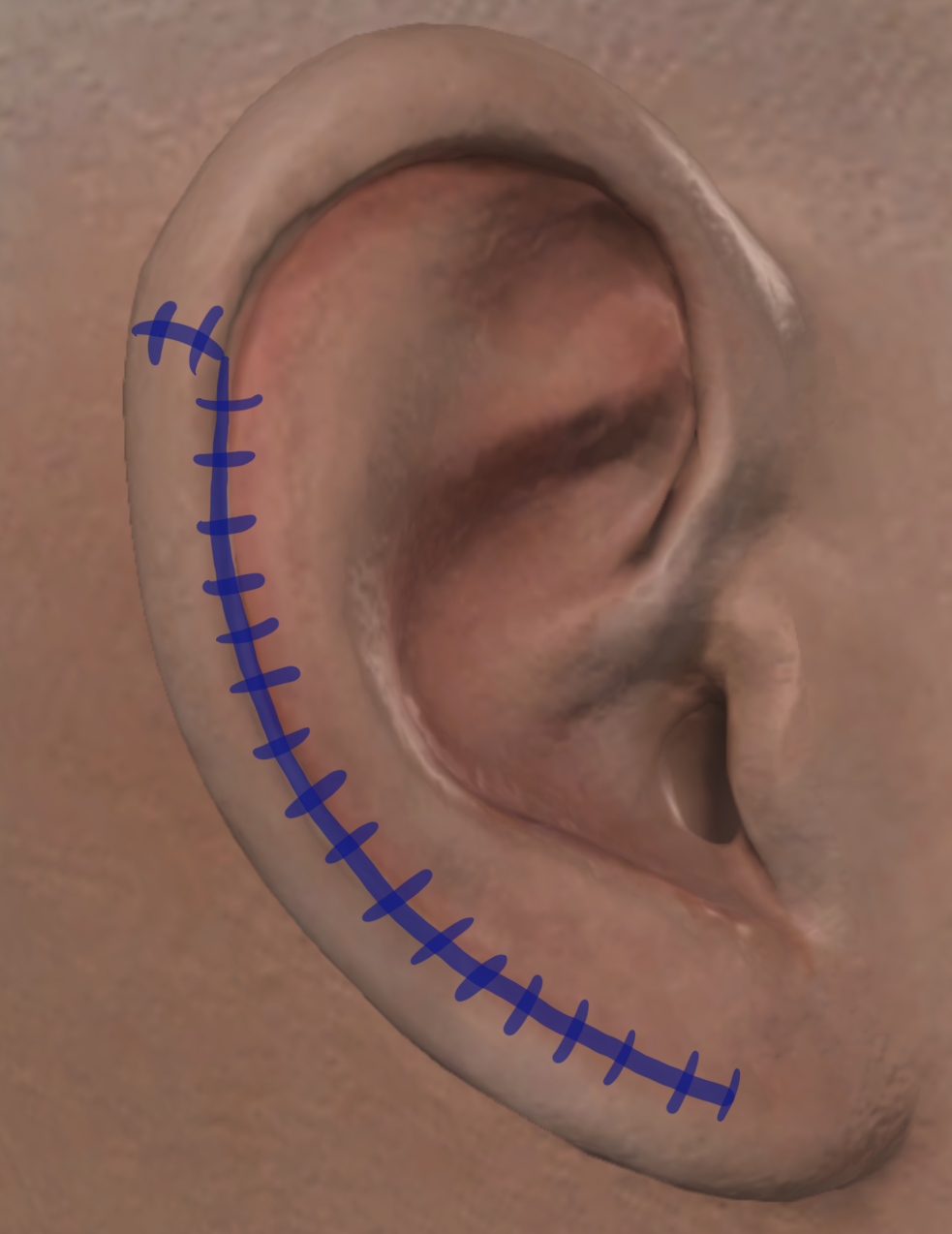 図7。フランセン&フレヒナーの技法(左から右へ)。A) 赤い実線は、らせん状の縁皮膚と軟骨に関わる全層組織の欠損を示します。B) 黒線の破線は、螺旋縁に沿った全層切開を示します。血流は葉の近くに下側に位置しています。C) ヘリカルリムフラップは上方へ前進させて上ヘリカル欠損を閉じ、立ち錐体変形は切除されます(小葉に沿った赤い三角形)。 D) 青い線は最終切開線と閉鎖時の外観を示します。
図7。フランセン&フレヒナーの技法(左から右へ)。A) 赤い実線は、らせん状の縁皮膚と軟骨に関わる全層組織の欠損を示します。B) 黒線の破線は、螺旋縁に沿った全層切開を示します。血流は葉の近くに下側に位置しています。C) ヘリカルリムフラップは上方へ前進させて上ヘリカル欠損を閉じ、立ち錐体変形は切除されます(小葉に沿った赤い三角形)。 D) 青い線は最終切開線と閉鎖時の外観を示します。
皮膚のみの再建法では、特にSTAの上耳細動脈支部に基づく皮膚前方皮弁が上部耳軸再建に一般的に用いられます。同様に 、後耳房領域における軟部組織および甲骨軟骨の豊富かつ緩みがあるため、これらの皮弁は特に大きな欠損に対して高い再建効果を持つことが可能です。同様に、STAから生じるランダムな動脈供給に基づく耳前推進や転位弁も、1.5cmを超える大きな上らせん状欠損の再建に人気のある選択肢です。しかし、これらは一般的に皮膚のみの皮弁であり、全厚欠損の複合再建に用いられる場合は、別の軟骨移植片と組み合わせる必要があります。4
最後に、術後の抗生物質予防は耳の傷や欠損の分野で議論の的となっています。特に、重大な汚染を受けていない非外傷性再建創において、支持データとしては議論の余地があります。使用時の抗生物質(多くの場合、シプロフロキサシンなどの経口フルオロキノロン)はグラム陰性菌を標的とし、軟骨感染や損傷の最も一般的な細菌であるPsuedomonas aeruginosa種を特に注意して標的とします。抗生物質投与の経路、経口投与か外用かも議論の的となっています。一部の著者は、軟骨を良好に貫通すると考えられているとして、局所用マフェニド酢酸の使用を推奨しています。11 耳耳再建における予防薬の必要性や理想的なものの必要性を明確にするためのさらなる調査が必要である。
特別な機器もありません。
特に開示することはない。
この動画で言及されている患者は撮影に同意しており、情報や画像がオンラインで公開されることを認識しています。
References
- ブレイクGB、ウィルソンJS。耳の悪性腫瘍とその治療について。I. 耳の腫瘍。 Br J プラストサージ。1974;27(1):67-76. doi:10.1016/0007-1226(74)90065-4。
- エヴィン N、エヴィン SG. 上耳介動脈を用いた耳後軟骨皮弁を用いた全層のヘリカル欠損の再建。 アン・プラストサージ。2023年9月11日。 doi:10.1097/SAP.00000000000003677。
- トーレス・H。耳の設計と構造における価値の階層。 クリンプラストサージ。1990年4月;17(2):193-207.
- Noor A, Thomson N. 部分耳耳癌皮膚欠損の再建:現行技術のレビュー。 カー・オピン オピン オトラリンゴル 頭部頸部外科。2023;31(4):260-268. doi:10.1097/MOO.00000000000000894.
- ジリンスキーI、コトファナS、ハマーN他。ヘリカルリムの動脈血流と耳たぶに基づく前進フラップ(ELBAF):ヘリカルリム欠陥の再構築のための新しい戦略。 J Plast 再構築 Aesthet Surg。2015;68(1):56-62. DOI:10.1016/J.BJPS.2014.08.062。
- ブレント・B。後天的な耳の変形。その分析と再構築における体系的なアプローチ。 再構築外科手術。1977;59(4):475-485.
- Maglic D、Sudduth JD、Marquez JL ほか。拡張側頭頭皮切開を含む改良アンティア・ブフフラップ。 プラスト再構築外科グロブ開口。2023;11巻2号:e4797。 doi:10.1097/GOX.0000000000004797。
- アブデルカデルR、マラヒアスM、アブダルバリSA、ノアマン・A・アンティア・ブフ対フランセン・フレヒナーの技法。 プラスト再構築外科グロブ開口。2021;9巻3号:e3498。 doi:10.1097/GOX.0000000000003498.
- ステラ・C、アダムMF、エドワード・L. ヘリカルリム再建:アンティア・ブフフラップ。 エプラスティ。2015;15:ic55。
- テンプラーJ、レナーGJ。外耳の怪我。 オトラリンゴル・クリン・ノース・アム。1990;23(5):1003-1018.
- チョー・ディ、ウィルボルグ・ベ、ル・グネ。顔の外傷性軟部組織損傷の管理。 セミンプラストサージ。2021;35(4):229-237. DOI:10.1055/S-0041-1735814。
Cite this article
Yu C, Sheen D, Yu KM, Debs S, Kwak P, Quinn KJ, Lee T. 局所組織の進行:モーズ手術後の上ヘリカルリム欠損および露出耳軟骨の再建。 J Med Insight。 2024;2024(411). DOI:10.24296/JOMI/411。






