Gastrectomia Total Profilática para Mutação do Gene CDH1
Main Text
Table of Contents
A síndrome do Câncer Gástrico Difuso Hereditário (HDGC) é devido a uma mutação no gene CDH1 que predispõe os pacientes a um alto risco de desenvolver câncer gástrico ao longo da vida. Como tal, uma gastrectomia total é normalmente recomendada para pacientes com essa síndrome. Nesse caso, a paciente apresentou uma mutação CDH1 descoberta incidentalmente em testes genéticos obtidos após o diagnóstico de câncer retal de início precoce. Ela foi submetida a gastrectomia total profilática com esofagojejunostomia retrocólica em Y de Roux. Sua evolução pós-operatória não foi digna de nota, e ela recebeu alta no 3º dia de pós-operatório. Sua patologia demonstrou vários focos de carcinoma de células em anel de sinete limitados à mucosa. Este vídeo demonstra a técnica de um cirurgião experiente para realizar uma gastrectomia total profilática com uma reconstrução de esofagojejunostomia em Y de Roux.
A síndrome do câncer gástrico difuso hereditário (HDGC) é uma condição genética autossômica dominante devido a uma mutação no gene CDH1. É uma condição rara, responsável por apenas 1-3% de todos os cânceres gástricos. No entanto, os pacientes com essa condição têm um risco de 56 a 83% de desenvolver câncer gástrico ao longo da vida e geralmente são diagnosticados antes dos 40 anos. 1,2 As mulheres também apresentam alto risco de desenvolver carcinoma lobular da mama. Dado o risco significativo de desenvolver câncer gástrico durante a vida, a gastrectomia total profilática é recomendada para pacientes com mutação CDH1 em testes genéticos.
A paciente é uma mulher de 39 anos com histórico de câncer retal há muitos anos, para o qual foi tratada com sucesso e fez testes genéticos subsequentes que revelaram uma mutação germinativa no gene CDH1.
Seu exame abdominal só é significativo para incisões bem cicatrizadas de sua operação anterior (ressecção anterior baixa e ileostomia de desvio).
O paciente foi submetido a uma endoscopia digestiva alta que demonstrou um estômago de aparência normal. As biópsias foram feitas com pinça fria para exame histológico, que revelou hiperplasia de células parietais e nenhuma evidência de malignidade.
Pacientes com HDGC desenvolvem o tipo difuso (ou tipo pouco coesivo) de câncer gástrico de natureza submucosa, o que significa que eles só são visíveis na superfície da mucosa quando violam a mucosa muito mais tarde no processo da doença. Como tal, a gastrectomia total profilática é recomendada como a única maneira confiável de prevenir um câncer gástrico potencialmente fatal em pacientes com HDGC.
Para pacientes com menos de ~20 anos de idade e para aqueles que decidem não tratar o tratamento cirúrgico, a vigilância endoscópica com endoscopias superiores seriadas é uma opção alternativa. A frequência exata da vigilância não é clara, mas a maioria das diretrizes recomenda que os exames endoscópicos sejam realizados a cada 6 a 12 meses, com um mínimo de 30 biópsias realizadas, 5 de cada uma das seguintes zonas anatômicas: prépiloro, antro, zona de transição, corpo, fundo de olho e cárdia. 3–5 Deve ficar claro para os pacientes que, mesmo com uma avaliação endoscópica cuidadosa, um câncer gástrico precoce ainda pode ser perdido, uma vez que os infiltrados de câncer são pequenos e amplamente distribuídos. 6 No entanto, estudos sugerem que os pacientes que adiam a gastrectomia alcançam resultados de sobrevida semelhantes aos que se submetem à gastrectomia inicial, entendendo que a maioria dos pacientes acaba optando pela gastrectomia total profilática após aconselhamento longitudinal. 7
Embora este vídeo demonstre uma gastrectomia total profilática por meio da abordagem aberta tradicional, muitos cirurgiões agora realizam esse procedimento de maneira minimamente invasiva, seja por laparoscopia ou roboticamente. Embora não haja diferenças nas taxas de morbidade ou mortalidade grave, a abordagem minimamente invasiva está associada a menos dor pós-operatória e a um tempo de internação correspondentemente menor do que a abordagem aberta.
O objetivo principal da gastrectomia total profilática é remover toda a mucosa gástrica e, assim, eliminar o risco de câncer gástrico. Dessa forma, a avaliação patológica da congelação é realizada no intraoperatório para garantir que a margem proximal da amostra de gastrectomia demonstre 100% de mucosa escamosa esofágica e que a margem distal demonstre as glândulas de Brunner vistas apenas no duodeno.
Para pacientes submetidos à gastrectomia total, nós os colocamos em decúbito dorsal e entramos no abdômen por meio de uma incisão na linha média superior. As superfícies peritoneais e o fígado são cuidadosamente inspecionados quanto a doença metastática. Em seguida, retiramos o ligamento falciforme antes de colocar o afastador de Thompson.
Uma vez colocado o afastador, começamos entrando no saco menor pelo ligamento gastrocólico. Em seguida, levamos a dissecção para a esquerda, dividindo os vasos gastroepiplóicos esquerdos e todos os vasos gástricos curtos com um dispositivo de selagem de vasos (LigaSure). A dissecção é então realizada para a direita ao longo da curvatura maior em direção ao tronco gastrocólico. Aqui, a veia e a artéria gastroepiplóica direita são isoladas e ligadas com o LigaSure. Feito isso, a primeira porção do duodeno é dividida com um único disparo do grampeador de carga bronzeada Endo-GIA de 60 mm.
A atenção é então direcionada para a curvatura menor. Abrimos o omento menor e retiramos a veia e a artéria gástrica direita com o LigaSure. Em seguida, dividimos o ligamento frenoesofágico e dissecamos os 4 a 5 cm inferiores do esôfago dentro do abdômen e dividimos os dois nervos vagos. Isso proporciona mobilidade ao estômago proximal e ao esôfago distal que, juntamente com a divisão do duodeno, permite que o estômago seja mobilizado na direção cefálica para facilitar a dissecção da veia e artéria gástrica esquerda, que dividimos com grampeadores de carga bronzeada Endo-GIA (Figura 1).

Um local para divisão do esôfago é então escolhido 1–2 cm acima da junção gastroesofágica. Realizamos isso com cauterização, colocando suturas de tração de seda 3-0 em 4 quadrantes à medida que o esôfago é dividido. Uma vez que o esôfago tenha sido dividido, a amostra do estômago é então passada para fora do campo e enviada para exame de congelação para garantir que não haja mucosa gástrica residual nas margens proximal e distal.
Como a gastrectomia total realizada para HDGC é profilática, uma linfadenectomia D1+ ou D2 não é necessária. No entanto, os linfonodos perigástricos imediatos (que constituem uma linfadenectomia D1) são removidos em bloco com a amostra de gastrectomia.
A esofagojejunostomia é realizada de forma término-lateral, grampeada, com um grampeador Covidien EEA de 25 mm. Primeiro, colocamos uma sutura de cordão de bolsa PDS 3-0 na borda cortada do esôfago para prender a bigorna do grampeador EEA. Depois disso, criamos nosso membro retrocólico de Roux medindo cerca de 60 cm de comprimento, dividindo o jejuno ~ 30 cm distal ao ligamento de Treitz. Uma jejunojejunostomia de duas camadas, costurada à mão, de lado a lado, é realizada com uma camada interna de pontos PDS de espessura total e fileiras externas de pontos de Lembert de seda 3-0 interrompidos. Fechamos a armadilha mesentérica com suturas de seda 3-0.
O membro de Roux é passado de forma retrocólica através de uma fenda no mesocólon transverso à esquerda dos vasos cólicos médios. Tenha cuidado para não torcer o membro de Roux à medida que avança para o esôfago. Em seguida, realizamos a anastomose de esofagojejunostomia grampeada cortando a linha de grampo do membro de Roux e avançando o grampeador através da enterotomia. O espigão é então avançado para fora da borda antimesentérica do membro de Roux antes de se casar com a bigorna no esôfago. O grampeador é então disparado e o donut esofágico é enviado para avaliação final da margem. Nossos colegas anestesiologistas então avançam uma sonda nasogástrica através da anastomose e para o membro de Roux. A saliência no membro de Roux é então excisada com um único disparo do grampeador de carga bronzeada Endo-GIA (Figura 2). Finalmente, reaproximamos o hiato esofágico com algumas suturas de seda 2-0 interrompidas e prendemos o membro de Roux ao peritônio do diafragma com suturas de seda 3-0 interrompidas. A armadilha mesentérica no mesocólon transverso também é fechada com suturas de seda 3-0 interrompidas.
Em centros de referência experientes, a gastrectomia total pode ser realizada com morbidade e mortalidade mínimas. Em uma recente revisão retrospectiva de 148 pacientes submetidos à gastrectomia total em nossa instituição, as taxas de morbidade e mortalidade em 90 dias foram de 14% e 3%, respectivamente. O tempo médio de internação foi de 8 dias e a taxa de readmissão foi de 22%, principalmente secundária à desidratação ou comprometimento nutricional. 8 O paciente, neste caso, teve um curso hospitalar sem complicações. Ela foi submetida a um estudo de deglutição do trato gastrointestinal superior no 2º dia de pós-operatório, que foi negativo para um vazamento de anastomose, e ela recebeu alta para casa com uma dieta líquida completa no 3º dia de pós-operatório.
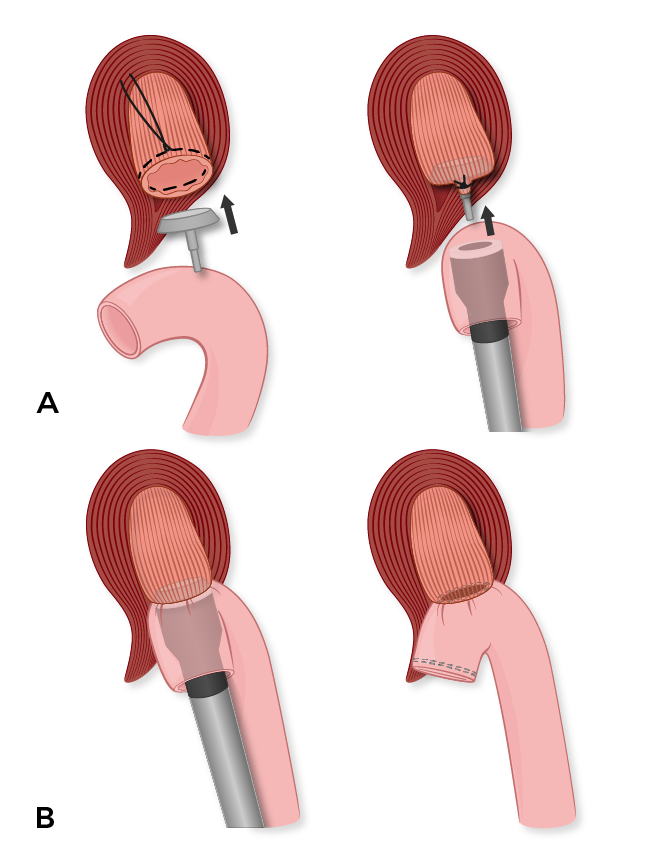
Um. A bigorna é costurada na extremidade proximal, que é a linha de transecção do esôfago, servindo como extremidade receptora. O grampeador EEA é introduzido através da abertura da linha de grampos do membro de Roux jejunal e cravado na borda antimesentérica, servindo como extremidade de inserção.
B. A bigorna e o grampeador EEA são casados antes de serem disparados, criando uma esofagojejunostomia de ponta a ponta. A borda cortada do membro de Roux jejunal é então excisada com um grampeador Endo-GIA.
GASTRECTOMIA TOTAL:
Adenocarcinoma multifocal, tipo pouco coesivo, confinado à lâmina própria (ver relato sinótico). Não há evidência de malignidade em nove linfonodos (0/9).
MARGEM FINAL DO ESÔFAGO:
Segmento do esôfago sem anormalidade diagnóstica reconhecida. Não há evidências de malignidade.
RESUMO DO ESTÁGIO TUMORAL: m p T1a N0.
TAMANHO DO TUMOR (maior dimensão): até 0,1 cm (ver comentário).
CLASSIFICAÇÃO DA OMS: Carcinoma pouco coesivo (inclui carcinoma de células em anel de sinete e variantes).
GRAU HISTOLÓGICO: G3 (pouco diferenciado).
EXTENSÃO DA INVASÃO: O tumor invade apenas a lâmina própria.
TUMOR PRIMÁRIO: pT1a (O tumor invade a lâmina própria ou muscular da mucosa).
INVASÃO DE PEQUENOS VASOS (SANGUE/LINFÁTICO): Ausente.
INVASÃO DE GRANDES VASOS (VENOSOS): Ausente.
INVASÃO PERINEURAL: Ausente.
MARGEM ESOFÁGICA PROXIMAL: Esôfago escamoso revestido, não envolvido por carcinoma invasivo (parte B).
MARGEM DUODENAL DISTAL: Não envolvido por carcinoma invasivo.
LINFONODOS REGIONAIS: pN0 (Sem metástase linfonodal regional): Número de linfonodos examinados: 9.
Um sistema de auto-retração, como um afastador cirúrgico Bookwalter, Thompson ou Omni, pode facilitar muito a exposição durante a operação. Um dispositivo LigaSure pode facilitar uma dissecção hemostática eficiente e permitir a divisão até mesmo dos principais pedículos vasculares, como o pedículo gastroepiplóico direito, sem a necessidade de amarrações ou grampeadores. Tanto o duodeno quanto o jejuno são divididos com um grampeador de carga bronzeada Endo-GIA com tecnologia de grampo triplo (altura do grampo de 0,95-1,12 mm), e a esofagojejunostomia é realizada com um grampeador Covidien EEA de 25 mm (altura do grampo de 4,8 mm).
Nada a divulgar.
A paciente referida neste artigo de vídeo deu seu consentimento informado para ser filmada e está ciente de que informações e imagens serão publicadas online.
References
- Sociedade Americana de Oncologia Clínica. Câncer gástrico difuso hereditário. Publicado em 25 de junho de 2012. Acessado em 11 de dezembro de 2021. https://www.cancer.net/cancer-types/hereditary-diffuse-gastric-cancer
- Hansford S, Kaurah P, Li-Chang H, et al. Síndrome do câncer gástrico difuso hereditário: mutações CDH1 e além. JAMA Oncol. 2015; 1(1):23-32. DOI:10.1001/jamaoncol.2014.168.
- Blair VR, McLeod M, Carneiro F, et al. Câncer gástrico difuso hereditário: diretrizes de prática clínica atualizadas. Lanceta Oncol. 2020; 21(8):e386-e397. DOI:10.1016/S1470-2045(20)30219-9.
- Lim YC, di Pietro M, O'Donovan M, et al. Estudo de coorte prospectivo avaliando os resultados de pacientes de famílias que preenchem os critérios para câncer gástrico difuso hereditário submetidos a vigilância endoscópica. Gastrointest Endosc. 2014; 80(1):78-87. DOI:10.1016/j.gie.2013.11.040.
- Fitzgerald RC, Hardwick R, Huntsman D, et al. Câncer gástrico difuso hereditário: diretrizes de consenso atualizadas para manejo clínico e direções para pesquisas futuras. J Med Genet. 2010; 47(7):436-444. DOI:10.1136/jmg.2009.074237.
- Cisco RM, Ford JM, Norton JA. Câncer gástrico difuso hereditário: implicações do teste genético para rastreamento e cirurgia profilática. Câncer. 2008; 113 (7 Suppl): 1850-1856. DOI:10.1002/cncr.23650.
- Friedman M, Adar T, Patel D, Lauwers GY, Yoon SS, Mullen JT, Chung DC. Endoscopia de vigilância no tratamento da síndrome do câncer gástrico difuso hereditário. Clin Gastroenterol Hepatol. 2021; 19(1):189-191. DOI:10.1016/j.cgh.2019.10.033.
- Morbidade e mortalidade da gastrectomia total: uma análise abrangente dos resultados de 90 dias. J Gastrointest Surg. 2019; 23(7):1340-1348. DOI:10.1007/s11605-019-04228-7.


.jpg&w=3840&q=75&dpl=dpl_3yD9ySFXbUa5mvXabuURncQ2mg38)