पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम के लिए रोगनिरोधी लैप्रोस्कोपिक द्विपक्षीय गोनाडेक्टोमी
1; 2; 3; 3; 2; 4
1Department of Urology, University of Arkansas for Medical Sciences
2Department of Pathology, University of Arkansas for Medical Sciences / Arkansas Children’s Hospital
3Department of Obstetrics and Gynecology, University of Arkansas for Medical Sciences
4Department of Pediatric Urology, Arkansas Children’s Hospital
Main Text
Table of Contents
एण्ड्रोजन असंवेदनशीलता सिंड्रोम (एआईएस) एण्ड्रोजन रिसेप्टर के एक्स-लिंक्ड उत्परिवर्तन के कारण होने वाली एक दुर्लभ स्थिति है जिसमें प्रति 100,000 व्यक्तियों में 1-5 की अनुमानित घटना होती है। एण्ड्रोजन प्रतिरोध की गंभीरता के आधार पर पूर्ण, आंशिक, या हल्के के लिए प्रस्तुति की अलग-अलग डिग्री मौजूद है। पूर्ण एआईएस (सीएआईएस) वाले रोगियों में फेनोटाइपिक रूप से महिला पैदा होती है लेकिन अंडाशय के बजाय पुरुष एक्सवाई गुणसूत्र और वृषण होते हैं। वे स्तन विकास और बाहरी महिला जननांगों जैसे सामान्य माध्यमिक महिला सेक्स विशेषताओं को प्रदर्शित करते हैं, लेकिन मुलरियन-अवरोधक कारक (एमआईएफ) के वृषण उत्पादन के कारण गर्भाशय और अन्य मुलरियन वाहिनी संरचनाओं की कमी होती है। एण्ड्रोजन-प्रतिरोध के कारण, एण्ड्रोजन-निर्भर वोल्फियन डक्ट उत्पाद विकसित करने में विफल रहते हैं जैसे कि एपिडिडिमिस, वास डेफेरेंस, और सेमिनल वेसिकल्स। ये रोगी अक्सर या तो वंक्षण हर्निया या सबलेबियल द्रव्यमान के साथ शैशवावस्था के दौरान, या प्राथमिक एमेनोरिया के साथ किशोरावस्था के दौरान उपस्थित होते हैं। शारीरिक परीक्षा पर, उनके पास आमतौर पर सामान्य स्तन विकास होगा, जघन या एक्सिलरी बालों की कमी होगी, और अलग-अलग योनि लंबाई की एक अंधा-अंत योनि थैली होगी। नैदानिक कार्य-अप अक्सर अल्ट्रासाउंड या एमआरआई, सीरम हार्मोन के स्तर और कैरियोटाइप विश्लेषण का उपयोग करके आयोजित किया जाता है।
CAIS वाले रोगियों के लिए, उनके वृषण वंक्षण नहर के भीतर स्थित हो सकते हैं, sublabially या intra-abdominally। यौवन के बाद, इंट्रा-पेट के वृषण वाले रोगियों को रोगाणु कोशिका ट्यूमर (जीसीटी) के विकास के 15% बढ़े हुए जोखिम (रेंज 0-22%) पर होता है। प्रबंधन में सामान्य प्यूबर्टल विकास को बनाए रखने और पर्याप्त हड्डी के स्वास्थ्य को बढ़ावा देने के लिए बाद के हार्मोन रिप्लेसमेंट थेरेपी (एचआरटी) के साथ रोगनिरोधी गोनाडेक्टोमी शामिल है। रोगनिरोधी गोनाडेक्टोमी के समय के बारे में बहस कुछ रोगी सहायता समूहों के साथ चल रही है जो दीर्घकालिक हार्मोन थेरेपी और प्रजनन क्षमता को संरक्षित करने की इच्छा के साथ चिंताओं का हवाला देते हुए गोनाडेक्टोमी के खिलाफ बहस कर रहे हैं। वर्तमान सम्मेलन गोनाडेक्टोमी में देरी को बढ़ावा देता है जब तक कि शारीरिक यौवन के बाद प्राप्त नहीं किया जाता है क्योंकि प्रीप्युबरटल जीसीटी विकसित करने का जोखिम अपेक्षाकृत कम (0.8-2%) है। हम द्विपक्षीय लेप्रोस्कोपिक गोनाडेक्टोमी के माध्यम से सीएआईएस के प्रबंधन के लिए प्रस्तुति, निदान, इंट्राऑपरेटिव तकनीकों और पश्चात के विचारों को रेखांकित करते हैं।
गोनाडेक्टोमी को यौन विकास (डीएसडी) के मतभेदों वाले बच्चों में इंगित किया जा सकता है जो गोनाडल दुर्दमता के बढ़ते जोखिम के कारण वाई-क्रोमोसोम गोनाड्स को आश्रय देते हैं। 1 ऐसा ही एक DSD एण्ड्रोजन असंवेदनशीलता सिंड्रोम (एआईएस) है, जो एण्ड्रोजन रिसेप्टर (एआर) के एक्स-लिंक्ड उत्परिवर्तन के कारण होता है। 2 एआईएस एक दुर्लभ निदान है जिसमें प्रति 100,000 व्यक्तियों में 1-5 के बीच अनुमानित घटना है। 3 एआईएस में एण्ड्रोजन प्रतिरोध की गंभीरता के आधार पर प्रस्तुति की अलग-अलग डिग्री हो सकती है, जो पूर्ण (सीएआईएस), आंशिक (पीएआईएस), और हल्के (एमएआईएस) से लेकर है। 4 सीएआईएस वाले बच्चे सामान्य महिला बाहरी जननांगों के साथ दिखने में फेनोटाइपिक रूप से महिला होते हैं लेकिन अंडाशय के बजाय वृषण होते हैं और एक पुरुष कैरियोटाइप (46, एक्सवाई) होता है। इन रोगियों में, उनके वृषण टेस्टोस्टेरोन का उत्पादन करने में सक्षम हैं, लेकिन, एआर फ़ंक्शन में दोष के कारण, वोल्फियन डक्ट उत्पादों जैसे एपिडिडिमिस, वास डेफेरेंस और सेमिनल वेसिकल्स का उत्पादन करने में विफल रहते हैं। एस्ट्रोजन में इस टेस्टोस्टेरोन के परिधीय aromatization के कारण, इन रोगियों में स्तन विकास जैसे सामान्य माध्यमिक महिला सेक्स विशेषताएं हैं। फिर भी, वृषण की सर्टोली कोशिकाएं मुलरियन-अवरोधक कारक (एमआईएफ) का उत्पादन करना जारी रखती हैं, जो मुलरियन वाहिनी डेरिवेटिव के विकास को रोकती है। इसके परिणामस्वरूप गर्भाशय, गर्भाशय ग्रीवा और फैलोपियन ट्यूब जैसे अन्य महिला यौन अंगों की अनुपस्थिति के साथ एक अंधा-अंत योनि थैली वाले रोगियों में परिणाम होता है। 5 इन रोगियों में, वृषण वंक्षण नहर के भीतर स्थित हो सकते हैं, सबलेबियल हो सकते हैं, या इंट्रा-पेट हो सकते हैं। 6 एण्ड्रोजन असंवेदनशीलता वाले शिशु एकतरफा या द्विपक्षीय वंक्षण हर्निया या लेबियल द्रव्यमान के साथ उपस्थित हो सकते हैं। यह अनुमान लगाया गया है कि लड़कियों के बीच द्विपक्षीय वंक्षण हर्निया का 1-2% सीएआईएस निदान का प्रतिनिधित्व कर सकता है, और आपके मूल्यांकन के दौरान एक मजबूत नैदानिक संदेह बनाए रखना महत्वपूर्ण है। 7 शास्त्रीय रूप से, CAIS किशोरावस्था के दौरान सामान्य स्तन विकास वाली लड़कियों में प्राथमिक एमेनोरिया के रूप में प्रस्तुत करता है, लेकिन परीक्षा पर कोई जघन या एक्सिलरी बाल नहीं है। CAIS असामान्य वृषण विकास के साथ-साथ यौवन के बाद रोगाणु कोशिका दुर्दमता के बढ़ते जोखिम से जुड़ा हुआ है। 8
यह रोगी एशियाई मूल की एक 15 वर्षीय महिला है, जिसमें रुग्ण मोटापे (45 का बीएमआई), सीपीएपी पर ऑब्सट्रक्टिव स्लीप एपनिया और प्रीडायबिटीज (5.5 का एचबीए 1 सी) के पिछले चिकित्सा इतिहास के साथ वर्तमान में मेटफॉर्मिन पर है। वह एक छोटे बच्चे के रूप में द्विपक्षीय वंक्षण हर्निया मरम्मत का एक पिछला सर्जिकल इतिहास है। उसके पास पिछली गर्भावस्था का कोई इतिहास नहीं है, वह यौन रूप से सक्रिय नहीं है, और प्राथमिक एमेनोरिया के आगे के मूल्यांकन के लिए हमारे क्लिनिक में भेजा गया था। वह रिपोर्ट करती है कि उसने 11 साल की उम्र में थेलार्च विकसित किया था, लेकिन विरल एक्सिलरी और जघन बाल हैं और मुँहासे के कोई संकेत नहीं हैं। इसके अलावा, वह किसी भी दर्द, योनि स्राव, हिर्सुटिज़्म, या गैलेक्टोरिया से इनकार करती है। एक बाहरी क्लिनिक में, हमारे रोगी ने प्रोजेस्टिन चुनौती के बाद रक्तस्राव से इनकार कर दिया, और पिछली श्रोणि परीक्षा के दौरान कोई गर्भाशय ग्रीवा नहीं थी।
रोगी के परिवार के इतिहास के अनुसार, उसकी तीन बड़ी बहनें हैं जो 19, 21 और 26 वर्ष की आयु की हैं। उनकी मां ने 14 साल की उम्र में मासिक धर्म शुरू कर दिया था। उनकी 26 वर्षीय और 19 वर्षीय बहनों ने भी नियमित मासिक धर्म होने की सूचना दी है जो 11 साल की उम्र के आसपास शुरू हुई थी, और सबसे बड़ी बहन के चार स्वस्थ बच्चे थे। दिलचस्प बात यह है कि उसकी 21 वर्षीय बहन को अज्ञात एटियलजि के प्राथमिक एमेनोरिया के मूल्यांकन के लिए एक आउट-ऑफ-स्टेट चिकित्सक द्वारा भी देखा गया है। उसे बताया गया था कि उसका योनि अंतराल प्रसव के लिए अपर्याप्त था और आगे के मूल्यांकन के लिए एक विशेषज्ञ को भेजा गया था, लेकिन अनुवर्ती के लिए खो गया था।
शारीरिक परीक्षा पर, रोगी मोटापे से ग्रस्त था, टान्न चरण 5 स्तन विकास विरल एक्सिलरी बालों के साथ था और मुँहासे के कोई संकेत मौजूद नहीं थे। जेनिटोरिनरी परीक्षा पर, रोगी को विरल जघन बालों के साथ सामान्य बाहरी महिला जननांग था। योनि उपस्थिति में सामान्य थी, जिसमें कोई असामान्य निर्वहन नहीं था, और एक अंधा-अंत योनि थैली थी। हम परीक्षा पर गर्भाशय ग्रीवा या गर्भाशय की कल्पना या palpate करने में असमर्थ थे। परीक्षा के निष्कर्ष एक संभावित जन्मजात असामान्यता के लिए सुसंगत थे। इसके बाद उचित प्रयोगशाला और इमेजिंग परीक्षणों का आदेश दिया गया था।
लैब परिणाम:
| परीक्षा | परिणाम | संदर्भ |
| B-hCG | नेगटिव | नेगटिव |
| FSH | 13.20 mIU/mL | 5–20 mIU/mL |
| LH | 22.20 mIU/mL | 5–20 mIU/mL |
| प्रोलैक्टिन | 8.1 ng/mL | 3.0–18.6 ng/mL |
| एस्ट्राडियोल | 38.33 pg/mL |
34–170 pg/mL (महिला टेनर स्टेज 5) |
| टेस्टोस्टेरोन | 269 ng/dL |
20–38 ng/dL (महिला टेनर स्टेज 5) |
| TSH | 1.94 mIU/L | 0.47–4.68 mIU/L |
| गुणसूत्र विश्लेषण | 46, XY |
महिला: 46, XX पुरुष: 46, XY |
प्रारंभिक प्रयोगशालाओं को हाइपोथैलेमिक-पिट्यूटरी-डिम्बग्रंथि (एचपीओ) अक्ष से जुड़ी समस्याओं का आकलन करने के लिए तैयार किया गया था, जैसे कि कूप-उत्तेजक हार्मोन (एफएसएच), ल्यूटिनाइजिंग हार्मोन (एलएच), प्रोलैक्टिन और टेस्टोस्टेरोन। इसके अलावा, गर्भावस्था को बाहर करने के लिए एक मूत्र बीटा-एचसीजी आयोजित किया गया था। हमारे रोगी के लिए प्रयोगशालाओं से पता चला कि सामान्य महिला रोगियों की तुलना में उसके पास एक ऊंचा टेस्टोस्टेरोन स्तर था। इसके अलावा, हमारे रोगी के लिए एक कैरियोटाइप विश्लेषण के परिणामस्वरूप 46, XY गुणसूत्र हुए। साथ में, ये निष्कर्ष CAIS के निदान के अनुरूप हैं, जहां ऊंचा टेस्टोस्टेरोन का स्तर (असामान्य महिला रेंज, लेकिन सामान्य पुरुष रेंज) और उच्च सीरम एलएच स्तर पूर्वकाल पिट्यूटरी पर एण्ड्रोजन नकारात्मक प्रतिक्रिया की हानि के कारण होता है।
श्रोणि अल्ट्रासाउंड के माध्यम से इमेजिंग को गर्भाशय और अन्य महिला यौन अंगों की उपस्थिति या अनुपस्थिति के लिए आकलन करने का आदेश दिया गया था। एक बाहरी अस्पताल में किए गए अल्ट्रासाउंड इमेजिंग ने गर्भाशय, फैलोपियन ट्यूब और गर्भाशय ग्रीवा की अनुपस्थिति को दिखाया। इसके अलावा, इमेजिंग से अंडाशय की अनुपस्थिति का पता चला और संभावित इंट्रा-पेट वृषण के स्थान का सटीक आकलन करने में असमर्थ था। अल्ट्रासाउंड ऑपरेटर निर्भर हो सकते हैं, और एमआरआई को व्यापक रूप से लेप्रोस्कोपिक गोनाडेक्टोमी और गोनाडल निगरानी के लिए सर्जिकल योजना में गोनाड्स का निदान और पता लगाने के लिए सोने का मानक माना जाता है। 5
विस्निवस्की एट अल द्वारा किए गए एक अध्ययन ने सीएआईएस के साथ 14 महिलाओं के बीच दीर्घकालिक परिणामों की जांच की, जो गोनाडेक्टोमी के बाद दीर्घकालिक हार्मोन रिप्लेसमेंट थेरेपी (एचआरटी) पर थे। 9 उन्होंने पाया कि कुल मिलाकर ये महिलाएं एक सामान्य सक्रिय जीवन काल की उम्मीद कर सकती हैं। इनमें से अधिकांश महिलाएं सामान्य वयस्क महिलाओं के लिए ऊंचाई के लिए 90 वें प्रतिशत से अधिक हो गईं, 9 उन्हें औसत महिला की तुलना में लंबा बना दिया, जबकि अभी भी सामान्य पुरुष आबादी की तुलना में कम है। 10 इन महिलाओं के बीच सबसे आम चिकित्सा स्थिति का निदान किया गया था ऑस्टियोपोरोसिस था। अधिकांश महिलाओं को विषमलैंगिक महिला लिंग पहचान होने के रूप में पहचाना गया और उनमें से कोई भी लिंग उत्क्रमण सर्जरी की इच्छा नहीं रखता था। अधिकांश ने अपने यौन कामकाज से संतुष्ट होने की सूचना दी। इस समूह के बीच औसत योनि की लंबाई 8.8 सेमी थी, जो 7-11 सेमी.9 से लेकर सामान्य योनि लंबाई के अनुरूप है।
वर्तमान में, सीएआईएस वाले रोगियों में एआर के अंतर्निहित आनुवंशिक उत्परिवर्तन को उलटने के लिए कोई चिकित्सा उपलब्ध नहीं है। इसलिए, उपचार बाद के एचआरटी के साथ संभावित गोनाडल दुर्दमता को रोकने के लिए रोगनिरोधी गोनाडेक्टोमी पर केंद्रित है, यूरोजेनिटल पथ का उपचार, यदि संकेत दिया जाता है, साथ ही साथ मनोवैज्ञानिक समर्थन भी। गोनाडेक्टोमी में आमतौर पर तब तक देरी होती है जब तक कि किशोरावस्था के दौरान यौन परिपक्वता पूरी नहीं हो जाती है ताकि सामान्य सहज विकास की अनुमति मिल सके। 3 यदि बचपन या बचपन में जल्दी निदान किया जाता है, तो प्रारंभिक गोनाडेक्टोमी पर विचार किया जा सकता है यदि बच्चा दर्दनाक या असुविधाजनक वंक्षण या लेबियल द्रव्यमान के साथ प्रस्तुत करता है, लेकिन लगभग 11-12 वर्ष की उम्र में यौवन को प्रेरित करने के लिए बाद के एचआरटी की आवश्यकता होगी। 3 गोनाडेक्टोमी का समय कुछ रोगियों और एआईएस सहायता समूहों के साथ विवादास्पद हो गया है जो अपने अंडकोष को बनाए रखने की वकालत कर रहे हैं। इन सहायता समूहों द्वारा अंडकोष रखने के लिए विभिन्न कारणों का हवाला दिया गया है जैसे कि मनोवैज्ञानिक कारक, सर्जरी से जुड़े जोखिम, संभावित रूप से प्रजनन क्षमता को संरक्षित करने की इच्छा, और दीर्घकालिक एचआरटी का पालन करने के लिए अनिच्छा। फिर भी, लेप्रोस्कोपिक गोनाडेक्टोमी के लिए रिपोर्ट किए गए जोखिम बहुत कम हैं, प्रति 1000 प्रक्रियाओं में 0.1 की मृत्यु का अनुमानित जोखिम है, और आंत्र या रक्तस्राव में चोट का जोखिम 2.4% पर बताया गया है। इसके अलावा, हैनेमा एट अल द्वारा किए गए एक अध्ययन ने सीएआईएस के साथ 44 रोगियों के वृषण की जांच की और पाया कि रोगाणु कोशिकाओं ने जीवन के पहले वर्ष के बाद संख्या में तेजी से गिरावट आई और किसी भी वृषण में शुक्राणुजनन का कोई सबूत नहीं पाया, जिससे सीएआईएस रोगियों के लिए प्रजनन क्षमता अत्यधिक संभावना नहीं थी। 12 सीएआईएस रोगियों के लिए जो अपने अंडकोष को बनाए रखने का फैसला करते हैं, यह बताया गया है कि रोगाणु कोशिका ट्यूमर (जीसीटी) के विकास का जोखिम उम्र के साथ बढ़ता है। 11 इन रोगियों में जीसीटी के संभावित विकास के लिए स्क्रीन करने के लिए नियमित इमेजिंग (अल्ट्रासाउंड और / या एमआरआई) और सीरम रक्त मार्करों का उपयोग करके सक्रिय निगरानी के माध्यम से करीबी अनुवर्ती बनाए रखना महत्वपूर्ण है। 13 जबकि एमआरआई पैराटेस्टिकुलर अल्सर और एडेनोमा जैसे सौम्य परिवर्तनों का पता लगा सकता है, वे प्रीमैलिग्नेंट परिवर्तनों का पता नहीं लगा सकते हैं जैसे कि रोगाणु सेल नियोप्लासिया इन सीटू (जीसीएनआईएस), जिसके लिए गोनाड्स की बायोप्सी की आवश्यकता होगी।14 इसके अलावा, अल्ट्रासाउंड स्क्रीनिंग की गुणवत्ता आमतौर पर ऑपरेटर निर्भर होती है। Wunsch et al. द्वारा प्रस्तावित एक दृष्टिकोण उन रोगियों के लिए जो अपने वृषण को बनाए रखने की इच्छा रखते हैं, लेप्रोस्कोपिक गोनाडल बायोप्सी करना और अल्ट्रासाउंड के माध्यम से बेहतर विज़ुअलाइज़ेशन की अनुमति देने के लिए पेट की दीवार के पास इंट्रा-पेट गोनाड्स को शल्य चिकित्सा से ठीक करना होगा। 15
CAIS की स्थापना में गोनाडेक्टोमी करने का प्राथमिक लक्ष्य भविष्य की दुर्दमता के जोखिम को कम करना है। क्रिप्टोर्किडिज्म के अन्य रूपों की तरह, जीसीटी के विकास का खतरा बढ़ जाता है। CAIS में, इन रोगियों के बीच prepubertal GCT के विकास का जोखिम 0.8-2.0% से लेकर बहुत कम माना जाता है। यौवन के बाद, यह जोखिम उम्र के साथ बढ़ता है और लगभग 15% (0-22% तक) होने का अनुमान है। 11 यह वकालत की जाती है कि रोगनिरोधी गोनाडेक्टोमी पोस्टप्युबर्टल अवधि में होता है जब वृषण एस्ट्रोजन द्वारा भाग में फेमिनाइजेशन पूरा किया जाता है जो आंशिक रूप से एस्ट्रोजन में एण्ड्रोजन के रूपांतरण से प्राप्त होता है। 3, 8 किशोरावस्था में बाद तक गोनाडेक्टोमी में देरी भी देखभाल प्रदाताओं को अपने रोगियों से सीधे सूचित सहमति प्राप्त करने की अनुमति देती है।
बच्चों का मूल्यांकन करते समय, जिनकी एचपीओ अक्ष अभी भी अपरिपक्व है, लेडिग सेल टेस्टोस्टेरोन स्राव का ठीक से मूल्यांकन करने के लिए एक एचसीजी उत्तेजना परीक्षण आवश्यक है। गोनाडेक्टोमी के बाद, इन रोगियों को सामान्य स्तन और हड्डी के विकास, मनोसामाजिक कल्याण और यौन कार्य को बनाए रखने के लिए प्राकृतिक रजोनिवृत्ति (लगभग 50-52 वर्ष की आयु) की उम्र तक एस्ट्रोजन प्रतिस्थापन के साथ दीर्घकालिक हार्मोनल पूरक चिकित्सा की आवश्यकता होगी। 18 क्योंकि इन रोगियों के पास गर्भाशय नहीं होता है, इसलिए एस्ट्रोजन थेरेपी के पूरक के लिए प्रोजेस्टिन की आवश्यकता नहीं होती है। 17 ये रोगी सामान्य माध्यमिक महिला सेक्स विशेषताओं को बनाए रखना जारी रखेंगे और सामान्य यौन कार्य प्राप्त कर सकते हैं, लेकिन उनकी योनि नहर की पर्याप्तता के आधार पर योनि फैलाव चिकित्सा या वेजिनोप्लास्टी की आवश्यकता हो सकती है। बांझपन और लिंग पहचान के प्रश्न इन रोगियों के लिए एक भारी मनोवैज्ञानिक प्रभाव ले सकते हैं, और बहु-अनुशासनात्मक दृष्टिकोण के हिस्से के रूप में परामर्श या सहायता समूह चिकित्सा की पेशकश करने के लिए दृढ़ता से प्रोत्साहित किया जाता है। 9
CAIS (जिसे पहले मॉरिस सिंड्रोम के रूप में जाना जाता था) 46, XY DSD के सबसे आम परिभाषित कारणों में से एक का प्रतिनिधित्व करता है। यह एआर के एक दुर्लभ एक्स-लिंक्ड उत्परिवर्तन के परिणामस्वरूप होता है जो परिधीय एण्ड्रोजन प्रतिरोध का कारण बनता है। ये रोगी सामान्य महिला बाहरी जननांगों के साथ फेनोटाइपिक रूप से महिला पैदा होते हैं। आमतौर पर, ये रोगी प्राथमिक एमेनोरिया के साथ किशोरावस्था में मौजूद होते हैं, जहां बाद की परीक्षा से पता चलेगा कि इन रोगियों में एक अंधा-अंत योनि थैली और इमेजिंग पर आंतरिक महिला यौन अंगों की अनुपस्थिति है। अंडाशय के बजाय, इन रोगियों में वृषण होते हैं जो पेट, वंक्षण नहर या लेबिया में पाए जा सकते हैं। बच्चों या शिशुओं में, CAIS एक वंक्षण हर्निया या द्रव्यमान के रूप में मौजूद हो सकता है, जहां वंक्षण हर्निया के साथ लगभग 1-2% महिला शिशुओं को 46, XY कैरियोटाइप के साथ क्रिप्टोर्किडिज्म पाया जाता है। 7 इस विशिष्ट मामले में, हमारे रोगी के पास एक छोटे बच्चे के रूप में द्विपक्षीय वंक्षण हर्निया की मरम्मत का एक पिछला सर्जिकल इतिहास था। यह एक चूक या देरी से निदान का सुझाव देता है और बाल चिकित्सा महिला रोगियों में सीएआईएस के एक मजबूत नैदानिक संदेह को बनाए रखने के महत्व पर प्रकाश डालता है जो द्विपक्षीय वंक्षण हर्निया के साथ मौजूद हैं, जो क्रिप्टोर्किडिज्म को बाहर करने के लिए आगे की परीक्षा का वारंट करता है।
जीसीटी विकसित करने वाले एआईएस वाले रोगियों के लिए अनुमानित जोखिम एण्ड्रोजन प्रतिरोध की डिग्री से व्युत्क्रम से संबंधित है। सीएआईएस वाले रोगियों में उनके एआर के अधिक गंभीर उत्परिवर्तन होते हैं जो कार्य के पूर्ण नुकसान का अनुमान लगाते हैं। एण्ड्रोजन उत्तेजना के बिना, शुक्राणुजनन बिगड़ा हुआ है और जीवन के पहले वर्ष के बाद रोगाणु कोशिका संख्या में एक संबंधित तेजी से गिरावट होती है जो सैद्धांतिक रूप से जीवन में बाद में जीसीटी के विकास का कम जोखिम प्रदान करती है। 14 यह PAIS वाले रोगियों के विपरीत है, जो अभी भी एआर फ़ंक्शन की कुछ डिग्री को बनाए रखते हैं और इसलिए जीवित रोगाणु कोशिकाओं की अधिक संभावना रखते हैं, जो बाद में उन्हें वयस्कता में जीसीटी विकसित करने के लिए बढ़ते जोखिम में डालता है। 19 ऐतिहासिक रूप से, मैनुअल एट अल ने 25 वर्ष की आयु तक वाई-युक्त डीएसडी वाले रोगियों में जीसीटी के 3.6% संचयी जोखिम की सूचना दी जो 50 वर्ष की आयु तक 33% तक बढ़ गई। हाल ही में, डीन एट अल ने अपनी समीक्षा में पाया कि सीएआईएस रोगियों को वयस्कता (रेंज 0-22%) में गोनाडल दुर्दमता विकसित करने के 15% बढ़े हुए जोखिम में थे। 11 कूल्स एट अल ने पाया कि यौवन से पहले सीएआईएस रोगियों में जीसीटी विकसित करने का अनुमानित जोखिम 0.8-2% पर बहुत कम था। 16
वयस्कता में सीएआईएस रोगियों के बीच गोनाडल दुर्दमता के बढ़ते जोखिम के कारण, वर्तमान सिफारिश यौन परिपक्वता पूरी होने के बाद गोनाडेक्टोमी करने की है, आमतौर पर लगभग 15-16 वर्ष की आयु के आसपास, क्योंकि यौवन से पहले ट्यूमर विकसित होने का जोखिम अपेक्षाकृत कम माना जाता है। 21 यह दृष्टिकोण सहज स्तन विकास और युवावस्था के दौरान बेहतर हड्डी खनिजीकरण के लिए अनुमति देता है क्योंकि वृषण द्वारा शारीरिक हार्मोन उत्पादन और एस्ट्रोजेन के लिए बाद में परिधीय एण्ड्रोजन रूपांतरण। 3, 8 ऐतिहासिक रूप से, लैपरोटॉमी और द्विपक्षीय गोनाडेक्टोमी डीएसडी युक्त वाई-क्रोमोसोम वाले रोगियों के लिए किया गया था। ओवरटाइम, लेप्रोस्कोपिक प्रक्रियाओं को व्यापक रूप से डीएसडी रोगियों के लिए व्यापक रूप से अपनाया गया था, क्योंकि आवर्धन के संबंधित लाभों और एक न्यूनतम इनवेसिव दृष्टिकोण के माध्यम से श्रोणि गुहा तक आसान पहुंच थी, जो कम पश्चात की वसूली और अस्पताल में भर्ती होने की लंबाई प्रदान करता है, और बेहतर कॉस्मेसिस। 22, 23
लेप्रोस्कोपिक गोनाडेक्टोमी तब की जाती है जब रोगी एंडोट्रेचियल इंटुबैषेण के माध्यम से सामान्य संवेदनाहारी के तहत होता है। वीडियो मॉनिटर, insufflator, और प्रकाश स्रोत रोगी के पैर में तैनात कर रहे हैं। इस मामले में, पेट के insufflation एक खुली लैप्रोस्कोपी तकनीक का उपयोग कर प्रदर्शन किया गया था जहां एक अर्धचंद्र चीरा umbilicus के अवर पहलू पर किया गया था और प्रावरणी हेमोस्टैट्स का उपयोग करके ऊंचा किया गया था। एक Veress सुई तब पेट में रखा गया था, और इसकी सही स्थिति एक खारा ड्रॉप परीक्षण का उपयोग कर पुष्टि की गई थी। एक 10 मिमी चरण trocar तो umbilicus के माध्यम से डाला गया था, और सीओ2 न्यूमोपेरिटोनियम प्राप्त करने के लिए इस्तेमाल किया गया था। एक 0ओ laparoscope तो पेट में पेश किया गया था. काम करने वाले उपकरणों के लिए दो अतिरिक्त 5-मिमी ट्रोकार को दाईं और बाईं ओर उम्बिलिकस के स्तर पर रखा गया था। रोगी को तब ट्रेंडेलेनबर्ग स्थिति में रखा गया था, जो श्रोणि के आसान लेप्रोस्कोपिक निरीक्षण के लिए अनुमति देता है ताकि गोनाड्स के स्थान को निर्धारित किया जा सके और श्रोणि अंगों का निरीक्षण किया जा सके। जब गोनाड्स आसानी से स्पष्ट नहीं होते हैं, तो गोनाडल जहाजों की पहचान करने और उनका पालन करने से उन्हें खोजने में मदद मिल सकती है। 1
लेप्रोस्कोपी के दौरान, हमारे रोगी के गोनाड्स को द्विपक्षीय रूप से बंद आंतरिक छल्ले के ऊपर नोट किया गया था। मोटे तौर पर, अल्सर द्विपक्षीय वृषण पर कल्पना की गई थी। वास डेफरेन्स मूत्रमार्ग तक चले गए, और श्रोणि के भीतर किसी भी मुलरियन संरचनाओं का कोई सबूत नहीं था। एक विमान को अन्य रेट्रोपेरिटोनियल संरचनाओं से दूर गोनाड्स के चारों ओर पीछे के पेरिटोनियम के माध्यम से विच्छेदित किया गया था। iatrogenic चोट से बचने के लिए मूत्रवाहिनी और इलियाक वाहिकाओं जैसे retroperitoneal संरचनाओं के स्थान और पाठ्यक्रम को निर्धारित करना महत्वपूर्ण है। आंतरिक स्पर्मेटिक जहाजों को तब पहचाना गया था क्योंकि वे गोनाड के अनुप्रस्थ थे और रक्तस्राव की संभावना को कम करने के लिए ट्रांसेक्ट करने से पहले चार क्रमिक वर्गों में लिगाश्योर डिवाइस का उपयोग करके फुलगुरेट किए गए थे। वृषण को तब पेरिटोनियम से जुटाया गया था, और वास डेफरेन्स को भी एक समान फैशन में फुलगुरेट और विभाजित किया गया था। लैपरोस्कोप को काम करने वाले बंदरगाहों में से एक के माध्यम से डाला गया था ताकि गोनाड्स को केंद्रीय 10 मिमी नाभि बंदरगाह के माध्यम से हटाया जा सके। पेट के सीओ2 न्यूमोपेरिटोनियम को तब उलट दिया गया था, और नाभि प्रावरणी को 2-0 विक्रिल टांके का उपयोग करके बंद कर दिया गया था। सभी बंदरगाह साइटों पर त्वचा को 5-0 मोनोक्रिल का उपयोग करके बंद कर दिया गया था और डर्माबॉन्ड के साथ कवर किया गया था।
दोनों गोनाड्स को जटिलता के बिना एक्साइज किया गया था और मूल्यांकन के लिए पैथोलॉजी में भेजा गया था। लेप्रोस्कोपिक गोनाडेक्टोमी ऑपरेटिंग समय, चीरा से बंद होने तक, लगभग 80 मिनट था। अनुमानित रक्त हानि के 5 मिलीलीटर से भी कम था। रोगी को सामाजिक कारकों के कारण अवलोकन के लिए रात भर भर्ती किया गया था। उसने प्रक्रिया को अच्छी तरह से सहन किया, उसके दर्द को बहु-मोडल दर्द प्रबंधन का उपयोग करके अच्छी तरह से नियंत्रित किया गया था, और अगली सुबह उसे घर छोड़ दिया गया था। वह एस्ट्रोजन रिप्लेसमेंट थेरेपी शुरू करने के लिए अपने स्त्री रोग विशेषज्ञ के साथ दो सप्ताह में अनुवर्ती के लिए निर्धारित की गई थी।
यह ध्यान रखना महत्वपूर्ण है कि लेप्रोस्कोपी के तहत हम द्विपक्षीय वास डेफरेन्स की कल्पना करने में सक्षम थे जो मूत्रमार्ग का पता लगाते थे। Hannema et al. द्वारा 44 CAIS रोगियों की एक मामले की श्रृंखला में पाया गया कि 36% में एपिडिडिमिस या वास डेफरेंस मौजूद थे। 12 Hannema et al. परिकल्पना की है कि अवशिष्ट पैराक्राइन एण्ड्रोजन गतिविधि वोल्फियन डक्ट उत्पादों के विकास को प्रेरित करने में सक्षम हो सकती है, यहां तक कि एआईएस के पूर्ण रूपों वाले रोगियों में भी। 12
हमारे रोगी के लिए सर्जिकल पैथोलॉजी ने पुष्टि की कि उसके दोनों गोनाड्स वास्तव में एट्रोफिक वृषण थे। दिलचस्प बात यह है कि दोनों वृषणों ने जीसीएनआईएस का प्रदर्शन किया और लेडिग सेल हाइपरप्लासिया (आंकड़े 1-2) को चिह्नित किया। नियोप्लास्टिक कोशिकाएं OCT3/4 और PLAP (आंकड़े 3-4) के साथ दागती हैं। लेडिग सेल हाइपरप्लासिया, जैसा कि इस रोगी में देखा गया है, सीएआईएस वाले रोगियों में एक आम खोज है। 24 यह प्रस्तावित किया गया है कि एलएच के उच्च स्तर, पूर्वकाल पिट्यूटरी पर एण्ड्रोजन नकारात्मक प्रतिक्रिया की कमी के कारण, लेडिग सेलुलरिटी में वृद्धि के लिए जिम्मेदार है। 25 GCNIS को एक premalignant ट्यूमर माना जाता है, जहां 50% तक 5 साल के भीतर GCT में प्रगति करेगा। 26 इनवेसिव जीसीटी के लिए जीसीएनआईएस की प्रगति का जोखिम सीएआईएस वाले रोगियों में कम निश्चित है। Kaprova-Pleskacova et al. द्वारा प्रस्तावित "कमी-एंड्रोजन सिद्धांत", से पता चलता है कि CAIS के साथ रोगियों को असामान्य रोगाणु कोशिकाओं के अस्तित्व को बढ़ावा देने के लिए अपर्याप्त एण्ड्रोजन प्रतिक्रिया के कारण PAIS के साथ रोगियों की तुलना में जीसीटी में प्रगति करने की संभावना कम है। इसके विपरीत, काप्रोवा-प्लेस्काकोवा एट अल ने यह भी सुझाव दिया कि वही पैराक्राइन एण्ड्रोजन गतिविधि संभावित रूप से वोल्फियन डक्ट विकास को प्रेरित करने के लिए जिम्मेदार है जैसा कि हैनेमा एट अल द्वारा उल्लेख किया गया है, 12 भी जीसीएनआईएस को आक्रामक जीसीटी में विकसित करने के लिए बढ़ावा दे सकता है। 27 हमारे रोगी में GCNIS के vas deferens और हिस्टोलॉजिकल सबूत की उपस्थिति संभावित अवशिष्ट पैराक्राइन एण्ड्रोजन प्रतिक्रिया का सुझाव देती है। जैसे, हमारा मानना है कि यह मामला सीएआईएस रोगियों के बीच रोगनिरोधी गोनाडेक्टोमी के संभावित लाभ के लिए तर्क का समर्थन करने में मदद करता है।
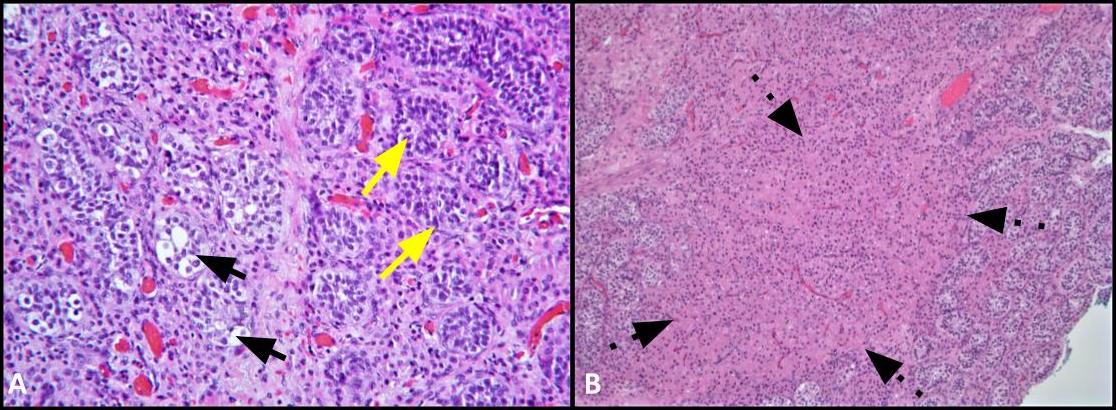
हमारे रोगी की सर्जिकल पैथोलॉजी द्विपक्षीय पैराटेस्टिकुलर लीओमायोमास (चित्रा 5) के लिए भी महत्वपूर्ण थी, एक चिकनी मांसपेशी ट्यूमर जो मूत्रजननांग पथ के भीतर बहुत कम होता है। उनका स्थान इंट्राटेस्टिकुलर या पैराटेस्टिकुलर हो सकता है और माना जाता है कि अंतरालीय स्ट्रोमा की चिकनी मांसपेशी कोशिकाओं, ट्यूनिका अल्बुजिनिया के जहाजों की मांसपेशियों की परत, सेमिनिफेरस नलिकाएं, साथ ही पैराटिस्टिकुलर संरचनाएं जैसे कि स्परमैटिक कॉर्ड, एपिडिडिमिस, वेस्टिगियल अवशेष, और ट्यूनिका वेजाइनलिस। 28 Leiomyomas बहुत कम ही एआईएस के साथ रोगियों में वर्णित कर रहे हैं. वास्तव में, साहित्य के भीतर केवल चार मामले की रिपोर्टें हैं जो एआईएस रोगियों में गोनाडेक्टोमी के बाद बायोप्सी पर मौजूद लियोमायोमास का वर्णन करती हैं। 28-31 हमारे ज्ञान के लिए, यह सीएआईएस के साथ एक रोगी में जीसीएनआईएस के साथ समवर्ती रूप से विकसित द्विपक्षीय पैराटेस्टिकुलर लीओमायोमास का पहला प्रलेखित मामला है।
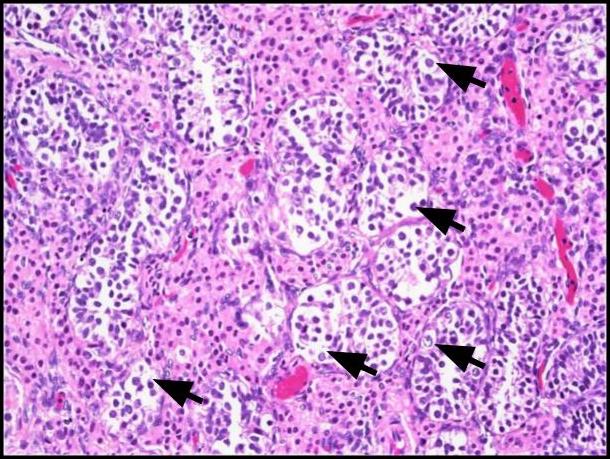
चित्र 1. रोगाणु कोशिका नियोप्लासिया इन सीटू (GCNIS)। बड़ी एटिपिकल कोशिकाएं (काले तीर) प्रचुर मात्रा में स्पष्ट से बेहोशी से ईोसिनोफिलिक साइटोप्लाज्म के साथ, प्रमुख न्यूक्लियोलस के साथ एक केंद्रीय नाभिक, और समान रूप से वितरित क्रोमैटिन देखा जाता है। एच एंड ई, 200x।
चित्र 2. ए) यह छवि सामान्य शुक्राणुजनन (पीले तीर) के साथ आसन्न सेमिनिफेरस नलिकाओं के साथ जीसीएनआईएस (काले तीर) द्वारा शामिल नलिकाओं की तुलना दिखाती है; H&E, 200x. B) कम शक्ति छवि interstitium (धराशायी तीर) के भीतर Leydig कोशिकाओं के समूहों से पता चलता है; एच एंड ई, 100x।
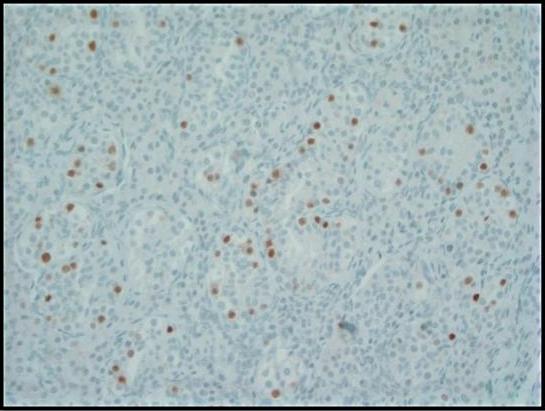
चित्र 3. ऑक्टेमर-बाइंडिंग ट्रांसक्रिप्शन फैक्टर (OCT) 3/4 के लिए इम्यूनोहिस्टोकेमिकल दाग सेमिनिफेरस नलिकाओं के भीतर GCNIS कोशिकाओं में मजबूत परमाणु अस्पष्टता को दर्शाता है। सामान्य रोगाणु कोशिकाएं नकारात्मक होती हैं; 200x.
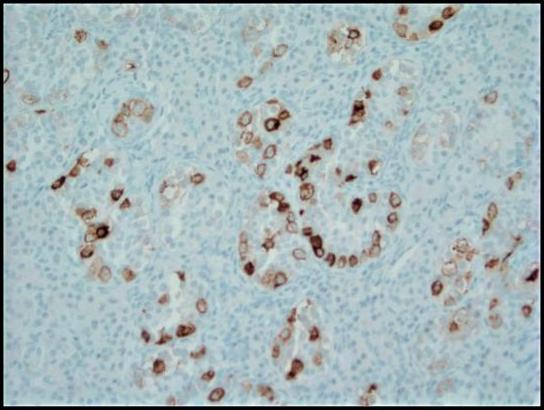
चित्र 4. प्लेसेंटल क्षारीय फॉस्फेट (PLAP) के साथ इम्यूनोहिस्टोकेमिकल दाग एक साइटोप्लाज्मिक झिल्लीदार पैटर्न में GCNIS की ट्यूमर कोशिकाओं को उजागर करता है; 200x।
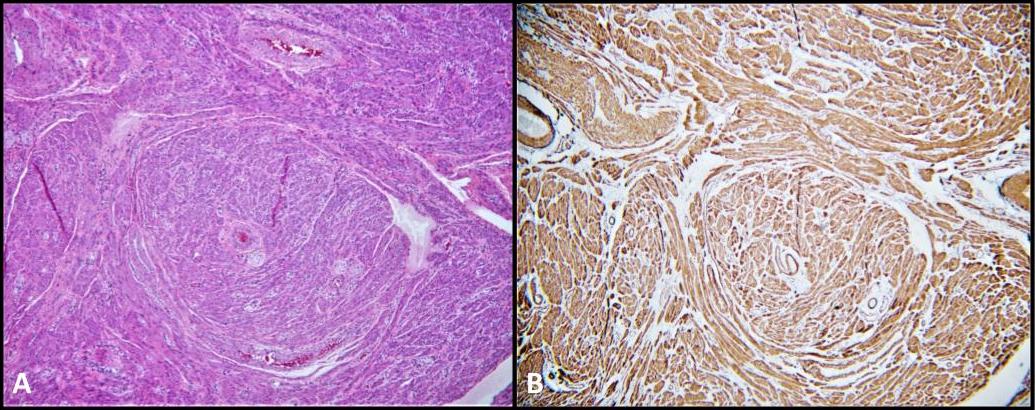
चित्र 5. ए) लियोमायोमा; एच एंड ई, 100x। स्पिंडल चिकनी मांसपेशी कोशिकाओं के fascicles. बी) चिकनी मांसपेशी एक्टिन (एसएमए) साइटोप्लाज्मिक धुंधला फैलाना और मजबूत है।
कोई विशिष्ट उपकरण का उपयोग नहीं किया गया है।
खुलासा करने के लिए कुछ भी नहीं है।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माने के लिए अपनी सूचित सहमति दी है और उसे पता है कि जानकारी और छवियों को ऑनलाइन प्रकाशित किया जाएगा।
References
- Calvo ए, Escolino एम, Settimi ए, रॉबर्टी ए, Caprio एमजी, Esposito सी लेप्रोस्कोपिक इंटरसेक्स विकारों के साथ बाल रोगियों में gonadectomy के लिए दृष्टिकोण. Transl Pediatr. 2016;5(4):295-304. https://doi.org/10.21037/tp.2016.09.06
- कुसुमी एम, मित्सुनामी एम, ओनोउ एच, एट अल। लेप्रोस्कोपिक गोनाडेक्टोमी से पहले और बाद में पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम और एंटी-मुलरियन हार्मोन का स्तर। Gynecol Minim इनवेसिव थेर. 2017;6(3):126-128. https://doi.org/10.1016/j.gmit.2016.11.001
- Cheikhelard ए, Thibaud ई, मोरेल वाई, एट अल. पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम: निदान और प्रबंधन। विशेषज्ञ रेव एंडोक्रिनोल मेटाब। 2009;4(6):565-573. https://doi.org/10.1586/eem.09.31
- Lanciotti L, Cofini M, Leonardi A, Bertozzi M, Penta L, Esposito S. पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम (CAIS) में विभिन्न नैदानिक प्रस्तुतियों और प्रबंधन। Int J Environ Res सार्वजनिक स्वास्थ्य. 2019;16(7):1268. https://doi.org/10.3390/ijerph16071268
- Grasso डी, Borreggine सी, Campanale सी, Longo ए, Grilli जी, Macarini एल उपयोगिता और पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम के एक मामले में चुंबकीय अनुनाद इमेजिंग की भूमिका. रेडियोल केस प्रतिनिधि. 2015;10(2):1119. https://doi.org/10.2484/rcr.v10i2.1119
- Nezzo M, De Visschere P, T'Sjoen G, Weyers S, Villeirs G. वयस्कों में पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम के निदान और प्रबंधन में इमेजिंग की भूमिका। केस प्रतिनिधि Radiol. 2013;2013:158484. https://doi.org/10.1155/2013/158484
- विनर आरएम, Teoh वाई, विलियम्स डीएम, पैटरसन एमएन, ह्यूजेस आईए. एण्ड्रोजन असंवेदनशीलता सिंड्रोम: ब्रिटेन में नैदानिक प्रक्रियाओं और प्रबंधन का एक सर्वेक्षण। आर्क डिस चाइल्ड। 1997;77(4):305-309. https://doi.org/10.1136/adc.77.4.305
- Galani A, Kitsiou-Tzeli S, Sofokleous C, Kanavakis E, Kalpini-Mavrou A. Androgen insensitivity syndrome: नैदानिक विशेषताएं और आणविक दोष। हार्मोन (एथेंस). 2008;7(3):217-229. https://doi.org/10.14310/horm.2002.1201
- Wisniewski एबी, Migeon सीजे, मेयर-बहलबर्ग एचएफ, एट अल. पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम: दीर्घकालिक चिकित्सा, सर्जिकल और मनोवैज्ञानिक परिणाम। जे क्लीन एंडोक्रिनोल मेटाब। 2000;85(8):2664-2669. https://doi.org/10.1210/jcem.85.8.6742
- ह्यूजेस आईए, डेविस जेडी, बंच टीआई, पेस्टर्स्की वी, मास्ट्रोयन्नोपोलू के, मैकडॉगल जे एण्ड्रोजन असंवेदनशीलता सिंड्रोम। लैंसेट । 2012;380(9851):1419-1428. https://doi.org/10.1016/S0140-6736(12)60071-3
- डीन आर, Creighton एसएम, लियाओ एलएम, कॉनवे जीएस. पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम (CAIS) के साथ वयस्क महिलाओं में गोनाडेक्टोमी का समय: रोगी प्राथमिकताएं और नैदानिक साक्ष्य। Clin Endocrinol (Oxf)। 2012;76(6):894-898. https://doi.org/10.1111/j.1365-2265.2012.04330.x
- Hannema SE, स्कॉट IS, Rajpert-De Meyts E, Skakkebaek NE, Coleman N, Hughes IA. पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम में वृषण विकास। जे पैथोल । 2006;208(4):518-527. https://doi.org/10.1002/path.1890
- Döhnert U, Wünsch L, Hiort O. Gonadectomy in Complete Androgen Insensitivity Syndrome: क्यों और कब? सेक्स देव. 2017;11(4):171-174. https://doi.org/10.1159/000478082
- चौधरी एस, Tadokoro-Cuccaro आर, Hannema एसई, Acerini सीएल, ह्यूजेस आईए. पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम (CAIS) में गोनाडल ट्यूमर की आवृत्ति: एक पूर्वव्यापी मामले-श्रृंखला विश्लेषण। जे Pediatr Urol. 2017;13(5):498.e491-498.e496. https://doi.org/10.1016/j.jpurol.2017.02.013
- Wünsch L, Holterhus PM, Wessel L, Hiort O. गोनाडल ट्यूमर के विकास के जोखिम पर सेक्स विकास (DSD) के विकारों वाले रोगियों: लेप्रोस्कोपिक बायोप्सी और आणविक निदान के आधार पर प्रबंधन। बीजेयू Int. 2012;110(11 Pt C):E958-965. https://doi.org/10.1111/j.1464-410X.2012.11181.x
- कूल्स एम, ड्रॉप SL, Wolffenbuttel KP, Oosterhuis JW, Looijenga LH. इंटरसेक्स गोनाड में रोगाणु सेल ट्यूमर: पुराने रास्ते, नई दिशाएं, चलती सीमाएं। एंडोक्र रेव। 2006;27(5):468-484. https://doi.org/10.1210/er.2006-0005
- Batista आरएल, कोस्टा EMF, Rodrigues AdS, एट अल. एण्ड्रोजन असंवेदनशीलता सिंड्रोम: एक समीक्षा। एंडोक्रिनोलॉजी और चयापचय के अभिलेखागार। 2018;62:227-235. https://doi.org/10.20945/2359-3997000000031
- Bertelloni एस, Meriggiola एमसी, दाती ई, Balsamo ए, Baroncelli जीआई. पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम और बरकरार वृषण या हटाए गए गोनाड्स के साथ रहने वाली महिलाओं में अस्थि खनिज घनत्व। सेक्स देव. 2017;11(4):182-189. https://doi.org/10.1159/000477599
- पायल एलसी, नाथनसन केएल। लिंग विकास के अंतर में गोनाडल रोगाणु कोशिका ट्यूमर प्रवृत्ति का मूल्यांकन करने के लिए एक व्यावहारिक मार्गदर्शिका। Am J Med Genet C Semin Med Genet 2017;175(2):304-314. https://doi.org/10.1002/ajmg.c.31562
- मैनुअल एम, Katayama पीके, जोन्स एचडब्ल्यू, जूनियर एक वाई गुणसूत्र के साथ intersex रोगियों में गोनाडल ट्यूमर की घटना की उम्र. Am J Obstet Gynecol. 1976;124(3):293-300.
https://doi.org/10.1016/0002-9378(76)90160-5 - चेर्टिन बी, कौलिकोव डी, अल्बर्टन जे, हदास-हैल्पर्न I, रीसमैन पी, फारकास ए। इंटरसेक्स रोगियों में लेप्रोस्कोपी का उपयोग। Pediatr Surg Int. 2006;22(5):405-408. https://doi.org/10.1007/s00383-006-1662-3
- Esegbona जी, Cutner ए, Cuckow पी, Creighton एस लैप्रोस्कोपिक gonadectomy बाल चिकित्सा और इंटरसेक्स विकारों के साथ किशोर लड़कियों में. BJOG: प्रसूति और स्त्री रोग के एक अंतर्राष्ट्रीय जर्नल। 2003;110(2):210-212. पीएमआईडी: 12618168।
- Cools एम, Looijenga एल पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम में घातक वृषण रोगाणु सेल ट्यूमर के विकास के लिए Pathophysiology और जोखिम कारकों पर अद्यतन. सेक्स देव. 2017;11(4):175-181. https://doi.org/10.1159/000477921
- Jockenhövel, Rutgers JK, मेसन जेएस, ग्रिफिन जेई, Swerdloff आर एस. Reifenstein सिंड्रोम के साथ एक रोगी में Leydig सेल neoplasia. Exp Clin Endocrinol 1993;101(6):365-370.
- Akyüz M, Topaktas R, Ürkmez A, Koca O, Öztürk M. वृषण ट्यूमर में सीटू इकाई में रोगाणु-कोशिका नियोप्लासिया का मूल्यांकन। तुर्क जे उरोल । 2019;45(6):418-422. https://doi.org/10.5152/tud.2018.48855
- Kaprova-Pleskacova J, Stoop H, Brüggenwirth H, et al. पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम: रोगाणु कोशिका विकृति सहित गोनाडल हिस्टोलॉजी को प्रभावित करने वाले कारक। आधुनिक पैथोलॉजी। 2014;27(5):721-730. https://doi.org/10.1038/modpathol.2013.193
- Siminas S, Kokai G, Kenny SE. द्विपक्षीय Sertoli सेल adenomas और paratesticular leiomyomas के साथ जुड़े पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम: मामले की रिपोर्ट और साहित्य की समीक्षा। जे Pediatr Urol. 2013;9(1):e31-34. https://doi.org/10.1016/j.jpurol.2012.06.013
- Goulis डीजी, Iliadou पीके, Papanicolaou एक, एट अल. पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम और द्विपक्षीय वृषण hamartomas के साथ एक किशोर में एण्ड्रोजन रिसेप्टर जीन के R831X उत्परिवर्तन. हार्मोन (एथेंस). 2006;5(3):200-204. https://doi.org/10.14310/horm.2002.11185
- Krichen Makni S, Mnif Hachicha L, Ellouze S, et al. एकाधिक hamartomas और द्विपक्षीय paratesticular leiomyomas के साथ वृषण सिंड्रोम feminizing. रेव मेड इंटर्न। 2005;26(12):980-983. https://doi.org/10.1016/j.revmed.2005.08.003
- Savas-Erdeve S, Aycan Z, Keskin M, et al. द्विपक्षीय सर्टोली सेल एडेनोमास और एकतरफा पैराटेस्टिकुलर लीओमायोमा से जुड़े पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम: एक मामले की रिपोर्ट। बाल चिकित्सा के तुर्की जर्नल। 2016;58(6):654-657. https://doi.org/10.24953/turkjped.2016.06.012
Cite this article
नॉर्टन जेसी, सिंह ए, होलेनबैक एलएल, गैंबल जी, गोंजालेज-क्रेलविट्ज़ एलए, कैनन एसजे। पूर्ण एण्ड्रोजन असंवेदनशीलता सिंड्रोम के लिए रोगनिरोधी लैप्रोस्कोपिक द्विपक्षीय गोनाडेक्टॉमी। जे मेड इनसाइट। 2021;2021(313). दोई: 10.24296/
