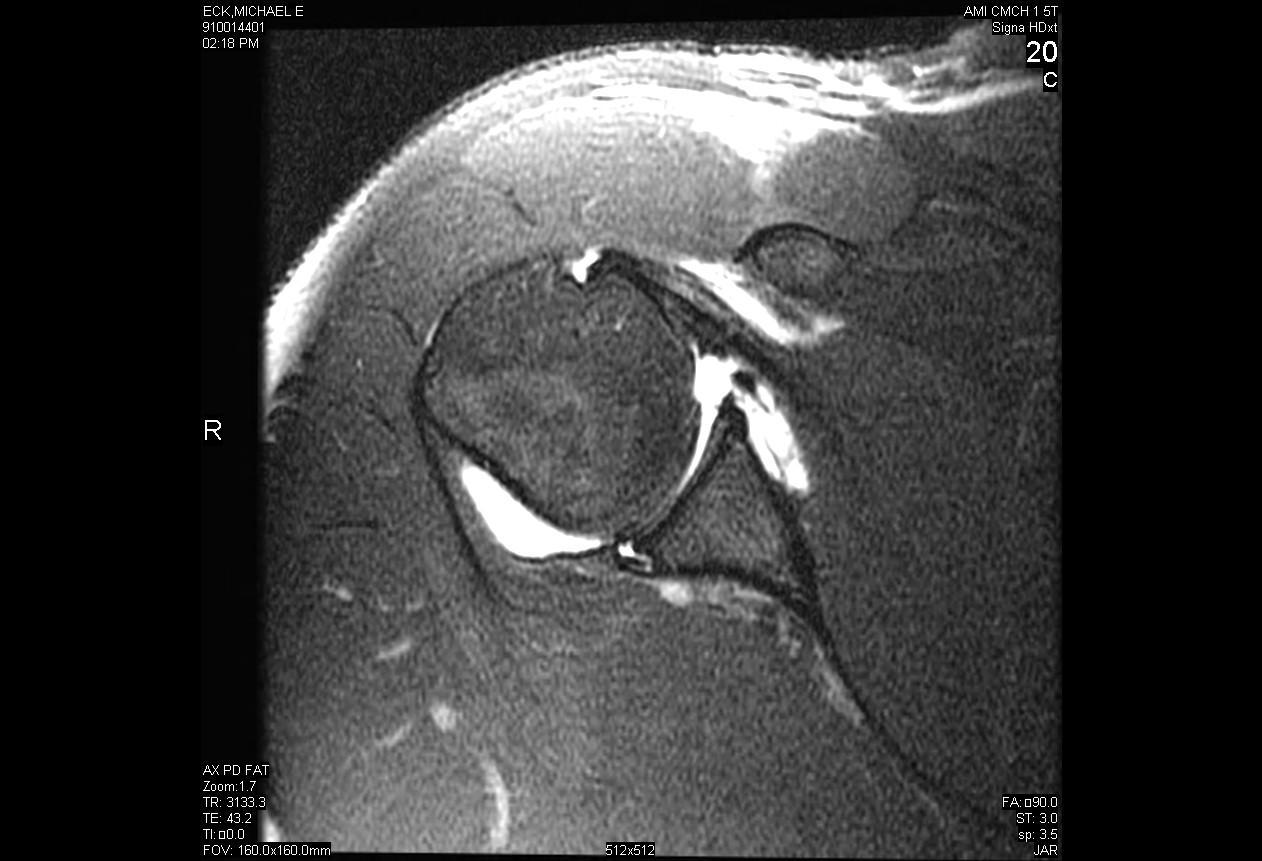
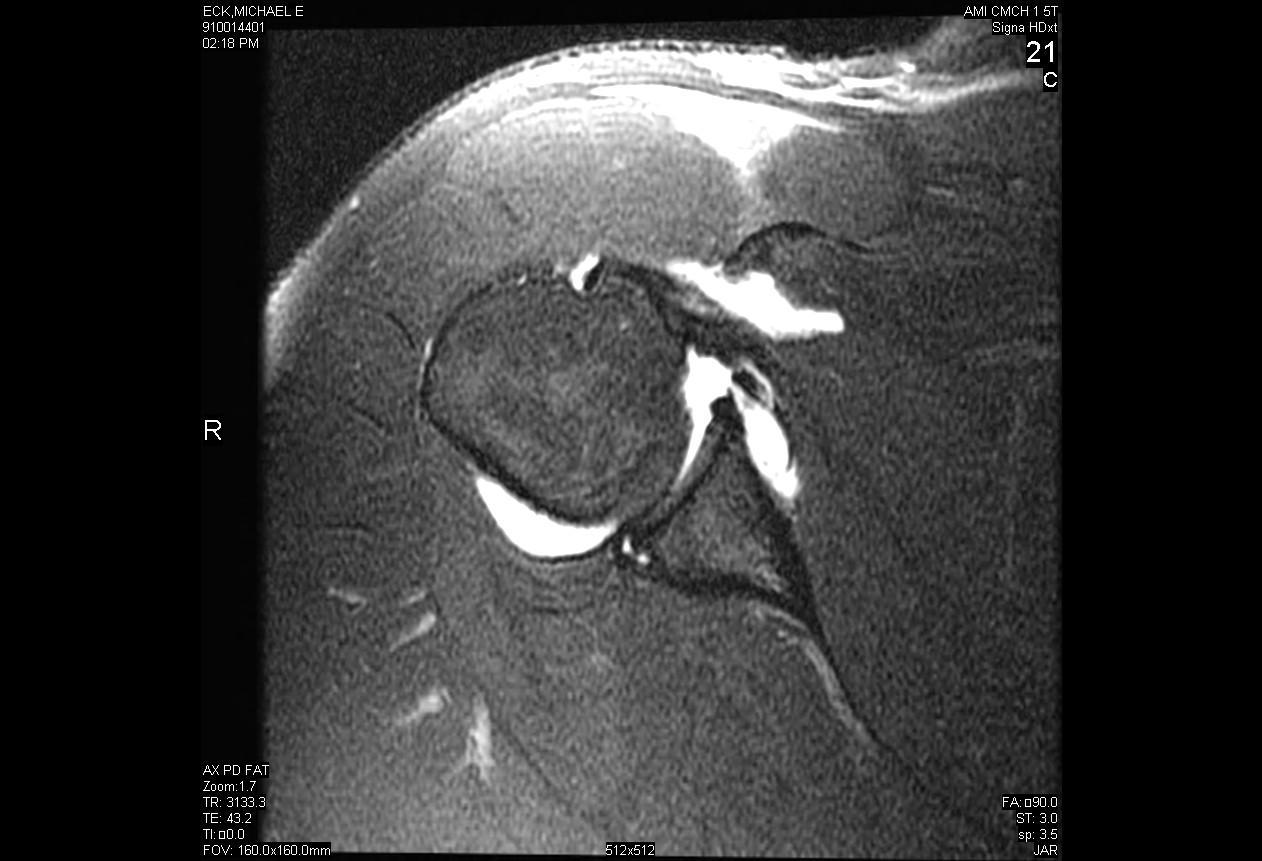
Paralabral Kist Dekompresyon ile Posterior Labral Yırtığın Artroskopik Onarımı
Main Text
Table of Contents
Posterior omuz instabilitesi, anterior instabiliteye kıyasla nispeten nadir görülen bir fenomendir ve tüm omuz instabilitesinin sadece %5-10'unu oluşturur. Posterior instabilite en sık ya motorlu taşıt kazası gibi omuza yüksek kuvvet doğrudan travma ya da nöbet veya elektrik çarpması gibi dolaylı travma sonucu ortaya çıkar. Posterior omuz instabilitesinin birçok vakası, eklemin tekrarlayan subluksasyonuna neden olan ve sonuçta belirli provokatif pozisyonlarda omzu tehlikeye atan mikro travmanın sonucudur. Posterior instabilitenin cerrahi tedavisi ancak uzun bir dinlenme denemesi ve fizik tedavi başarısız olduktan sonra endikedir.
- Hangi yaralanma, travma veya tekrarlayan omuz hareketleri mevcut soruna katkıda bulunmuştur?
- Hasta çıkık mı oldu? Eğer öyleyse, kaç kez ve mekanizma neydi?
- Hangi manevralar ağrıya neden olur? Bu manevraların her biri için hastanın 1-10 arasında bir ölçekte bildirdiği ağrı şiddeti nedir?
- İstikrarsızlığın bir sonucu olarak faaliyette ne gibi sınırlamalar meydana geldi?
- İstirahatte ağrı veya dengesizlik var mı? Uykuya müdahale eder mi?
- Hasta fizik tedavi, istirahat, antienflamatuar ilaçlar dahil olmak üzere konservatif tedaviler gördü mü ve eğer öyleyse, bunlar ne dereceye kadar yardımcı oldu?
- Kontralateral, normal ekstremite ile karşılaştırıldığında hassasiyet ve belge hareket açıklığı için omzu palpe edin.
- Hareketteki herhangi bir kısıtlama karşı omuz ile karşılaştırılmalıdır.
- Aktif ve pasif hareket arasındaki farklar ağrı veya kapsül kontraktürünü gösterebilir.
- Sıkışma belirtileri, ilişkili herhangi bir rotator manşet tendiniti olup olmadığını belirlemek için test edilir.
- Mukavemet testi sırasında zayıflık varsa, kondisyon bozukluğundan veya altta yatan rotator manşet veya deltoid patolojiden olabilir.
- Patolojik subluksasyon derecesi, Load and Shift testi ile ve ayrıca provokatif test sırasında hastanın yaşadığı herhangi bir endişe veya ağrı ile değerlendirilir.
- Patolojik posterior subluksasyon pozitif bir Jerk Testi ile gösterilir
- Pozitif bir Kim testi, posteroinferior labral yırtılma veya subluksasyonu düşündürür.
- Dolaşım testi. Pozitif bir test sonucu, posterior subluksasyon veya çıkık açısından oldukça şüphelidir.
- Sulkus işareti değerlendirmesi. Pozitif bir sulkus işareti, çok yönlü kararsızlığı gösterir.
- Hasta, evde pasif hareket açıklığı egzersizleri için çıkarılabilen bir kaçırma askısı ile ameliyathaneden ayrılır.
- Ameliyattan 4 hafta sonrasına kadar 90 derece öne yükselme ve 0 dereceye kadar dış rotasyona izin veriyoruz.
- Ameliyattan 6 hafta sonra askı kesilir ve aktif yardımlı eklem hareket açıklığı egzersizleri ve hafif pasif eklem hareket açıklığı egzersizleri ilerletilir.
- Ağrısız, hafif iç rotasyon egzersizleri 6 haftada başlatılır.
- Ameliyattan 2 ila 3 ay sonra, tam pasif ve aktif eklem hareket açıklığı elde etmek için eklem hareket açıklığı ilerletilir.
- Bu noktada hareketteki herhangi bir eksiklik için germe egzersizleri yapılabilir.
- 4 ay sonra omuz genellikle ağrısızdır ve eksantrik rotator manşet güçlendirmeye başlanır.
- 5. ayda, izotonik ve izokinetik egzersizler ileri düzeydedir.
- 6 ayda, fırlatma sporcuları izokinetik kuvvet testine tabi tutulur. Kontralateral ekstremitenin kuvvet ve dayanıklılığının %80'ine ulaşılırsa atma programına başlanır.
- Tam, rekabetçi fırlatma tipik olarak ameliyattan 12 ay sonrasına kadar elde edilemez. Atma yapmayan sporcular genellikle güçlerinin %80'inin geri döndüğü 6 ay sonra spora özel bir programa alınır.
- Tekrarlayan kararsızlık
- Rijitlik
- Enfeksiyon
- Nörovasküler yaralanma
- Artroskop, Stryker, Kalamazoo, MI
- 2.3mm Bio-Raptor Sütür Ankrajları No. 2 Ultrabraid, Smith ve Nephew, Andover, MA ile yüklü
- Spektrum Kancası, Linvatec, Largo, FL
- 0 PDS Sütürler, Etikon, Somerville, NJ
References
- Blasier RB, Soslowsky LJ, Malicky DM, Palmer ML. Posterior glenohumeral subluksasyon: biyomekanik bir modelde aktif ve pasif stabilizasyon. J Kemik Eklem Cerrahisi. 1997; 79(3):433-440. doi:10.2106/00004623-199703000-00018.
- Boyd HB, Sisk TD. Omuzun tekrarlayan arka çıkığı. J Kemik Eklem Cerrahisi. 1972; 54(4):779-786. doi:10.2106/00004623-197254040-00008.
- Bradley JP, Baker CL III, Kline AJ, Armfield DR, Chhabra A. Omuzun posterior instabilitesi için artroskopik kapsülolabral rekonstrüksiyon: 100 omuz üzerinde prospektif bir çalışma. J Spor Med. 2006; 34(7):1061-1071. doi:10.1177/0363546505285585.
- Gartsman GM, Hammerman SM. Üstün labrum, ön ve arka lezyonlar: ne zaman ve nasıl tedavi edilir. Klinik Spor Med. 2000; 19(1):115-124. doi:10.1016/S0278-5919(05)70299-4.
- Hawkins RJ, Koppert G, Johnston G. Omuzun tekrarlayan posterior instabilitesi (subluksasyon). J Kemik Eklem Cerrahisi. 1984; 66(2):169-174. doi:10.2106/00004623-198466020-00002.
- Keppler P, Holz U, Thielemann FW, Meinig R. Omuzun kilitli arka çıkığı: humerusun rotasyonel osteotomisi kullanılarak tedavi. J Orthop Travması. 1994; 8(4):286-292. doi:10.1097/00005131-199408000-00003.
- Kim SH, Ha KI, Park JH, et al. Omuzun travmatik tek yönlü tekrarlayan posterior subluksasyonu için artroskopik posterior labral onarım ve kapsül kayması. J Kemik Eklem Cerrahisi. 2003; 85(8):1479-1487. doi:10.2106/00004623-200308000-00008.
- Kim SH, Park JS, Jeong WK, Shin SK. Kim testi: omuzun posteroinferior labral lezyonu için yeni bir test - sarsıntı testi ile bir karşılaştırma. J Spor Med. 2005; 33(8):1188-1192. doi:10.1177/0363546504272687.
- Kim SH, Park JC, Park JS, Oh I. Ağrılı sarsıntı testi: omuzun posteroinferior instabilitesinin nonoperatif tedavisinde başarının bir göstergesi. J Spor Med. 2004; 32(8):1849-1855. doi:10.1177%2F0363546504265263.
- McLaughlin HL. Omuzun posterior çıkığı. J Kemik Eklem Cerrahisi. 1952; 34(3):584-590. doi:10.2106/00004623-195234030-00011.
- Pollock RG, Bigliani LU. Tekrarlayan posterior omuz instabilitesi: tanı ve tedavi. Klinik Orthop Relat Res. 1993;291:85-96. https://journals.lww.com/clinorthop/Abstract/1993/06000/Recurrent_Posterior_Shoulder_Instability_.10.aspx.
- Silliman JF, Hawkins RJ. Omuz instabilitesinin sınıflandırılması ve fiziksel tanısı. Klinik Orthop Relat Res. 1993;291:7-19. https://journals.lww.com/clinorthop/Abstract/1993/06000/Classification_and_Physical_Diagnosis_of.3.aspx.
- Tibone JE, Bradley JP. Sporcularda posterior subluksasyonun tedavisi. Klinik Orthop Relat Res. 1993;291:124-137. https://journals.lww.com/clinorthop/Abstract/1993/06000/The_Treatment_of_Posterior_Subluxation_in_Athletes.14.aspx.
- Walch G, Ascani C, Boulahia A, Nové-Josserand L, Edwards TB. Humerus başının statik posterior subluksasyonu: genç erişkinlerde glenohumeral osteoartritten sorumlu tanınmayan bir antite. J Omuz Dirsek Cerrahisi. 2002; 11(4):309-314. doi:10.1067/mse.2002.124547.
- Williams RJ III, Strickland S, Cohen M, Altchek DW, Warren RF. Travmatik arka omuz instabilitesi için artroskopik onarım. J Spor Med. 2003; 31(2):203-209. doi:10.1177/03635465030310020801.
Cite this article
Tjoumakaris F. Paralabral kist dekompresyonu ile posterior labral yırtığın artroskopik onarımı. J Med İçgörü. 2014; 2014(3). doi:10.24296/jomi/3.