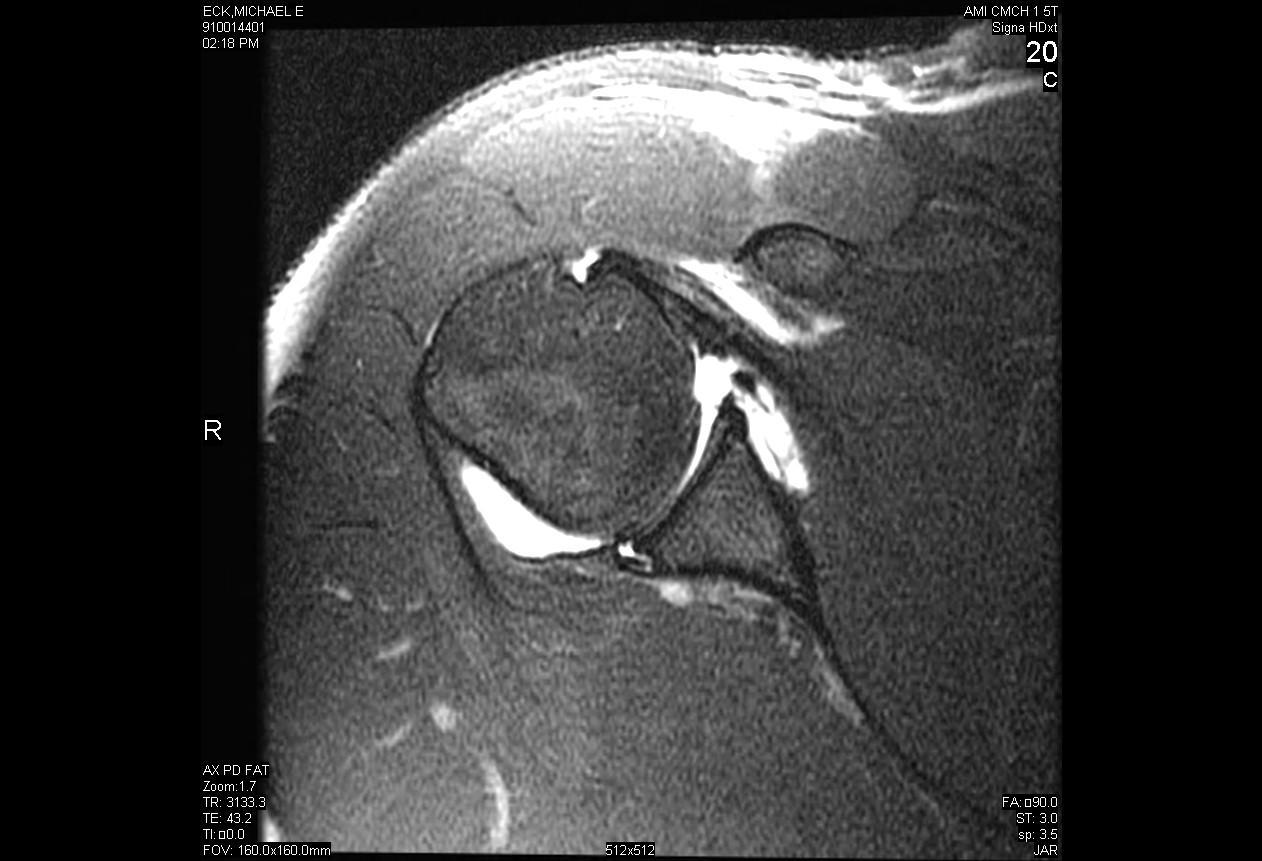
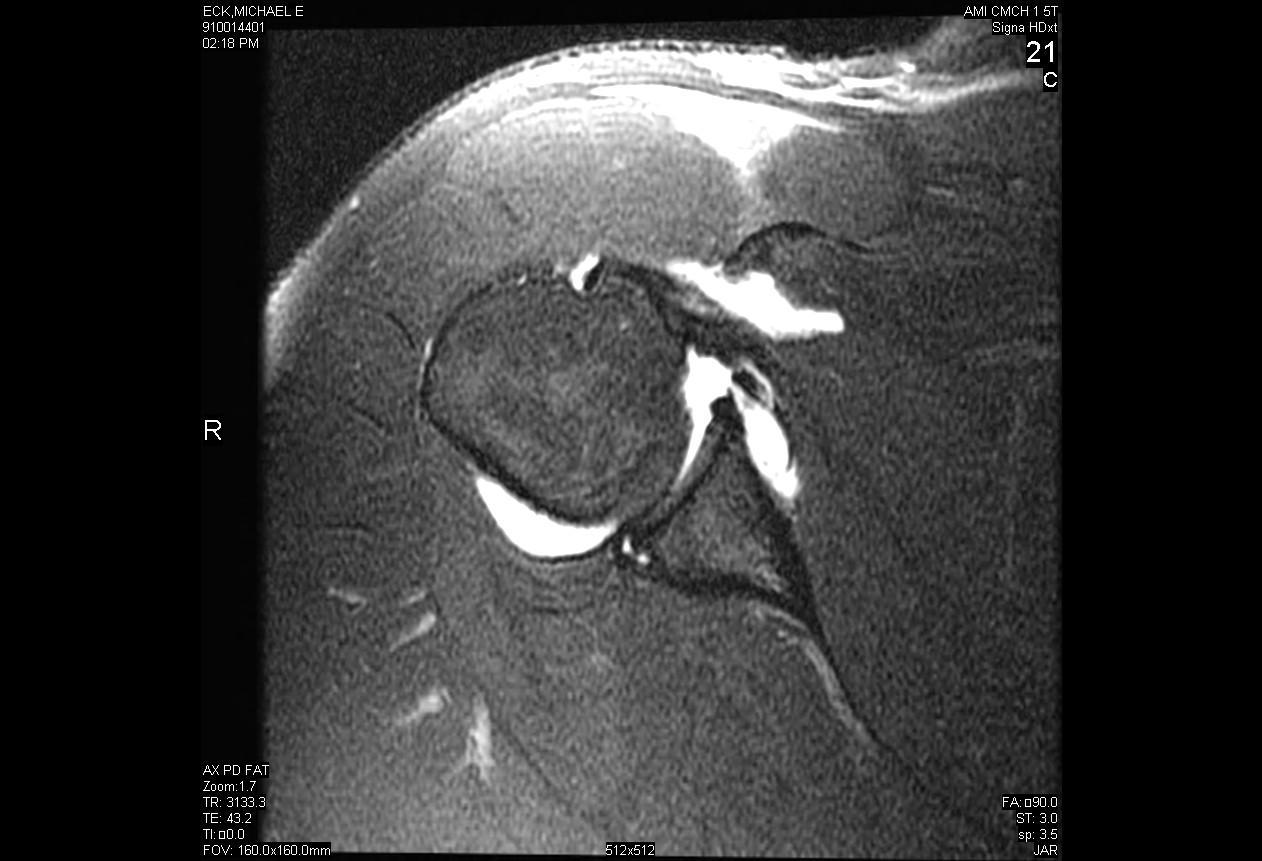
Réparation arthroscopique d’une déchirure labrale postérieure avec décompression d’un kyste paralabral
Main Text
Table of Contents
L’instabilité postérieure de l’épaule est un phénomène relativement rare par rapport à l’instabilité antérieure, ne représentant que 5 à 10 % de l’ensemble de l’instabilité de l’épaule. L’instabilité postérieure se produit le plus souvent à la suite d’un traumatisme direct de force élevée à l’épaule, comme lors d’un accident de voiture, ou d’un traumatisme indirect tel que des convulsions ou une électrocution. De nombreux cas d’instabilité postérieure de l’épaule sont le résultat de micro-traumatismes qui provoquent une subluxation répétitive de l’articulation, compromettant finalement l’épaule dans certaines positions provocantes. Le traitement chirurgical de l’instabilité postérieure n’est indiqué qu’après l’échec d’un essai prolongé de repos et de physiothérapie.
- Quelles blessures, traumatismes ou mouvements répétitifs de l’épaule ont contribué au problème actuel ?
- Le patient s’est-il disloqué ? Si oui, combien de fois et quel était le mécanisme ?
- Quelles manœuvres provoquent des douleurs ? Quelle est la gravité de la douleur signalée par le patient sur une échelle de 1 à 10 pour chacune de ces manœuvres ?
- Quelles limitations d’activité, le cas échéant, sont survenues en raison de l’instabilité ?
- Y a-t-il une douleur ou une instabilité au repos ? Interfère-t-il avec le sommeil ?
- Le patient a-t-il reçu des traitements conservateurs, y compris la physiothérapie, le repos, les médicaments anti-inflammatoires, et si oui, dans quelle mesure ceux-ci l’ont-ils aidé ?
- Palper l’épaule pour voir s’il est sensible et documenter l’amplitude de mouvement par rapport à l’extrémité normale controlatérale.
- Toute restriction de mouvement doit être comparée à l’épaule controlatérale.
- Les différences entre le mouvement actif et passif peuvent indiquer une douleur ou une contracture capsulaire.
- Les signes d’accrochage sont testés pour déterminer si une tendinite de la coiffe des rotateurs associée est présente.
- Si une faiblesse est présente lors des tests de force, elle peut provenir d’un déconditionnement ou d’une pathologie sous-jacente de la coiffe des rotateurs ou du deltoïde.
- Le degré de subluxation pathologique est évalué à l’aide d’un test de charge et de décalage, ainsi que toute appréhension ou douleur ressentie par le patient lors d’un test provocateur.
- Une subluxation postérieure pathologique est indiquée par un test de secousse positif
- Un test de Kim positif suggère une déchirure labrale postéro-inférieure ou une subluxation.
- Test de circumduction. Un résultat de test positif est très suspect de subluxation ou de luxation postérieure.
- Évaluation du signe du sulcus. Un signe de sillon positif suggère une instabilité multidirectionnelle.
- Le patient quitte la salle d’opération dans une écharpe d’abduction qui peut être retirée pour des exercices d’amplitude de mouvement passive à la maison.
- Nous permettons une élévation de 90 degrés vers l’avant et une rotation externe à 0 degré 4 semaines après la chirurgie.
- Le harnais est arrêté 6 semaines après la chirurgie et les exercices d’amplitude de mouvement assistés actifs et les exercices d’amplitude de mouvement passifs doux sont progressés.
- Des exercices de rotation interne doux et sans douleur sont instaurés à 6 semaines.
- 2 à 3 mois après la chirurgie, l’amplitude des mouvements progresse pour obtenir une amplitude de mouvement passive et active complète.
- Des exercices d’étirement peuvent être institués pour toute déficience de mouvement à ce stade.
- Après 4 mois, l’épaule est souvent indolore et le renforcement excentrique de la coiffe des rotateurs est commencé.
- À 5 mois, les exercices isotoniques et isocinétiques sont avancés.
- À 6 mois, les athlètes de lancer subissent des tests de force isocinétique. Si 80 % de la force et de l’endurance de l’extrémité controlatérale sont atteintes, un programme de projection est commencé.
- Le lancer complet et compétitif n’est généralement atteint que 12 mois après la chirurgie. Les athlètes non lanceurs sont souvent libérés vers un programme spécifique au sport à 6 mois, lorsque 80 % de leur force est revenue.
- Instabilité récurrente
- Raideur
- Infection
- Lésions neurovasculaires
- Arthroscope, Stryker, Kalamazoo, MI
- Ancres de suture Bio-Raptor de 2,3 mm chargées avec l’Ultrabraid n° 2, Smith and Nephew, Andover, MA
- Crochet Spectrum, Linvatec, Largo, FL
- 0 sutures PDS, Ethicon, Somerville, NJ
References
- Blasier RB, Soslowsky LJ, Malicky DM, Palmer ML. Subluxation gléno-humérale postérieure : stabilisation active et passive dans un modèle biomécanique. J Bone Joint Surg Am. 1997; 79(3):433-440. doi :10.2106/00004623-199703000-00018.
- Boyd HB, Sisk TD. Luxation postérieure récurrente de l’épaule. J Bone Joint Surg Am. 1972; 54(4):779-786. doi :10.2106/00004623-197254040-00008.
- Bradley JP, Baker CL III, Kline AJ, Armfield DR, Chhabra A. Reconstruction capsulolabrale arthroscopique pour l’instabilité postérieure de l’épaule : une étude prospective de 100 épaules. Am J Sports Med. 2006; 34(7):1061-1071. doi :10.1177/0363546505285585.
- Gartsman GM, Hammerman SM. Labrum supérieur, lésions antérieures et postérieures : quand et comment les traiter. Clin Sports Med. 2000; 19(1):115-124. doi :10.1016/S0278-5919(05)70299-4.
- Hawkins RJ, Koppert G, Johnston G. Instabilité postérieure récurrente (subluxation) de l’épaule. J Bone Joint Surg Am. 1984; 66(2):169-174. doi :10.2106/00004623-198466020-00002.
- Keppler P, Holz U, Thielemann FW, Meinig R. Luxation postérieure verrouillée de l’épaule : traitement par ostéotomie rotationnelle de l’humérus. J Traumatisme orthop. 1994; 8(4):286-292. doi :10.1097/00005131-199408000-00003.
- Kim SH, Ha KI, Park JH, et al. Réparation labrale postérieure arthroscopique et déplacement capsulaire pour la subluxation postérieure récurrente unidirectionnelle traumatique de l’épaule. J Bone Joint Surg Am. 2003; 85(8):1479-1487. doi :10.2106/00004623-200308000-00008.
- Kim SH, Park JS, Jeong WK, Shin SK. Le test de Kim : un test novateur pour la lésion labrale postéro-inférieure de l’épaule – une comparaison avec le test de secousse. Am J Sports Med. 2005; 33(8):1188-1192. doi :10.1177/0363546504272687.
- Kim SH, Park JC, Park JS, Oh I. Test de secousse douloureuse : un prédicteur de succès dans le traitement non chirurgical de l’instabilité postéro-inférieure de l’épaule. Am J Sports Med. 2004; 32(8):1849-1855. DOI : 10,1177 % 2F0363546504265263.
- McLaughlin HL. Luxation postérieure de l’épaule. J Bone Joint Surg Am. 1952; 34(3):584-590. doi :10.2106/00004623-195234030-00011.
- Pollock RG, Bigliani LU. Instabilité postérieure récurrente de l’épaule : diagnostic et traitement. Clin Orthop Relat Res. 1993;291:85-96. https://journals.lww.com/clinorthop/Abstract/1993/06000/Recurrent_Posterior_Shoulder_Instability_.10.aspx.
- Silliman JF, Hawkins RJ. Classification et diagnostic physique de l’instabilité de l’épaule. Clin Orthop Relat Res. 1993;291:7-19. https://journals.lww.com/clinorthop/Abstract/1993/06000/Classification_and_Physical_Diagnosis_of.3.aspx.
- Tibone JE, Bradley JP. Le traitement de la subluxation postérieure chez les athlètes. Clin Orthop Relat Res. 1993;291:124-137. https://journals.lww.com/clinorthop/Abstract/1993/06000/The_Treatment_of_Posterior_Subluxation_in_Athletes.14.aspx.
- Walch G, Ascani C, Boulahia A, Nové-Josserand L, Edwards TB. Subluxation postérieure statique de la tête humérale : une entité non reconnue responsable de l’arthrose gléno-humérale chez le jeune adulte. J épaule coude Surg. 2002; 11(4):309-314. doi :10.1067/MSE.2002.124547.
- Williams RJ III, Strickland S, Cohen M, Altchek DW, Warren RF. Réparation arthroscopique de l’instabilité traumatique postérieure de l’épaule. Am J Sports Med. 2003; 31(2):203-209. doi :10.1177/03635465030310020801.
Cite this article
Tjoumakaris F. Réparation arthroscopique d’une déchirure labrale postérieure avec décompression d’un kyste paralabral. J Med Insight. 2014; 2014(3). doi :10.24296/jomi/3.