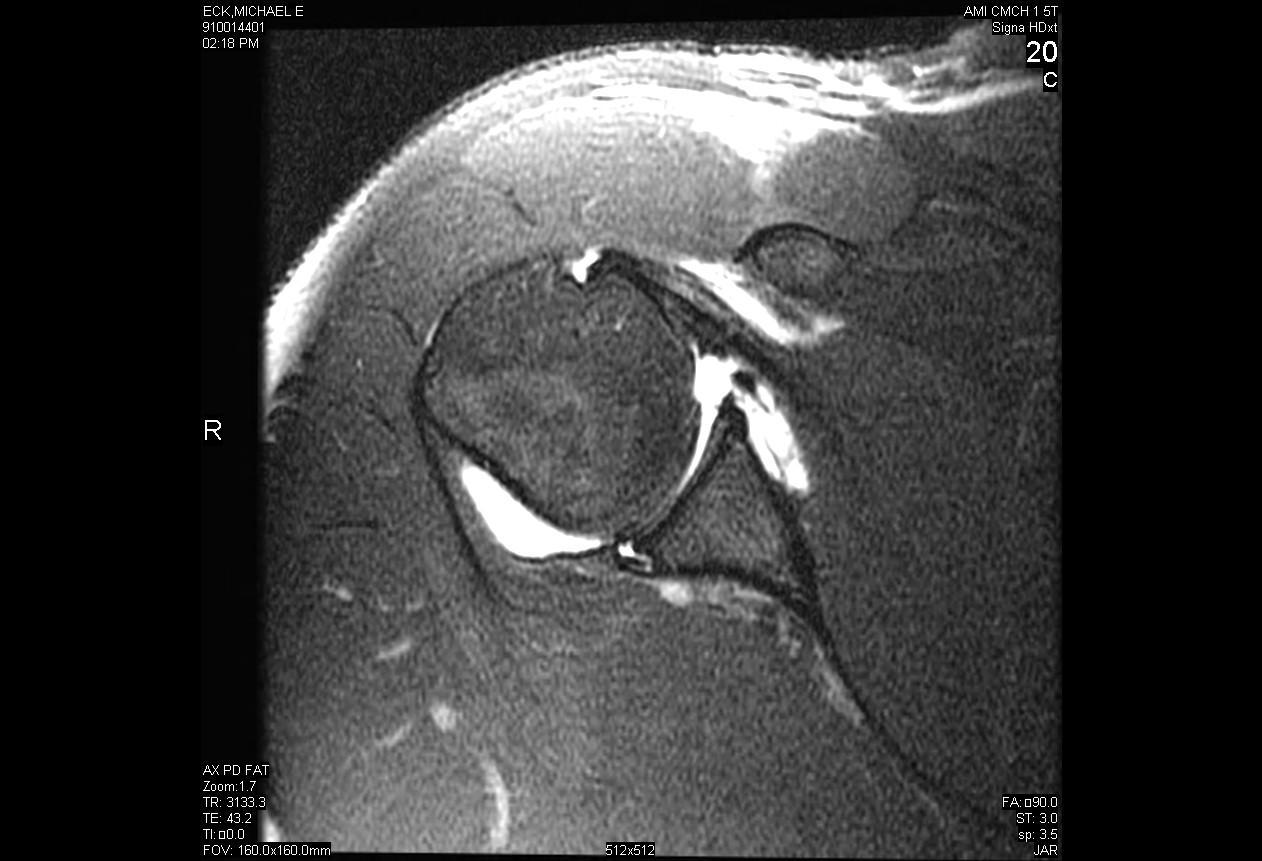
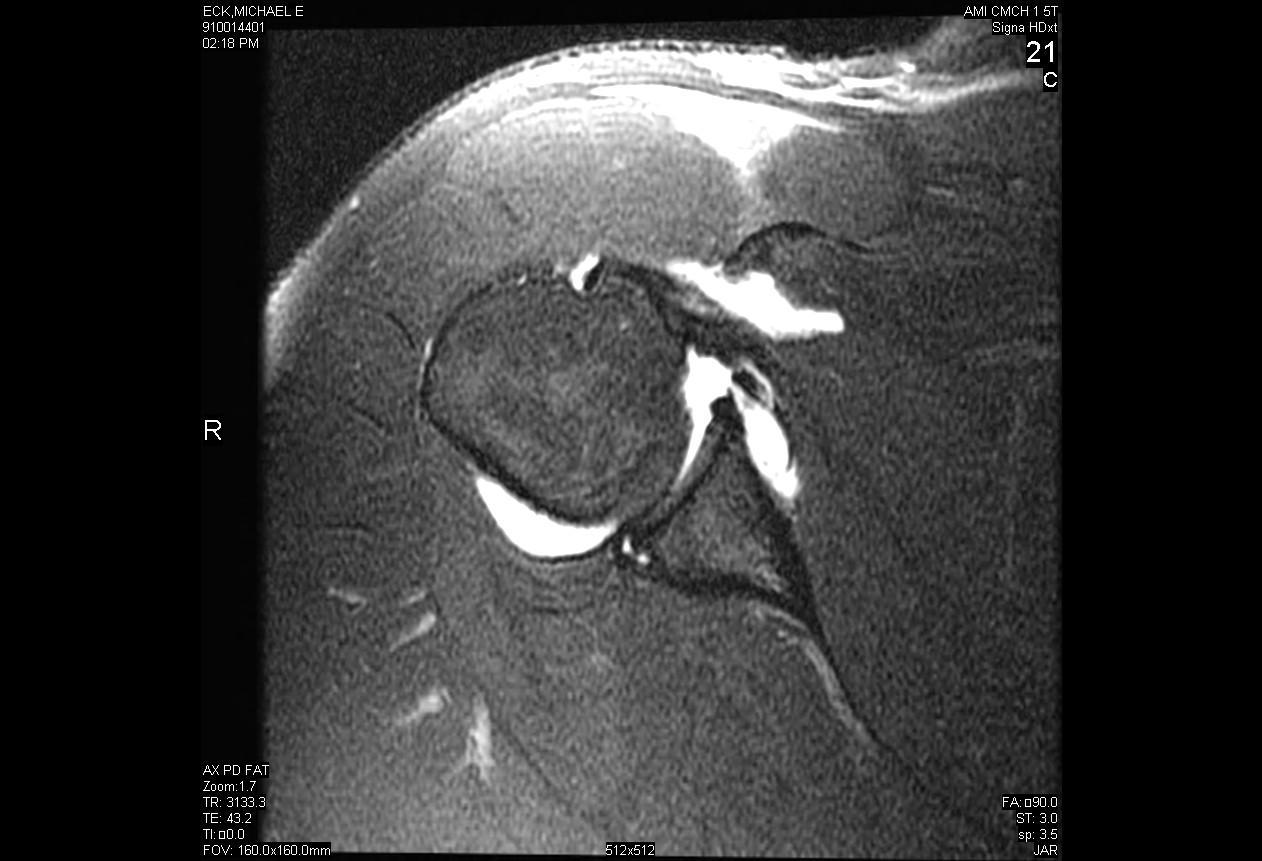
Reparación artroscópica del desgarro labral posterior con descompresión del quiste paralabral
Main Text
Table of Contents
La inestabilidad posterior del hombro es un fenómeno relativamente raro en comparación con la inestabilidad anterior, que comprende solo el 5-10% de toda la inestabilidad del hombro. La inestabilidad posterior ocurre con mayor frecuencia como resultado de un trauma directo de alta fuerza en el hombro, como por un accidente automovilístico, o un trauma indirecto, como por convulsiones o electrocución. Muchos casos de inestabilidad posterior del hombro son el resultado de microtraumatismos que causan subluxación repetitiva de la articulación, comprometiendo en última instancia el hombro en ciertas posiciones provocativas. El tratamiento quirúrgico de la inestabilidad posterior está indicado solo después de que un ensayo prolongado de reposo y fisioterapia haya fallado.
- ¿Qué lesiones, traumatismos o movimientos repetitivos del hombro han contribuido al problema actual?
- ¿Se ha dislocado el paciente? Si es así, ¿cuántas veces y cuál fue el mecanismo?
- ¿Qué maniobras provocan dolor? ¿Cuál es la gravedad del dolor reportado por el paciente en una escala de 1 a 10 para cada una de estas maniobras?
- ¿Qué limitaciones en la actividad, si las hay, se han producido como resultado de la inestabilidad?
- ¿Hay dolor o inestabilidad presentes en reposo? ¿Interfiere con el sueño?
- ¿El paciente ha recibido tratamientos conservadores que incluyen fisioterapia, reposo, medicamentos antiinflamatorios y, de ser así, en qué medida ayudaron?
- Palpar el hombro para la sensibilidad y documentar el rango de movimiento en comparación con la extremidad contralateral y normal.
- Cualquier restricción en movimiento debe compararse con el hombro contralateral.
- Las diferencias entre el movimiento activo y pasivo pueden indicar dolor o contractura capsular.
- Los signos de pinzamiento se prueban para determinar si hay tendinitis asociada del manguito rotador.
- Si la debilidad está presente durante las pruebas de fuerza, puede ser por acondicionamiento o por manguito rotador subyacente o patología deltoides.
- El grado de subluxación patológica se evalúa con una prueba de carga y desplazamiento, así como cualquier aprensión o dolor experimentado por el paciente durante la prueba provocativa.
- La subluxación posterior patológica está indicada por una prueba de tirón positiva
- Una prueba de Kim positiva sugiere un desgarro o subluxación labral posteroinferior.
- Prueba de circunducción. Un resultado positivo de la prueba es altamente sospechoso de subluxación posterior o dislocación.
- Evaluación del signo de Sulcus. Un signo de surco positivo sugiere inestabilidad multidireccional.
- El paciente sale de la sala de operaciones en un cabestrillo de abducción que se puede quitar para ejercicios pasivos de rango de movimiento en casa.
- Permitimos 90 grados de elevación hacia adelante y rotación externa a 0 grados por 4 semanas después de la cirugía.
- El cabestrillo se suspende 6 semanas después de la cirugía y se progresan los ejercicios activos de rango de movimiento asistido y los ejercicios suaves de rango de movimiento pasivo.
- Los ejercicios de rotación interna suaves y sin dolor se instituyen a las 6 semanas.
- A los 2 a 3 meses después de la cirugía, el rango de movimiento progresa para lograr un rango de movimiento pasivo y activo completo.
- Los ejercicios de estiramiento se pueden instituir para cualquier deficiencia en el movimiento en este punto.
- Después de 4 meses, el hombro a menudo no tiene dolor y se comienza a fortalecer el manguito rotador excéntrico.
- A los 5 meses, los ejercicios isotónicos e isocinéticos están avanzados.
- A los 6 meses, los atletas de lanzamiento se someten a pruebas de fuerza isocinética. Si se alcanza el 80% de la fuerza y resistencia de la extremidad contralateral, se inicia un programa de lanzamiento.
- El lanzamiento completo y competitivo generalmente no se logra hasta 12 meses después de la cirugía. Los atletas que no lanzan a veces son liberados a un programa específico del deporte a los 6 meses, cuando el 80% de su fuerza ha regresado.
- Inestabilidad recurrente
- Rigidez
- Infección
- Lesión neurovascular
- Artroscopio, Stryker, Kalamazoo, MI
- Anclajes de sutura Bio-Raptor de 2,3 mm cargados con No. 2 Ultrabraid, Smith and Nephew, Andover, MA
- Gancho de espectro, Linvatec, Largo, FL
- 0 Suturas PDS, Ethicon, Somerville, NJ
References
- Blasier RB, Soslowsky LJ, Malicky DM, Palmer ML. Subluxación glenohumeral posterior: estabilización activa y pasiva en un modelo biomecánico. J Articulación Ósea Surg Am. 1997;79(3):433-440. doi:10.2106/00004623-199703000-00018.
- Boyd HB, Sisk TD. Dislocación posterior recurrente del hombro. J Articulación Ósea Surg Am. 1972;54(4):779-786. doi:10.2106/00004623-197254040-00008.
- Bradley JP, Baker CL III, Kline AJ, Armfield DR, Chhabra A. Reconstrucción capsulolabral artroscópica para la inestabilidad posterior del hombro: un estudio prospectivo de 100 hombros. Am J Sports Med. 2006;34(7):1061-1071. doi:10.1177/0363546505285585.
- Gartsman GM, Hammerman SM. Labrum superior, lesiones anteriores y posteriores: cuándo y cómo tratarlas. Clin Sports Med. 2000;19(1):115-124. doi:10.1016/S0278-5919(05)70299-4.
- Hawkins RJ, Koppert G, Johnston G. Inestabilidad posterior recurrente (subluxación) del hombro. J Articulación Ósea Surg Am. 1984;66(2):169-174. doi:10.2106/00004623-198466020-00002.
- Keppler P, Holz U, Thielemann FW, Meinig R. Dislocación posterior bloqueada del hombro: tratamiento mediante osteotomía rotacional del húmero. J Orthop Trauma. 1994;8( 4):286-292. doi:10.1097/00005131-199408000-00003.
- Kim SH, Ha KI, Park JH, et al. Reparación artroscópica del labral posterior y desplazamiento capsular para la subluxación posterior traumática unidireccional recurrente del hombro. J Articulación Ósea Surg Am. 2003;85(8):1479-1487. doi:10.2106/00004623-200308000-00008.
- Kim SH, Park JS, Jeong WK, Shin SK. La prueba de Kim: una prueba novedosa para la lesión labral posteroinferior del hombro, una comparación con la prueba de sacudidas. Am J Sports Med. 2005;33(8):1188-1192. doi:10.1177/0363546504272687.
- Kim SH, Park JC, Park JS, Oh I. Prueba de sacudida dolorosa: un predictor de éxito en el tratamiento no quirúrgico de la inestabilidad posteroinferior del hombro. Am J Sports Med. 2004;32(8):1849-1855. doi:10.1177%2F0363546504265263.
- McLaughlin HL. Dislocación posterior del hombro. J Articulación Ósea Surg Am. 1952;34(3):584-590. doi:10.2106/00004623-195234030-00011.
- Pollock RG, Bigliani LU. Inestabilidad recurrente del hombro posterior: diagnóstico y tratamiento. Clin Orthop Relat Res. 1993;291:85-96. https://journals.lww.com/clinorthop/Abstract/1993/06000/Recurrent_Posterior_Shoulder_Instability_.10.aspx.
- Silliman JF, Hawkins RJ. Clasificación y diagnóstico físico de la inestabilidad del hombro. Clin Orthop Relat Res. 1993;291:7-19. https://journals.lww.com/clinorthop/Abstract/1993/06000/Classification_and_Physical_Diagnosis_of.3.aspx.
- Tibone JE, Bradley JP. El tratamiento de la subluxación posterior en atletas. Clin Orthop Relat Res. 1993;291:124-137. https://journals.lww.com/clinorthop/Abstract/1993/06000/The_Treatment_of_Posterior_Subluxation_in_Athletes.14.aspx.
- Walch G, Ascani C, Boulahia A, Nové-Josserand L, Edwards TB. Subluxación posterior estática de la cabeza humeral: una entidad no reconocida responsable de la osteoartritis glenohumeral en el adulto joven. J Hombro Elbow Surg. 2002;11(4):309-314. doi:10.1067/mse.2002.124547.
- Williams RJ III, Strickland S, Cohen M, Altchek DW, Warren RF. Reparación artroscópica para la inestabilidad traumática posterior del hombro. Am J Sports Med. 2003;31(2):203-209. doi:10.1177/03635465030310020801.
Cite this article
Tjoumakaris F. Reparación artroscópica del desgarro lagrimal posterior con descompresión del quiste paralabral. J Med Insight. 2014;2014(3). doi:10.24296/jomi/3.