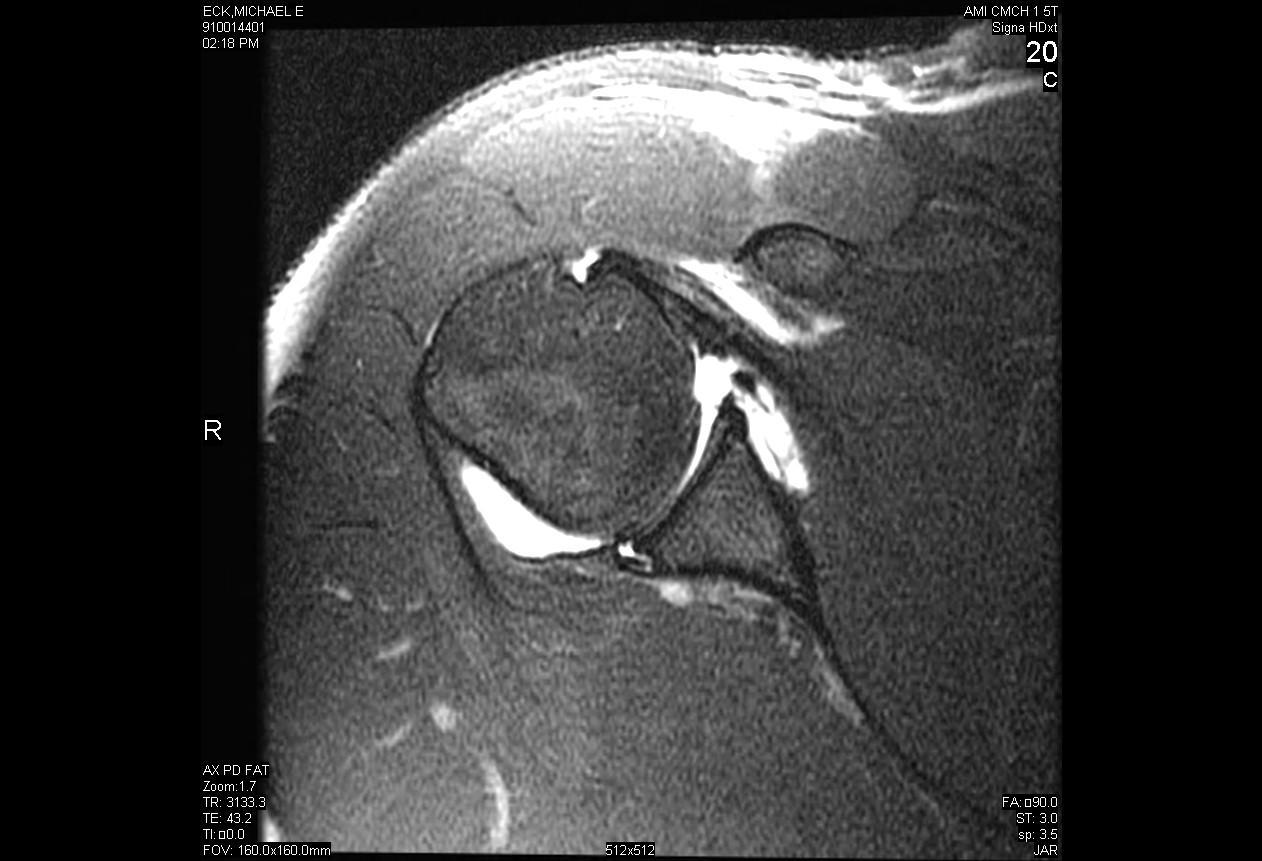
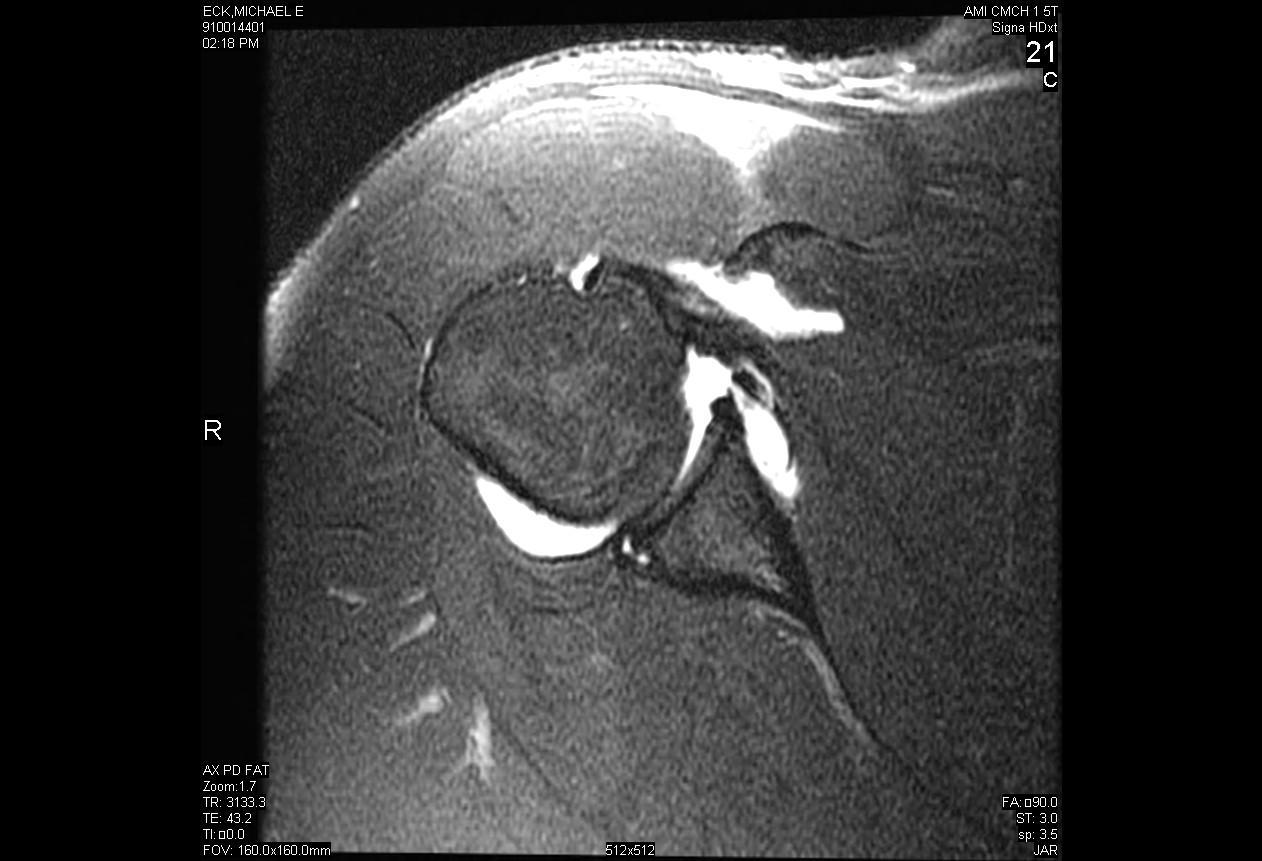
Arthroskopische Reparatur des hinteren Labralrisses mit paralabraler Zystendekompression
Main Text
Table of Contents
Die Instabilität der hinteren Schulter ist ein relativ seltenes Phänomen im Vergleich zur vorderen Instabilität, die nur 5-10% der gesamten Schulterinstabilität ausmacht. Posteriore Instabilität tritt am häufigsten entweder als Folge eines direkten Traumas der Schulter mit hoher Kraft wie bei einem Autounfall oder eines indirekten Traumas wie Krampfanfällen oder Stromschlägen auf. Viele Fälle von posterioler Schulterinstabilität sind das Ergebnis eines Mikrotraumas, das eine wiederholte Subluxation des Gelenks verursacht und letztendlich die Schulter in bestimmten provokativen Positionen beeinträchtigt. Eine chirurgische Behandlung der posterioren Instabilität ist erst indiziert, nachdem eine ausgedehnte Studie mit Ruhe und Physiotherapie fehlgeschlagen ist.
- Welche Verletzungen, Traumata oder sich wiederholenden Schulterbewegungen haben zu dem aktuellen Problem beigetragen?
- Hat sich der Patient disloziert? Wenn ja, wie oft und was war der Mechanismus?
- Welche Manöver provozieren Schmerzen? Was ist die berichtete Schmerzschwere des Patienten auf einer Skala von 1-10 für jedes dieser Manöver?
- Welche Einschränkungen in der Aktivität, wenn überhaupt, sind als Folge der Instabilität aufgetreten?
- Sind Schmerzen oder Instabilität in Ruhe vorhanden? Stört es den Schlaf?
- Hatte der Patient konservative Behandlungen, einschließlich Physiotherapie, Ruhe, entzündungshemmende Medikamente, und wenn ja, in welchem Maße haben diese geholfen?
- Abtasten Sie die Schulter für Zärtlichkeit und dokumentieren Sie den Bewegungsumfang im Vergleich zur kontralateralen, normalen Extremität.
- Jede Bewegungseinschränkung sollte mit der kontralateralen Schulter verglichen werden.
- Unterschiede zwischen aktiver und passiver Bewegung können auf Schmerzen oder Kapselkontraktur hinweisen.
- Impingement-Anzeichen werden getestet, um festzustellen, ob eine assoziierte Rotatorenmanschetten-Tendinitis vorliegt.
- Wenn während der Kraftprüfung eine Schwäche vorhanden ist, kann dies auf eine Dekonditionierung oder auf eine darunter liegende Rotatorenmanschette oder eine deltoide Pathologie zurückzuführen sein.
- Der Grad der pathologischen Subluxation wird mit einem Last- und Schichttest beurteilt, ebenso wie alle Befürchtungen oder Schmerzen, die der Patient während eines provokativen Tests erlebt.
- Pathologic posteriore Subluxation wird durch einen positiven Rucktest angezeigt
- Ein positiver Kim-Test deutet auf einen posteroinferioren labralen Riss oder eine Subluxation hin.
- Umleitungstest. Ein positives Testergebnis ist sehr verdächtig für eine posteriore Subluxation oder Dislokation.
- Sulkuszeichen-Bewertung. Ein positives Sulkuszeichen deutet auf eine multidirektionale Instabilität hin.
- Der Patient verlässt den Operationssaal in einem Abduktionsschlingen, der für passive Bewegungsübungen zu Hause entfernt werden kann.
- Wir erlauben 90 Grad Vorwärtsanhebung und Außenrotation auf 0 Grad bis 4 Wochen nach der Operation.
- Die Schlinge wird 6 Wochen nach der Operation abgesetzt und aktive assistierte Bewegungsübungen und sanfte passive Bewegungsübungen werden fortgesetzt.
- Schmerzfreie, sanfte innere Rotationsübungen werden nach 6 Wochen durchgeführt.
- 2 bis 3 Monate nach der Operation ist der Bewegungsumfang fortgeschritten, um den vollen passiven und aktiven Bewegungsumfang zu erreichen.
- Für jeden Bewegungsmangel können an dieser Stelle Dehnübungen eingeleitet werden.
- Nach 4 Monaten ist die Schulter oft schmerzfrei und die exzentrische Rotatorenmanschettenstärkung beginnt.
- Nach 5 Monaten sind isotonische und isokinetische Übungen fortgeschritten.
- Nach 6 Monaten werden Wurfsportler einem isokinetischen Krafttest unterzogen. Wenn 80% der Kraft und Ausdauer der kontralateralen Extremität erreicht sind, wird ein Wurfprogramm gestartet.
- Volles, kompetitives Werfen wird in der Regel erst 12 Monate nach der Operation erreicht. Nicht werfende Athleten werden oft nach 6 Monaten in ein sportartspezifisches Programm entlassen, wenn 80% ihrer Kraft zurückgekehrt ist.
- Wiederkehrende Instabilität
- Steifigkeit
- Infektion
- Neurovaskuläre Verletzung
- Arthroskop, Stryker, Kalamazoo, MI
- 2,3 mm Bio-Raptor-Nahtanker mit Nr. 2 Ultrabraid, Smith und Neffe, Andover, MA
- Spectrum Hook, Linvatec, Largo, FL
- 0 PDS Nähte, Ethicon, Somerville, NJ
References
- Blasier RB, Soslowsky LJ, Malicky DM, Palmer ML. Posteriore glenohumerale Subluxation: aktive und passive Stabilisierung in einem biomechanischen Modell. J Knochengelenk surg am. 1997;79(3):433-440. doi:10.2106/00004623-199703000-00018
- Boyd HB, Sisk TD. Wiederkehrende posteriore Dislokation der Schulter. J Knochengelenk surg am. 1972;54(4):779-786. doi:10.2106/00004623-197254040-00008
- Bradley JP, Baker CL III, Kline AJ, Armfield DR, Chhabra A. Arthroskopische kapsulolabrale Rekonstruktion für posteriore Instabilität der Schulter: eine prospektive Studie von 100 Schultern. Am J Sports Med. 2006;34(7):1061-1071. doi:10.1177/0363546505285585
- Gartsman GM, Hammerman SM. Superior labrum, anterior und posterior Läsionen: wann und wie sie zu behandeln sind. Clin Sports Med. 2000;19(1):115-124. doi:10.1016/S0278-5919(05)70299-4
- Hawkins RJ, Koppert G, Johnston G. Rezidivierende posteriore Instabilität (Subluxation) der Schulter. J Knochengelenk surg am. 1984;66(2):169-174. doi:10.2106/00004623-198466020-00002
- Keppler P, Holz U, Thielemann FW, Meinig R. Gesperrte hintere Luxation der Schulter: Behandlung mittels Rotationsosteotomie des Humerus. J Orthop Trauma. 1994;8( 4):286-292. doi:10.1097/00005131-199408000-00003
- Kim SH, Ha KI, Park JH, et al. Arthroskopische posteriore labrale Reparatur und Kapselverschiebung für traumatische unidirektionale rezidivierende posteriore Subluxation der Schulter. J Knochengelenk surg am. 2003;85(8):1479-1487. doi:10.2106/00004623-200308000-00008
- Kim SH, Park JS, Jeong WK, Shin SK. Der Kim-Test: ein neuartiger Test für posteroinferiore labrale Läsion der Schulter - ein Vergleich zum Jerk-Test. Am J Sports Med. 2005;33(8):1188-1192. doi:10.1177/0363546504272687
- Kim SH, Park JC, Park JS, Oh I. Schmerzhafter Rucktest: ein Prädiktor für den Erfolg bei der nichtoperativen Behandlung der posteroinferioren Instabilität der Schulter. Am J Sports Med. 2004;32(8):1849-1855. doi:10.1177%2F0363546504265263
- McLaughlin HL. Hintere Luxation der Schulter. J Knochengelenk surg am. 1952;34(3):584-590. doi:10.2106/00004623-195234030-00011
- Pollock RG, Bigliani LU. Rezidivierende posteriore Schulterinstabilität: Diagnose und Behandlung. Clin Orthop Relat Res. 1993;291:85-96. https://journals.lww.com/clinorthop/Abstract/1993/06000/Recurrent_Posterior_Shoulder_Instability_.10.aspx.
- Silliman JF, Hawkins RJ Klassifikation und körperliche Diagnose der Instabilität der Schulter. Clin Orthop Relat Res. 1993;291:7-19. https://journals.lww.com/clinorthop/Abstract/1993/06000/Classification_and_Physical_Diagnosis_of.3.aspx.
- Tibone JE, Bradley JP. Die Behandlung der posterioren Subluxation bei Sportlern. Clin Orthop Relat Res. 1993;291:124-137. https://journals.lww.com/clinorthop/Abstract/1993/06000/The_Treatment_of_Posterior_Subluxation_in_Athletes.14.aspx.
- Walch G, Ascani C, Boulahia A, Nové-Josserand L, Edwards TB. Statische posteriore Subluxation des Humeruskopfes: eine nicht anerkannte Entität, die für die glenohumerale Osteoarthritis beim jungen Erwachsenen verantwortlich ist. J Schulter Ellbogen Surg. 2002;11(4):309-314. doi:10.1067/.2002.124547
- Williams RJ III, Strickland S, Cohen M, Altchek DW, Warren RF. Arthroskopische Reparatur bei traumatischer hinterer Schulterinstabilität. Am J Sports Med. 2003;31(2):203-209. doi:10.1177/03635465030310020801
Cite this article
Tjoumakaris F. Arthroskopische Reparatur des hinteren Labralrisses mit paralabraler Zystendekompression. J Med Einblick. 2014;2014(3). doi:10.24296/jomi/3.