Gerenciamento de vias aéreas: técnicas e equipamentos
Main Text
Table of Contents
- Abstrair
- Introdução
- Visão geral
- Preparação e verificação do equipamento
- Visão geral do equipamento padrão de intubação e vias aéreas difíceis
- Visualização direta com intubação
- Videolaringoscópio C-MAC
- Intubação Bougie
- Laringoscópios
- Escopo flexível de fibra óptica
- Cricotireoidotomia
- Considerações Finais
- Materiais Suplementares
- References
Este artigo em vídeo discute técnicas de manejo das vias aéreas na ressuscitação de traumas. Ele descreve a preparação e o equipamento usados em pacientes com insuficiência iminente das vias aéreas que requerem proteção das vias aéreas e suporte ventilatório. Discutimos as torres de vias aéreas inovadoras usadas na sala de emergência da Universidade de Chicago, bem como a abordagem geral para o gerenciamento das vias aéreas. Também examinamos os diferentes tipos de laringoscopia, dispositivos auxiliares e procedimentos cirúrgicos de cricotireoidotomia das vias aéreas.
Os médicos geralmente classificam as técnicas de manejo das vias aéreas em duas categorias: não invasivas (oxigenação passiva, ventilação bolsa-válvula-máscara e ventilação não invasiva com pressão positiva) e invasivas (vias aéreas supraglóticas, intubação endotraqueal, cricotireoidotomia e traqueostomia). 1 As vias aéreas traumáticas são particularmente críticas, pois esses pacientes têm a capacidade de se deteriorar rapidamente devido ao comprometimento das vias aéreas e instabilidade hemodinâmica devido às lesões traumáticas. Descreveremos uma abordagem sistemática para o manejo das vias aéreas no paciente traumatizado.
Em antecipação a um paciente com trauma que chega, a preparação para o manejo das vias aéreas é um componente crítico da ressuscitação do trauma. Todas as situações de manejo das vias aéreas devem ser realizadas da forma mais eficiente e segura possível. A preparação da equipe e do equipamento é fundamental para facilitar isso. Em geral, comece montando sua equipe, identificando quais indivíduos estarão disponíveis e suas funções (por exemplo, terapia respiratória, técnicos médicos, EMS/paramédicos) para ajudá-lo a controlar as vias aéreas.
Ter um plano ou diretriz de vias aéreas visíveis na área de ressuscitação/intubação, juntamente com uma lista de verificação, pode melhorar muito os esforços coordenados. Essas ferramentas ajudam a garantir que todos os membros da equipe estejam na mesma página, reduzem a probabilidade de erros e agilizam o processo, especialmente em situações de alto estresse.
Familiarize-se com o sistema de ventilação do seu departamento e com o equipamento que o seu terapeuta respiratório (RT) trará. A configuração e o gerenciamento da ventilação após a intubação, na ausência de RT em seu hospital, são de responsabilidade do médico intubador, anestesista ou equipe de emergência até que o paciente receba alta do pronto-socorro para a sala de cirurgia ou unidade de terapia intensiva. O médico ou equipe de intubação deve estar familiarizado com as vias aéreas e o equipamento de ventilação disponíveis e garantir que todo o equipamento correto esteja disponível antes de iniciar a intubação.
Familiarize-se com o local onde seu equipamento de ventilação e vias aéreas está armazenado (caixa de equipamento de via aérea tradicional ou carrinho de via aérea) e considere se o layout de armazenamento pode ser otimizado para melhorar a segurança e a eficiência em seu pronto-socorro. Recomendamos armazenar todos os equipamentos essenciais das vias aéreas em um carrinho de vias aéreas. 2 Deve ter o material necessário para proteger as vias aéreas, uma vez estabelecidas, bem como os principais equipamentos pós-intubação, como o monitor de dióxido de carbono expirado (EtCO2), sucção e uma máscara de válvula de bolsa (BVM). Uma abordagem sugerida é aquela usada no Centro de Trauma da Universidade de Chicago, que conta com uma "Torre de Vias Aéreas" para garantir eficiência e controle de qualidade. Ajuste sua preparação conforme necessário de acordo com os relatórios de seus serviços médicos de emergência (EMS) se as informações forem fornecidas antes da chegada do paciente (por exemplo, queimaduras, lesões faciais extensas, antecipação de intervenção cirúrgica nas vias aéreas). Lembre-se de que os pacientes podem parecer estáveis na chegada, mas se deterioram rapidamente durante o curso clínico durante as ressuscitações de trauma, por isso sugere-se estar sempre preparado para gerenciar uma via aérea crítica com todas as ressuscitações de trauma.
Certifique-se de que o monitor do paciente esteja ligado e pronto para que a equipe auxiliar coloque os eletrodos necessários no paciente na chegada e obtenha os principais sinais vitais, incluindo seus níveis de oxigenação. É essencial verificar se há falhas ou deficiências em seu equipamento antes da chegada do paciente.
Antecipando possíveis vômitos de grande volume ou vias aéreas hemorrágicas, organize os componentes necessários para aspirar o paciente. Seu recipiente de sucção e tubulação devem ser verificados para garantir que estejam funcionando adequadamente. Conecte seu Yankauer ao tubo de sucção e certifique-se de que todas as válvulas e portas ao longo do recipiente de sucção estejam fechadas e ligue o aparelho de sucção para garantir que não haja vazamentos. Coloque o aparelho de sucção em um local conveniente para você, de fácil acesso quando necessário. Sugerimos colocá-lo dentro da embalagem de sucção e colocado embaixo da cama do paciente até que seja necessário.
Lembre-se de que alguns Yankauers exigem que você cubra um pequeno orifício de ventilação de segurança na base para fornecer sucção de alta qualidade (alguns provedores colocam fita adesiva sobre essa cobertura para ajudar a cobrir o pequeno orifício, ou você pode usar o polegar ou o dedo indicador durante a sucção). 3
Depois de montar seu equipamento de sucção, certifique-se de que todos os componentes do BVM estejam disponíveis, incluindo a máscara destacável, a válvula da bolsa e a tubulação de oxigenação. Alongue o saco, pois a maioria é comprimida para embalagem e conecte o tubo ao oxigênio da parede e comece com 10 a 15 litros. As diretrizes geralmente recomendam 15 L por minuto. Prenda a máscara à válvula e comprima a bolsa como um teste para garantir que o ar esteja sendo fornecido conforme o esperado com cada compressão da bolsa.
A ventilação bolsa-válvula-máscara é uma habilidade de emergência crucial. Essa técnica fundamental de manejo das vias aéreas facilita a oxigenação e a ventilação dos pacientes até que uma via aérea mais definitiva possa ser estabelecida. É particularmente vital em situações em que a intubação endotraqueal ou outro controle definitivo das vias aéreas não é viável.
Considere uma via aérea orofaríngea (OPA) ou via aérea nasofaríngea (NPA), também conhecida como trombeta nasal, ter à beira do leito disponível, se necessário, para aumentar a oxigenação, mas seja cauteloso, pois lesões faciais ou nasais significativas (ou suspeitas) são uma contraindicação geral para adjuvantes das vias aéreas nasofaríngeas devido ao possível agravamento de lesões existentes ou danos à placa cribriforme. 1 No entanto, é uma contraindicação relativa, quando o médico não consegue ventilar o paciente hipóxico apesar do impulso da mandíbula, OPA e BVM experiente com as duas mãos, um líder de equipe experiente pode optar por inserir um NPA em vez de permitir uma parada cardíaca hipóxica. É crucial enfatizar que, embora seja necessário estabelecer uma via aérea definitiva, a equipe deve evitar se concentrar na colocação do tubo endotraqueal (TET) em detrimento da manutenção da oxigenação e ventilação adequadas.
Com base em nossa experiência em um centro de trauma de alto volume nível 1, nossa torre de vias aéreas é construída com base na eficiência e no equipamento de intubação mais comumente necessário. Discutiremos o processo de intubação nas seções subsequentes, mas primeiro, veremos qual equipamento ter e as maneiras de organizá-lo. Os equipamentos e necessidades mais comumente usados observados durante as ressuscitações de vias aéreas de trauma geralmente consistem em acesso rápido e fácil ao seguinte:
- Um tubo endotraqueal (TET)
- Laringoscópio (laringoscópio de visualização direta ou videolaringoscópio)
- Videolaringoscópio
- Seringa de 10 cc ou 12 cc
- Estilete flexível
- Trompete nasal e/ou vias aéreas orofaríngeas
- Máscara de válvula de saco
A primeira gaveta consiste em lâminas de laringoscópio de visualização direta, bem como alças acopláveis, OPAs, NPAs, seringas de 10 ou 12 cc, ETTs de vários tamanhos, um estilete flexível e uma seringa de 60 cc (para permitir a inflação e desinsuflação das vias aéreas supraglóticas colocadas no campo via EMS antes de sua remoção). Esta primeira gaveta foi projetada para fornecer assistência em uma progressão gradual do gerenciamento das vias aéreas de cima para baixo e da esquerda para a direita, com os adjuntos se tornando mais avançados juntamente com o gerenciamento avançado das vias aéreas cada vez mais necessário (por exemplo, os adjuntos para assistência com máscara de válvula de bolsa, como o OPA, estão disponíveis à esquerda, seguidos pelo equipamento necessário para intubar de forma gradual à medida que você avança para a direita da gaveta). Por exemplo, se você tiver um assistente, pode pedir que ele comece da direita e organize seu TET e estilete enquanto você configura seu equipamento de laringoscópio.
A segunda gaveta é composta por equipamentos necessários para a pós-intubação, como suporte de tubo ET (método de cinta) e detector de CO2 (mudança de cor), capnografia. 1
A terceira gaveta consiste em tubos ET de vários tamanhos e lâminas de laringoscópio de visualização direta extra.
A quarta gaveta consiste nas vias aéreas supraglóticas. A terminologia atual e correta é: dispositivos de vias aéreas supraglóticas (SADs), que incluem a primeira geração de máscara laríngea (ML) e a segunda geração de King airway. Embora os SADs sejam mais comumente usados na sala de cirurgia (SO) para cirurgia eletiva, eles têm uma variedade de usos importantes com a sala de cirurgia, incluindo o manejo das vias aéreas na parada cardíaca e pré-hospitalar por profissionais não qualificados com intubação endotraqueal. Além disso, eles são essenciais no manejo de vias aéreas difíceis, onde podem facilitar a ventilação quando o BVM com OPA/NPA não foi bem-sucedido e, no cenário de falha na intubação, a oxigenação/ventilação pode ser mantida via SAD enquanto a equipe prepara uma estratégia alternativa de intubação, como acesso frontal ao pescoço ou intubação por fibra óptica usando o SAD. É geralmente aceito que os SADs de segunda geração têm melhor desempenho para ressuscitação, atendimento pré-hospitalar e manejo difícil das vias aéreas. 10-11
Em última análise, um TET fornecerá uma via aérea definitiva, protegendo novamente a aspiração e permitindo uma ventilação ideal. 5
A quinta gaveta contém suprimentos extras, como recipientes de sucção, tubos de sucção, Yankauers, cânulas nasais e máscaras.
A sexta e última gaveta consiste em equipamentos necessários para vias aéreas difíceis. Este kit também seria usado na via aérea difícil imprevista. Antecipe o uso de equipamentos de vias aéreas difíceis para aqueles que você suspeita terem tido lesões por esmagamento no pescoço, hematomas em expansão, lesões faciais extensas ou corpos estranhos conhecidos obstruindo as vias aéreas. Esta gaveta contém itens como touca cirúrgica, farol, luvas estéreis, bisturi de lâmina número 10, bandeja de cricotireoidotomia, tubo de traqueostomia, TET nasal e atomizador.
A pré-oxigenação é um processo que desloca o nitrogênio pelo oxigênio nos espaços aéreos para prolongar o tempo seguro de apneia. 1 Deve ser iniciado em todos os pacientes assim que for determinado que um paciente precisará de intubação. Usando um BVM ou não rebreather (NRB), administre oxigênio a 100% fornecido a 15 L/min. Uma cânula nasal também pode ser usada com BVM ou NRB para maximizar a oxigenação. 1 O uso de oxigênio via cânula nasal durante as tentativas de pré-oxigenação e intubação pode prolongar o tempo de apneia e é recomendado pelo DAS. Adjuvantes adicionais, incluindo OPA, NPA, impulso da mandíbula e manobra de elevação do queixo, podem ser usados para otimizar a pré-oxigenação.
O oxigênio nasal de alto fluxo (NHFO) é uma das técnicas eficazes de pré-oxigenação que fornece oxigênio aquecido e umidificado em altas taxas de fluxo, melhorando a oxigenação e o conforto do paciente. Prolonga o tempo seguro de apneia durante a intubação, mantendo altos níveis de oxigênio alveolar e pressão positiva nas vias aéreas. Isso torna o NHFO particularmente valioso para pacientes com problemas respiratórios.
Posicione o paciente na posição de "cheirar" com a parte inferior do pescoço flexionada e a cabeça estendida para o ângulo ideal. Um rolo de pescoço pode ser colocado sob o pescoço do paciente para ajudar. Uma posição de cabeça erguida de 20 a 25 graus melhora a visão, prolonga o tempo de apneia e é essencial em pacientes obesas ou grávidas. A extensão excessiva do pescoço e a manobra de elevação do queixo inclinado da cabeça são contraindicadas se houver uma história sugestiva de lesão medular. Nesses casos, as seguintes técnicas podem ser utilizadas para facilitar a ventilação: manobra de empuxo mandibular, estabilização manual em linha, uso de videolaringoscopia e intubação em sequência rápida.
Remova quaisquer dentaduras ou corpos estranhos da orofaringe que possam obscurecer sua visão e aspire quaisquer secreções visíveis com seu Yankauer.
Com o laringoscópio (lâmina Mac ou Miller) segurado na mão esquerda, use o polegar direito e o dedo indicador para abrir a boca do paciente. Insira o laringoscópio na boca, colocando a língua embaixo da lâmina da direita para a esquerda e avance para a laringe. Assim que as aritenóides estiverem à vista, levante a epiglote. Usando a mão direita, insira o TET com estilete, seguindo a curva da lâmina, e visualize a extremidade do TET passando pelas cordas vocais até que o manguito esteja abaixo das cordas. Um assistente deve estar disponível e pronto para remover o estilete. Inicialmente, o estilete deve ser retirado muito ligeiramente, permitindo que o TET passe pelos cordões até o posicionamento correto (linha preta nos cabos). Enquanto o médico segura o TET e monitora a laringe, o assistente deve retirar cuidadosamente o estilete. Está bem documentado que a ação de retirar um estilete pode deslocar o TET da laringe. Remova o laringoscópio enquanto segura o TET no lugar e encha o balão. Idealmente, a pressão do balonete deve estar entre 20 e 30 cm H2O. A quantidade de ar necessária para atingir uma pressão de 20 cm H2O é pequena, variando de 2,6 mL para um TET de 7,0 mm a 3,3 mL para um tubo de 8,5 mm. Prenda o TET e conecte-o a uma fonte de oxigênio (por exemplo, BVM ou ventilador).
Verifique a colocação do TET por ausculta, observando a condensação do tubo, visualizando a elevação do tórax igual e bilateral, observando a mudança de cor em um colorímetro de roxo para amarelo ou usando um detector EtCO2 . Um detector de EtCO2 deve ser conectado ao circuito durante a pré-oxigenação ou na chegada, se o paciente vier com um dispositivo de via aérea supraglótica (SAD) inserido pela equipe pré-hospitalar.
A videolaringoscopia permite a transmissão da visualização por meio de um monitor externo para visualização aprimorada e compartilhada. Ele fornece uma vantagem em pacientes com anatomia difícil das vias aéreas. A videolaringoscopia tornou-se a abordagem de primeira linha recomendada para as vias aéreas de trauma quando disponível para aumentar as chances de intubação na primeira passagem. Familiarize-se com o equipamento de videolaringoscópio disponível em seu departamento, seja o C-MAC, Glidescope ou outra marca. 9 O C-MAC é um dos dispositivos mais usados.
O videolaringoscópio GlideScope e o C-MAC têm diferenças de design importantes e, portanto, técnicas ligeiramente diferentes podem ser necessárias para obter a exposição glótica. O C-MAC tem uma forma de lâmina muito parecida com uma curva padrão do Macintosh, permitindo uma abordagem convencional semelhante à laringoscopia direta. Em contraste, a lâmina do videolaringoscópio GlideScope tem uma curvatura de 60 graus. Embora a curvatura hiperangulada proporcione melhor exposição glótica em vias aéreas difíceis, ela também requer o uso de um estilete rígido curvo especialmente projetado (estilete GlideRite) para facilitar a direção do tubo traqueal para a entrada laríngea. 4
Para facilitar a eficiência durante o processo, considere colocar algumas peças-chave do equipamento das vias aéreas (Bougie, MAC3 ou 4, 7.0 ou 7.5 ETT, seringa de 10 cc, estilete flexível, lâmina D hiperangulada) na torre que contém o videolaringoscópio para facilitar o acesso. Considere que nem todas as marcas de videolaringoscópio são montadas em um suporte, algumas são sem fio, sem pilha e seriam armazenadas no carrinho de vias aéreas.
Primeiro, verifique se todos os equipamentos e fios estão conectados e funcionando corretamente para garantir uma intubação suave. A técnica utilizada na videolaringoscopia é semelhante à da laringoscopia direta. Coloque o modulador da câmera na lâmina do laringoscópio que você escolheu e teste-o para garantir que a saída esteja clara e focada. No entanto, uma vez que a lâmina é inserida na orofaringe, direcione sua atenção para o monitor externo. Visualize o TET passando pelas cordas vocais da mesma forma que na visualização direta e confirme o posicionamento.
A laringoscopia videoassistida também tem a vantagem adicional de permitir o uso de uma lâmina hiperangulada. O ângulo mais nítido e agudo da lâmina permite ao usuário visualizar vias aéreas mais anteriores ou deslocadas. Massas, traumas, hematomas ou variações anatômicas são algumas das causas de deslocamento das vias aéreas. Ao usar uma lâmina D hiperangulada, você deve usar um estilete rígido que siga o ângulo da lâmina. 1
Apesar das alegações dos fabricantes sobre as capacidades antiembaçantes, o embaçamento das lâminas do videolaringoscópio é comum. Pré-aquecer a lâmina mergulhando-a em água morna ou usando um dispositivo de aquecimento pode ajudar. A aplicação de soluções ou lenços antiembaçantes compatíveis também é eficaz. Garantir que a lâmina esteja completamente seca após a limpeza evita o acúmulo de umidade. Verificar e reaplicar regularmente as medidas antiembaçantes conforme necessário pode manter uma visão clara.
Intubação Bougie
A goma elástica Bougie é um importante adjuvante para intubações difíceis nas quais a glote não pode ser visualizada adequadamente. Ele é encontrado na lateral de todos os nossos carrinhos aéreos prontamente disponíveis. Seu design permite que seja usado com qualquer um de nossos laringoscópios. O introdutor de plástico é longo e flexível com uma ponta angulada. A ponta angulada permite que o bougie manobre para localizar cordas localizadas anteriormente. Uma vez dentro da traqueia, o operador deve ser capaz de encontrar a ponta do bougie angulado movendo-se contra os anéis traqueais, confirmando a localização correta. 6 O ETT pode então ser carregado na extremidade proximal do bougie e nos cabos às cegas. O ETT também pode ser pré-carregado no bougie. O bougie pode ser dobrado para seguir a curvatura de qualquer um de nossos laringoscópios e usado como um complemento de backup.
Três lâminas comuns de laringoscópio que usamos são o Macintosh, Miller e a lâmina D hiperangulada. Cada lâmina contém uma fonte de luz conectada a uma alça. O Mac e as lâminas hiperanguladas podem ser usadas com videolaringoscopia, enquanto a lâmina de Miller deve ser usada exclusivamente para laringoscopia direta.
A lâmina Mac é uma lâmina curva projetada para ser inserida na valécula e levantar indiretamente a epiglote para cima. A lâmina de Miller é uma lâmina reta projetada para ser inserida posteriormente à epiglote na laringe e direcionando a epiglote para cima. A lâmina hiperangulada tem uma curvatura de 60 graus projetada para dar melhor visibilidade com mais vias aéreas anteriores. 7
O endoscópio de fibra óptica A permite a visualização direta e a intubação em um paciente com trauma acordado com anatomia ou patologia que tornaria a intubação padrão desafiadora. Várias populações de pacientes nas quais a intubação acordada pode ser a melhor abordagem incluem vítimas de queimaduras com lesão inalatória, lesões cervicais penetrantes, hematomas expansivos e mobilidade limitada do pescoço. Se você antecipar uma intubação endotraqueal difícil ou oxigenação de resgate com BVM, a intubação com fibra óptica acordada deve ser considerada. O fibroscópio permite a visualização das vias aéreas para avaliar inchaço, sangramento ou patologia e também a intubação nasal para evitar patologia orofaríngea instável. 1
Para que uma intubação por fibra óptica (AFOI) acordada seja realizada com segurança, com o paciente permanecendo acordado e ventilando espontaneamente, é necessária uma topicalização adequada. A topicalização adequada é importante para evitar engasgos e tosse, o que é essencial e demorado, especialmente em pacientes agitados, confusos, com trauma hipóxico ou gravemente doentes. Glicopirrolato 4 μg/kg administrado por via intramuscular uma hora antes da intubação seca as membranas mucosas, o que aumenta a eficácia da anestesia tópica e melhora as condições de intubação ao diminuir as secreções. Como alternativa, o glicopirrolato intravenoso pode ser injetado no pronto-socorro, embora efeitos colaterais indesejados, como taquicardia, possam ser mais problemáticos.
Às vezes, um atomizador sozinho não consegue anestesiar adequadamente a laringe (pode ocorrer tosse quando o endoscópio/tubo endotraqueal toca a laringe durante a intubação). A lidocaína nebulizada pode conseguir isso, mas é demorada. A técnica "spray as you go" é comumente usada e envolve a injeção de lidocaína na laringe pelo canal de trabalho do endoscópio. O uso de uma seringa e cateter peridural no canal do endoscópio torna isso mais preciso. Outra opção é a via transtraqueal, mas isso pode não ser viável com trauma no pescoço ou hematoma. Bloqueios nervosos também estão disponíveis, mas são complicados, a menos que sejam realizados por pessoal qualificado e é improvável que sejam possíveis com anatomia distorcida do pescoço no trauma. Outro método de baixa habilidade, que não é bem descrito, é inserir uma via aérea nasofaríngea (NPA) e injetar lidocaína até que o paciente não tosse mais, sugerindo uma laringe adequadamente anestesiada. 12-13
Uma vez devidamente preparado, insira a ponta do endoscópio no canal nasal, guiando-o ao longo do assoalho do canal. Siga a faringe para baixo até que as cordas vocais apareçam. Se houver previsão de inchaço das vias aéreas ou inalação de fumaça, o TET pode ser pré-carregado no osciloscópio. Avance o tubo pelas cordas vocais, visualizando na tela do Ambu. A intubação por fibra óptica geralmente requer um TET menor.
A conversa constante e a calma do paciente serão exigidas por outra pessoa familiarizada com esses procedimentos. Um SAD com fibroscópio pode ser uma excelente ferramenta de resgate em alguns casos. Os usos potenciais incluem a intubação via SAD no paciente com trauma inconsciente que chega do atendimento pré-hospitalar com um SAD em funcionamento in situ. A remoção de uma via aérea confiável representa um risco de perdê-la, pois o inchaço pode ter se desenvolvido após a inserção do TAS. Considere trocar por um TET usando um cateter de troca e fibroscópio. O TAS pode ser deixado in situ para oxigenação/ventilação, enquanto o acesso frontal do pescoço (FONA) é garantido se o trauma/inchaço facial for grave. Mais comumente, a intubação via SAD é uma parte essencial do algoritmo de intubação com falha. Após três tentativas fracassadas, mas com capacidade de ventilação, o SAD deve ser inserido e, em seguida, a intubação usando o endoscópio através do SAD é uma opção quando acordar o paciente não é viável.
É importante mencionar que o uso de um fibroscópio é uma habilidade complicada, e os profissionais devem praticar em um treinador antes de praticar sob supervisão rigorosa em um paciente anestesiado na sala de cirurgia. Além disso, em uma via aérea suja de sangue, é improvável que a AFOI seja possível, pois a visão será constantemente obscurecida por sangue.
Quando todos os adjuvantes falharem em estabelecer uma via aérea segura, uma via aérea cirúrgica deve ser estabelecida. Você deve estar preparado para uma cricotireoidotomia como backup de último recurso para qualquer intubação. A etapa mais importante de qualquer procedimento é a preparação. O equipamento necessário para a cricotireoidotomia inclui um tubo de traqueostomia 6.0 ETT ou Shiley tamanho 6, Bougie, seringa de 12 cc e um kit de bandeja de cricotireoidotomia (inclui bisturi de 11 lâminas, dilatador, ganchos de pele, hemostático curvo, tesoura e fórceps).
Localize a membrana cricotireóidea entre a tireoide e a cartilagem cricoide e estabilize as duas cartilagens com a mão não dominante. Usando um bisturi número 10 ou 11, faça uma incisão vertical de 1 a 2 polegadas na linha média através da pele e dos tecidos subcutâneos. Agora faça uma incisão horizontal através da membrana cricotireóidea. Coloque a extremidade traseira do cabo do bisturi através da incisão para alargá-la. Você também pode usar um gancho de pele e hemostático para abrir a incisão. Coloque um bougie pela abertura mirando inferiormente. Coloque um TET tamanho 6 ou tubo de traqueostomia sobre o Bougie através da abertura, deslizando-o inferiormente. Remova o bougie. Prenda o tubo e confirme a colocação. A opção alternativa é usar o tubo Shiley com o estilete anexado em vez do cabo. 8
O manejo das vias aéreas é o primeiro passo na ressuscitação do trauma. Em geral, o manejo das vias aéreas sempre começa com a preparação e antecipação do pior cenário. Na Universidade de Chicago, nossos carrinhos aéreos nos permitem ter sempre todos os nossos suprimentos prontamente disponíveis para situações emergentes e traumáticas. Depois de localizar todo o seu equipamento e decidir quais medicamentos usar, passamos para a pré-oxigenação com as técnicas discutidas. Existem várias técnicas de intubação que podem ser usadas para qualquer cenário em que você se encontre. Certifique-se de se familiarizar com a laringoscopia direta, videolaringoscopia, AFOI e, quando tudo mais falhar, as vias aéreas cirúrgicas de cricotireoidotomia. Por fim, sempre confirme o posicionamento do seu dispositivo de vias aéreas.
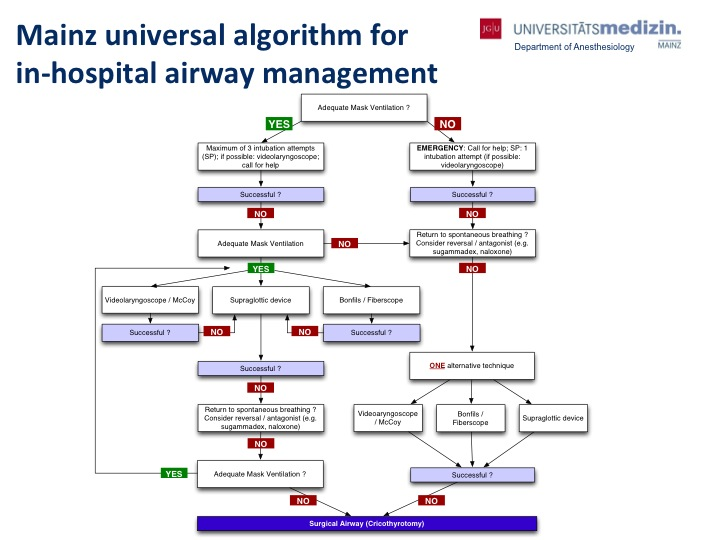
Figura 1. Algoritmo Universal de Mainz para Gerenciamento de Vias Aéreas Intra-Hospitalares. Ott T, Truschinski K, Kriege M, et al. [Algoritmo para proteger uma via aérea difícil inesperada: análise do usuário em um simulador]. Anestesista. Janeiro de 2018; 67(1):18-26. Alemão. DOI:10.1007/S00101-017-0385-2.

Tabela 1. Agentes de indução de intubação de sequência rápida. Tintinalli JE, et al. (2020) Medicina de emergência de Tintinalli: um guia de estudo abrangente (9ª edição). Nova Iorque: McGraw-Hill Education.
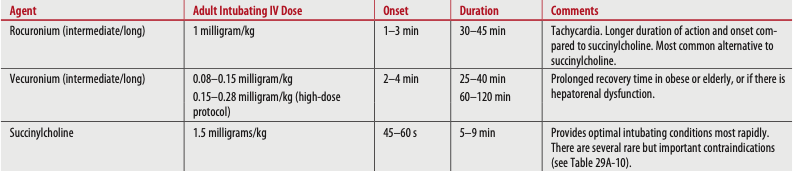
Tabela 2. Agentes paralíticos (bloqueio neuromuscular) de intubação de sequência rápida. Tintinalli JE, et al. (2020) Medicina de emergência de Tintinalli: um guia de estudo abrangente (9ª edição). Nova Iorque: McGraw-Hill Education.
Para obter mais informações sobre agentes de intubação de sequência rápida, consulte o artigo Farmacologia para gerenciamento de vias aéreas de intubação de sequência rápida (RSI) em pacientes com trauma por Laura Celmins, PharmD, BCPS, BCCCP.
References
- Tintinalli JE, et al. (2020) Medicina de emergência de Tintinalli: um guia de estudo abrangente (9ª edição). Nova Iorque: McGraw-Hill Education.
- Flint LM (2008) Trauma: princípios contemporâneos e terapia. Wolters Kluwer Health / Lippincott Williams & Wilkins.
-
Cox R, Andreae M, Shy B, DuCanto J, Strayer R. Cateteres de sucção Yankauer com orifícios de ventilação de "segurança" podem prejudicar a segurança no manejo emergente das vias aéreas. Am J Emerg Med. 2017 novembro; 35(11):1762-1763. DOI:10.1016/j.ajem.2017.04.009.
-
Mosier J, Chiu S, Patanwala AE, Sakles JC. Uma comparação do videolaringoscópio GlideScope com o videolaringoscópio C-MAC para intubação no departamento de emergência. Ann Emerg Med. Abril de 2013; 61(4):414-420.e1. DOI:10.1016/j.annemergmed.2012.11.001.
-
Frerk C, Mitchell VS, McNarry AF, et al. Grupo de trabalho de diretrizes de intubação da Difficult Airway Society. Diretrizes da Difficult Airway Society 2015 para o tratamento de intubação difícil imprevista em adultos. Ir. J. Anaesth. Dezembro de 2015; 115(6):827-48. DOI:10.1093/bja/aev371.
- Kaul V. Todo aquele bladerdash. Cuidado crítico agora. 2020.
- Cameron P, et al. (2011) Livro didático de medicina de emergência para adultos e-book (3ª edição). Churchill Livingstone.
-
Hansel J, Rogers AM, Lewis SR, Cook TM, Smith AF. Videolaringoscopia versus laringoscopia direta para adultos submetidos à intubação traqueal: uma revisão sistemática Cochrane e atualização de meta-análise. Ir. J. Anaesth. Outubro de 2022; 129(4):612-623. DOI:10.1016/j.bja.2022.05.027.
-
Apfelbaum JL, Hagberg CA, Connis RT, et al. 2022 Diretrizes Práticas da Sociedade Americana de Anestesiologistas para o Manejo da Via Aérea Difícil. Anestesiologia. 1º de janeiro de 2022; 136(1):31-81. DOI:10.1097/ALN.00000000000004002.
-
Cozinheiro TM, Kelly FE. É hora de abandonar a máscara laríngea 'vintage' e adotar dispositivos de vias aéreas supraglóticas de segunda geração como primeira escolha. Ir. J. Anaesth. Outubro de 2015; 115(4):497-9. DOI:10.1093/bja/aev156.
-
Sole ML, Su X, Talbert S, et al. Avaliação de uma intervenção para manter a pressão do balonete do tubo endotraqueal dentro da faixa terapêutica. Am J Crit Care. Março de 2011; 20(2):109-17; Questionário 118. DOI:10.4037/ajcc2011661.
-
Bhalotra AR. Um método simples de topicalização para facilitar a intubação nasotraqueal com fibra óptica acordada: experiência em um hospital terciário. Turk J Anaesthesiol Reanim. Agosto de 2018; 46(4):333-334. DOI:10.5152/TJAR.2018.68984.
-
Ahmad I, El-Boghdadly K, Bhagrath R, et al. Diretrizes da Difficult Airway Society para intubação traqueal acordada (ATI) em adultos. Anestesia. Abril de 2020; 75(4):509-528. DOI:10.1111/anae.14904.
Cite this article
Accilien D, Graves DC, Ludmer N, Estime S, Pratt AH. Manejo das vias aéreas: técnicas e equipamentos. J Med Insight. 2024; 2024(299.14). DOI:10.24296/jomi/299.14.





