Le muscle grand dorsal polyvalent comme lambeau local pour couvrir la paroi thoracique
Main Text
Table of Contents
Non seulement la peau est le plus grand organe de la surface du corps, mais le tégument a de multiples fonctions essentielles telles que la prévention de la déshydratation, l’action comme une barrière de première ligne contre l’infection, la liberté de mouvement des articulations, ainsi que le maintien d’un profil et d’une apparence normaux. Parfois, le traitement du cancer du sein nécessite l’ablation du sein tout en laissant un important déficit cutané thoracique. Surtout si une radiothérapie a été faite ou est prévue, la meilleure façon de restaurer la peau manquante pour préserver sa fonction essentielle serait d’utiliser un lambeau vascularisé. Parfois, cela peut être réalisé tout en fournissant simultanément une reconstruction d’un monticule mammaire très esthétique. Selon les circonstances et l’étendue de la maladie, une solution plus simple pourrait être de fermer uniquement la plaie thoracique qui a été créée. Une alternative de lambeau « bourreau de travail » qui est presque toujours disponible pour y parvenir est le muscle latissimus dorsi (LD) du dos, car il peut être déplacé vers presque toutes les régions de la poitrine. Le muscle LD peut généralement être basculé vers la poitrine autour de ses vaisseaux sanguins qui restent attachés à l’aisselle, et serait donc appelé un lambeau local qui, en tant que tel, évite les complexités d’un transfert nécessitant une microchirurgie pour reconnecter l’approvisionnement en sang. L’expérience à long terme des chirurgiens reconstructeurs dans l’utilisation du muscle LD comme lambeau local, non seulement pour la poitrine mais aussi pour le dos, la tête et le cou, a prouvé qu’il était un lambeau polyvalent sans pareil par la plupart des autres sites donneurs.
Cette femme d’âge modéré avait apparemment déjà subi une tumorectomie avec radiothérapie postopératoire pour un cancer du sein gauche, mais a par la suite développé une récidive locale. Son chirurgien général a alors recommandé l’ablation de tout le sein gauche, y compris la peau sus-jacente. Une telle procédure laisserait un grand trou dans sa poitrine qui ne pourrait pas être fermé de manière fiable en rapprochant simplement les bords de la peau restants, car ils avaient été irradiés, ce qui est connu pour entraver, voire empêcher, la cicatrisation normale des plaies. 1 Une simple greffe de peau serait une solution dangereuse, car une greffe n’a pas d’apport sanguin propre et dépend plutôt de la nutrition du tissu sur lequel elle est placée, alors qu’ici, comme nous l’avons dit, était déjà précaire. Au lieu de cela, un lambeau, qui est un tissu qui a toujours un apport sanguin intact, devient essentiel.
Lors de la planification de la cure chirurgicale pour le patient, le chirurgien généraliste a demandé aux chirurgiens plasticiens d’être prêts à aider au besoin, car ils sont habitués à déplacer les lambeaux d’une région du corps à une autre. La meilleure façon de le faire devrait être la plus simple et la plus fiable, c’est-à-dire de sélectionner un lambeau à proximité du site de mastectomie comme ce qu’on appellerait un lambeau local. Une option « bourreau de travail » dans cette situation est le muscle grand dorsal (LD) du dos,2 car il s’agit d’un très gros muscle qui est remplaçable, ce qui signifie que la perte de sa fonction est généralement sans conséquence. 3 L’apport sanguin du muscle LD provient des vaisseaux situés dans l’aisselle (Figure 1), de sorte qu’avec (sous forme de lambeau musculo-cutané) ou sans la peau sus-jacente, il peut être balancé comme un pendule attaché uniquement par ses vaisseaux sanguins – du dos à n’importe où sur la poitrine !
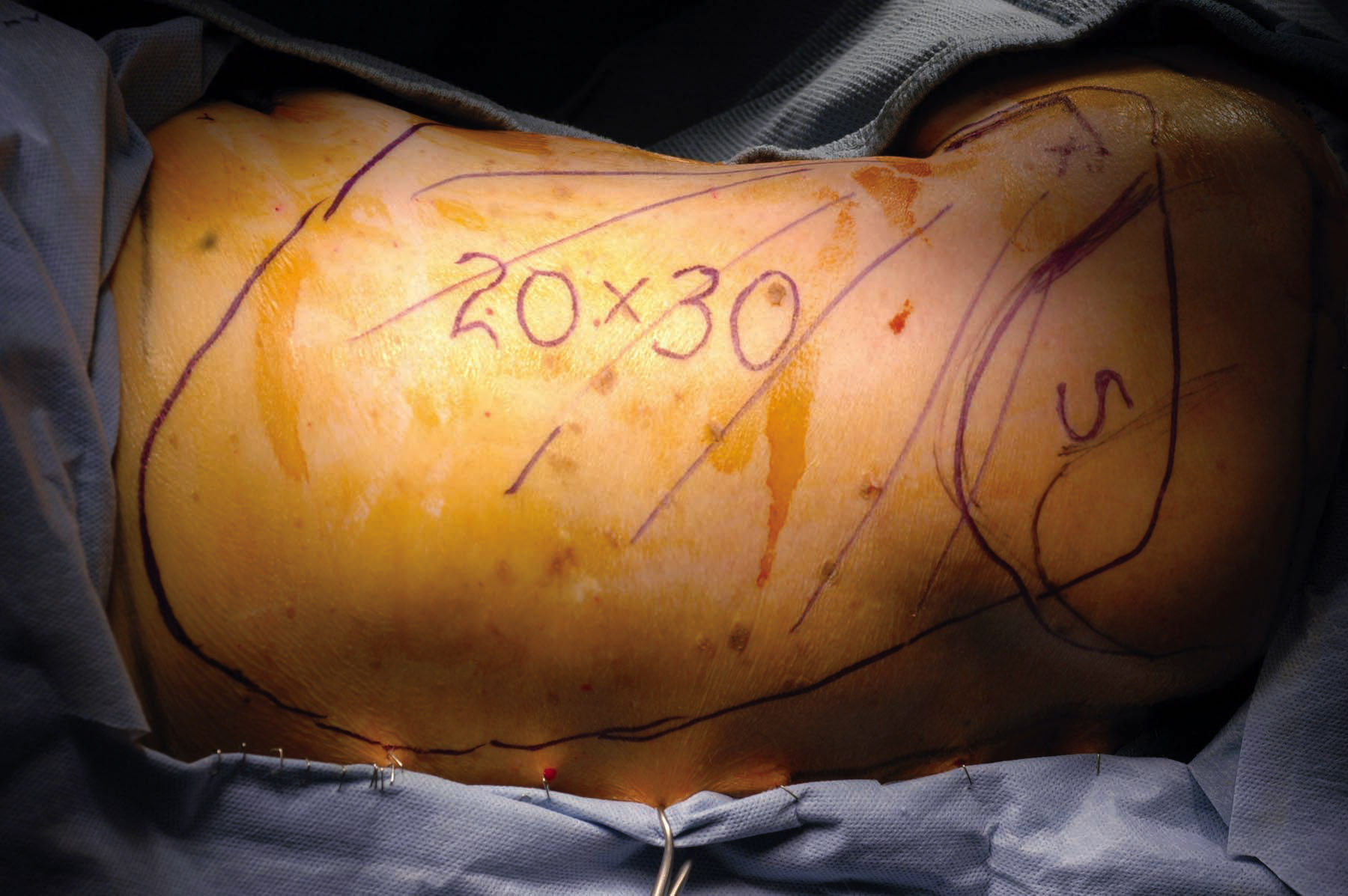
Une opération majeure comme celle-ci est connue pour prendre 3 à 4 heures et serait extrêmement douloureuse sans anesthésie générale, nécessitant que le patient soit endormi. Après que le chirurgien généraliste ait enlevé le sein, une grande anomalie de 9 x 13 cm nécessitant un remplacement cutané était présente. Ensuite, les chirurgiens plasticiens ont commencé la reconstruction vue dans cette vidéo. Un motif de taille similaire sur la peau du dos a été réalisé vers la taille, où il est resté attaché au muscle LD. La peau et le muscle ont ensuite été soulevés ensemble à partir de l’arrière, en allant vers l’aisselle aussi loin que nécessaire tout en surveillant constamment pour ne pas blesser l’apport sanguin, jusqu’à ce que le lambeau puisse être passé sans tension à travers un tunnel sous-cutané pour atteindre la plaie de la mastectomie. Là, il était inséré pour fermer la plaie thoracique, tandis que le site donneur du dos pouvait également être fermé directement. Par la suite, le patient a dû être admis à l’hôpital en raison de l’étendue de l’opération et pour surveiller le lambeau afin de s’assurer que sa circulation n’était jamais compromise, comme cela s’est avéré être le cas.
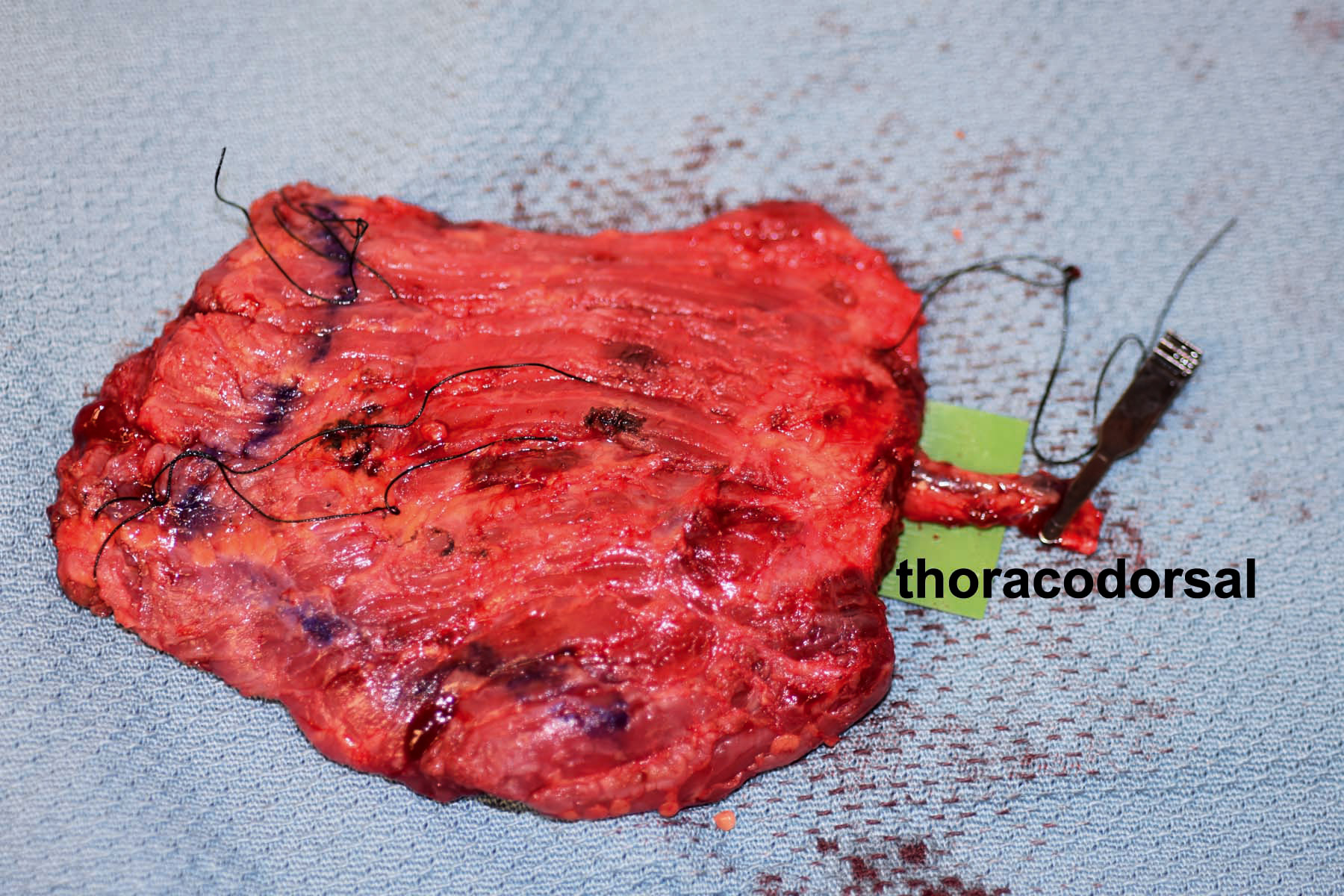
Graphique 1. La circulation vers le grand muscle LD aux contours plats peut presque dans sa totalité se faire via son pédicule dominant, les vaisseaux thoraco-dorsaux (sur la microgrille verte).
Le plus souvent aujourd’hui, le chirurgien plasticien suivant une mastectomie est sollicité pour effectuer une reconstruction mammaire qui fournira généralement un fac-similé très esthétique de l’original. Le plus souvent, lorsqu’un lambeau est choisi, il s’agit d’un lambeau perforateur à partir de l’abdomen du patient sous la forme d’un transfert de tissu autogène, et on l’appelle le lambeau perforant épigastrique inférieur profond (DIEP). 4 De plus, le patient reçoit une « abdominoplastie » concomitante en prime. Cependant, cela nécessite de joindre de petits vaisseaux sanguins au microscope, ce qui n’est pas disponible dans tous les endroits. Une option secondaire a été de transférer le muscle LD du dos sous forme de lambeau local pour couvrir un implant mammaire en silicone,5 ou de prendre la peau recouvrant ce muscle sous la forme d’un lambeau musculo-cutané, qui, s’il est suffisamment épais, peut même éviter l’utilisation d’un implant. 6
Parfois, comme dans ce cas, l’objectif est plus limité et la guérison de la blessure à la poitrine est recherchée. Surtout après que l’irradiation a empêché l’utilisation des muscles de la partie antérieure du thorax, le muscle LD reste généralement une option appropriée en tant que lambeau local pour atteindre simplement cet objectif (Figure 2). Alors que le transfert de tissu microchirurgical nécessitant l’anastomose de petits vaisseaux est une routine depuis seulement 50 ans7 , l’Italien Tansini a en fait décrit le lambeau musculo-cutané LD en 1906 comme sa solution pour fermer le défaut difficile de la mastectomie ! Bien qu’aujourd’hui la peau du lambeau LD puisse être transférée sans le muscle sous la forme de ce qu’on appelle un « lambeau perforateur » afin de préserver la fonction, 9 cela est beaucoup plus fastidieux et difficile à accomplir que d’inclure simplement le muscle lui-même, et de préférence devrait être limité à un chirurgien expérimenté dans cette variation. En effet, le muscle LD, ou lambeau musculo-cutané, reste encore aujourd’hui un lambeau vraiment polyvalent en raison de son anatomie cohérente, de sa facilité de prélèvement et de sa portée étendue en tant que lambeau local.2
A B L
D E F
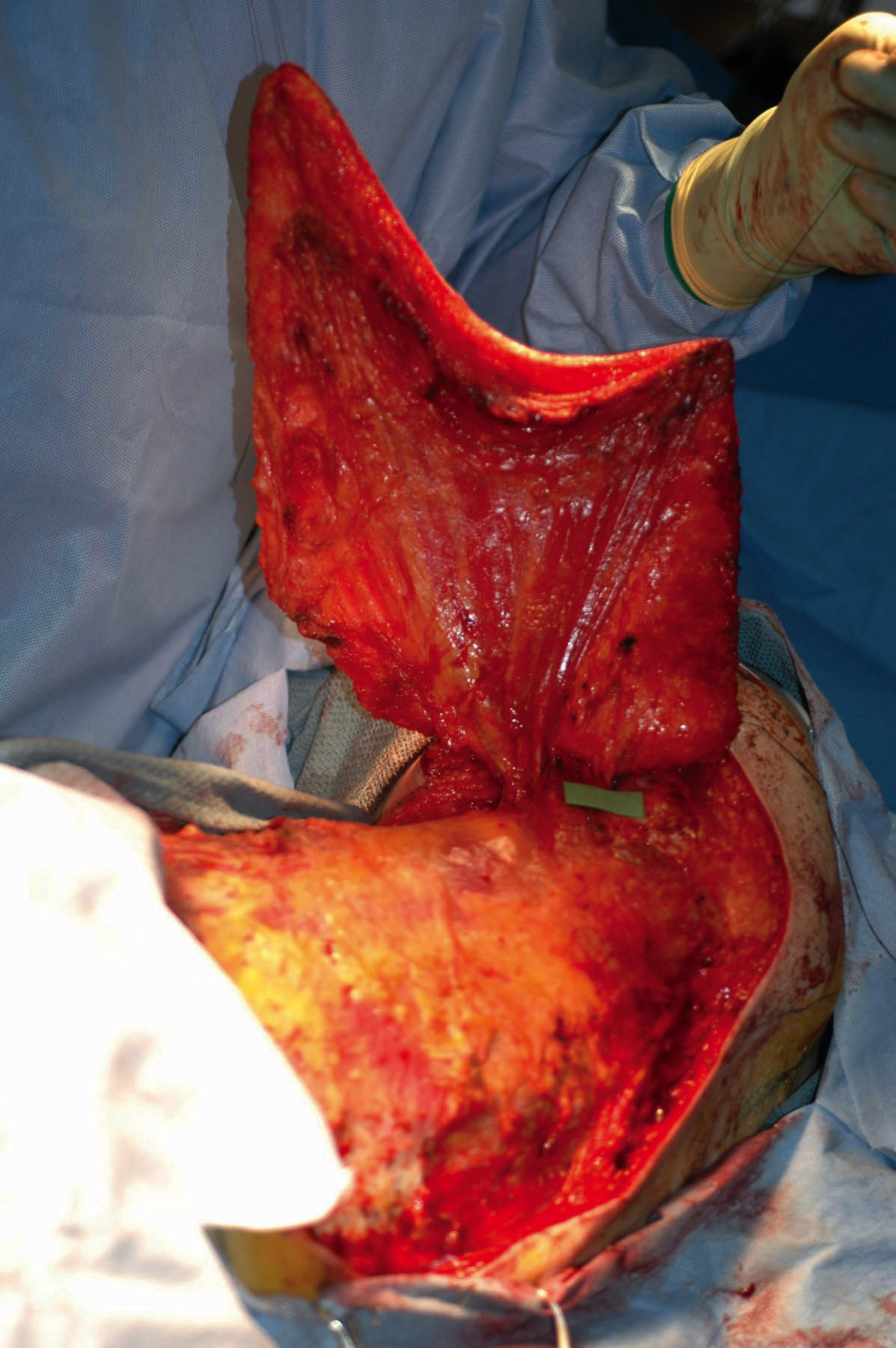
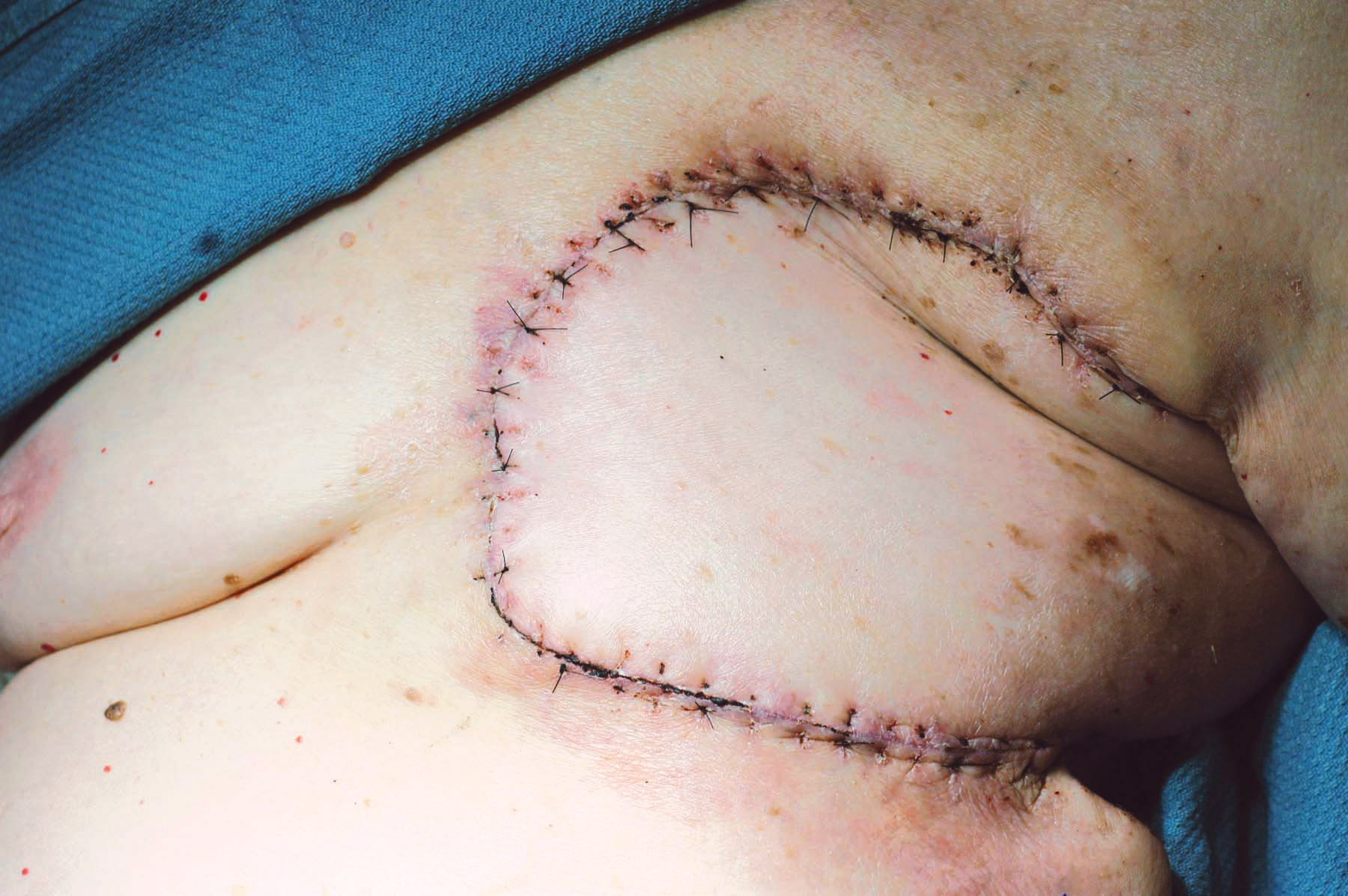
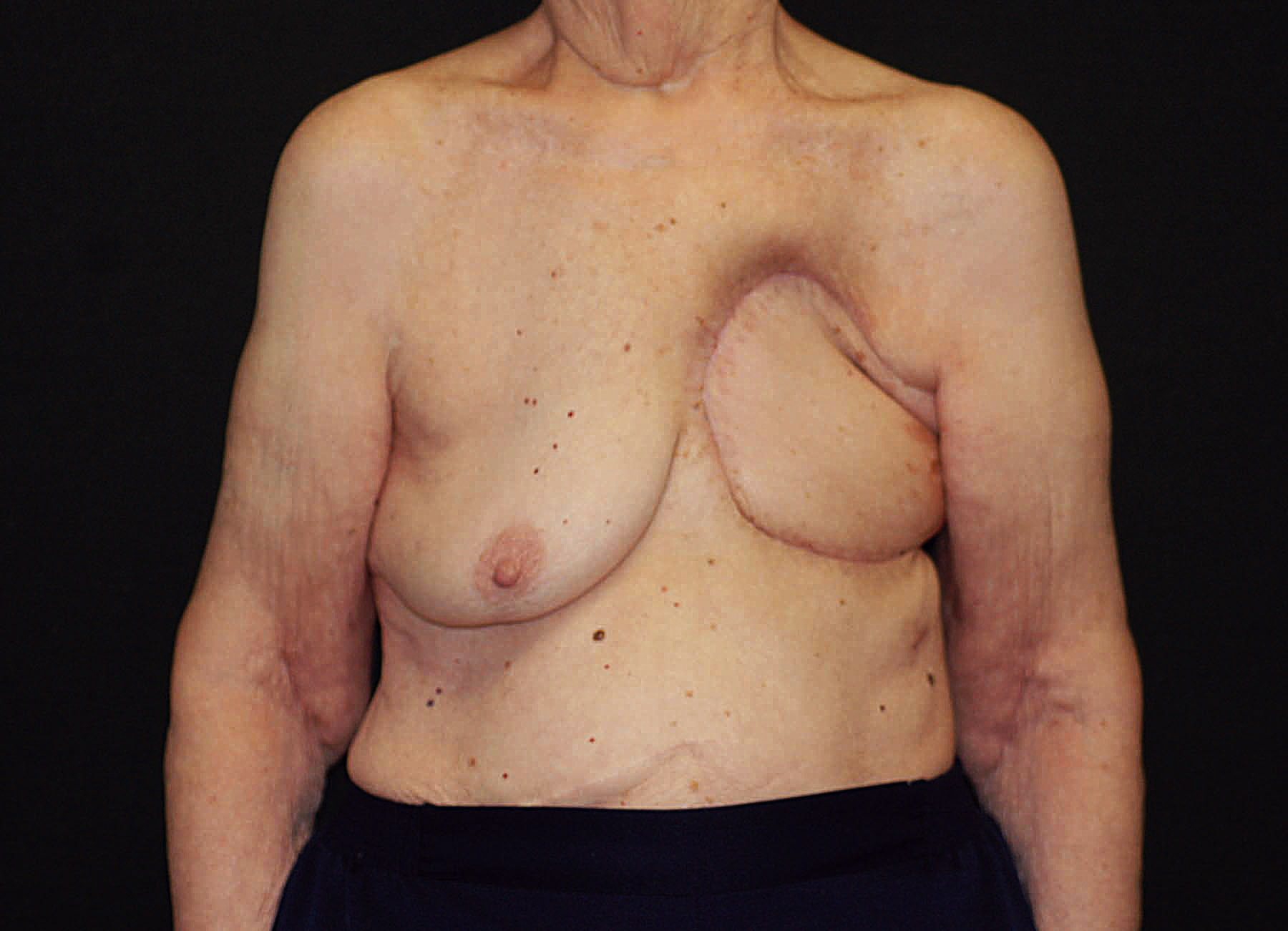
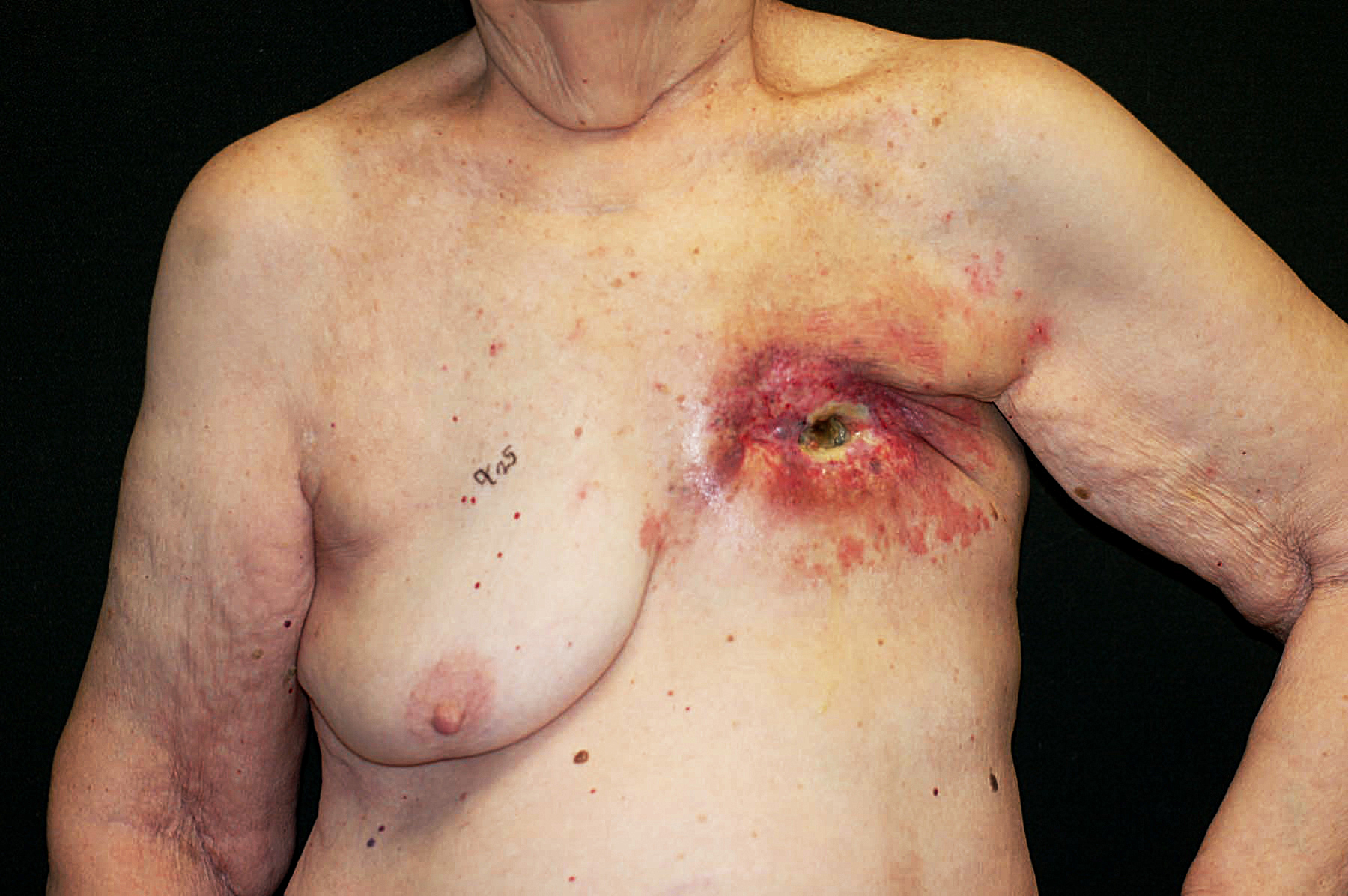
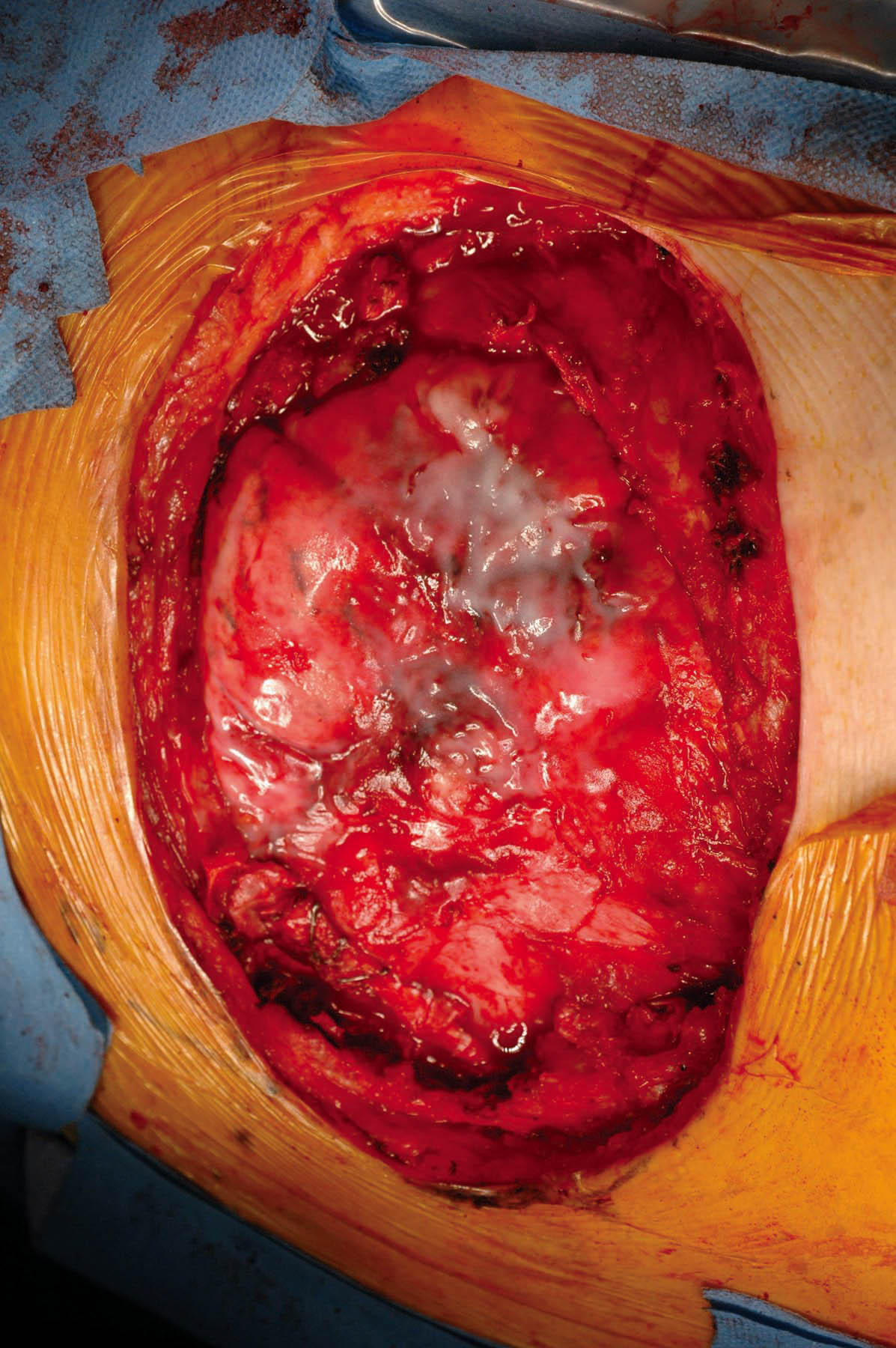
Graphique 2. (A) Ulcère chronique avec côtes exposées au site de la mastectomie gauche comme séquelle de la radiothérapie. (B) Énorme défaut après l’enlèvement de tout matériel non vivant, avec le poumon exposé. (C) Conception d’un lambeau musculo-cutané LD d’une taille correspondante sur le dos gauche. (D) L’ensemble du rabat relevé ne restant attaché que par ses vaisseaux sanguins (sur la grille verte) dans l’aisselle. (E) Le rabat pivote puis cousu en place pour fermer le trou de poitrine gauche. (F) Plaie cicatrisée plusieurs mois plus tard.
Aucun équipement spécialisé autre que les instruments chirurgicaux de routine n’est nécessaire pour soulever un lambeau musculaire LD.
Rien à divulguer.
Le patient visé dans cet article vidéo a donné son consentement éclairé pour être filmé et est conscient que des informations et des images seront publiées en ligne.
Kate Mertz, technicienne en chirurgie, de Bowmanstown, en Pennsylvanie, a été la première assistante pour toutes les chirurgies.
References
- Robinson DW. Problèmes chirurgicaux dans l’excision et la réparation des tissus irradiés. Plast Reconstr Surg. 1975;55:41-49. doi :10.1097/00006534-197501000-00007.
- Hallock GG, Morris SF. Greffes de peau et lambeaux locaux. Plast Reconstr Surg. 2011; 127:5e-22e. doi :10.1097/PRS.0b013e3181fad46c.
- Lee KT, Mun GH. Une revue systématique de la morbidité fonctionnelle du site donneur après transfert de muscle grand dorsal. Plast Reconstr Surg. 2014;134:303-314. doi :10.1097/PRS.00000000000365.
- Blondeel PN. Cent reconstructions mammaires par lambeau DIEP gratuites : une expérience personnelle. Br J Plast Surg. 1999;52:104-111. doi :10.1054/bjps.1998.3033.
- Disa JJ, McCarthy CM, Mehrara BJ, Pusic AL, Cordeiro PG. Reconstruction mammaire prothétique immédiate du grand dorsal après une mastectomie de rattrapage après l’échec d’une tumorectomie/irradiation. Plast Reconstr Surg. 2008; 121:159F. doi :10.1097/01.prs.0000304235.75016.02.
- Santanelli di Pompeo F, Laporta R, Sorotos M, Pagnoni M, Falesiedi F, Longo B. Lambeau de grand dorsal pour reconstruction mammaire autologue immédiate totale sans implants. Plast Reconstr Surg. 2014; 134(6) :871e-879f. doi :10.1097/PRS.000000000000859.
- Taylor GI, Daniel RK. Le lambeau libre : transfert de tissu composite par anastomose vasculaire. ANZ J Surg. 1973;43:1-3. doi :10.1111/j.1445-2197.1973.tb05659.x.
- Maxwell GP. Iginio Tansini et l’origine du lambeau musculo-cutané grand dorsal. Plast Reconstr Surg. 1980;65:686-691. doi :10.1097/00006534-198005000-00027.
- Angrigiani C, Grilli D, Siebert J. Lambeau musculo-cutané grand dorsal sans muscle. Plast Reconstr Surg. 1995;96:1608-1614. doi :10.1097/00006534-199512000-00014.
Cite this article
Hallock GG, Sang YY. Le muscle grand dorsal polyvalent comme lambeau local pour couvrir la paroi thoracique. J Med Insight. 2024; 2024(290.7). doi :10.24296/jomi/290.7.


