Plattenepithelkarzinom-Exzision aus dem rechten Unterarm mit Split-Thickness-Hauttransplantat aus dem Oberschenkel
Main Text
Table of Contents
Die Haut ist das flächenmäßig größte Organ des Körpers und unerlässlich, um Dehydration als erste Barriere gegen Infektionen zu verhindern, uneingeschränkte Bewegung zu ermöglichen und ein normales Profil und Aussehen zu gewährleisten. Ein Hauttransplantat ist ein hauchdünnes Stück Haut, an dem kein Fett oder anderes Körpergewebe anhaftet und das vollständig aus der Blutversorgung entfernt wurde. Daher kann ein Hauttransplantat an einen beliebigen Ort im Körper übertragen werden, solange der Ort, an dem es platziert wird, die sogenannte Empfängerstelle, ausreichend durchblutet ist, um die Haut zu ernähren, bis innerhalb kurzer Zeit neue Blutgefäße hineinwachsen können. Andernfalls schrumpft das Transplantat und stirbt ab. Der Nachteil einer erfolgreichen Hauttransplantation ist die variable Endfarbe und das unharmonische Erscheinungsbild der Haut, eine Tendenz zur Kontraktion, die möglicherweise zu Deformitäten führt, die insbesondere die Bewegung der Gelenke einschränken, und ähnliche Heilungsprobleme bei einer zweiten Wunde, d. h. der Spenderstelle des Transplantats selbst. Nichtsdestotrotz handelt es sich um einen schnell durchgeführten chirurgischen Eingriff, der nur die einfachsten Instrumente für die Entnahme dieses Transplantats erfordert, die dann den Ersatz ausgedehnter Hautmängel ermöglichen können. In diesem Videoartikel werden diese Tugenden gezeigt, wenn ein Hauttransplantat mit gespaltener Dicke verwendet wird, um die Haut zu ersetzen, die nach der Entfernung eines großen Plattenepithelkarzinoms des Unterarms fehlt.
Diese ältere Frau stellte sich mit einem langjährigen, vernachlässigten, verkrusteten, biopsiebestätigten Plattenepithelkarzinom der Oberseite ihres rechten Unterarms vor. Da er einen Durchmesser von mehr als 2 cm hat, wäre dies eine Hochrisikoart von Plattenepithelkarzinom, die ein hohes Risiko für Metastasen oder das Potenzial hat, sich auf andere Teile des Körpers auszubreiten. 1,2 Daher wäre eine Operation der Behandlungsstandard, um zu versuchen, alle Tumorzellen durch eine breite Exzision in normales Gewebe um den Tumor herum zu entfernen. Die gewonnene Probe wird später immer unter dem Mikroskop untersucht, um alle Ränder auf einen eventuellen Tumorrest zu überprüfen. Wenn negativ und kein Tumor zu sehen ist, liegt die Heilungschance bei 90 % oder mehr. 2 Wenn er überhaupt nicht entfernt wird oder wenn an den Rändern noch ein Tumor vorhanden ist, wächst ein Plattenepithelkarzinom dort weiter, wo er begonnen hat; Sie können aber auch an anderer Stelle metastasieren, was zum Tod des Individuums führen kann. Nur für hochbetagte Menschen oder Patienten mit anderen medizinischen Problemen, die die Narkose für einen größeren chirurgischen Eingriff nicht vertragen würden, wäre eine nicht-chirurgische Behandlung mit Strahlentherapie eine alternative Überlegung. 1,2 kg
Ein Operationssaal wurde genutzt, damit die Patientin eine "Dämmerungs"-Sedierung erhielt, um sie schmerzfrei und angenehm zu gestalten.
Um den Eingriff im Video zusammenzufassen, wurde ein Bereich markiert, der sich etwa 10 mm in normales Gewebe rund um den Tumor des rechten Unterarms erstreckt. Diese Haut wurde nach diesen Markierungen um den Tumor herum geschnitten und dann tief genug in das darunter liegende Fettgewebe vorgedrungen, um sicherzustellen, dass der gesamte Tumor entfernt wurde. Dadurch entstand ein großes Loch, das nicht einfach durch Zusammennähen der umgebenden Haut geschlossen werden konnte, so dass eine andere Option in Betracht gezogen werden musste.
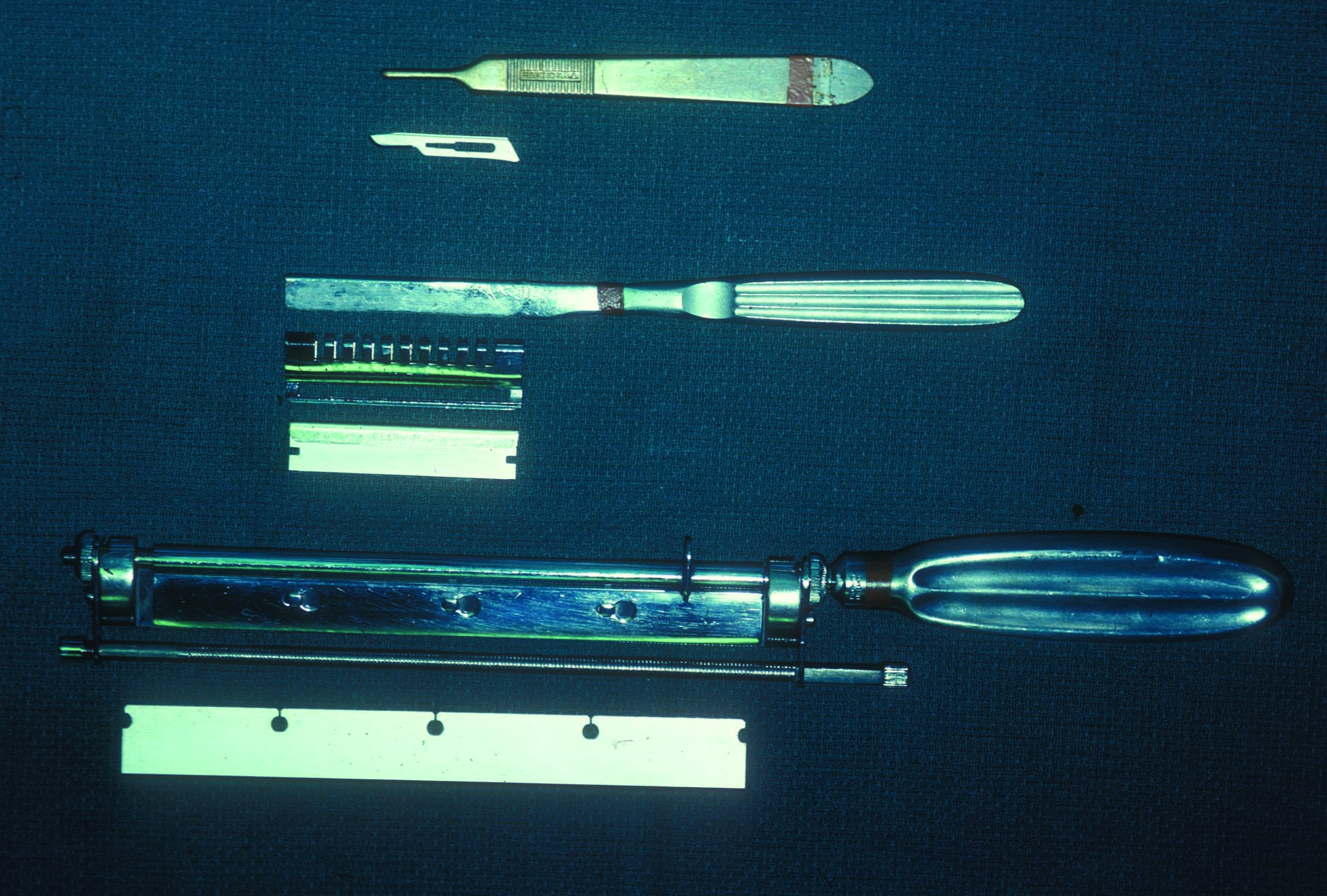
Aufgrund ihres fortgeschrittenen Alters war ihre Haut sehr dünn und zerbrechlich mit minimalem Fettgewebe. Die Bewegung dieses Gewebes bei intakter Blutversorgung, wie man es einen Lappen nennen würde, wurde daher als unpraktisch angesehen. Stattdessen wurde ihr ein Hauttransplantat aus dem Oberschenkel entnommen, um die fehlende Haut zu ersetzen. Da keine motorisierten Dermatome oder Hautentnahmemaschinen zur Verfügung standen, um eine dünne Hautschicht von ihrem Oberschenkel abzuschneiden, ähnlich wie bei einem Käsehobel (z. B. Abbildung 1), wurde stattdessen ein sehr scharfes chirurgisches Messer verwendet, um die äußere Hautschicht abzuschneiden, die das Transplantat sein sollte (d. h. Abbildung 2). In das Transplantat wurden Löcher gestochen (z. B. Abbildung 3), wodurch es auseinander gespreizt werden kann, um größere Oberflächenabmessungen zu erhalten. sondern auch, um den Abfluss von Blut aus der Wunde zu ermöglichen, so dass das Transplantat nicht vom Unterarm abgehoben wird, bevor neue Blutgefäße hineinwachsen können, um die notwendige dauerhafte Blutversorgung zu gewährleisten. Dieser Schritt wird als "Kuchenkruste" bezeichnet, analog zu dem, den ein Bäcker an der obersten Schicht der Kruste eines Kuchens vornimmt, damit der beim Backen entstehende Dampf durch die Löcher entweichen kann und die Kruste nicht in Stücke explodiert.
Das entnommene Hauttransplantat wurde an den Unterarm geheftet oder genäht, so dass es sich nicht bewegte. Als nächstes wurde ein sperriger Verband gelegt, der einige Tage lang anblieb, um Bewegungen zu verhindern, so dass das Transplantat an der festen Stelle kleben blieb. Die Gesamtzeit für die Entnahme und Platzierung des Hauttransplantats betrug etwa eine halbe Stunde ohne Blutverlust, so dass die Operation ambulant durchgeführt wurde, so dass sie bald danach nach Hause gehen konnte. Die Klammern werden gewöhnlich eine Woche später entfernt, solange das Transplantat eine rosa Farbe anzunehmen scheint, was bedeutet, dass die Durchblutung wieder hergestellt wird. Manchmal kann es mehrere Wochen dauern, bis dies vollständig geschieht, bis zu diesem Zeitpunkt kann das Transplantat gegriffen und leicht von der Empfängerstelle abgerissen werden, wenn man nicht aufpasst.
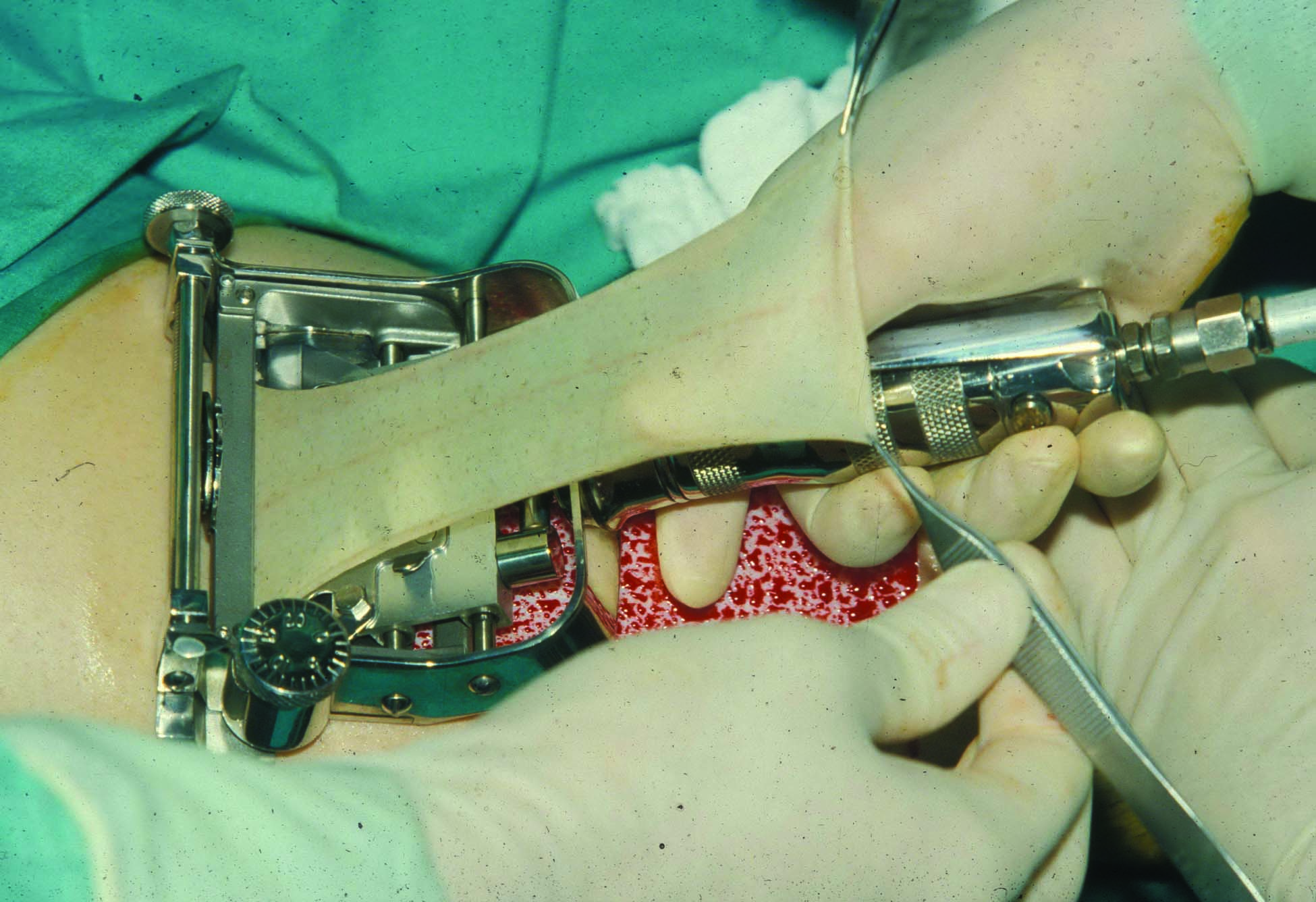
Abbildung 1. Das motorisierte braune Dermatom ermöglicht die schnelle Entnahme eines Hauttransplantats mit gespaltener Dicke und vorgegebener Dicke.
Plattenepithelkarzinom ist die zweithäufigste Art von Hautkrebs. 2 Basalzell-Hautkrebs ist 4-5 Mal häufiger, und die Anzahl dieser beiden, die jedes Jahr gefunden werden, übersteigt die Anzahl aller anderen Krebsarten zusammen. 1,3 kg
Es gibt viele Risikofaktoren für die Entstehung von Plattenepithel-Hautkrebs, die dem Basalzell-Hautkrebs ähnlich sind, wie z. B. helle Haut, Nutzung von Solarien, Alter über 40 und Genetik; Am häufigsten ist jedoch das Ausmaß der Sonneneinstrahlung, das oft zu einer sogenannten "aktinischen Keratose" führt, die als prämaligne Läsion gilt. 2,3 kg
Das charakteristischste Erscheinungsbild eines Plattenepithelkarzinoms ist eine leicht erhabene rosa Plaque, die oft schuppig ist und offene Wunden oder Geschwüre aufweisen kann (z. B. Abbildung 4). Zu den Hochrisikoläsionen gehören große oder tiefe Läsionen wie im vorliegenden Fall, schnell wachsende Läsionen oder wiederkehrende Läsionen, die aus irgendeinem Grund nachgewachsen sind. 1,2 Im Gegensatz zu Basalzell-Hautkrebsarten, bei denen ein geringes Risiko für Metastasen oder eine Ausbreitung vom Ursprung der Läsion weg besteht,3 haben Plattenepithelkarzinome mit hohem Risiko eine Metastasierungsrate von etwa 30 %, und selbst solche mit niedrigem Risiko haben eine Metastaseninzidenz von 2-6 %. 1,2 In diesem Fall ist der Tod ein mögliches Ergebnis, das für den Patienten Anreiz genug sein sollte, sich eine zusätzliche Operation zu wünschen, die erforderlich ist, um eine vollständige Tumorentfernung so schnell wie möglich zu gewährleisten. 4 Da in der Regel mehr Gewebe entnommen wird, als entnommen werden muss, um eine Heilung zu erzielen, ist in den meisten Fällen ein Hauttransplantat wie hier oder ein Lappen erforderlich, um die Heilung der Haut zu ermöglichen.
Eine einfache Möglichkeit, zusätzliche Haut zu erhalten, um eine Wunde zu bedecken, besteht darin, ein Hauttransplantat zu entnehmen und zu übertragen. Eine solche Verwendung ist in ägyptischen Hieroglyphen und sogar von der Kaste der Fliesenmacher in Indien vor Jahrhunderten gut dokumentiert. 5 Wenn die gesamte Haut von einem Bereich entfernt wird, der das Fett zurücklässt, wird dies als Hauttransplantation in voller Dicke bezeichnet. Dies gelingt am einfachsten mit einem chirurgischen Messer. Wenn stattdessen nur der äußere Teil der Haut abgetrennt wird, würde dies als Hauttransplantat mit gespaltener Dicke bezeichnet (z. B. Abbildung 2). Der Vorteil dieser Option ist, dass an der Spenderstelle so viel Haut verbleibt, dass sie sich selbst heilt. Hauttransplantate können von überall im Körper entnommen werden, aber ein unansehnlicher Defekt oder eine Narbe bleibt zurück, daher ist es am besten, eine unauffällige Stelle zu verwenden, die leicht zu verbergen ist, insbesondere durch Kleidung (z. B. Abbildung 5). Da ein Hauttransplantat nicht durchblutet ist, hängt sein Überleben von Nährstoffen ab, die von dort gewonnen werden, wo es platziert wird, und der selbst eine gute Blutversorgung aufweisen muss. Daher kann ein Hauttransplantat manchmal nicht verwendet werden, um beispielsweise freiliegenden Knochen zu bedecken, und stattdessen wäre ein Lappen mit Geweben mit eigener Blutversorgung vorzuziehen. Selbst wenn eine Hauttransplantation erfolgreich ist, führt sie zu einem suboptimalen Erscheinungsbild (z. B. Abbildung 6), das für einen Patienten verheerend sein kann, wenn es verwendet wird, um exponierte Bereiche wie das Gesicht zu bedecken.
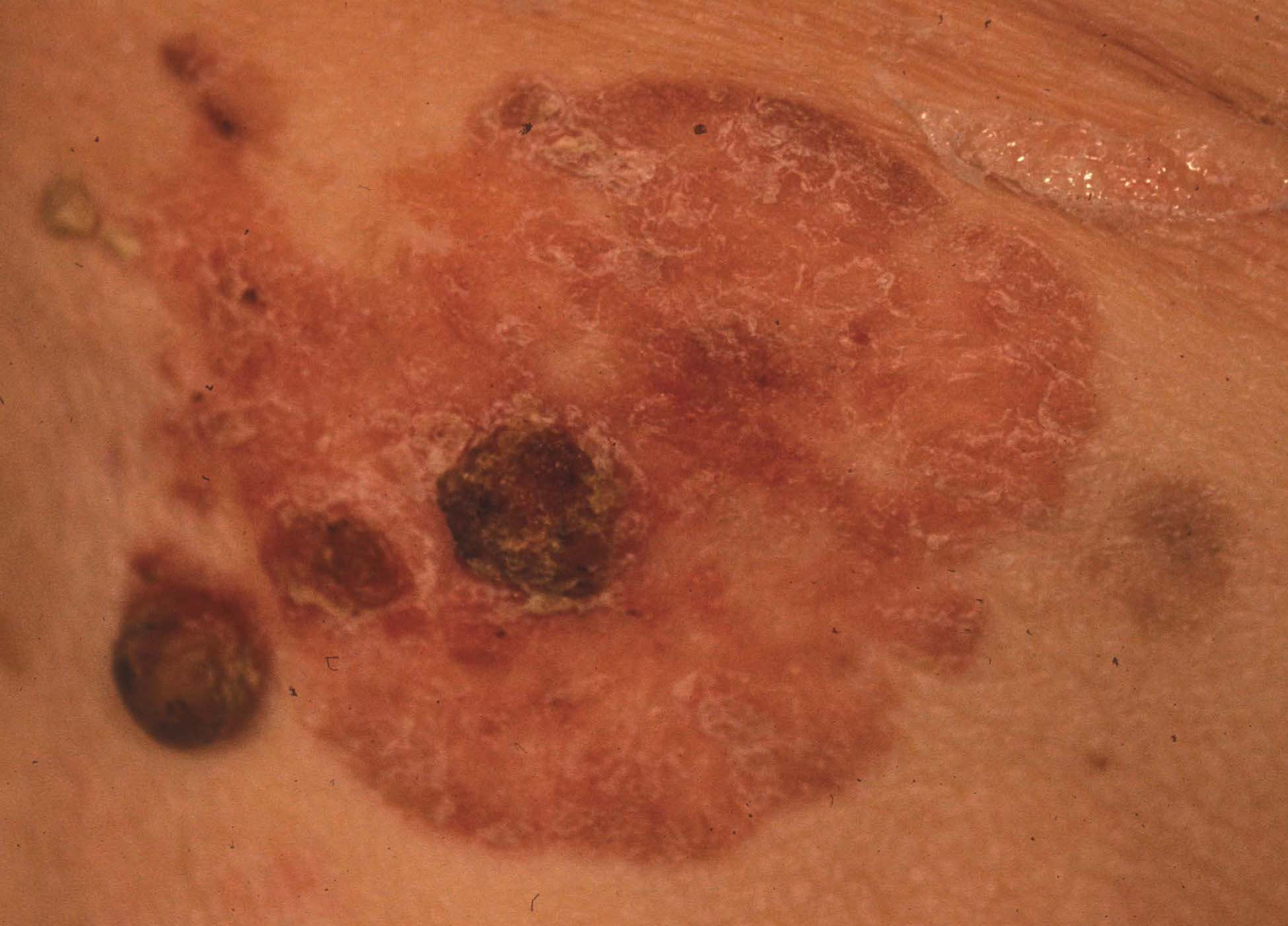
Abbildung 4. Häufiges Auftreten eines Plattenepithelkarzinoms als rosa Plaque mit einer schuppigen oder krustigen Oberfläche.
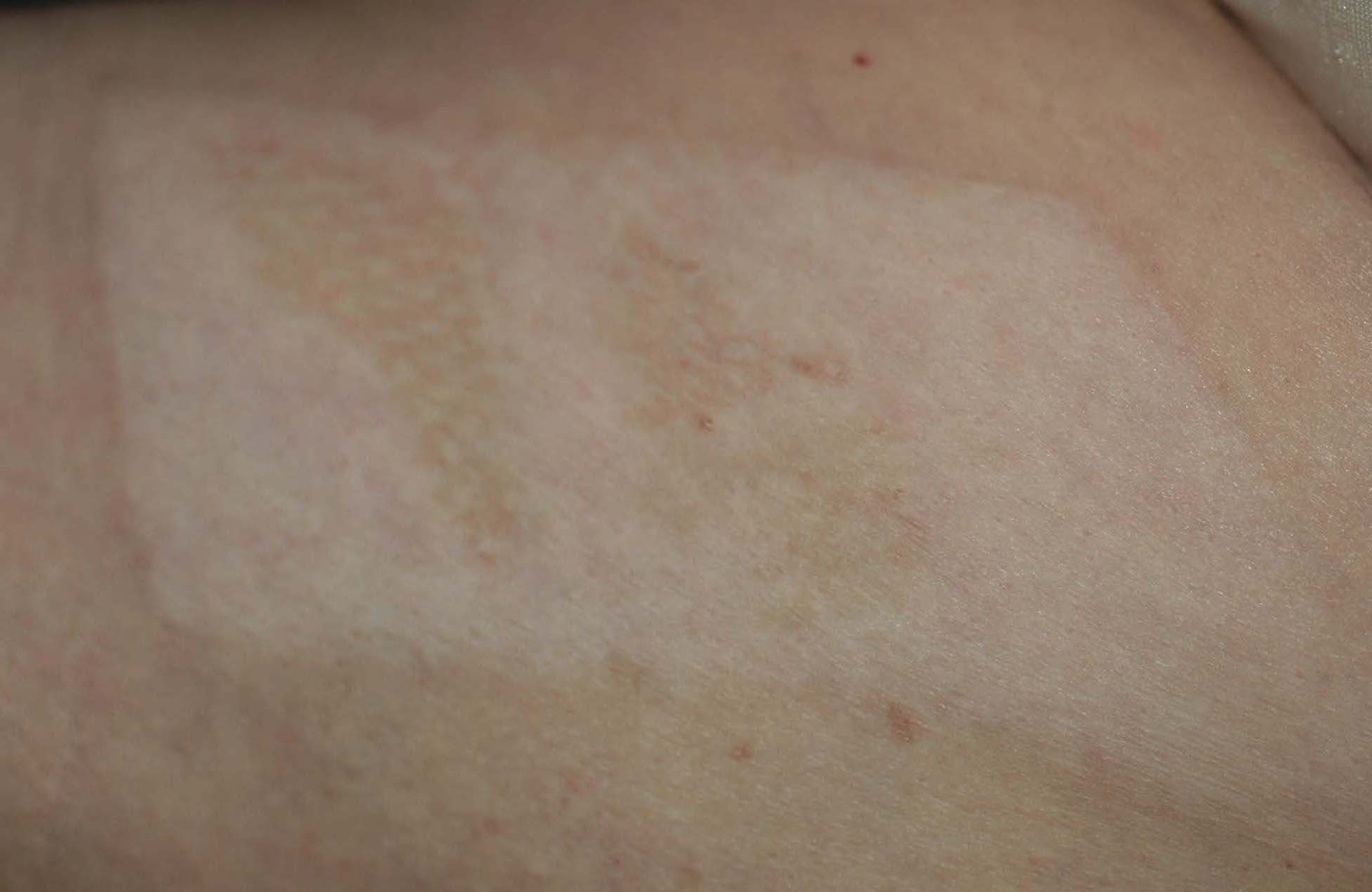
Abbildung 5. Umriss einer verheilten Spenderstelle des Oberschenkels mit gespaltener Hauttransplantat, an der die Stelle aufgrund der fehlenden Hautpigmentierung offensichtlich ist.
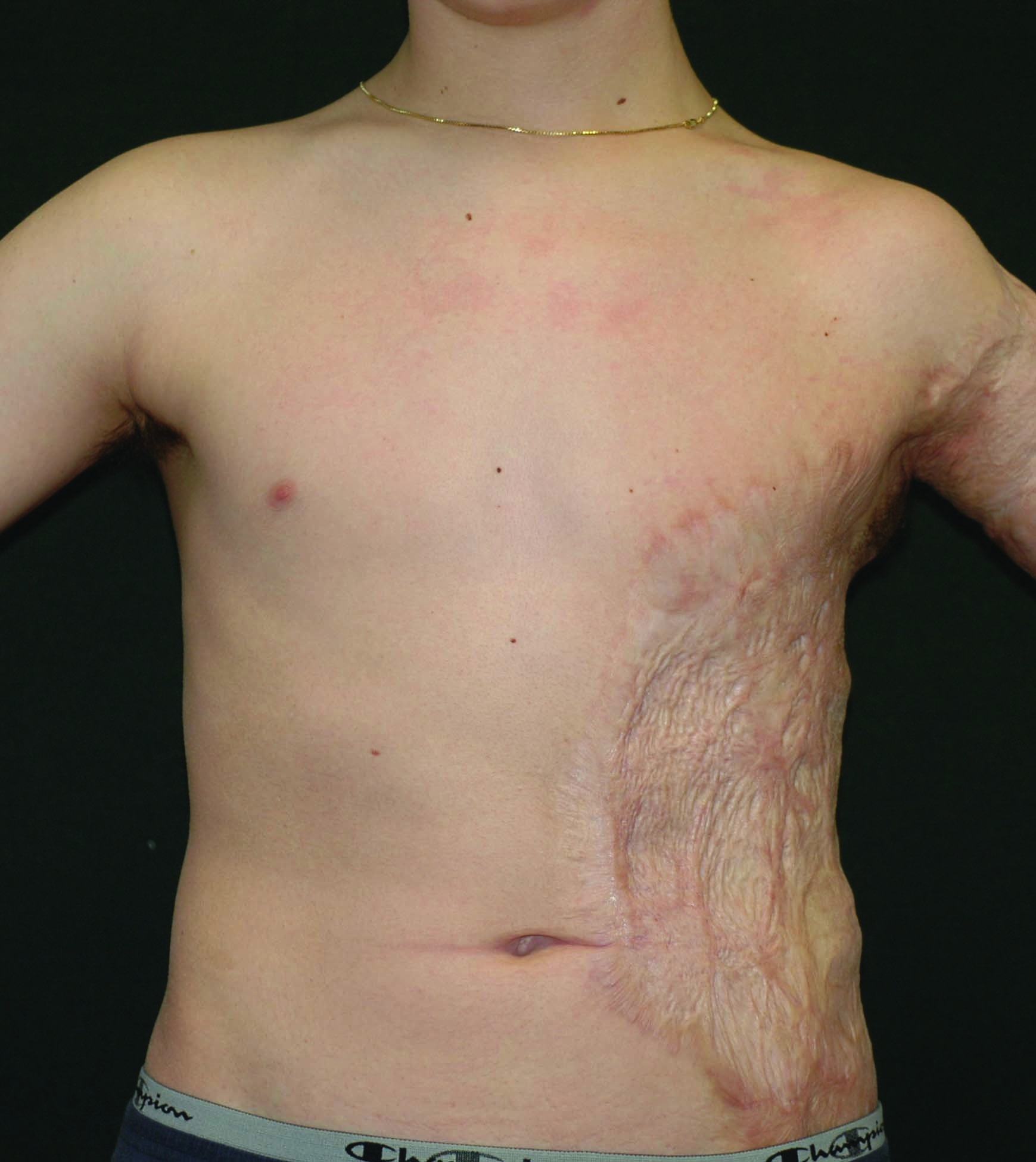
Abbildung 6. Geheilte Hauttransplantate der linken Flanke und der Achselhöhle eines jungen Mannes, der als Kind verbrannt worden war. Die Transplantate haben nicht nur eine dunklere Farbe, sondern auch eine unregelmäßige Kontur und Riffelung aufgrund erheblicher Narbenbildung innerhalb und zwischen den Transplantaten.
- Scharfe chirurgische Klingen mit speziellen Messergriffen für Hauttransplantate, wie z. B. einem Humby-Messer.
- Motorisiertes Dermatom für schnelles, präzises Schneiden von Hauttransplantaten.
- Schere oder Hautnetz, um Entlüftungslöcher für das Transplantat zu erstellen.
Nichts offenzulegen.
Der Patient, auf den sich dieser Videoartikel bezieht, hat seine Einverständniserklärung gegeben, gefilmt zu werden, und ist sich bewusst, dass Informationen und Bilder online veröffentlicht werden.
Kate Mertz, Chirurgische Technikerin aus Bowmanstown, Pennsylvania, war die erste Assistentin für alle Operationen.
Citations
-
Mendez BM, Thornton JF. Aktuelles Management von Basal- und Plattenepithelkarzinomen. Plast Reconstr Surg. September 2018; 142(3):373e-387e. doi:10.1097/PRS.000000000004696.
-
Rudolph R, Zelac DE. Plattenepithelkarzinom der Haut. Plast Reconstr Surg. November 2004; 114(6):82e-94e. doi:10.1097/01.prs.0000138243.45735.8a.
- Gulleth Y, Goldberg N, Silverman RP, Gastman BR. Was ist der beste chirurgische Spielraum für ein Basalzellkarzinom: eine Metaanalyse der Literatur. Plast Reconstr Surg. 2010; 126(4):1222-1231. doi:10.1097/PRS.0b013e3181ea450d.
- Eine Einführung in die mikrographische Mohs-Chirurgie. Amerikanische Gesellschaft für dermatologische Chirurgie.
Erhältlich bei: https://www.youtube.com/watch?v=W5Paup_-S4A&feature=youtu.be. 2017. -
Hallock GG, Morris SF. Hauttransplantate und lokale Lappen. Plast Reconstr Surg. Januar 2011; 127(1):5e-22e. doi:10.1097/PRS.0b013e3181fad46c.
Cite this article
Hallock GG. Exzision eines Plattenepithelkarzinoms aus dem rechten Unterarm mit einer gespaltenen Hauttransplantation aus dem Oberschenkel. J Med Insight. 2024; 2024(290.16). doi:10.24296/jomi/290.16.