प्राथमिक हाइपरपैराथायरायडिज्म और पैराथायरायड एडेनोमा के लिए स्थानीय ग्रीवा ब्लॉक संज्ञाहरण के तहत न्यूनतम इनवेसिव पैराथायरायडेक्टोमी
Main Text
Table of Contents
प्रीऑपरेटिव पैराथायराइड ट्यूमर की पहचान और इंट्राऑपरेटिव पैराथायरायड हार्मोन (पीटीएच) परख के उपयोग में सुधार दोनों के साथ, न्यूनतम इनवेसिव पैराथायरायडेक्टोमी (एमआईपी) अब प्राथमिक हाइपरपैराथायरायडिज्म (पीएचपीटी) वाले रोगियों में ऐतिहासिक रूप से और गर्भाशय ग्रीवा अन्वेषण दोनों की तुलना में अधिक बार किया जाता है। फिर भी, कई संस्थान क्षेत्रीय या स्थानीय संज्ञाहरण के तहत एमआईपी करने से परिचित नहीं हैं। हम स्थानीय गर्भाशय ग्रीवा ब्लॉक संज्ञाहरण के तहत इस तरह के एक ऑपरेशन को प्रस्तुत करते हैं।
प्राथमिक हाइपरपैराथायरायडिज्म (पीएचपीटी) वाले लगभग 85% रोगियों में एक एकल एडेनोमा होता है और एकल घाव की लकीर से ठीक हो जाता है। शेष रोगी डबल एडेनोमास (3-5%) या चार-ग्रंथि हाइपरप्लासिया (10-15%) प्रदर्शित करते हैं। 1 केंद्रित न्यूनतम इनवेसिव पैराथायरायडेक्टोमी (एमआईपी) अब क्षेत्रीय या स्थानीय संज्ञाहरण के तहत संभव है। एमआईपी आमतौर पर उच्च गुणवत्ता वाले सेस्टामिबी स्कैन, अल्ट्रासोनोग्राफी, या चार आयामी पैराथायराइड गणना टोमोग्राफी (4DCT) स्कैन के साथ प्रीऑपरेटिव पैराथायराइड स्थानीयकरण के बाद किया जाता है। एक तेजी से intraoperative पैराथायरायड हार्मोन (पीटीएच) परख एक पर्याप्त लकीर की पुष्टि करने के लिए नियोजित है।
रोगी जैव रासायनिक रूप से स्पष्ट प्राथमिक हाइपरपैराथायरायडिज्म के साथ एक 60 वर्षीय महिला है। उसे थायराइड नोड्यूल के लिए मूल्यांकन किया जा रहा था और इसके लिए काम करने पर उच्च रक्त और मूत्र कैल्शियम का स्तर पाया गया था। रोगी के लक्षणों में ऊरु गर्दन में -2.6 और काठ की रीढ़ में -2.3 के टी-स्कोर के साथ फ्रैंक ऑस्टियोपोरोसिस शामिल हैं। उसके पास नेफ्रोलिथियासिस या ओवरट न्यूरोकॉग्निटिव लक्षणों का कोई इतिहास नहीं है। कर्कशता, निगलने में कठिनाई या सांस लेने में कठिनाई की कोई शिकायत नहीं है। उसके पास गर्दन या चेहरे पर विकिरण का कोई इतिहास नहीं है।
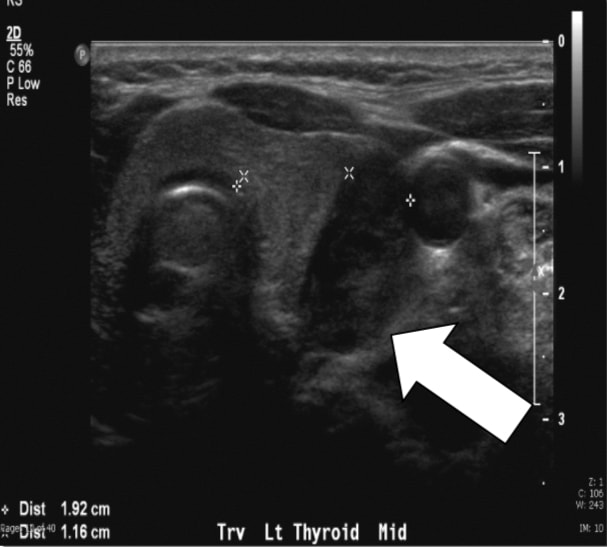
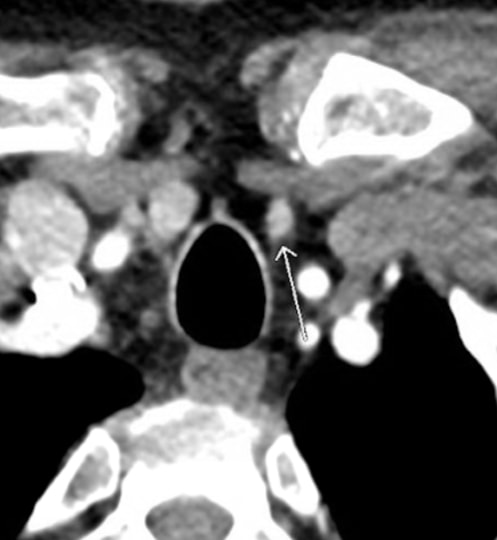
जैव रासायनिक मूल्यांकन 10.7 मिलीग्राम / डीएल (संदर्भ सीमा 8.8-10.2 मिलीग्राम / डीएल) के कुल सीरम कैल्शियम को दर्शाता है, 76-81 पीजी / एमएल (संदर्भ रेंज 10-65 पीजी / एमएल) के उन्नत पीटीएच स्तर, और 438 मिलीग्राम / 24 एच के 24 एच मूत्र कैल्शियम के साथ हाइपरकैल्सीयूरिया। एकल-फोटॉन उत्सर्जन गणना टोमोग्राफी (SPECT) के साथ अल्ट्रासाउंड और सेस्टामिबी दोनों के साथ प्रीऑपरेटिव इमेजिंग ने एक बाएं निचले पैराथायराइड घाव का सुझाव दिया।
पीएचपीटी वाले रोगियों में प्रीऑपरेटिव योजना के लिए एकल सबसे सटीक इमेजिंग तरीका पैराथायराइड 4डीसीटी है। पैराथायराइड 4DCT सीटी एंजियोग्राफी के समान है। 2 यह शब्द तीन आयामी सीटी स्कैनिंग से लिया गया है, जिसमें एक अतिरिक्त आयाम है जो समय के साथ कंट्रास्ट के छिड़काव में परिवर्तन का उल्लेख करता है। अति सुंदर-विस्तृत, मल्टीप्लेनर छवियां प्राप्त की जाती हैं जो सामान्य पैराथायराइड ग्रंथियों और गर्दन में अन्य संरचनाओं के लिए हाइपरफंक्शनिंग पैराथायरायड ग्रंथियों (जैसे, तेजी से अपटेक और वॉशआउट) की परफ्यूजन विशेषताओं में अंतर को बढ़ाती हैं। SPECT के साथ sestamibi की तुलना में, 4DCT काफी कम महंगा है लेकिन आयनीकरण विकिरण के लिए उच्च जोखिम के साथ जुड़ा हुआ है और इस प्रकार बच्चों और युवा वयस्कों में सावधानी से उपयोग किया जाना चाहिए। 3 इसके अलावा, अंतःशिरा विपरीत के उपयोग के कारण, गुर्दे की अपर्याप्तता वाले रोगियों के साथ-साथ सहवर्ती, अच्छी तरह से विभेदित थायराइड कार्सिनोमा वाले रोगियों में भी इससे बचा जाना चाहिए।
सबसे अधिक इस्तेमाल किया जाने वाला तरीका SPECT के साथ sestamibi रहता है, जो तीन आयामी स्थानीयकरण उत्पन्न करता है। सेस्टामिबी स्कैन की एक प्रमुख सीमा थायराइड नोड्यूल्स या अन्य चयापचय रूप से सक्रिय ऊतकों (जैसे लिम्फ नोड्स, थायराइड नोड्यूल्स और मेटास्टैटिक थायरॉयड कैंसर) का सह-अस्तित्व है जो पैराथायराइड एडेनोमा की नकल कर सकता है, जिससे झूठे-सकारात्मक परिणाम हो सकते हैं। SPECT के साथ Sestamibi विस्तृत शारीरिक चित्रण प्रदान नहीं करता है और केवल 25-45% मामलों में डबल एडेनोमा और मल्टीग्लैंडुलर हाइपरप्लासिया का पता लगा सकता है। 2
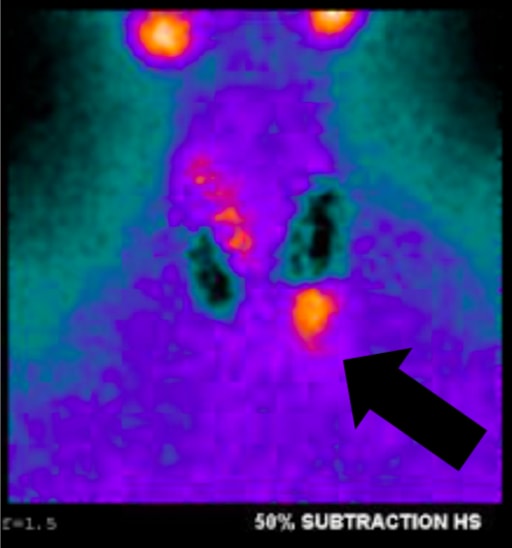 चित्र 1a, इस लेख के रोगी के SPECT के साथ Sestamibi. तीर बाईं निचली स्थिति में पैराथायरायड एडेनोमा को इंगित करता है।
चित्र 1a, इस लेख के रोगी के SPECT के साथ Sestamibi. तीर बाईं निचली स्थिति में पैराथायरायड एडेनोमा को इंगित करता है।हम नियमित रूप से अल्ट्रासाउंड करते हैं क्योंकि यह प्रभावी, noninvasive और सस्ती है। सीमाओं में ऑपरेटर निर्भरता और छवि mediastinal adenomas के लिए असमर्थता दोनों शामिल हैं क्योंकि यह गर्दन तक सीमित है। सामान्य पैराथायरायड ग्रंथि आमतौर पर सोनोग्राफिक रूप से कल्पना करने के लिए बहुत छोटी होती है, जबकि पीएचपीटी में देखे जाने वाले पैराथायरायड इज़ाफ़ा को अक्सर एक सजातीय हाइपोइकोइक एक्स्ट्राथायरायडल ओवोइड द्रव्यमान के रूप में पहचाना जाता है। पैराथायराइड एडेनोमा आमतौर पर संवहनी होते हैं, और एक धमनी शाखा को अक्सर घाव के बेहतर या अवर ध्रुव का पालन किया जा सकता है। अपने आप में, अल्ट्रासाउंड में लगभग 50-75% सच्ची-सकारात्मक दर होती है, जिसमें आमतौर पर बड़ी ग्रंथियों के लिए बेहतर दर होती है। 2
इस रोगी को एंडोक्रिनोलॉजिस्ट द्वारा सकारात्मक इमेजिंग के बाद संदर्भित किया गया था (SPECT के साथ अल्ट्रासाउंड और सेस्टामिबी दोनों ने बाएं निचले पैराथायराइड घाव का सुझाव दिया था)। ऐसे परिदृश्य में, मैं रोगी को 4DCT स्कैन के अधीन नहीं करूंगा।
अनुपचारित पीएचपीटी के प्राकृतिक इतिहास का विस्तार से अध्ययन किया गया है और इसमें बिगड़ती हड्डी और गुर्दे, न्यूरोकॉग्निटिव और कार्डियोवैस्कुलर कार्य शामिल हैं, जो सभी लेख के दायरे से परे हैं। 4
सर्जरी के अलावा पीएचपीटी के लिए कोई अन्य उपचारात्मक उपचार नहीं है। हालांकि, सीरम कैल्शियम को अस्थायी रूप से कम करने के लिए औषधीय रूप से किया जा सकता है। 4
एमआईपी के लिए संकेत पारंपरिक गर्भाशय ग्रीवा की खोज के लिए उन लोगों के समान हैं: रोगसूचक रोगियों या स्पर्शोन्मुख पीएचपीटी वाले लोग सबसे हाल ही में राष्ट्रीय स्वास्थ्य संस्थान (एनआईएच) आम सहमति बैठक द्वारा स्थापित मानदंडों को पूरा करते हैं। 4 इसके अलावा, सर्जरी के अधिक उदार उपयोग का समर्थन करने के लिए अब महत्वपूर्ण डेटा हैं क्योंकि बीमारी कई "गैर-शास्त्रीय" रुग्णताओं से जुड़ी हुई है, जिनमें से कुछ पोस्टऑपरेटिव रूप से सुधार करने लगते हैं। 4 इनमें न्यूरोकॉग्निटिव हानि और हृदय संबंधी असामान्यताएं शामिल हैं।
पीएचपीटी के लिए एकतरफा सर्जरी की पहली बार 1975 में वकालत की गई थी, और जिस पक्ष का पता लगाया जाना था, उसे धड़कन, एसोफेजेल इमेजिंग, वेनोग्राफी या धमनीविज्ञान के आधार पर चुना गया था। 5 एमआईपी की सफलता की पुष्टि इलाज और जटिलता दरों के सबूतों से की गई है जो कम से कम पारंपरिक द्विपक्षीय अन्वेषण द्वारा प्राप्त किए गए लोगों के रूप में अच्छी हैं। 6 एमआईपी की जटिलता दर मानक गर्भाशय ग्रीवा दृष्टिकोण की तुलना में समान या कम है। 7 आवर्तक स्वरयंत्र तंत्रिका चोट 0.5-1.0% मामलों में हो सकती है। 6 स्थायी हाइपोपैराथायरायडिज्म का खतरा अनुपस्थित है यदि एक ग्रंथि का पता लगाया जाता है और हटा दिया जाता है, लेकिन मल्टीग्लैंडुलर रोग के लिए उप-कुल पैराथायरायडेक्टोमी से गुजरने वाले रोगियों में हमेशा चिंता का विषय होता है।
वर्तमान रोगी ने अपने पीएचपीटी के जैव रासायनिक इलाज का प्रदर्शन किया और कोई जटिलता नहीं थी।
मैं मॉनिटर एनेस्थीसिया देखभाल (मैक) के साथ स्थानीय और क्षेत्रीय ब्लॉक संज्ञाहरण पसंद करता हूं क्योंकि सामान्य संज्ञाहरण के विपरीत या तो एंडोट्रेचियल ट्यूब (ईटीटी) या लैरिंजियल मास्क वायुमार्ग (एलएमए) का उपयोग करके। क्षेत्रीय ब्लॉक ऑपरेटिंग रूम में सर्जन द्वारा किया जाता है, और अंतःशिरा पूरकता एनेस्थेसियोलॉजिस्ट द्वारा निर्देशित की जाती है। अधिकांश रोगियों में, 1% लिडोकेन जिसमें 1: 100,000 एपिनेफ्रीन होता है, का उपयोग किया जाता है और आवश्यकतानुसार ऑपरेशन के दौरान जोड़ा जाता है। इंट्रावैस्कुलर प्रशासन से बचने के लिए संवेदनाहारी देने से पहले एस्पिरेट करने का ध्यान रखा जाता है। प्रशासित लिडोकेन की कुल संचयी मात्रा आमतौर पर 18-25 मिलीलीटर होती है। अंतःशिरा बेहोश करने की क्रिया का उपयोग रोगी की चिंता को कम करने के लिए किया जाता है, जबकि एक जागृत, जागरूक रोगी को बनाए रखता है जो फोनेट कर सकता है। 1
क्षेत्रीय संज्ञाहरण सामान्य संज्ञाहरण से जुड़ी जटिलताओं से बचा जाता है, जैसे कि मतली और उल्टी। एंडोट्रेचियल इंटुबैषेण से बचना फायदेमंद है क्योंकि यह 5% रोगियों में मुखर कॉर्ड परिवर्तन का कारण बनने की सूचना दी गई है। 6, 8 इसके अलावा, एक सचेत रोगी की खोज बेहतर और आवर्तक स्वरयंत्र तंत्रिका कार्यों के इंट्राऑपरेटिव मूल्यांकन की अनुमति देती है क्योंकि रोगी प्रक्रिया के दौरान मुखर हो सकता है।
कोई प्रीपेरेटिव इमेजिंग पद्धति एक अच्छी तरह से प्रशिक्षित, विचारशील पैराथायराइड सर्जन की आवश्यकता को प्रतिस्थापित नहीं करेगी। 9 एमआईपी करने वाले सर्जनों को पैराथायरायड ग्रंथियों के भ्रूण विज्ञान और शरीर रचना विज्ञान को समझना चाहिए। पैराथायरायड ग्रंथियों की ग्रीवा गर्दन में भ्रूण विकास और वंश एक अत्यधिक चर शरीर रचना विज्ञान की ओर जाता है। एक्टोपिक पैराथायराइड ऊतक आमतौर पर थायरॉयड, थाइमस, मीडियास्टिनम, कैरोटिड म्यान और ट्रेकिओसोफेगल नाली के भीतर सामना किया जाता है। अनिर्धारित ग्रंथियों को कैरोटिड विभाजन के साथ या स्वरयंत्र के साथ स्थित किया जा सकता है।
पैराथायराइड एडेनोमा के स्थानीयकृत होने के बाद एमआईपी तकनीक को व्यक्तिगत किया जाता है। आमतौर पर, एक 2.5-3.5-सेमी संक्षिप्त कोचर चीरा बनाया जाता है, जिसके बाद सीमित सबप्लेटिस्मल फ्लैप का निर्माण होता है और माध्यिका रैफे का उद्घाटन होता है। थायराइड ग्रंथि को तब एंटेरोमेडियल रूप से जुटाया जाता है। पैराथायराइड एडेनोमा को तब पहचाना जाता है, जो प्रीऑपरेटिव इमेजिंग द्वारा सहायता प्राप्त होता है। इसके कैप्सूल के टूटने से बचने के लिए पैराथायरायड एडेनोमा को धीरे से संभालना महत्वपूर्ण है, जो पैराथायरायड ट्यूमर कोशिकाओं को फैला सकता है। यदि पैराथायराइड ग्रंथि को समझा जाता है, तो वसा पैड द्वारा पैराथायराइड को संभालना बेहतर होता है जो अक्सर ग्रंथि या इसके अंत-धमनी रक्त की आपूर्ति के चारों ओर फैलता है। अंत-धमनी रक्त की आपूर्ति क्लिप या रेशम संबंधों का उपयोग करके लिगेट की जाती है। पैराथायराइड एडेनोमा के उच्छेदन से पहले, आवर्तक स्वरयंत्र तंत्रिका संरक्षित है। पैराथायराइड सर्जरी एक सावधानीपूर्वक प्रक्रिया है और ऑपरेटिव अनुभव पुनरावृत्ति और दृढ़ता की दरों के साथ-साथ जटिलताओं के साथ-साथ सहसंबंधित है। 1 प्रक्रिया को इंट्राऑपरेटिव पीटीएच मापद्वारा निर्देशित किया जाता है।
इंट्राऑपरेटिव पीटीएच मापन नियमित रूप से नियोजित किया जाता है। पीटीएच का परिसंचारी आधा जीवन 3.5-4.0 मिनट है, और इस प्रकार पीटीएच स्तर सर्जरी से पहले और ट्यूमर निष्कर्षण के 5 और 10 मिनट बाद प्राप्त किए जाते हैं। हाइपरफंक्शनिंग पैराथायराइड एडेनोमा को हटाने के बाद 5 या 10 मिनट के भीतर पीटीएच के स्तर में गिरावट (>50%) होनी चाहिए क्योंकि शेष सामान्य पैराथायराइड ग्रंथियां पीटीएच का एकमात्र स्रोत हैं। यदि यह मामला है, तो रोगी को कोई अतिरिक्त अन्वेषण की आवश्यकता नहीं है। परिधीय शिरापरक पीटीएच स्तर की पर्याप्त रूप से गिरावट की विफलता शेष हाइपरफंक्शनिंग पैराथायराइड ऊतक का सुझाव देती है, और अतिरिक्त सर्जरी या तो क्षेत्रीय या सामान्य संज्ञाहरण के तहत इंगित की जाती है। पैराथायरायड लकीर की पूर्णता की पुष्टि करने के लिए एक मूल्यवान सहायक होने के अलावा, तेजी से पीटीएच परख पीएचपीटी के उपचार में अन्य पहलुओं के लिए एक उपयोगी सहायक है। हम नियमित रूप से पीटीएच को मापने के लिए पैराथायरायड सर्जरी के दौरान उत्पादित ऊतक की पूर्व विवो ठीक सुई आकांक्षाओं का प्रदर्शन करते हैं। एक सकारात्मक एस्पिरेट 1,000 पीजी / एमएल से अधिक पीटीएच स्तरों का प्रदर्शन करेगा। इसने ज्यादातर मामलों में जमे हुए अनुभाग विश्लेषण की आवश्यकता को समाप्त कर दिया है। यद्यपि हम intraoperative पीटीएच परख पर भारी भरोसा करते हैं, यह नैदानिक निर्णय की जगह नहीं है, और परख इस संदर्भ में व्याख्या की जानी चाहिए. 1
पैथोलॉजी ने एक बढ़े हुए (1.8 सेमी) और सेलुलर पैराथायरायड ग्रंथि का वजन 507 मिलीग्राम (सामान्य लगभग 30-40 मिलीग्राम) का पता लगाया। सर्जरी के आठ दिनों के बाद की यात्रा में, रोगी का कुल सीरम कैल्शियम 9.5 मिलीग्राम / डीएल (संदर्भ सीमा 8.8-10.2 मिलीग्राम / डीएल) पर सामान्य था, और उसके पास 32 पीजी / एमएल (संदर्भ रेंज 10-65 पीजी / एमएल) का सामान्य पीटीएच स्तर था। उसका मुखर कॉर्ड फ़ंक्शन भी सामान्य था।
किसी विशेष उपकरण का उपयोग नहीं किया गया था।
खुलासा करने के लिए कुछ भी नहीं है।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माने के लिए अपनी सूचित सहमति दी है और उसे पता है कि जानकारी और छवियों को ऑनलाइन प्रकाशित किया जाएगा।
References
- कार्लिंग टी, Udelsman आर पैराथायरायडेक्टोमी के लिए केंद्रित दृष्टिकोण. विश्व जे Surg. 2008;32(7):1512-1517. doi:10.1007/s00268-008-9567-z.
- Starker LF, महाजन A, Björklund P, Sze G, Udelsman R, Carling T. 4D पैराथायरायड सीटी डे नोवो प्राथमिक hyperparathyroidism के साथ रोगियों के लिए प्रारंभिक स्थानीयकरण अध्ययन के रूप में। Ann Surg Oncol. 2011;18(6):1723-1728. doi:10.1245/s10434-010-1507-0.
- महाजन ए, स्टारकर एलएफ, घिटा एम, यूडेल्समैन आर, ब्रिंक जेए, कार्लिंग टी पैराथायरायड चार आयामी गणना टोमोग्राफी: प्राथमिक हाइपरपैराथायरायडिज्म में पैराथायरायड ट्यूमर के प्रीऑपरेटिव स्थानीयकरण के दौरान विकिरण खुराक जोखिम का मूल्यांकन। विश्व जे Surg. 2012;36(6):1335-1339. doi:10.1007/s00268-011-1365-3.
- बिलेज़िकियन जेपी, ब्रांडी एमएल, ईस्टेल आर, एट अल। स्पर्शोन्मुख प्राथमिक hyperparathyroidism के प्रबंधन के लिए दिशानिर्देश: चौथी अंतर्राष्ट्रीय कार्यशाला से सारांश बयान। जे क्लीन एंडोक्रिनोल मेटाब। 2014;99(10):3561-3569. doi:10.1210/jc.2014-1413.
- रोथ एसआई, वांग सीए, पॉट्स जेटी जूनियर। प्राथमिक hyperparathyroidism के लिए टीम दृष्टिकोण. हम पैथोल । 1975;6(6):645-648. doi:10.1016/S0046-8177(75)80073-6.
- Udelsman R, Lin Z, Donovan P. प्राथमिक hyperparathyroidism के साथ लगातार 1650 रोगियों के आधार पर न्यूनतम इनवेसिव पैराथायरायडेक्टोमी की श्रेष्ठता। एन Surg. 2011;253(3):585-591. doi:10.1097/SLA.0b013e318208fed9.
- Bergenfelz A, Lindblom P, Tibblin S, Westerdahl J. Primary hyperparathyroidism के लिए द्विपक्षीय गर्दन की खोज बनाम एकतरफा: एक संभावित यादृच्छिक नियंत्रित परीक्षण। एन Surg. 2002;236(5):543-551. doi:10.1097/01.SLA.0000032949.36504.C3.
- Kark AE, Kissin MW, Auerbach R, Meikle M. Thyroidectomy के बाद आवाज में परिवर्तन: बाहरी स्वरयंत्र तंत्रिका की भूमिका। बीआर जे मेड (क्लीन रेस एड)। 1984;289(6456):1412-1415. doi:10.1136/bmj.289.6456.1412.
- Stålberg P, Carling T. पारिवारिक पैराथायरायड ट्यूमर: निदान और प्रबंधन। विश्व जे Surg. 2009;33(11):2234-2243. doi:10.1007/s00268-009-9924-6.
Cite this article
प्राथमिक हाइपरपैराथायरायडिज्म और पैराथायरायड एडेनोमा के लिए स्थानीय ग्रीवा ब्लॉक संज्ञाहरण के तहत मिनिमली इनवेसिव पैराथायरायडेक्टोमी। जे मेड इनसाइट। 2022;2022(225). दोई: 10.24296/