Laser Stapedotomie voor Otosclerose
Main Text
Table of Contents
Otosclerose kan leiden tot progressief conductief gehoorverlies, wat de kwaliteit van leven aanzienlijk beïnvloedt. Voor patiënten die voor een operatie kiezen, is het trommelvlies verhoogd en wordt de ruimte in het middenoor verkend. Als de chirurg bevestigt dat de stapes in het ovale venster zijn gefixeerd, kan een stapedotomie of stapedectomie worden uitgevoerd. Bij de stapedotomie verwijdert de chirurg de stapes-bovenbouw, creëert een fenestratie in de voetplaat en plaatst een prothese van de incus via de fenestratie in de vestibule. In dit geval was de patiënt in staat om bijna al het gehoor terug te krijgen dat verloren was gegaan als gevolg van stapesfixatie.
Typisch voor de meeste patiënten met otosclerose, presenteerde onze patiënt zich gedurende vele jaren met geleidelijk progressief gehoorverlies. De patiënt ontkende een significante otologische geschiedenis zoals oorchirurgie, oorinfecties, trauma, blootstelling aan lawaai of ototoxische medicijnen. De moeder van de patiënt had gehoorverlies in haar late 40s en gebruikte een hoortoestel.
Bij lichamelijk onderzoek zagen de uitwendige oren van de patiënt er normaal uit. De uitwendige gehoorgangen waren normaal. De trommelvliesmembranen waren helder, zonder terugtrekking of bewijs van ontsteking of effusie van het middenoor. Er was geen bewijs van "Schwartze-teken", een roze kleuring van het voorgebergte die wijst op actieve otosclerose. Er werd een stemvorkonderzoek (512 Hz) uitgevoerd, waarbij een botgeleiding werd aangetoond die groter was dan de luchtgeleiding in het linkeroor (negatieve spoeling). Er werd een Weber-test uitgevoerd, met lateralisatie naar het linkeroor, die een conductief gehoorverlies bevestigde. Bij 512 Hz wijst dit op minimaal een lucht-been-spleet van 25 dB. Negatieve Rinne-tests bij 256 Hz en 1024 Hz impliceren lucht-bot-gap niveaus van respectievelijk 15 dB en 35 dB.
Het audiogram van de patiënt toonde een geleidend gehoorverlies over alle frequenties. Gehoorverlies begint meestal in de lagere frequenties en ontwikkelt zich naar hogere frequenties naarmate de fixatie wijdverspreider wordt.
Er was een "Carhart-inkeping" op de 2000-Hz-frequentie (figuur 1). Dit is een mechanisch artefact van testen, geen echt perceptief gehoorverlies. De normale ossiculaire resonantie bij de mens is ongeveer 2000 Hz, die wordt aangetast door stapesfixatie.
Akoestische reflexen zijn ook een belangrijk onderdeel van workup. Als de stapes wordt beïnvloed door otosclerose, zullen overeenkomstige reflexen verminderd of afwezig zijn in het aangetaste oor. Tympanometrie kan ook een verminderde (As) piek laten zien als gevolg van verminderde naleving.
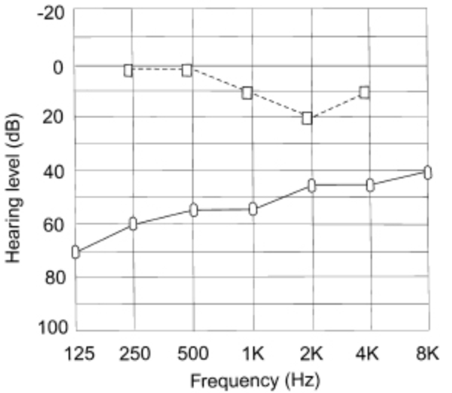
Figuur 1. Typisch audiogram van een patiënt met otosclerose. Het Carhart-effect wordt aangetoond bij 2000 Hz.
De meerderheid van de patiënten ervaart merkbaar gehoorverlies in het 4e levensdecennium, maar kan zich presenteren met symptomen voor of na deze tijd. Gezien de heterogeniteit van het ziekteproces blijft het voorspellen van de progressie en het eindpunt van het gehoorverlies moeilijk, vooral in gevallen van cochleaire otosclerose.
Patiënten kunnen ervoor kiezen om hun gehoorverlies te observeren, omgevingsgeluiden te versterken met hoortoestellen of een chirurgische ingreep te ondergaan. Patiënten met slechte scores voor spraakdiscriminatie preoperatief hebben waarschijnlijk minder baat bij een operatie en moeten als zodanig worden begeleid.
In dit geval had het gehoorverlies van de patiënt een aanzienlijke invloed op haar kwaliteit van leven. Ze wilde geen hoortoestellen dragen en koos ervoor om een operatie te ondergaan.
Patiënten met actieve middenoorontstekingen of trommelvliesperforaties mogen geen stapedotomie ondergaan.
Stapedotomie kan worden uitgevoerd onder algemene of lokale anesthesie. Dit kan worden bepaald op basis van de gezondheidstoestand van de patiënt en de voorkeur van de patiënt. Uitvoering van stapedotomie onder lokale anesthesie biedt het voordeel van het detecteren van het begin van vestibulaire symptomen.
De patiënt wordt in rugligging geplaatst met het hoofd weggedraaid van de operatieve kant. Het bed is 180 graden gedraaid zodat de chirurg en assistent ongehinderd door de anesthesiologische opstelling kunnen werken.
Gezien de nabijheid van de gezichtszenuw tot het ovale venster, voeren de auteurs stapedotomieprocedures uit met bimodale gezichtszenuwbewakingselektroden, geplaatst in de ipsilaterale orbicularis oculi- en orisspieren.
De gehoorgang, het oor en een ruimte ongeveer 10 cm voorbij de oorschelp worden voorbereid met Betadine-oplossing. De patiënt wordt dan op standaardwijze gedrapeerd. Een injectie van lokaal anestheticum met epinefrine kan onder de microscoop worden uitgevoerd voordat de patiënt wordt voorbereid om meer tijd te laten verstrijken voordat de procedure wordt gestart.
Na het voorbereiden en draperen van het oor wordt het kanaal onder de operatieve microscoop onderzocht. Het kanaal wordt geïrrigeerd van de prep-oplossing met zorg om de huid van de uitwendige gehoorgang niet te verwonden. Er zijn meerdere incisies die kunnen worden gebruikt voor de tympanomeatale flap.
- Type 1: Er wordt een kromlijnige incisie gemaakt vanaf 3 mm zijdelings aan de annulus op de 6 uur positie. Deze wordt posterieur gebogen tot een afstand van ongeveer 7 mm lateraal tot de annulus en vervolgens superieur tot de 12 uur positie ongeveer 4 mm lateraal ten opzichte van de annulus.
- Type 2: Een rechte incisie wordt gemaakt vanaf de 6 uur positie van de annulus tot 6-7 mm zijdelings. Een tweede rechte incisie wordt gemaakt vanaf de 12 uur positie van de annulus naar een vergelijkbare afstand lateraal, en de twee incisies worden dan verbonden. </p>
Ongeacht de methode voor de tympanomeatale flap, is er een balans van "te kort" versus "te lang". Als de flap te lang is, wordt deze obstructief en remt de voorste visualisatie. Als het te kort is, kan het de ruimte in het middenoor niet bedekken nadat het scutum is verwijderd.
De tympanomeatale flap wordt mediaal verhoogd met zorg om de flap niet te scheuren. Wanneer de annulus wordt bereikt, wordt deze verhoogd van de sulcus in het posteroinferieure kwadrant. Het is inferieur verhoogd aan de 6 uur positie. Er zijn verschillende kleine bloedvaten in dit gebied en een stuk gelschuim met epinefrine kan worden toegepast voor hemostase en om de flap verhoogd te houden. De annulus is superieur verhoogd en de nervus chorda tympani wordt geïdentificeerd. Dit moet atraumatisch worden gescheiden van de annulus en het trommelvlies, waarbij wordt voorkomen dat de zenuw wordt uitgerekt, omdat dit kan leiden tot dysgeusie. De ossiculaire keten moet worden gepalpeerd om fixatie van de malleus of de incus uit te sluiten en om de fixatie van de stapes te bevestigen. Typisch, stapes fixatie zal resulteren in een hypermobiele incudostapediaal (IS) gewricht. Het ronde venster moet ook worden onderzocht om er zeker van te zijn dat er geen vernietiging heeft plaatsgevonden.
Meestal moet het scutum worden verwijderd om visualisatie en toegang tot het IS-gewricht en het stapes / ovaal venster te bieden. Dit kan worden bereikt met de curette of de boor. Vervolgens wordt het IS-gewricht gescheiden. Dit moet worden gedaan in een posterieure naar anterieure richting, waardoor de stapediale pees tijdens de scheiding tegen-tractie kan bieden. Bij scheiding kan de pees scherp of met de laser worden verdeeld. De achterste crus van de nieten worden vervolgens met de laser meestal in de buurt van de voetplaat verdeeld om een lang overblijfsel te voorkomen, dat littekens aan de prothese zou kunnen veroorzaken. De nieten worden voorzichtig naar beneden gebroken met een rosennaald en de nietjes worden verwijderd. Met de voetplaat in het zicht wordt de afstand van de voetplaat tot het lange proces van de incus gemeten om de juiste protheselengte te bepalen. Vervolgens maken we een rozetpatroon met behulp van de laser op een instelling van 500 mW. Hierdoor kan de boor van 0,7 mm of seriële dilatatie met handboren de voetplaat en het ovale venster openen. We plaatsen dit op de kruising van de achterste 1/3 en voorste 2/3 van de voetplaat om de kans op letsel aan de vestibulaire organen te verminderen. De prothese wordt vervolgens over de incus en binnen de stapedotomie geplaatst. Palpatie van de ossiculaire keten moet de beweging van de prothese binnen de stapedotomie bevestigen. In sommige gevallen kan een kleine hoeveelheid irrigatie in de ronde raamnis worden geplaatst en kan een reflex worden waargenomen. Een bloedpleister of een kleine hoeveelheid zacht weefsel kan rond het distale uiteinde van de prothese worden geplaatst. De tympanomeatale flap wordt teruggebracht naar zijn positie.
De tympanomeatale flap wordt weer op zijn plaats gelegd, zodat de annulus in de groef zit. Ofwel een dunne laag zalf, of verschillende kleine stroken Gelfoam met Ciprodex-oplossing kunnen over de incisielijnen worden geplaatst.
Een watje en pleister worden op het buitenoor geplaatst. Een Glasscock/mastoïde verband is niet nodig.
Het oor kan bij de operatie (gedeeltelijk of volledig) worden gevuld met zalf of gelschuim, waardoor er tijd nodig is om op te lossen of te worden verwijderd. Meestal worden druppels (ofloxacine 0,3% otische oplossing, Ciprodex 0,3% / 0,1% otische oplossing) voorgeschreven en patiënten worden geïnstrueerd om 3-5 druppels een of twee keer per dag gedurende 1-3 weken toe te passen. Patiënten mogen gedurende ten minste 4 weken na de operatie geen water in het oor laten komen totdat volledige genezing is bevestigd bij een vervolgafspraak. Dit wordt bereikt door een watje te bedekken met vaseline en het tijdens het douchen in de meatus te plaatsen. Ze mogen gedurende deze tijd niet onderdompelen in een bad of zwembad. Patiënten moeten ook aanzienlijke overbelasting of restrictief niezen/hoesten vermijden. Een ontlastingsverzachter kan helpen bij de stoelgang, en als de patiënt moet niezen of hoesten, moet hij dit doen met zijn mond open in plaats van het te verstikken. Follow-up vindt meestal plaats na 3-4 weken om ervoor te zorgen dat alles geneest en dat er geen infectie is. Een audiogram wordt dan 3 maanden na de operatie uitgevoerd. Als een patiënt postoperatief significante duizeligheid of misselijkheid ervaart, kunnen ze agressieve anti-emetica krijgen (Phenergan PR is vrij effectief). Als duizeligheid invaliderend is, kan een korte kuur met steroïden worden voorgeschreven. Dit lost meestal binnen 24-48 uur op.
- Standaard microscopische oorschelpinstrumenten.
- Laser: De selectie van het lasertype is afhankelijk van zowel de voorkeuren van de chirurg als de instelling. De kooldioxide- of iridiumlasers zijn beide effectief.
- Boor: Als de voetplaat of het scutum moet worden geboord, kan dit worden bereikt met boren van klein kaliber (0,6-0,8 mm) die zijn ingesteld op een lager toerental (8.000-10.000).
- Prothese: Een breed scala aan prothesen is beschikbaar voor gebruik, meestal gedicteerd door de voorkeur van de chirurg.
Auteur C. Scott Brown werkt ook als redacteur van de sectie Otolaryngologie van het Journal of Medical Insight.
De patiënt waarnaar in dit videoartikel wordt verwezen, heeft zijn geïnformeerde toestemming gegeven om te worden gefilmd en is zich ervan bewust dat informatie en afbeeldingen online zullen worden gepubliceerd.
References
- De Souza CE, Kirtane MV. Otosclerose. Otorhinolaryngologie – Hoofd-halschirurgie serie otologie en neurotologie. Noida, Uttar Pradesh, India: Thieme; 2013:204-226.
- Harrell RW. Pure toonevaluatie. Handboek klinische audiologie. 5e ed. Philadelphia, PA: Lippincott Williams en Wilkins; 2001:71-87.
Cite this article
Brown CS, Cunningham III CD. Laser stapedotomie voor otosclerose. J Med Inzicht. 2023;2023(189). DOI:10.24296/Jomi/189.


