ओटोस्क्लेरोसिस के लिए लेजर स्टैपेडोटॉमी
Main Text
Table of Contents
ओटोस्क्लेरोसिस प्रगतिशील प्रवाहकीय सुनवाई हानि का कारण बन सकता है, जिससे जीवन की गुणवत्ता काफी प्रभावित हो सकती है। सर्जरी चुनने वाले रोगियों के लिए, टाइम्पैनिक झिल्ली को ऊंचा किया जाता है, और मध्य कान की जगह का पता लगाया जाता है। यदि सर्जन पुष्टि करता है कि स्टेप्स अंडाकार खिड़की में तय किया गया है, तो या तो एक स्टेपडोटॉमी या स्टेपेडेक्टोमी किया जा सकता है। स्टेपेडोटॉमी में, सर्जन स्टेप्स सुपरस्ट्रक्चर को हटा देता है, फुटप्लेट में एक फेनेस्ट्रेशन बनाता है, और वेस्टिब्यूल में फेनेस्ट्रेशन के माध्यम से इन्कस से एक कृत्रिम अंग रखता है। इस उदाहरण में, रोगी लगभग सभी सुनवाई को फिर से हासिल करने में सक्षम था जो स्टेप्स निर्धारण के परिणामस्वरूप खो गया था।
ओटोस्क्लेरोसिस वाले अधिकांश रोगियों के लिए विशिष्ट, हमारे रोगी को कई वर्षों में धीरे-धीरे प्रगतिशील सुनवाई हानि के साथ प्रस्तुत किया गया। रोगी ने कान की सर्जरी, कान के संक्रमण, आघात, शोर जोखिम, या ओटोटॉक्सिक दवाओं जैसे किसी भी महत्वपूर्ण ओटोलॉजिक इतिहास से इनकार किया। रोगी की मां को 40 के दशक के अंत में सुनवाई हानि हुई थी और उन्होंने श्रवण सहायता का उपयोग किया था।
शारीरिक परीक्षण पर, रोगी के बाहरी कान दिखने में सामान्य थे। बाहरी श्रवण नहरें सामान्य थीं। टिम्पैनिक झिल्ली स्पष्ट थी, बिना वापसी या सूजन या मध्य कान बहाव के सबूत के। "श्वार्टज़ साइन" का कोई सबूत नहीं था, जो सक्रिय ओटोस्क्लेरोसिस का संकेत देने वाले प्रोमोंटरी का गुलाबी रंग था। एक ट्यूनिंग फोर्क परीक्षा (512 हर्ट्ज) का प्रदर्शन किया गया था, जो बाएं कान (नकारात्मक रिने) में वायु चालन से अधिक हड्डी चालन का प्रदर्शन करता है। एक वेबर परीक्षण किया गया था, जिसमें बाएं कान में पार्श्वीकरण था, जो एक प्रवाहकीय सुनवाई हानि की पुष्टि करता था। 512 हर्ट्ज पर, यह कम से कम 25-डीबी एयर-बोन-गैप का संकेत है। 256 हर्ट्ज और 1024 हर्ट्ज पर नकारात्मक रिने परीक्षण क्रमशः 15 डीबी और 35 डीबी के वायु-हड्डी-अंतर स्तर को दर्शाते हैं।
रोगी के ऑडियोग्राम ने सभी आवृत्तियों में एक प्रवाहकीय सुनवाई हानि का प्रदर्शन किया। श्रवण हानि आम तौर पर कम आवृत्तियों में शुरू होती है और उच्च आवृत्तियों को शामिल करने के लिए आगे बढ़ती है क्योंकि निर्धारण अधिक व्यापक हो जाता है।
2000-हर्ट्ज आवृत्ति (चित्रा 1) पर एक "कारहार्ट नॉच" था। यह परीक्षण का एक यांत्रिक साक्ष्य है, न कि एक सच्चा सेंसरिन्यूरल श्रवण हानि। मनुष्यों में सामान्य ऑसिकुलर अनुनाद लगभग 2000 हर्ट्ज है, जो स्टेप्स निर्धारण द्वारा बिगड़ा हुआ है।
ध्वनिक सजगता भी वर्कअप का एक महत्वपूर्ण घटक है। यदि स्टेप्स ओटोस्क्लेरोसिस से प्रभावित होता है, तो प्रभावित कान में संबंधित सजगता कम या अनुपस्थित होगी। कम अनुपालन के कारण टाइम्पैनोमेट्री भी कम (ए एस) शिखर दिखा सकतीहै।
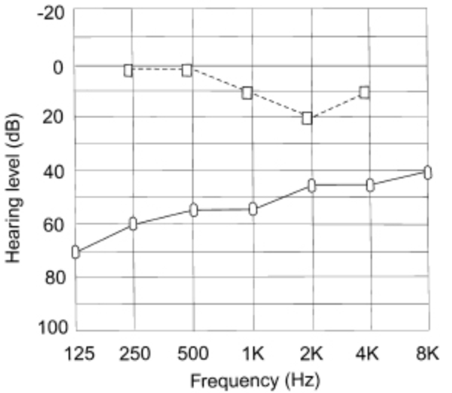
चित्र 1. "ओटोस्क्लेरोसिस वाले रोगी का विशिष्ट ऑडियोग्राम". कारहार्ट प्रभाव 2000 हर्ट्ज पर प्रदर्शित किया जाता है।
अधिकांश रोगी जीवन के 4 वें दशक में ध्यान देने योग्य सुनवाई हानि का अनुभव करते हैं लेकिन इस समय से पहले या बाद में लक्षणों के साथ उपस्थित हो सकते हैं। रोग प्रक्रिया की विविधता को देखते हुए, सुनवाई हानि की प्रगति और समापन बिंदु की भविष्यवाणी करना मुश्किल है, खासकर कॉक्लियर ओटोस्कुलेरोसिस के उदाहरणों में।
रोगी अपने श्रवण हानि का निरीक्षण करने, श्रवण यंत्र के साथ पर्यावरणीय ध्वनियों को बढ़ाने या शल्य चिकित्सा हस्तक्षेप से गुजरने का चुनाव कर सकते हैं। प्रीऑपरेटिव रूप से खराब भाषण भेदभाव स्कोर वाले रोगियों को सर्जरी से कम लाभ होने की संभावना है और उन्हें इस तरह से परामर्श दिया जाना चाहिए।
इस मामले में, रोगी की सुनवाई हानि उसके जीवन की गुणवत्ता को काफी प्रभावित कर रही थी। वह श्रवण यंत्र नहीं पहनना चाहती थी और सर्जरी कराने के लिए चुनी गई थी।
सक्रिय मध्य कान के संक्रमण या टाइम्पैनिक झिल्ली छिद्र वाले रोगियों में स्टेपेडोटॉमी नहीं होना चाहिए।
स्टैपेडोटॉमी सामान्य या स्थानीय संज्ञाहरण के तहत किया जा सकता है। यह रोगी की स्वास्थ्य स्थिति के साथ-साथ रोगी की प्राथमिकता के आधार पर निर्धारित किया जा सकता है। स्थानीय संज्ञाहरण के तहत स्टेपेडोटॉमी का प्रदर्शन किसी भी वेस्टिबुलर लक्षणों की शुरुआत का पता लगाने का लाभ प्रदान करता है।
रोगी को लापरवाह स्थिति में रखा जाता है, जिसमें सिर को ऑपरेटिव साइड से दूर कर दिया जाता है। बिस्तर को 180 डिग्री घुमाया जाता है ताकि सर्जन और सहायक को एनेस्थिसियोलॉजी सेटअप द्वारा बिना किसी बाधा के काम करने की अनुमति मिल सके।
अंडाकार खिड़की से चेहरे की तंत्रिका की निकटता को देखते हुए, लेखक बाईमोडल चेहरे की तंत्रिका निगरानी इलेक्ट्रोड के साथ स्टेपेडोटॉमी प्रक्रियाओं का प्रदर्शन करते हैं, जिन्हें निचले ऑर्बिकुलरिस ओकुली और ओरिस मांसपेशियों में रखा जाता है।
कान नहर, कान, और ऑरिकल से लगभग 10 सेमी आगे की जगह को बीटाडीन समाधान के साथ तैयार किया जाता है। रोगी को फिर मानक फैशन में लपेटा जाता है। एपिनेफ्रीन के साथ स्थानीय एनेस्थेटिक का एक इंजेक्शन रोगी को तैयार करने से पहले माइक्रोस्कोप के तहत किया जा सकता है ताकि प्रक्रिया शुरू करने से पहले अधिक समय दिया जा सके।
कान को तैयार करने और लपेटने के बाद, ऑपरेटिव माइक्रोस्कोप के तहत नहर की जांच की जाती है। नहर को बाहरी श्रवण नहर की त्वचा को चोट न पहुंचाने की देखभाल के साथ तैयारी समाधान से सिंचित किया जाता है। ऐसे कई चीरे हैं जिनका उपयोग टाइम्पानोमेटल फ्लैप के लिए किया जा सकता है।
- टाइप 1: 6 बजे की स्थिति में वार्षिकी के 3 मिमी पार्श्व से शुरू होने वाला एक सुडौल चीरा लगाया जाता है। यह एन्यूलस के लगभग 7 मिमी पार्श्व की दूरी तक घुमावदार है और फिर 12 बजे की स्थिति तक बेहतर रूप से विस्तारित होता है।
- टाइप 2: एक सीधा चीरा 6 बजे की स्थिति से एन्यूलस से 6-7 मिमी पार्श्व रूप से किया जाता है। एक दूसरा सीधा चीरा 12 बजे की स्थिति से एन्यूलस से पार्श्व रूप से एक समान दूरी तक किया जाता है, और फिर दो चीरे जुड़े होते हैं। <>/
टाइम्पैनोमीटल फ्लैप के लिए विधि के बावजूद, "बहुत छोटा" बनाम "बहुत लंबा" का संतुलन है। यदि फ्लैप बहुत लंबा है, तो यह अवरोधक हो जाता है और पूर्ववर्ती विज़ुअलाइज़ेशन को रोकता है। यदि यह बहुत छोटा है, तो यह स्कटम को हटाने के बाद मध्य कान की जगह को कवर नहीं कर सकता है।
टाइम्पानोमेटल फ्लैप को इस बात की देखभाल के साथ बढ़ाया जाता है कि फ्लैप को फाड़ न दिया जाए। जब एन्यूलस तक पहुंच जाता है, तो इसे पोस्टरोइनफेरियर क्वाड्रंट में सल्कस से ऊंचा किया जाता है। इसे 6 बजे की स्थिति से हीन रूप से ऊंचा किया जाता है। इस क्षेत्र में कई छोटे जहाज हैं, और एपिनेफ्रीन के साथ जेलफोम का एक टुकड़ा हेमोस्टेसिस के साथ-साथ फ्लैप को ऊंचा रखने के लिए भी लगाया जा सकता है। एन्यूलस को बेहतर रूप से ऊंचा किया जाता है, और कॉर्डा टाइम्पानी तंत्रिका की पहचान की जाती है। इसे एन्यूलस और टाइम्पैनिक झिल्ली से दर्दनाक रूप से अलग किया जाना चाहिए, तंत्रिका को खींचने से बचना चाहिए क्योंकि इसके परिणामस्वरूप डिस्गेसिया हो सकता है। मॉलस या इंकस के निर्धारण को रोकने और स्टेप्स के निर्धारण की पुष्टि करने के लिए ऑसिकुलर चेन को बंद किया जाना चाहिए। आमतौर पर, स्टेप्स निर्धारण के परिणामस्वरूप हाइपरमोबाइल इनक्यूडोस्टेपेडियल (आईएस) संयुक्त होगा। गोल खिड़की की भी जांच की जानी चाहिए ताकि यह सुनिश्चित किया जा सके कि पुनरावृत्ति नहीं हुई है।
आमतौर पर, आईएस संयुक्त और स्टेप्स / अंडाकार खिड़की तक विज़ुअलाइज़ेशन और पहुंच प्रदान करने के लिए स्कटम को हटा दिया जाना चाहिए। यह या तो इलाज या ड्रिल के साथ पूरा किया जा सकता है। इसके बाद, आईएस संयुक्त को अलग किया जाता है। यह पीछे-से-पूर्ववर्ती दिशा में किया जाना चाहिए, जिससे स्टेपेडियल कण्डरा को पृथक्करण के दौरान काउंटर-कर्षण प्रदान करने की अनुमति मिलती है। अलग होने पर, कण्डरा को तेजी से या लेजर के साथ विभाजित किया जा सकता है। स्टेप्स के पीछे के क्रूस को तब लेजर के साथ विभाजित किया जाता है जो आमतौर पर फुटप्लेट के पास होता है ताकि एक लंबे अवशेष को रोका जा सके, जो कृत्रिम अंग को निशान दे सकता है। स्टेप्स को सावधानीपूर्वक एक रोसेन सुई के साथ नीचे फेंक दिया जाता है, और स्टेप्स को हटा दिया जाता है। फुटप्लेट को ध्यान में रखते हुए, उपयुक्त कृत्रिम अंग की लंबाई निर्धारित करने के लिए फुटप्लेट से इंकस की लंबी प्रक्रिया तक की दूरी को मापा जाता है। इसके बाद, हम 500 mW की सेटिंग पर लेजर का उपयोग करके एक रोसेट पैटर्न बनाते हैं। यह फुटप्लेट और अंडाकार खिड़की को खोलने के लिए हाथ ड्रिल के साथ 0.7-मिमी ड्रिल या सीरियल फैलाव की अनुमति देता है। हम इसे वेस्टिबुलर अंगों को चोट की संभावना को कम करने के लिए फुटप्लेट के पीछे के 1/3 और पूर्ववर्ती 2/3 के जंक्शन पर रखते हैं। कृत्रिम अंग को तब इंकस पर और स्टेपेडोटॉमी के भीतर रखा जाता है। ऑसिकुलर श्रृंखला के झुकाव को स्टेपेडोटॉमी के भीतर कृत्रिम अंग के आंदोलन की पुष्टि करनी चाहिए। कुछ उदाहरणों में, सिंचाई की एक छोटी मात्रा को गोल खिड़की आला में रखा जा सकता है, और एक रिफ्लेक्स देखा जा सकता है। एक रक्त पैच या नरम ऊतक की एक छोटी मात्रा को कृत्रिम अंग के बाहर के छोर के चारों ओर रखा जा सकता है। टाइम्पानोमेटल फ्लैप को अपनी स्थिति में वापस कर दिया जाता है।
टाइम्पानोमेटल फ्लैप को वापस जगह पर रखा जाता है, यह सुनिश्चित करते हुए कि एन्यूलस नाली में बैठता है। या तो मरहम की एक पतली परत, या सिप्रोडेक्स समाधान के साथ गेलफोम की कई छोटी पट्टियों को चीरा लाइनों पर रखा जा सकता है।
एक कपास की गेंद और बैंड-एड को बाहरी कान पर रखा जाता है। ग्लासकॉक / मास्टोइड ड्रेसिंग आवश्यक नहीं है।
कान को सर्जरी में मरहम या गेलफोम से (आंशिक रूप से या पूरी तरह से) भरा जा सकता है, जिससे घुलने या हटाने के लिए समय की आवश्यकता होती है। आमतौर पर, ड्रॉप्स (ओफ्लोक्सासिन 0.3% ओटिक समाधान, सिप्रोडेक्स 0.3% / 0.1% ओटिक समाधान) निर्धारित किए जाते हैं, और रोगियों को 1-3 सप्ताह के लिए दिन में एक या दो बार 3-5 बूंदें लागू करने का निर्देश दिया जाता है। रोगियों को सर्जरी के बाद कम से कम 4 सप्ताह तक कान में पानी नहीं घुसने देना चाहिए जब तक कि अनुवर्ती नियुक्ति पर पूर्ण उपचार की पुष्टि नहीं की जाती है। यह वैसलीन के साथ एक कपास की गेंद को कोटिंग करके और स्नान करते समय इसे मीटस में रखकर पूरा किया जाता है। उन्हें इस दौरान स्नान या कुंड में नहीं डूबना चाहिए। रोगियों को महत्वपूर्ण तनाव या प्रतिबंधात्मक छींक / खांसी से भी बचना चाहिए। मल नरम करने वाला मल त्याग में सहायता कर सकता है, और यदि रोगी को छींकने या खांसने की आवश्यकता होती है, तो उसे इसे दबाने के बजाय अपना मुंह खुला रखना चाहिए। फॉलो-अप आमतौर पर 3-4 सप्ताह में होता है ताकि यह सुनिश्चित हो सके कि सब कुछ ठीक हो रहा है और कोई संक्रमण नहीं है। एक ऑडियोग्राम तब 3 महीने बाद किया जाता है। यदि कोई रोगी पोस्टऑपरेटिव रूप से किसी भी महत्वपूर्ण चक्कर या मतली का अनुभव करता है, तो उन्हें आक्रामक एंटीमेटिक्स दिए जा सकते हैं (फेनेर्गन पीआर काफी प्रभावी है)। यदि सिर का चक्कर अक्षम है, तो स्टेरॉयड का एक छोटा कोर्स निर्धारित किया जा सकता है। यह आमतौर पर 24-48 घंटों में हल हो जाता है।
- मानक सूक्ष्म कान ट्रे उपकरण।
- लेजर: लेजर प्रकार का चयन सर्जन और संस्थागत वरीयताओं दोनों पर निर्भर है। कार्बन डाइऑक्साइड या इरिडियम लेजर दोनों प्रभावी हैं।
- अभ्यास: यदि फुटप्लेट या स्कटम को ड्रिलिंग की आवश्यकता होती है, तो इसे छोटे कैलिबर ड्रिल (0.6-0.8 मिमी) के साथ पूरा किया जा सकता है जो आरपीएम (8,000-10,000) को कम करने के लिए सेट किया जाता है।
- प्रोस्थेसिस: उपयोग के लिए विभिन्न प्रकार के कृत्रिम अंग उपलब्ध हैं, आमतौर पर सर्जन वरीयता द्वारा निर्धारित किए जाते हैं।
स्कॉट ब्राउन जर्नल ऑफ मेडिकल इनसाइट के ओटोलरींगोलॉजी अनुभाग के संपादक के रूप में भी काम करते हैं।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माने के लिए अपनी सूचित सहमति दी है और वह जानता है कि जानकारी और छवियां ऑनलाइन प्रकाशित की जाएंगी।
References
- डी सूजा सीई, कीर्तन एमवी। ओटोस्क्लेरोसिस। ओटोराइनोलैरिंगोलॉजी - सिर और गर्दन की सर्जरी श्रृंखला ओटोलॉजी और न्यूरोटोलॉजी। नोएडा, उत्तर प्रदेश, भारत: थिएम; 2013:204-226.
- हैरेल आरडब्ल्यू। शुद्ध स्वर मूल्यांकन। नैदानिक ऑडियोलॉजी की पुस्तिका। 5 वां संस्करण। फिलाडेल्फिया, पीए: लिपिनकोट विलियम्स और विल्किंस; 2001:71-87.
Cite this article
ब्राउन सीएस, कनिंघम III सीडी। ओटोस्क्लेरोसिस के लिए लेजर स्टेपेडोटॉमी। जे मेड इनसाइट। 2023;2023(189). दोई: 10.24296/


