بضع الركابي بالليزر لتصلب الأذن
Main Text
Table of Contents
يمكن أن يؤدي تصلب الأذن إلى فقدان السمع التوصيلي التدريجي ، مما يؤثر بشكل كبير على نوعية الحياة. بالنسبة للمرضى الذين يختارون الجراحة ، يكون الغشاء الطبلي مرتفعا ، ويتم استكشاف مساحة الأذن الوسطى. إذا أكد الجراح أن الركابي مثبت في النافذة البيضاوية ، فيمكن إجراء بضع الركابي أو استئصال الركاب. في بضع الركابي ، يزيل الجراح البنية الفوقية الركابي ، ويخلق فتحة في صفيحة القدم ، ويضع طرفا اصطناعيا من الفتحة من خلال الفتحة في الدهليز. في هذه الحالة ، كان المريض قادرا على استعادة كل السمع تقريبا الذي فقد نتيجة لتثبيت الركابي.
نموذجي لمعظم المرضى الذين يعانون من تصلب الأذن ، قدم مريضنا فقدان السمع التدريجي تدريجيا على مدى سنوات عديدة. نفى المريض أي تاريخ مهم في طب الأذن مثل جراحة الأذن أو التهابات الأذن أو الصدمات أو التعرض للضوضاء أو الأدوية السامة للأذن. كانت والدة المريض تعاني من فقدان السمع في أواخر 40s واستخدمت جهاز السمع.
في الفحص البدني ، كانت آذان المريض الخارجية طبيعية في المظهر. كانت القنوات السمعية الخارجية طبيعية. كانت الأغشية الطبلية واضحة ، دون تراجع أو دليل على التهاب أو انصباب الأذن الوسطى. لم يكن هناك دليل على "علامة شوارتز" ، وهو لون وردي للنتوء يوحي بتصلب الأذن النشط. تم إجراء فحص شوكة رنانة (512 هرتز) ، مما يدل على التوصيل العظمي أكبر من التوصيل الهوائي في الأذن اليسرى (رين سلبي). تم إجراء اختبار ويبر ، مع الانحياز إلى الأذن اليسرى ، مما يؤكد فقدان السمع التوصيلي. عند 512 هرتز ، يشير هذا إلى وجود فجوة عظمية هوائية تبلغ 25 ديسيبل على الأقل. تشير اختبارات Rinne السلبية عند 256 هرتز و 1024 هرتز إلى مستويات فجوة عظمية هوائية تبلغ 15 ديسيبل و 35 ديسيبل على التوالي.
أظهر مخطط السمع للمريض فقدان السمع التوصيلي عبر جميع الترددات. يبدأ فقدان السمع عادة في الترددات المنخفضة ويتقدم ليشمل ترددات أعلى حيث يصبح التثبيت أكثر انتشارا.
كان هناك "شق كارهارت" بتردد 2000 هرتز (الشكل 1). هذه قطعة أثرية ميكانيكية للاختبار ، وليست فقدان السمع الحسي العصبي الحقيقي. يبلغ الرنين العظمي الطبيعي في البشر حوالي 2000 هرتز ، والذي يضعف بسبب تثبيت الركابي.
ردود الفعل الصوتية هي أيضا عنصر مهم في العمل. إذا تأثر الركابي بتصلب الأذن ، فسوف تنخفض ردود الفعل المقابلة أو تغيب في الأذن المصابة. قد يظهر قياس الطبلة أيضا انخفاضا في ذروة (As) بسبب انخفاض الامتثال.
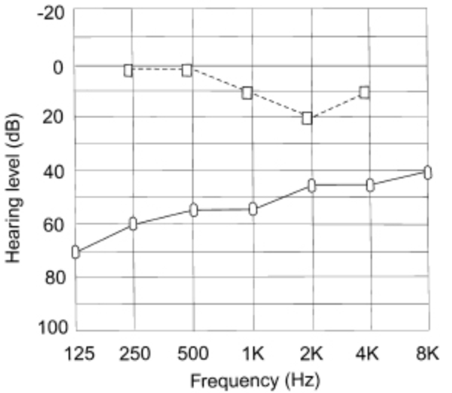
الشكل 1. مخطط سمعي نموذجي لمريض مصاب بتصلب الأذن. يظهر تأثير كارهارت عند 2000 هرتز.
غالبية المرضى يعانون من فقدان السمع ملحوظ في العقد 4 من العمر ولكن قد تظهر مع الأعراض قبل أو بعد هذا الوقت. ونظرا لعدم تجانس عملية المرض، فإن التنبؤ بتطور فقدان السمع ونقطة نهايته لا يزال صعبا، لا سيما في حالات تصلب الأذن والأذن القوقعية.
يمكن للمرضى اختيار مراقبة فقدان السمع لديهم ، أو تضخيم الأصوات البيئية باستخدام المعينات السمعية ، أو الخضوع للتدخل الجراحي. من المرجح أن يستفيد المرضى الذين يعانون من درجات ضعف تمييز الكلام قبل الجراحة بشكل أقل من الجراحة ويجب تقديم المشورة لهم على هذا النحو.
في هذه الحالة ، كان فقدان السمع لدى المريض يؤثر بشكل كبير على نوعية حياتها. لم ترغب في ارتداء أجهزة السمع واختارت الخضوع لعملية جراحية.
يجب ألا يخضع المرضى الذين يعانون من التهابات الأذن الوسطى النشطة أو ثقوب الغشاء الطبلي لبضع الركاب.
يمكن إجراء بضع الركاب تحت التخدير العام أو الموضعي. يمكن تحديد ذلك بناء على الحالة الصحية للمريض وكذلك تفضيل المريض. يوفر أداء بضع الركاب تحت التخدير الموضعي ميزة الكشف عن ظهور أي أعراض دهليزية.
يتم وضع المريض في وضع ضعيف مع إبعاد الرأس عن الجانب الجراحي. يتم تدوير السرير 180 درجة للسماح للجراح والمساعد بالعمل دون عوائق من إعداد التخدير.
نظرا لقرب العصب الوجهي من النافذة البيضاوية ، يقوم المؤلفون بإجراء عمليات بضع الركاب باستخدام أقطاب مراقبة العصب الوجهي ثنائي النمط ، والتي يتم وضعها في عضلات orbicularis oculi المماثلة وعضلات oris.
يتم تحضير قناة الأذن والأذن ومساحة حوالي 10 سم خارج الأذن بمحلول Betadin. ثم يتم لف المريض بالطريقة القياسية. يمكن إجراء حقن مخدر موضعي مع الإبينفرين تحت المجهر قبل تحضير المريض للسماح بمرور المزيد من الوقت قبل بدء الإجراء.
بعد تحضير الأذن ولفه ، يتم فحص القناة تحت المجهر الجراحي. يتم ري القناة من محلول الإعدادية مع الحرص على عدم إصابة جلد القناة السمعية الخارجية. هناك شقوق متعددة يمكن استخدامها لسديلة طبلة اللميض.
- النوع 1: يتم إجراء شق منحني يبدأ من 3 مم جانبيا إلى الحلقة عند موضع الساعة 6. ينحني هذا من الخلف إلى مسافة 7 مم تقريبا من الجانبي إلى الحلقة ثم يمتد بشكل أعلى إلى موضع الساعة 12 حوالي 4 مم جانبيا إلى الحلقة.
- النوع 2: يتم إجراء شق مستقيم من موضع الساعة 6 من الحلقة إلى 6-7 مم بشكل جانبي. يتم إجراء شق مستقيم ثان من موضع الساعة 12 من الحلقة إلى مسافة مماثلة بشكل جانبي ، ثم يتم توصيل الشقين. < / ص>
بغض النظر عن طريقة رفرف الطبلة ، هناك توازن بين "قصير جدا" مقابل "طويل جدا". إذا كانت السديلة طويلة جدا ، فإنها تصبح مسدودة وتمنع التصور الأمامي. إذا كانت قصيرة جدا ، فقد لا تغطي مساحة الأذن الوسطى بعد إزالة البلغم.
يتم رفع سديلة طبلة الأذن وسطيا مع الحرص على عدم تمزيق السديلة. عندما يتم الوصول إلى الحلقة ، يتم رفعها من التلم في الربع الخلفي السفلي. يتم رفعه بشكل أدنى إلى موضع الساعة 6. هناك العديد من الأوعية الصغيرة في هذه المنطقة ، ويمكن تطبيق قطعة من الجلفوم مع الإبينفرين للإرقاء وكذلك للحفاظ على رفرف مرتفعة. الحلقة مرتفعة بشكل متفوق ، ويتم تحديد العصب الطبلي الوتري. يجب فصل هذا بشكل غير مؤلم عن الحلقة والغشاء الطبلي ، وتجنب تمدد العصب لأن هذا يمكن أن يؤدي إلى عسر الذوق. يجب تحسس السلسلة العظمية لاستبعاد تثبيت malleus أو incus ، ولتأكيد تثبيت الركاب. عادة ، سيؤدي تثبيت الركابي إلى مفصل incudostapedial مفرط الحركة (IS). يجب أيضا فحص النافذة المستديرة للتأكد من عدم حدوث طمس.
عادة ، يجب إزالة البلغم لتوفير التصور والوصول إلى مفصل IS والنافذة السداسية / البيضاوية. يمكن تحقيق ذلك إما باستخدام المكشطة أو المثقاب. بعد ذلك ، يتم فصل مفصل IS. يجب أن يتم ذلك في اتجاه خلفي إلى أمامي ، مما يسمح للوتر الركدي بتوفير جر مضاد أثناء الانفصال. عند الانفصال ، يمكن تقسيم الوتر بشكل حاد أو باستخدام الليزر. ثم يتم تقسيم الكرات الخلفية للركابي بالليزر عادة بالقرب من صفيحة القدم لمنع بقايا طويلة ، والتي يمكن أن تندب على الطرف الاصطناعي. يتم كسر الركابي بعناية بإبرة روزين ، ويتم إزالة الركابي. مع عرض مسند القدم ، يتم قياس المسافة من صفيحة القدم إلى العملية الطويلة للفتحة لتحديد طول الطرف الاصطناعي المناسب. بعد ذلك ، نقوم بإنشاء نمط وردة باستخدام الليزر عند إعداد 500 ميجاوات. يسمح هذا إما بالمثقاب 0.7 مم أو التمدد التسلسلي مع المثاقب اليدوية لفتح صفيحة القدم والنافذة البيضاوية. نضع هذا عند تقاطع 1/3 الخلفي والأمامي 2/3 من صفيحة القدم لتقليل احتمالية إصابة الأعضاء الدهليزية. ثم يتم وضع الطرف الاصطناعي فوق الشق وداخل بضع الركابي. يجب أن يؤكد ملامسة السلسلة العظمية حركة الطرف الاصطناعي داخل بضع الركابي. في بعض الحالات ، يمكن وضع كمية صغيرة من الري في مكان النافذة المستديرة ، ويمكن ملاحظة رد الفعل. يمكن وضع رقعة دموية أو كمية صغيرة من الأنسجة الرخوة حول الطرف البعيد للطرف الاصطناعي. يتم إرجاع رفرف الطبلة إلى موضعه.
يتم وضع رفرف الطبلة في مكانه ، مما يضمن بقاء الحلقة في الأخدود. يمكن وضع طبقة رقيقة من المرهم ، أو عدة شرائح صغيرة من Gelfoam بمحلول Ciprodex فوق خطوط الشق.
يتم وضع كرة قطنية و Band-Aid على الأذن الخارجية. ضمادة Glasscock / الخشاء ليست ضرورية.
يمكن ملء الأذن (جزئيا أو كليا) إما بمرهم أو جلفوم عند الجراحة ، مما يتطلب وقتا لتذوب أو إزالتها. عادة ، يتم وصف قطرات (محلول أوفلوكساسين 0.3٪ ، محلول سيبروديكس 0.3٪ / 0.1٪) ، ويطلب من المرضى تطبيق 3-5 قطرات مرة أو مرتين في اليوم لمدة 1-3 أسابيع. يجب على المرضى عدم السماح للماء بدخول الأذن لمدة 4 أسابيع على الأقل بعد الجراحة حتى يتم تأكيد الشفاء التام في موعد المتابعة. يتم تحقيق ذلك عن طريق طلاء كرة قطنية بالفازلين ووضعها في الصماخ عند الاستحمام. يجب ألا يغمروا في الحمام أو المسبح خلال هذا الوقت. يجب على المرضى أيضا تجنب الإجهاد الشديد أو العطس / السعال المقيد. يمكن أن يساعد منعم البراز في حركات الأمعاء ، وإذا احتاج المريض إلى العطس أو السعال ، فعليه القيام بذلك مع فتح فمه بدلا من خنقه. تحدث المتابعة عادة في 3-4 أسابيع للتأكد من أن كل شيء يتعافى وأنه لا توجد عدوى. ثم يتم إجراء مخطط السمع بعد 3 أشهر من الجراحة. إذا كان المريض يعاني من أي دوار كبير أو غثيان بعد الجراحة ، فيمكن إعطاؤه مضادات القيء العدوانية (Phenergan PR فعال جدا). إذا كان الدوار معطلا ، يمكن وصف دورة قصيرة من المنشطات. يتم حل هذا عادة في غضون 24-48 ساعة.
- أدوات صينية الأذن المجهرية القياسية.
- ليزر: يعتمد اختيار نوع الليزر على كل من الجراح والتفضيلات المؤسسية. ليزر ثاني أكسيد الكربون أو الإيريديوم فعالان.
- نقب: إذا كانت صفيحة القدم أو البلغم تتطلب الحفر ، فيمكن تحقيق ذلك باستخدام مثاقب ذات عيار صغير (0.6-0.8 مم) مضبوطة على عدد دورات أقل في الدقيقة (8000-10000).
- بدله: تتوفر مجموعة متنوعة من الأطراف الاصطناعية للاستخدام ، وعادة ما تمليها تفضيلات الجراح.
يعمل المؤلف C. Scott Brown أيضا كمحرر لقسم طب الأنف والأذن والحنجرة في مجلة البصيرة الطبية.
أعطى المريض المشار إليه في مقال الفيديو هذا موافقته المستنيرة على تصويره وهو على علم بأن المعلومات والصور ستنشر عبر الإنترنت.
References
- دي سوزا CE ، كيرتان MV. تصلب الأذن. طب الأنف والأذن والحنجرة - سلسلة جراحة الرأس والرقبة طب الأذن وعلم الأعصاب. نويدا، أوتار براديش، الهند: ثيم؛ 2013:204-226.
- هاريل آر دبليو. تقييم لهجة نقية. كتيب السمع السريري. 5 إد. فيلادلفيا ، بنسلفانيا: ليبينكوت ويليامز وويلكنز. 2001:71-87.
Cite this article
براون CS ، كننغهام الثالث مؤتمر نزع السلاح. بضع الركاب بالليزر لتصلب الأذن. J Med Insight. 2023;2023(189). دوى: 10.24296 / جومي / 189.


