Léiomyosarcome de la veine cave inférieure : résection et reconstruction
Main Text
Table of Contents
Les léiomyosarcomes primitifs de la veine cave inférieure (VCI) sont des tumeurs rares avec des relations anatomiques complexes. La résection chirurgicale reste la principale approche de prise en charge, avec l’utilisation sélective de la radiothérapie préopératoire et de la chimiothérapie. Étant donné la propension à l’invasion locale de ces tumeurs, une résection radicale des structures environnantes est souvent nécessaire. Nous décrivons ici la présentation, le bilan, la prise en charge chirurgicale et les résultats de ces lésions dans le cas d’un patient atteint d’une tumeur impliquant le segment moyen de la VCI. Compte tenu de l’étendue de l’atteinte, une résection IVC avec néphrectomie droite en bloc, surrénalectomie droite et résection partielle de la veine rénale gauche a été réalisée avec reconstruction vasculaire à l’aide d’une greffe prothétique. Avec une planification préopératoire appropriée et une approche multidisciplinaire bien coordonnée, une résection chirurgicale agressive peut être réalisée en toute sécurité et les patients peuvent bénéficier d’une survie à long terme favorable.
Représentant moins de 0,5 % de tous les sarcomes des tissus mous, le léiomyosarcome (LMS) de la veine cave inférieure (IVC) est un néoplasme rare impliquant le muscle lisse de la veine. 1 La maladie est plus fréquente chez les femmes (3:1) dans la cinquième décennie de la vie. 2 Le diamètre maximal de la tumeur varie entre 8 et 37 centimètres. 3 En plus de l’atteinte du rein droit ou des glandes surrénales, une extension directe vers le foie droit ou gauche, l’aorte infrarénale, la région intracardiaque et le poumon droit supradiaphragmatique a été notée. 3 Dans la majorité des cas, les patients reçoivent un diagnostic histologique préopératoire par biopsie percutanée ou laparotomie. 3
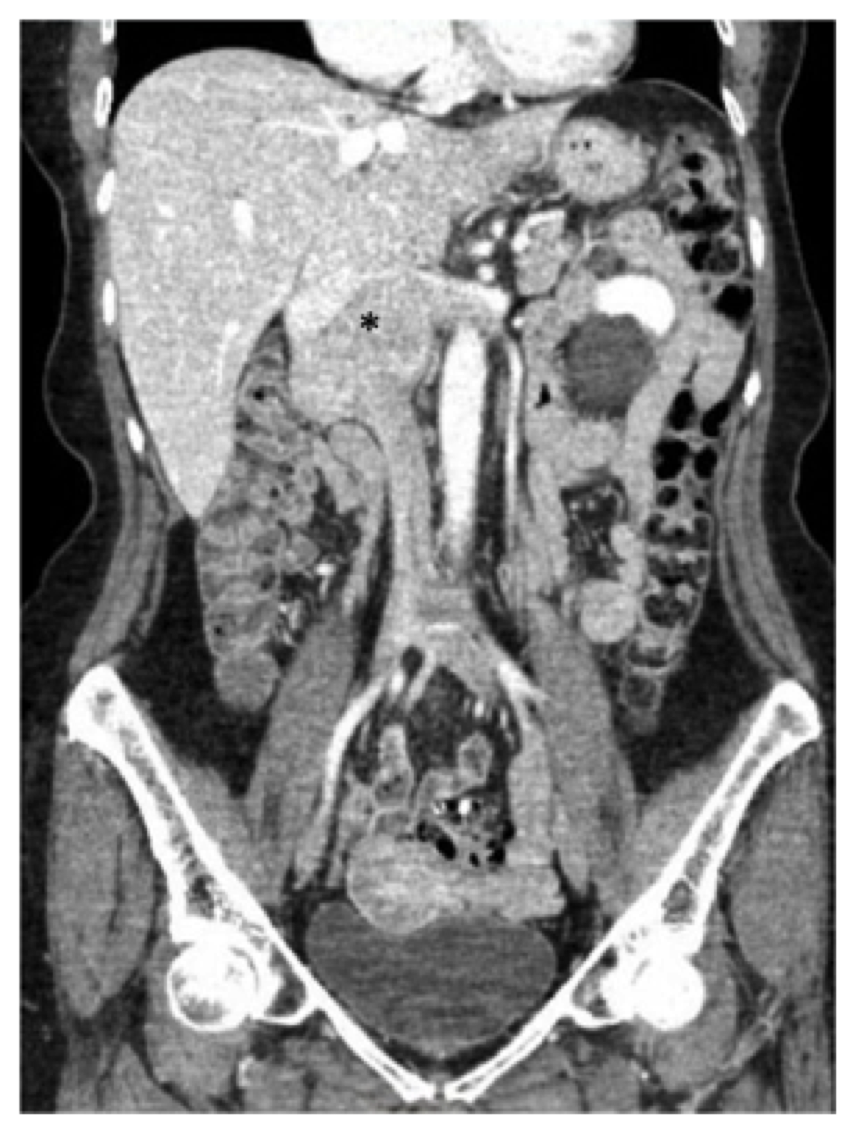
Une femme de 73 ans présentait des antécédents de douleurs intermittentes au bas du dos, d’enflure des membres inférieurs et une perte de poids de six livres au cours d’une année. Ses antécédents médicaux étaient marqués par l’hypertension pour laquelle elle a pris de l’aténolol, de l’hydrochlorothiazide et de la nifédipine, ainsi que par le reflux pour lequel elle a été maintenue sous oméprazole. Après avoir été examinée par son médecin de soins primaires, elle a subi une tomodensitométrie (TDM) de l’abdomen et du bassin montrant une masse le long de la VCI juxtarenale qui a été biopsiée et s’est avérée compatible avec un léiomyosarcome (figure 1).
Le symptôme le plus courant chez les patients atteints de LMS IVC est la douleur abdominale (59,9 %), suivie de l’œdème des membres inférieurs (14,8 %), de la perte de poids (11,4 %), des maux de dos (9,7 %) et de la distension abdominale (9,3 %). On pense que l’œdème des membres inférieurs ne se produit que chez une fraction des patients, probablement en raison du développement de collatérales veineuses dans le cadre d’une croissance tumorale lente. Beaucoup moins fréquemment, la thrombose veineuse profonde (1,7 %) ou le syndrome de Budd-Chiari (1,3 %) sont responsables de la présentation. 1-4 Des signes supplémentaires tels qu’une arythmie cardiaque peuvent être présents chez les patients présentant une extension tumorale intracardiaque dans l’oreillette droite. Comme nous l’avons mentionné, notre patient présentait des antécédents de douleurs lombaires intermittentes, d’enflure des membres inférieurs et de perte de poids. À l’examen physique, cependant, elle paraissait bien, avait un abdomen mou et non sensible sans hépatosplénomégalie, et on a noté qu’elle avait des extrémités distales non œdémateuses. Son examen était par ailleurs banal.
L’imagerie axiale par tomodensitométrie ou imagerie par résonance magnétique (IRM) constitue la principale modalité d’imagerie pour évaluer les patients présentant un LMS, car ces scanners fournissent des détails sur l’étendue de la tumeur, l’invasion locale et la maladie à distance. Sur la tomodensitométrie, la LMS de la VCI apparaît sous la forme d’une masse hétérogène et non calcifiée avec un rehaussement périphérique. 5 Les images IRM se distinguent par une faible intensité de signal sur les images pondérées T1 et une intensité de signal élevée sur les images pondérées T2. 5 Une partie des patients peut également recevoir une échographie abdominale, où le Doppler en temps réel peut délimiter le degré d’obstruction vasculaire et de thrombose. Bien que des études invasives telles que la cavographie ascendante ou rétrograde et l’artériographie sélective aient été préconisées par certains auteurs3 , elles deviennent de moins en moins courantes compte tenu de l’augmentation de la résolution et des reconstructions qui peuvent être obtenues grâce à l’imagerie axiale non invasive. Les images CT peuvent être encore améliorées par des images en phase retardée ou en phase veineuse qui peuvent mieux délimiter la VCI et la lumière résiduelle. Enfin, chez les patients chez lesquels il existe une inquiétude quant à l’extension intracardiaque de la tumeur, l’échocardiographie transœsophagienne doit être obtenue en préopératoire.
Le patient dans ce rapport a subi une tomodensitométrie avec contraste de l’abdomen et du bassin, et nous avons noté une masse de 7,5 cm impliquant la VCI commençant au niveau des veines rénales (la veine rénale droite était largement touchée et il y avait également une implication de l’origine de la veine rénale gauche) jusqu’au niveau des veines hépatiques, mais sans les impliquer (Figure 1). Le duodénum et le pancréas ont été déplacés vers l’avant sans signe d’invasion directe.
La LMS IVC primaire s’est avérée uniformément mortelle et sans survie à 3 ans chez les patients ayant reçu une résection incomplète. 1 Lors de l’analyse groupée, chez les patients subissant une résection chirurgicale, la survie sans maladie (SSM) à 1 et 5 ans est faible (57 % et 6 %, respectivement). Cependant, la survie globale a été favorable (92 % et 55 %, respectivement). deux
La résection chirurgicale complète est le traitement privilégié pour les patients qui peuvent tolérer la chirurgie et nécessite souvent une résection en bloc des organes adjacents impliqués. La résection avec ligature de la VCI peut être réalisée pour les tumeurs infrarénales ou celles nécessitant une résection du rein droit dans lesquelles des collatéraux substantiels pour le rein gauche se sont formés. Chez environ un quart des patients, une résection partielle de la VCI peut être réalisée. 3 Il a été suggéré que si < de 75 % de la VCI est réséquée, une résection primaire ou une cavoplastie par patch peut être utilisée, mais dans les cas où > de 75 % de la circonférence est enlevée, une résection et une reconstruction complètes sont nécessaires. 6 Pour les personnes nécessitant une reconstruction, une prothèse en polytétrafluoroéthylène (PTFE) annelée peut être dimensionnée en fonction de la taille et peut être suturée en place avec une suture en polypropylène 4-0 ou 5-0. L’utilisation de la chimiothérapie ou de la radiothérapie, que ce soit comme traitement néoadjuvant ou adjuvant, peut jouer un rôle croissant. Cependant, compte tenu de la rareté de cette maladie et de la rareté des données disponibles à ce jour sur les résultats du traitement, ces modalités sont actuellement adaptées à chaque patient après une discussion multidisciplinaire, et leur application varie d’un ton à l’autre.
Étant donné la rareté de la SMA IVC primaire, il existe peu d’études soutenant une approche non chirurgicale, et la résection chirurgicale complète reste la stratégie de prise en charge optimale. 2 Dans le but de réduire le risque de récidive à la marge rétropéritonéale ainsi que l’ensemencement tumoral de la cavité péritonéale au moment de la résection chirurgicale, notre pratique institutionnelle pour la prise en charge du sarcome rétropéritonéal implique une radiothérapie néoadjuvante suivie d’une résection radicale et d’une chimiothérapie si nécessaire après examen et discussion de la pathologie finale de l’explant. Plus précisément, notre patient a été inscrit à un essai parrainé par le National Cancer Institute (NCI) (DFCI/HCC 12-100) dans lequel il a été traité avec 63 Gray (Gy) sur la marge rétropéritonéale et 50,4 Gy sur toute la zone tumorale à l’aide de protons à balayage par faisceau de crayon pendant cinq semaines. La patiente a bien toléré cette situation, a subi une scintigraphie de stabilisation stable, puis a procédé à une résection radicale de son sarcome rétropéritonéal avec résection en bloc du rein droit, de la glande surrénale droite, de la veine cave inférieure et d’une partie de la veine rénale gauche, comme indiqué ci-dessous (voir le plan de la procédure).
La première description d’un LMS IVC primaire a été faite en 1871 par Perl7 , suivie de la première résection par Melchior en 1928 au cours de laquelle le patient est décédé 2 semaines après l’opération. 8 Grâce aux progrès réalisés dans le domaine de la planification préopératoire, de l’amélioration de la technique chirurgicale et de l’exposition, ainsi que de l’amélioration des soins intensifs, la mortalité périopératoire à 30 jours après résection de la SMA IVC est maintenant de 1,9 %. 2 Cependant, la morbidité à 30 jours reste importante (24,7 %). 2 Néanmoins, la résection chirurgicale reste la principale stratégie de traitement. Avec cette approche, la SSM à long terme à 5 ans s’est avérée faible (6 %), tandis que la survie globale à 5 ans a été favorable (55 %). deux
Jusqu’à récemment, un certain nombre de rapports dans la littérature étudiant IVC LMS étaient limités par la petite taille des échantillons. Une analyse groupée de Wachtel et al. a permis de réaliser l’étude la plus complète portant sur 377 patients. 2 Après analyse ajustée, les facteurs identifiés comme conduisant à une diminution de la survie globale comprenaient la grande taille de la tumeur (≥9 cm), l’âge avancé (≥55 ans), la nécessité d’une résection en bloc, l’état de marge positive, la chimiothérapie adjuvante et la localisation de la tumeur. Plus précisément, les léiomyosarcomes primitifs de VCI sont classés en fonction de l’étendue de l’atteinte veineuse et sont décrits par la limite supérieure de la tumeur et le degré d’extension de la tumeur. En utilisant ce système de classification, les tumeurs du segment I sont infrarénales, le segment II est interrénal et/ou suprarénal jusqu’aux veines suprahépatiques exclusivement, et le segment III est celui qui s’étend dans les veines suprahépatiques et a une extension intracardiaque possible. Les tumeurs du segment II, ou segment intermédiaire, sont les plus courantes et se sont avérées avoir de meilleurs résultats que celles survenant dans le segment I ou le segment III. On pense que cela est dû en partie à la reconnaissance précoce des tumeurs dans le segment II en raison d’une proximité anatomique plus étroite de ces tumeurs avec plusieurs organes, ce qui peut entraîner une douleur ou une obstruction. 2 La tumeur de notre patient pourrait être classée comme une lésion du segment II.
Quelques commentaires concernant la procédure opératoire de la résection et de la reconstruction de la SMA IVC méritent une discussion plus approfondie. En ce qui concerne l’exposition, une approche abdominale (laparotomie médiane ou incision sous-costale droite) a été utilisée dans la majorité des cas (60 %), tandis qu’une approche thoraco-abdominale avec sternotomie possible peut être utilisée en fonction de l’anatomie distincte de la tumeur réséquée. 3 Plus précisément, pour les tumeurs s’étendant dans la veine cave rétrohépatique ou suprahépatique, l’exclusion hépatique totale au moyen d’un clampage de la CVI au-dessus et au-dessous du foie en plus du clampage de la veine porte peut être nécessaire. Chez les patients présentant une extension intracardiaque, une exposition adéquate pour permettre un pontage cardiopulmonaire peut être justifiée. En général, les patients atteints de tumeurs isolées dans la cave infrahépatique et pararénale toléreront probablement un clampage croisé complet de la VCI sans altérations hémodynamiques significatives, à condition qu’une précharge adéquate soit assurée avec une réanimation peropératoire appropriée par l’équipe d’anesthésie. En ce qui concerne la technique, chez les patients atteints d’hypertension veineuse (pressions veineuses proximales de 30 mmHg ou plus), la reconstruction (par opposition à la ligature, à la résection primaire ou à la cavoplastie) est recommandée pour prévenir l’œdème postopératoire des membres inférieurs. 3 De plus, la réimplantation des veines rénales ou hépatiques peut être nécessaire en fonction de l’étendue de la tumeur réséquée. Il n’existe actuellement aucune norme pour la prise en charge de l’anticoagulation postopératoire, et le traitement à l’aspirine antiplaquettaire, tel qu’il a été utilisé chez notre patient qui a reçu 325 mg d’aspirine par jour, est associé à de faibles taux de thrombose postopératoire du greffon. 10
Les essais contrôlés randomisés évaluant l’efficacité de la chimiothérapie ou de la radiothérapie dans la prise en charge de la SML IVC pourraient ne jamais être publiés en raison de la rareté de la maladie. La pathologie finale de notre patient était notable pour un léiomyosarcome de grade 2/3 (yPT2bN0) avec des marges négatives. Après discussion avec l’oncologie médicale, nous avons décidé qu’elle n’avait pas besoin d’un traitement adjuvant supplémentaire. En ce qui concerne le suivi, des tomodensitogrammes d’intervalle doivent être utilisés pour évaluer la récidive locale et les métastases à distance en fonction du risque de récidive. 6 Nous avons eu notre premier scanner de surveillance à 3 mois, et c’était normal. En cas de récidive à distance, la résection chirurgicale est recommandée ainsi que l’utilisation d’un traitement systémique pour les personnes incapables de tolérer une opération. 4
Une survie prolongée chez les patients atteints de LMS IVC est possible et nécessite une approche multidisciplinaire. Bien que la chirurgie reste la pierre angulaire du traitement, l’implication de la médecine et de la radio-oncologie ainsi que de multiples sous-spécialités chirurgicales (p. ex., l’oncologie chirurgicale et la chirurgie de transplantation) est encouragée pour gérer de manière optimale et individualiser le traitement des patients atteints de cette tumeur maligne rare.
Les auteurs n’ont pas de divulgations pertinentes.
Le patient visé dans cet article vidéo a donné son consentement éclairé pour être filmé et est conscient que des informations et des images seront publiées en ligne.
References
- Hollenbeck ST, Grobmyer SR, Kent KC, Brennan MF. Traitement chirurgical et résultats des patients atteints d’un léiomyosarcome primaire de la veine cave inférieure. J Am Coll Surg. 2003; 197(4):575-579. doi :10.1016/S1072-7515(03)00433-2.
- Wachtel H, Gupta M, Bartlett EK, et al. Résultats après résection de léiomyosarcomes de la veine cave inférieure : une analyse de données regroupées de 377 cas. Surg Oncol. 2015; 24(1):21-27. doi :10.1016/j.suronc.2014.10.007.
- Kieffer E, Alaoui M, Piette JC, Cacoub P, Chiche L. Léiomyosarcome de la veine cave inférieure : expérience dans 22 cas. Ann Surg. 2006; 244(2):289-295. doi :10.1097/01.sla.0000229964.71743.db.
- Cananzi FCM, Mussi C, Bordoni MG, et al. Rôle de la chirurgie dans le traitement multimodal du léiomyosarcome primaire et récidivant de la veine cave inférieure. J Surg Oncol. 2016; 114(1):44-49. doi :10.1002/jso.24244.
- Ganeshalingam S, Rajeswaran G, Jones RL, Thway K, Moskovic E. Léiomyosarcomes de la veine cave inférieure : caractéristiques diagnostiques de l’imagerie en coupe transversale. Clin Radiol. 2011; 66(1):50-56. doi :10.1016/j.crad.2010.08.004.
- Dull BZ, Smith B, Tefera G, Weber S. Prise en charge chirurgicale du léiomyosarcome rétropéritonéal résultant de la veine cave inférieure. J Gastrointest Surg. 2013; 17(12):2166-2171. doi :10.1007/s11605-013-2385-0.
- Perl L, Virchow R. Ein Fall von Sarkom der Vena cava inferior. Archiv für pathologische Anatomie und Physiologie und für klinische Medicin. 1871; 53(4):378-383. doi :10.1007/BF01957198.
- Melchior E. Sarkom der Vena cava inferior. Deutsche Zeitschrift für Chirurgie. 1928; 213(1-2):135-140. doi :10.1007/BF02796714.
- Mingoli A, Cavallaro A, Sapienza P, Di Marzo L, Feldhaus RJ, Cavallari N. Registre international du léiomyosarcome de la veine cave inférieure : analyse d’une série mondiale sur 218 patients. Anticancer Res. 1996; 16(5B) :3201 à 3205.
- Fiore M, Colombo C, Locati P, et al. Technique chirurgicale, morbidité et issue du sarcome rétropéritonéal primitif impliquant la veine cave inférieure. Ann Surg Oncol. 2012; 19(2):511-518. doi :10.1245/s10434-011-1954-2.
Cite this article
Patel MS, Mohebali J, Vagefi PA, Haynes AB. Léiomyosarcome de la veine cave inférieure : résection et reconstruction. J Med Insight. 2024; 2024(184). doi :10.24296/jomi/184.