Sistema di Stabilizzazione Meno Invasivo (LISS) per la riparazione della frattura distale del femore
Main Text
Table of Contents
Le fratture distali del femore possono verificarsi sia in contesti ad alta energia che a bassa energia e, in questi ultimi, sono spesso associate a fratture da fragilità, come in pazienti anziani o osteoporotici. Nelle fratture da fragilità, una scarsa qualità ossea può rendere difficile una riduzione adeguata. La diagnosi avviene tipicamente tramite imaging e ottenere sia la radiografia che la tomografia computerizzata è fondamentale per una valutazione adeguata del pattern delle fratture e per la pianificazione pre-procedurale.
In questo caso è stata osservata una frattura femorale distale intra-articolare spostata. È stata utilizzata una riduzione aperta e fissazione interna (ORIF) con un approccio anterolaterale per visualizzare la superficie articolare e ottenere una riduzione anatomica della superficie articolare. Successivamente, una piastra di blocco laterale veniva posizionata percutaneamente per colmare l'area di comminutione, ripristinando lunghezza, allineamento e rotazione delle gambe.
Il paziente è un uomo di 81 anni con demenza significativa che un anno fa ha subito un'artroplastica totale all'anca per il trattamento di una frattura intertrocanterica dell'anca. Il paziente ha subito una caduta inosservata dal letto nella sua struttura di assistenza assistita. Non riesce a ricordare cosa sia successo a causa della sua demenza.
Qual è il meccanismo di lesione del paziente?
I meccanismi ad alta energia sono più comuni nella popolazione più giovane, inclusi incidenti stradali e cadute da altezza. I meccanismi a bassa energia sono più comuni negli anziani e negli osteoporotici, comprese le cadute da stare in piedi.
I segni vitali del paziente erano stabili. L'arto inferiore sinistro presentava un'abrasione superficiale sulla tibia prossimale destra e si presentava gonfiore con deformità intorno alla coscia distale. Ha fatto un esame neurovascolare intatto senza evidenza di ferita aperta.
- Qual è lo stato ambulatorio del paziente? Con fratture distali del femore, il paziente di solito non può camminare a causa del dolore.
- Quale deformità è evidente al ginocchio? Cerca gonfiori e deformità alla coscia distale e al ginocchio.
- Valuta lo stato neurovascolare distale. Valutare lo stato vascolare controllando la dorsale pedis, la tibiale posteriore e i polsi poplitei. La mancanza di impulsi rispetto all'arto controlaterale può indicare la rottura di un vaso vasale. Funzione motoria testomotora del gastro/soleo, tibiale anteriore, estensore allucis long e flessiore allucis longus. Testare la funzione sensoriale dell'arto inferiore.
- Per qualsiasi frattura femorale distale aperta, iniettare al ginocchio 120 cc di soluzione salina per escludere la comunicazione con l'articolazione.
- Esamina attentamente l'anca, il ginocchio e la caviglia dell'arto infortunato.
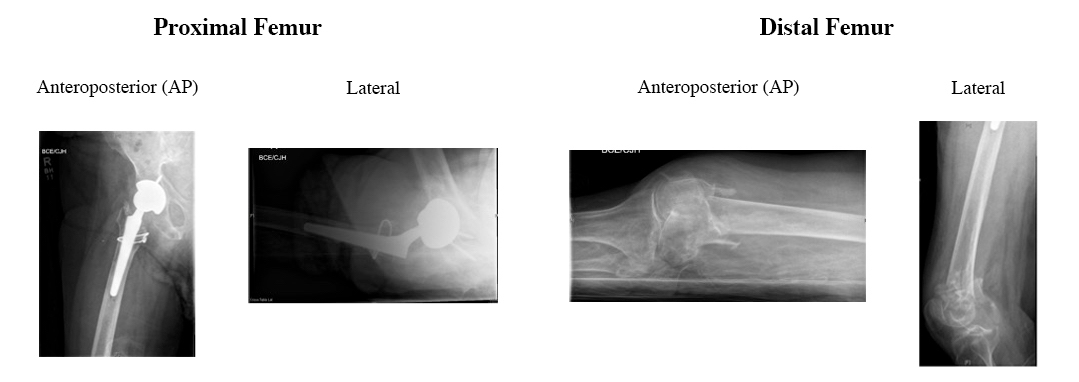
È importante ottenere viste anteroposteriori (AP) e laterali dell'intero femore, un bacino AP e viste oblique a 45 gradi del femore distale. Se necessario, una vista di trazione può aiutare a valutare il modello di frattura. Le osservazioni controlaterali del femore saranno utili per valutare l'arto lesionato e per la pianificazione pre-procedurale. Le fratture che possono coinvolgere la superficie articolare del femore distale devono essere fotografate con tomografia computerizzata (TC) per una valutazione adeguata del modello di frattura e una pianificazione pre-procedurale. Un'angiografia TC aggiuntiva (CTA) può essere necessaria per valutare lo stato vascolare in caso di lussazione del ginocchio o esame vascolare anomalo. L'imaging a risonanza magnetica (MRI) può essere utile per valutare le strutture dei tessuti molli intorno al ginocchio che potrebbero essere state danneggiate durante la lesione femorale.
Le fratture distali del femore, che si verificano nel terzo distale del femore, costituiscono il quattro percento di tutte le fratture femorali. Il meccanismo è tipicamente correlato a traumi ad alta o moderata energia, anche se possono verificarsi a causa di una semplice caduta meccanica in pazienti anziani o osteoporotici. Trattate non chirurgicamente in trazione, le fratture distali del femore possono essere complicate da infezione, rifrattura o non unione.
- Non operatorio con un tutore Bledsoe sbloccato: Considera per candidati chirurgici poco raccomandabili.
- Lama condilare a 95 gradi (CBP): Questa opzione è tecnicamente impegnativa, rendendola una sfida per semplici fratture del femore. Considera per fratture femurali prossimali o distali complesse.
- Vite condilare dinamica (DCS): Introdotto come alternativa alla CBP con una vite che sostituisce la piastra della lama. Questo dispositivo richiede solo l'allineamento a due piani, anziché l'allineamento a tre piani necessario con il CBP. L'inserimento può essere ottenuto sia tramite approccio laterale standard per la riduzione diretta sia tramite approccio percutaneo minimamente invasivo per la riduzione indiretta delle fratture extraarticolari prossimali o distali del femore. Gli approcci minimamente invasivi riducono l'elevazione dei tessuti molli e migliorano i tassi di guarigione delle fratture, diminuiscono infezioni, refratture e la necessità di tecniche di innesto osseo. Inoltre, questo metodo è compatibile con le protesi totali dell'anca.
- Piastre di bloccaggio laterale (LLP): Le LLP unicorticali sono preferibili nelle fratture periarticolari del femore con comminutione metafisaria. Possono essere utilizzati con approcci laterali standard o minimamente invasivi. Questa strategia adotta il concetto di fissazione biologica, minimizzando la perturbazione dell'apporto arterioso, in particolare delle arterie endosteli rispetto alla placcatura bicorticale. Le LLP minimamente invasive hanno dimostrato compatibilità con l'artroplastica totale del ginocchio, così come con fratture intraarticolari complesse o nell'osso osteoporotico.
- Unghie intramedullari (IMN): Le IMN retrograde si sono dimostrate una strategia efficace per il trattamento delle fratture distali supracondilari e intracondilari. Anche gli IMN antegradi si sono dimostrati compatibili nelle fratture distali del femore dopo un'artroplastica totale del ginocchio, ma probabilmente sono tecnicamente più impegnativi.
- Fissazione esterna: Considera la fissazione esterna per gestire lesioni ai tessuti molli in fratture aperte, in pazienti traumatizzati molteplicmente o in persone con gravi ustioni o lesioni alla testa, nelle ginocchia fluttuanti o in non unioni e pseudartrosi femorali infette.
La piastra LISS offre molteplici opzioni per gli angoli e le lunghezze delle viti. Nella pianificazione preoperatoria, il chirurgo può utilizzare lunghezze di riferimento basate su medie cadaveriche oppure un filo di Kirschner per misurare la lunghezza della vite direttamente dal paziente. 6 Le controindicazioni includono candidati chirurgici scadenti e infezioni nel sito chirurgico.
Le viste anterioposteriori (AP) e laterali preoperatorie del femore prossimale e distale mostrano una protesi THA intatta e una frattura comminuta e impattata del femore distale.
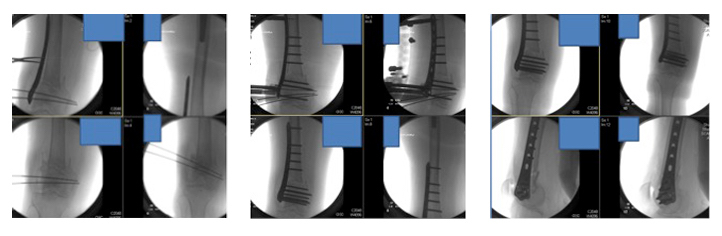
Le immagini fluoroscopiche intraoperatorie mostrano una riduzione provvisoria iniziale e una riduzione finale con fissazione della placca LISS.
L'osteosintesi a placche è stata la tecnica preferita per la riparazione delle fratture diafisarie, metafisarie e articolari del femore distale. 7 Studi recenti hanno dimostrato che i chirurghi possono evitare di danneggiare l'apporto sanguigno come si verifica con un approccio laterale tradizionale al femore distale utilizzando tecniche di placcatura minimamente invasive. Due studi cadaverici condotti da Farouk e colleghi hanno dimostrato che un approccio percutaneo minimamente invasivo causa meno disturbo dell'apporto sanguigno femorale, inclusi arterie perforanti e nutrienti intatte, e una migliore perfusione periostale e midollare rispetto alle osteosintesi convenzionali su placche.
La placcatura a ponte minimamente invasiva è efficace nell'inserimento di fratture comminute. La riduzione indiretta della frattura può essere possibile solo con la trazione, poiché l'involucro dei tessuti molli rimane intatto se non viene utilizzato l'approccio laterale standard. L'uso di incisioni prossimali e distali isolate consente di avere l'appoggio nei segmenti intatti circostanti del femore. Il sistema di placcatura a ponte minimamente invasivo aderisce ai principi della placcatura biologica con un potenziale di guarigione aumentato evitando danni vascolari e tassi ridotti di infezione. 5 Inoltre, questo approccio non richiede l'innesto osseo, che può essere utilizzato nella fissazione aperta. 4
Il LISS consente una placcatura submuscolare minimamente invasiva con più fissazioni a vite. Dopo una riduzione indiretta, la placca viene fissata alla parte laterale del femore. Agisce come un fissatore interno definitivo per mantenere in posizione la frattura ridotta. Il fissatore interno bloccato non viene stretto contro l'osso in modo da comprimere il periosto, ma mantiene l'allineamento della riduzione e consente una relativa stabilità e una guarigione secondaria. 6 Il design della placca è anatomicamente sagomato, basato sui dati e sugli studi della TAC femorale per massimizzare la migliore adattabilità al maggior numero di femori. Le opzioni di angolo a vite furono ottimizzate per permettere la fissazione condilare senza penetrare la tacca intercondilare o l'articolazione patellofemorale. Rispetto alla piastra a lama condilare e alla vite dinamica condilare, la piastra LISS mostra indicazioni di rigidità e fatica che si collocano tra questi due impianti. I test biomeccanici hanno dimostrato una resistenza al carico assiale superiore alla piastra della lama condilare e al chiodo intramedullare retrogrado, e una resistenza alla torsione inferiore a questi progetti. Il vantaggio della piastra LISS è il suo sviluppo specifico per l'inserimento minimamente invasivo con l'uso di una dima di inserimento che consente un facile puntamento a vite. Il tempo fino all'unione, l'ampiezza di movimento del ginocchio e le complicazioni totali erano equivalenti nel confronto tra la placca LISS e la costruzione DCS minimamente invasiva, mentre la piastra LISS ha mostrato un tasso inferiore di fallimento precoce dell'impianto.
Nel contesto della riparazione periprotesica prossimale e distale della frattura del femore, la varietà di opzioni di angolo di vite nella piastra LISS consente una fissazione ottimale attorno all'artroplastica totale dell'anca o del ginocchio. 8 Inoltre, la placca si è dimostrata biomeccanicamente sufficiente nell'osso osteoporotico e clinicamente non mostra alcuna perdita della fissazione condilare nei pazienti anziani. 19
Gli esiti che utilizzano un approccio percutaneo minimamente invasivo con una placca di bloccaggio laterale per fratture supracondilari e intracondilari sono simili o superiori agli approcci aperti standard, senza la morbilità associata a una dissezione estesa o la necessità di innesti ossei. 4, 20 L'uso del concetto di placcatura biologica ha dimostrato una consolidazione precoce, tassi di infezione e di non unione inferiori rispetto alla tecnica standard aperta. 15 Inoltre, la placcatura LISS si è dimostrata efficace quando utilizzata per il trattamento di fratture periprotesiche prossimali e distali del femore e fratture ad alta energia e meccanicamente instabili. 18, 21 La placca LISS favorisce la mobilitazione precoce e il mantenimento dell'ampiezza di movimento del ginocchio dopo la fissazione della frattura distale del femore.
Uno sviluppo recente nei sistemi di corazzatura minimamente invasivi consente il bloccaggio a vite poliassiale per una maggiore varietà di angoli di viti. Uno studio precoce sulla placca non contattiva del femore pontante distale (NCB-DF) ha dimostrato risultati funzionali e radiografici migliori rispetto alla placca LISS. Ulteriori ricerche sono necessarie per verificare se la piastra di bloccaggio poliassiale fornirà risultati clinici superiori rispetto alla piastra monoassiale di bloccaggio durante il follow-up a lungo termine.
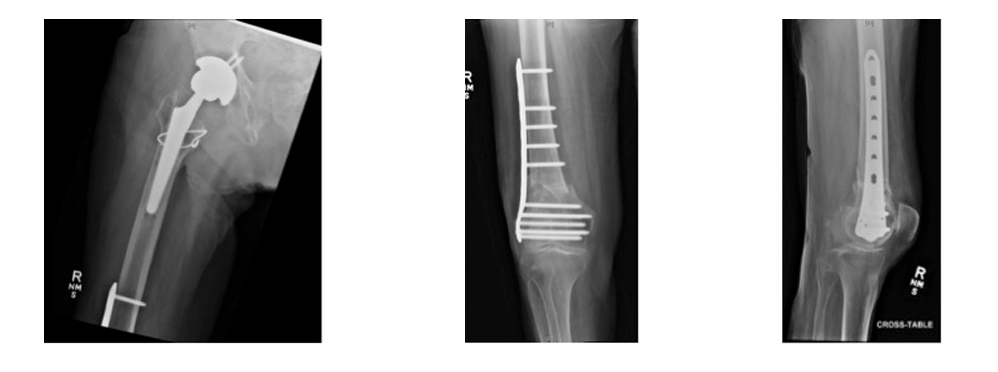
Il paziente ha fatto un follow-up in clinica un mese dopo l'operazione. Era in riabilitate e rimaneva nel suo immobilizzatore al ginocchio. Sta facendo fisioterapia. Le radiografie mostrano la formazione di calli intervalli nel sito della frattura e l'hardware è intatto senza segni di complicazioni.
Synthes costruzione di piastre e viti LISS (Synthes, Inc. USA)
Gli autori non hanno interessi finanziari o conflitti di interessi da divulgare.
Il paziente citato in questo video ha dato il suo consenso informato per essere filmato ed è consapevole che informazioni e immagini saranno pubblicate online.
References
- Egol KA, Koval KJ, Zuckerman JD. Manuale delle Fratture. Philadelphia, PA: Lippincott Williams & Wilkins; 2010.
- Kolmert L, Wulff K. Epidemiologia e trattamento delle fratture distali del femore negli adulti. Acta Orthop Scand. 1982; 53(6):957-962. doi:10.3109/17453678208992855.
- Merchan EC, Maestu PR, Blanco RP. Corazzatura della lama delle fratture supracondilari chiuse e spostate del femore distale con il sistema OA. J Trauma. 1992; 32(2):174-178. doi:10.1097%2F00005373-199202000-00010.
- Krettek C, Schandelmaier P, Miclau T, Tscherne H. Osteosintesi percutanea a placche minimamente invasive (MIPPO) utilizzando la DCS in fratture femorali prossimali e distali. Ferita. 1997; 28 (supplemento 1): A20-A30. doi:10.1016/S0020-1383(97)90112-1.
- Haidukewych GJ. Innovazioni nella tecnologia delle piastre di bloccaggio. J Am Acad Ortop-Surg. 2004; 12(4):205-212. https://journals.lww.com/jaaos/Abstract/2004/07000/Innovations_in_Locking_Plate_Technology.1.aspx.
- Sistema di stabilizzazione meno invasivo (LISS): consente l'inserimento percutaneo delle placche e il targeting delle viti nel femore distale. Guida tecnica. Sito web di DePuy Synthes. http://synthes.vo.llnwd.net/o16/LLNWMB8/US%20Mobile/Synthes%20North%20America/Product%20Support%20Materials/Technique%20Guides/SUTGLISSDistFemurJ2892H.pdf. Consultato il 21 febbraio 2015.
- Miclau T, Martin RE. L'evoluzione dell'osteosintesi a placche moderna. Ferita. 1997; 28 (supporto 1): A3-A6. doi:10.1016/S0020-1383(97)90109-1.
- Kregor PJ, Hughes JL, Cole PA. Fissazione delle fratture femorali distali sopra l'artroplastica totale del ginocchio utilizzando il Sistema di Stabilizzazione Meno Invasivo (L.I.S.S.). Ferita. 2001; 32 (supplementare 3): 64-75. doi:10.1016/S0020-1383(01)00185-1.
- Iannacone WM, Bennett FS, DeLong WG Jr, nato CT, Dalsey RM. Prima esperienza con il trattamento delle fratture femurali sopracondilari usando l'unghia intramedullare sopracondilare: un rapporto preliminare. Trauma ortopedo. 1994; 8(4):322-327. doi:10.1097%2F00005131-199408000-00008.
- Ritter MA, Keating EM, Faris PM, Meding JB. Fissazione con bastoncino di fratture sopracondilari sopracondilari sopra le artroplastiche totali del ginocchio. Artroplastica J. 1995; 10(2):213-216. doi:10.1016/S0883-5403(05)80130-5.
- Alonso J, Geissler W, Hughes JL. Fissazione esterna delle fratture femorali: indicazioni e limitazioni. Ortopedia Clin Relat Res. 1989;241:83-88. https://journals.lww.com/clinorthop/Abstract/1989/04000/External_Fixation_of_Femoral_Fractures_.10.aspx.
- Farouk O, Krettek C, Miclau T, Schandelmaier P, Guy P, Tscherne H. Osteosintesi a placche minimamente invasive e vascolarità: risultati preliminari di uno studio di iniezione da cadavere. Ferita. 1997; 28 (supporto 1): A7-A12. doi:10.1016/S0020-1383(97)90110-8.
- Farouk O, Krettek C, Miclau T, Schandelmaier P, Guy P, Tscherne H. Osteosintesi a placche minimamente invasiva: la placcatura percutanea interrompe meno l'apporto di sangue femorale rispetto alla tecnica tradizionale? Trauma ortopedo. 1999; 13(6):401-406. doi:10.1097%2F00005131-199908000-00002.
- Wenda K, Runkel M, Degreif J, Rudig L. Fissazione minimamente invasiva della placca nelle fratture dell'asta femorale. Ferita. 1997; 28 (supplemento 1): A13-A19. doi:10.1016/S0020-1383(97)90111-X.
- Krettek C, Müller M, Miclau T. Evoluzione dell'osteosintesi a placche minimamente invasiva (MIPO) nel femore. Ferita. 2001; 32 (supplemento 3): 14-23. doi:10.1016/S0020-1383(01)00180-2.
- Stover M. Fratture femorali distali: trattamento attuale, risultati e problemi. Ferita. 2001; 32 (supplemento 3): 3-13. doi:10.1016/S0020-1383(01)00179-6.
- Frigg R, Appenzeller A, Christensen R, Frenk A, Gilbert S, Schavan R. Lo sviluppo del sistema di stabilizzazione meno invasivo (LISS) del femore distale. Ferita. 2001; 32 (supplemento 3): 24-31. doi:10.1016/S0020-1383(01)00181-4.
- Schuetz M, Müller M, Krettek C, et al. Stabilizzazione minimamente invasiva delle fratture femorali distali con il LISS: uno studio multicentrico prospettico. Risultati di uno studio clinico con particolare attenzione ai casi difficili. Ferita. 2001; 32 (suppl 3): 48-54. doi:10.1016/S0020-1383(01)00183-8.
- Zlowodzki M, Williamson S, Cole PA, Zardiackas LD, Kregor PJ. Valutazione biomeccanica del sistema di stabilizzazione meno invasivo, della lama inclinata e dell'unghia intramedullare retrograda per la fissazione interna delle fratture distali del femore. Trauma ortopedo. 2004; 18(8):494-502. doi:10.1097/00005131-200409000-00004.
- Zlowodzki M, Williamson S, Zardiackas LD, Kregor PJ. Valutazione biomeccanica del sistema di stabilizzazione meno invasivo e della lama inclinata a 95 gradi per la fissazione interna delle fratture distali del femore nelle ossa cadaveriche umane con alta densità minerale ossea. J Trauma. 2006; 60(4):836-840. doi:10.1097/01.TA.0000208129.10022.f8.
- Kao FC, Tu YK, Su JY, Hsu KY, Wu CH, Chou MC. Trattamento della frattura femorale distale tramite osteosintesi a placche percutanee minimamente invasiva: confronto tra la vite condilare dinamica e il sistema di stabilizzazione meno invasivo. J Trauma. 2009; 67(4):719-726. doi:10.1097/TA.0b013e31819d9cb2.
- Kobbe P, Klemm R, Reilmann H, Hockertz TJ. Sistema di stabilizzazione meno invasivo (LISS) per il trattamento delle fratture periprotesiche del femore: un follow-up di 3 anni. Ferita. 2008; 39(4):472-479. doi:10.1016/j.injury.2007.10.034.
- Kregor PJ, Stannard JA, Zlowodzki M, Cole PA. Trattamento delle fratture distali del femore utilizzando il sistema di stabilizzazione meno invasivo: esperienza chirurgica e risultati clinici precoci in 103 fratture. Trauma ortopedo. 2004; 18(8):509-520. doi:10.1097/00005131-200409000-00006.
- Krettek C, Schandelmaier P, Miclau T, Bertram R, Holmes W, Tscherne H. Ricostruzione articolare transarticolare e osteosintesi indiretta a placche per fratture femurali sudcondilari distali complesse. Ferita. 1997; 28 (supporto 1): A31-A41. doi:10.1016/S0020-1383(97)90113-3.
- Schütz M, Müller M, Regazzoni P, e altri. Uso del Sistema di Stabilizzazione Meno Invasiva (LISS) in pazienti con fratture distali del femore (AO33): uno studio multicentrico prospettico. Trauma Ortopedista Arch Surg. 2005; 125(2):102-108. doi:10.1007/s00402-004-0779-x.
- Kregor PJ, Stannard J, Zlowodzki M, Cole PA, Alonso J. Fissazione distale della frattura femorale utilizzando il Sistema di Stabilizzazione Meno Invasivo (L.I.S.S.): la tecnica e i primi risultati. Ferita. 2001; 32 (supplementare 3): 32-47. doi:10.1016/S0020-1383(01)00182-6.
- Schandelmaier P, Partenheimer A, Koenemann B, Grün OA, Krettek C. Fratture femorali distali e stabilizzazione LISS. Ferita. 2001; 32 (supplemento 3): 55-63. doi:10.1016/S0020-1383(01)00184-X.
- Peso M, Collinge C. Primi risultati del sistema di stabilizzazione meno invasivo per fratture meccanicamente instabili del femore distale (tipi AO/OTA A2, A3, C2 e C3). Trauma ortopedo. 2004; 18(8):503-508. doi:10.1097/00005131-200409000-00005.
- Kolb W, Guhlmann H, Windisch C, Marx F, Kolb K, Koller H. Fissazione delle fratture distali del femore con sistema di stabilizzazione meno invasivo: un trattamento minimamente invasivo con viti a angolo fisso bloccate. J Trauma. 2008; 65(6):1425-1434. doi:10.1097/TA.0b013e318166d24a.
- Hanschen M, Aschenbrenner IM, Fehske K, e altri. Placche mono- contro poliassi bloccanti nelle fratture distali del femore: uno studio clinico randomizzato multicentro prospettico. Int Ortop. 2014; 38(4):857-863. doi:10.1007/s00264-013-2210-0.
Cite this article
Weaver MJ. Sistema di stabilizzazione meno invasivo (LISS) per la riparazione della frattura distale del femore. J Med Insight. 2020; 2020(17). doi:10.24296/jomi/17.