腹腔镜食管旁疝修补术
Main Text
对于所有有症状的食管旁疝,应考虑手术修复。腹腔镜修复术被认为是金标准,与开放修复术相比,恢复更快,发病率和死亡率更低。本病例中的患者表现为固体吞咽困难恶化和呼吸困难,表现为食管旁疝扩大并伴有器官轴扭转成分。她接受了腹腔镜食管旁疝修补术,包括 Toupet 胃底折叠术和后胃固定术。患者对固体食物的吞咽困难和劳力性呼吸困难的主观改善,术后肺功能检查客观改善。
真正的 II 型食管旁疝的特征是胃疝出进入后纵隔,同时保持 LES 的正常位置。混合疝(III 型)和巨大疝(IV 型)也经常被描述为食管旁疝。这些患者中有许多是老年人,通常没有症状,他们的食管裂孔疝是在影像学上偶然发现的。症状可能是由胃出口梗阻(如餐后疼痛和早饱)、胃食管反流或胃粘膜机械创伤(如隐性失血)引起的。所有适合手术的有症状患者都应修复食管旁疝。应观察无症状患者,而适合手术治疗的轻症患者在推荐手术修复之前需要深思熟虑的决策。
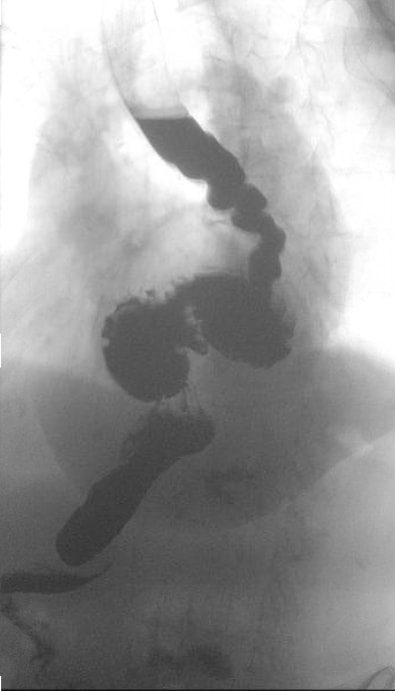
患者是一名 85 岁的女性,有 GERD 病史和长期吞咽困难,最近进展并伴有体重减轻。她支持吞咽固体食物甚至偶尔吞咽液体的严重困难。她还认可呼吸困难恶化的病史,尤其是在活动时。她有一个已知的食管裂孔疝,据记载在最近的一次钡餐吞咽时扩大。最近的钡餐吞咽显示食管蠕动较弱,伴有螺旋形食管和大食管裂孔疝伴器官轴扭转。上消化道内窥镜检查证实了这些解剖学发现的存在以及 Cameron 溃疡的存在。食管动力显示 11 次吞咽中有 5 次 LES 静息压正常,LES 松弛不完全。最后,一项关于 PPI 治疗的 24 小时 pH 阻抗研究显示轻度反流,但与症状无关。注射肉毒杆菌毒素后,她的吞咽困难没有改善。
经检查,患者无异常心肺检查结果。她既往无腹部手术史,腹部检查正常。对于该患者,她没有明显的心脏病史或心律失常病史,术前心电图无明显异常。鉴于她的呼吸困难恶化,进行了肺功能检查。发现她有中度限制性缺陷,沙丁胺醇给药后没有明显改善。她恶化的呼吸困难被认为与她扩大的食管旁疝有关。
初步诊断通常是偶然做出的,要么是胸片显示心脏后纵隔有气液平面,要么是因其他症状而进行的 CT 扫描,要么是在上消化道内窥镜检查期间。对于手术候选人,评估包括评估患者的整体健康状况以及确定解剖结构。CT 提供了疝气三维解剖结构的好处。术前有吞咽困难成分的患者应在任何胃底折叠术前进行食管测压。必须在术前进行上消化道内窥镜检查,以排除伴随疾病,例如 Barrett 食管、消化性溃疡病、肿瘤或其他病理。
食管旁疝是一种老年人疾病,中位发病年龄在 60-70 岁之间。食管旁疝是食管裂孔疝的一小部分 (5-10%),范围从无症状到危及生命的并发症。这些疝中的大多数是无症状或轻微症状的,但一小部分患者可以发展为急性症状,估计每年症状进展的风险约为 1%。1
对于有症状的患者,有三种主要方法:1) 通过上中线剖腹手术的开腹入路,2) 通过左开胸手术的开腹经胸入路,以及 3) 腹腔镜入路。腹腔镜修复术被认为是与开放修复术相比,总体发病率和死亡率较低的标准治疗。无论通路如何,修复的原则都是相同的:减少腹腔内容物,解剖和去除疝囊,动员和无张力地将胃食管交界处返回到腹部,以及修复膈肌缺损。应考虑为所有患者增加抗反流手术或胃底折叠术,以尽量减少术后反流症状。如果存在运动障碍,则首选部分胃底折叠术。
手术修复适用于缓解症状。对于症状轻微的患者,必须权衡手术并发症的风险与勒死或症状进展的终生风险。这种风险每年约为 1-2%。
我们的患者在进行性吞咽困难的情况下表现为反流和体重减轻。她的评估显示,伴随的食管运动障碍和胃食管交界处梗阻(以及呼吸困难恶化)被认为是由于她的大食管旁疝。我们选择进行腹腔镜食管旁疝修补术,并进行部分胃底折叠术,希望她的吞咽困难会随着更正常解剖结构的恢复而得到改善。
绝大多数食管旁疝可以通过腹腔镜修复。然而,执行这些手术的外科医生必须为需要食管延长术或辅助治疗脚修复技术的困难病例做好准备。使用网片加固修复是有争议的,没有高水平的证据表明可吸收网片可以改善长期结局。
年龄、肥胖、肝肿大或既往广泛的腹部手术等患者因素可能会改变手术计划。在进行修复之前,重要的是要权衡择期修复的发病率和死亡率与肠扭转的终生风险和紧急手术的必要性及其相关风险。
一般来说,这些患者往往是老年人,需要根据个体情况进行围手术期心肺风险评估和测试。研究表明,即使考虑到合并症,与 65-79 岁的患者相比,接受择期和紧急食管裂孔疝修复术的 80-90 岁患者面临的死亡和并发症风险也明显更高。这表明将选择性修复推迟到生命的第八个十年会增加不良结果的风险。此外,虽然仅凭年龄可能并不总是能预测死亡率,但紧急手术会显著增加风险。72 岁以上和高度虚弱是择期修复后发病几率的两倍。这些发现强调了及时择期修复对改善老年患者预后的重要性。21
肥胖通常与食管裂孔疝有关,并且已知会增加食管裂孔疝修复后复发的风险。因此,BMI 较高的患者在食管裂孔疝修复术之前减肥以避免复发是有益的。鉴于新的医学减肥疗法的兴起,未来的研究应探索患者在接受食管裂孔疝修复术之前可能从生活方式改变、医疗干预或手术减肥中受益的 BMI 水平。20 根据我们的经验,上述阈值为 35 kg/m2。
由于证据有限,正如 SAGES 食管裂孔疝手术治疗指南中所述,无症状食管裂孔疝的管理具有挑战性。该小组根据专家意见制定了一项建议,该建议强调了确认真正的无症状状态的重要性,因为许多患者可能有与疝相关的非胃肠道症状,例如呼吸急促、运动不耐受或超声心动图结果异常。对于确诊无症状的患者,在手术修复和持续监测之间做出决定时,应详细讨论潜在风险和获益。手术可以预防反流病进展或微量误吸等并发症。然而,支持这些干预措施的证据并不可靠,这使得患者参与决策至关重要。
无症状的食管裂孔疝发展为急性胃扭转的可能性是一个重大问题,但没有足够的数据来确定哪些患者的风险更高。将择期疝修补术与观察等待进行比较的研究产生了不同的结果,一些人赞成监测,而另一些人则认为手术可以改善生活质量。鉴于这种不确定性,如果患者理解并接受相关风险,观察等待方法是合理的。在每个评估阶段,共同决策和深入讨论对于实现最佳结果至关重要。20
食管裂孔疝最早出现在 16世纪,最著名的是 Bowditch 于 1853 年在对先前发表病例的尸检结果的回顾中发表。1 随着 X 线摄影和 X 射线的出现,食管裂孔疝于 20 世纪初首次在活着的患者中被诊断出来。也是在这个时候,Akerlund 描述了食管旁疝并试图对食管裂孔疝进行分类。1 Soresi 于 1919 年描述了第一种经腹修复方法,而最早的选择性修复系列由 Harrington 于 1928 年在梅奥诊所描述。1 1950 年,Sweet 在马萨诸塞州总医院首次发表了他的经胸食管旁疝修补方法。1 随着微创手术的出现,1992 年描述了第一例腹腔镜食管旁疝修补术,现在通常被描述为标准护理。图 2 演示了所使用的常见端口放置。
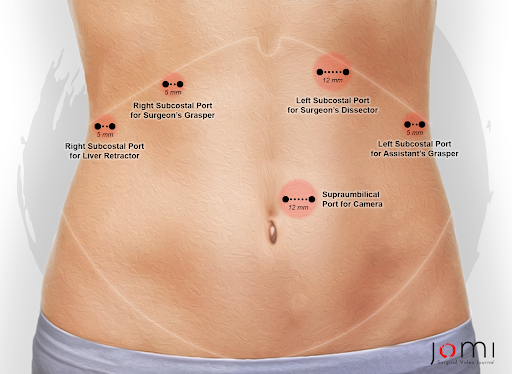
图 2. 腹腔镜食管旁疝修补术的端口放置部位。
当正常腹腔内胃的一部分通过膈裂孔脱垂到后纵隔时,就会发生食管裂孔疝。2 最常见的食管裂孔疝类型是 I 型或滑动疝,其中胃食管交界处 (GEJ) 通过膈裂孔迁移,从而移位食管下括约肌 (LES) 的位置并使 LES 暴露于胸内负压。LES 压力降低和正常解剖位置移位的这种结合导致 LES 的抗反流机制中断。2 真正的食管旁疝(II 型)虽然罕见,但被描述为胃底向上疝,GEJ 位置正常。术语食管旁疝也用于描述 III 型食管裂孔疝,其中胃的 GEJ 和胃底都在胸内,以及 IV 型或巨大食管旁疝,其中额外的腹腔内器官也通过膈裂孔突出。
大多数食管裂孔疝见于老年人,其病理生理学表明,年龄的增长会导致构成食管裂孔疝边缘的脚肌和周围结缔组织发生变化和变弱。绝大多数患者无症状,在影像学检查或上消化道内镜检查中偶然发现。然而,症状可以从轻微的,如胃食管反流和模糊的上腹痛,到更严重的,如出血伴慢性贫血、肺功能受损和危及生命的器官轴扭转。
从历史上看,外科医生普遍认为,所有有症状的食管旁疝都应在没有重大手术风险的患者中进行修复。无症状食管旁疝的修复更具争议。最初,由于担心危及生命的器官轴扭转,无论症状如何,手术修复都受到青睐,1967 年斯金纳和贝尔西估计死亡率高达 30%,希尔在 1973 年估计死亡率高达 56%。3,4 这些数字高估了胃扭转急诊手术的真实死亡率。对美国外科医师学会国家外科质量改进计划 (NSQIP) 数据库的分析表明,在紧急情况下进行的食管旁疝修补术死亡率为 8%,比择期手术组高 10 倍,但远低于以前的估计。5 通过控制患者和疾病相关因素的多变量分析,该研究还发现紧急手术并不能独立预测死亡率。他们得出的结论是,死亡率增加更多的是严重的术前合并症和功能状态不佳的结果,否则患者将被排除在择期修复之外。5 Ballian 等人开发了一个围手术期死亡率预测模型,将非择期手术、80 岁或以上、肺部疾病史和充血性心力衰竭病史确定为围手术期死亡风险增加的变量。6
Stylopoulos 等人通过倡导更保守的方法,挑战了应该修复无症状 PEH 以防止危及生命的并发症的想法。使用 Markov Monte Carlo 分析模型,作者追踪了一组假设的无症状和轻微症状患者以及与择期腹腔镜修复和保守观察等待策略相关的结果。如果症状进展持续且与年龄有关,则 65 岁患者出现危及生命的症状的风险为每年 18% 或 1.1%。7 假设汇总数据和全国住院样本 (NIS) 数据库的急诊手术死亡率为 5.4%,那么观察等待导致的总体死亡风险约为 1%,类似于择期腹腔镜修复术的 1.38% 的汇总估计。7 在分析中,观察等待是 83% 患者的最佳治疗策略。
虽然食管旁疝最初是通过开腹或经胸入路修复的,但腹腔镜修复现在已成为护理标准。腹腔镜 PEH 修复的好处包括减少术后疼痛、缩短住院时间、加快恢复和改善生活质量。8 除了上述益处外,接受腹腔镜食管旁疝修补术的患者总体并发症也较少,对重症监护病房护理的需求较少,并且 30 天再入院率较低。9 Mungo 等人检查了 NSQIP 数据库,其中包括 8186 名接受了 PEH(腹腔镜与开放)的患者,发现总体 30 天死亡率为 0.92%(2.6% 开放,0.5% 腹腔镜),腹腔镜修复的发病率显着降低,即使在调整了紧急病例后也是如此。10 Fullem 等人在检查 NIS 数据库(23,514 名患者)后回应了这些发现,并得出结论,与开放方法相比,腹腔镜修复术与简单的 PEH 修复术的死亡率较低相关(0.57% 对 1.34%)。11
修复后增加胃底折叠术有助于减少术后反流症状。尽管单独减少疝气和将胃活动到正常的解剖位置可显著减轻反流症状 (54.6% 至 18.2%,P = 0.011),但增加胃底折叠术显示这些症状的减轻更显着 (67.7% 至 5.4%,P < 0.001)。12 胃底折叠术对减少疝气复发没有影响,尽管已经假设包裹有助于将胃固定在腹部内。术前吞咽困难或测压异常提示食管运动障碍的患者应避免胃底折叠术。
食管旁疝修补术使近三分之二的患者症状完全缓解,并显着改善生活质量。13 Lidor 等人发现手术修复后生活质量评分有显着改善。除 36 个月时早饱、恶心、吞咽疼痛和腹胀/胀气外,所有个体症状均得到显著改善。14 这些症状仍然显示出改善,尽管它们没有统计学意义。几乎所有有术后胃灼热症状的患者都可以通过 PPI 治疗轻松控制,并且很少需要再次手术。
与开放入路相比,腹腔镜修复术的缺点是放射学复发率较高。人们认为开放手术会促进粘连的发展,粘连可以将胃固定在腹腔内位置。腹腔镜修复术估计 1 年时的影像学复发率约为 27%,但极少数情况下这些复发是有症状的,需要再次手术。14 一些研究表明,增加胃固定术有助于降低复发率,但证据好坏参半。14-16 腹腔镜网片修复术的荟萃分析表明,与初次修复相比,疝气复发率更高 (12.1% 对 20.5%)。17 即使仅限于至少随访 2 年的研究,复发率也有所降低(11.5% 对 25.4%)。17 然而,并非所有研究都能够复制使用生物网片修复可减少长期复发的发现。Oelschlager 等人发现,补片组 6 个月时的复发率较低,但 5 年时生物补片修复和原发性农村修复没有差异。18 网片的使用及其使用的安全性也一直是一个争论的话题。对 NSQIP 数据库的分析发现,在放置和不放置网片的腹腔镜修复术中,30 天死亡率或继发发病率没有统计学意义差异。19 当脚肌太弱而无法进行初次修复时,应考虑网片修复。
最终病理诊断:
A. 肝脏肿块切除术:
海绵状血管瘤伴梗死和硬化。没有恶性肿瘤的证据。
临床病史:
食管旁疝,偶然发现肝脏肿块。
提交的样本:
A. 肝脏肿块切除术
粗略描述:
A. 收到新鲜标记的“肝块”是一个 2.7 x 2.6 x 1.8 厘米、坚硬、主要包裹薄的粉红色棕褐色组织。烧灼的切除边缘为蓝色墨水,标本的其余部分为黑色墨水。标本被连续切片,露出斑驳的棕褐色至粉红色棕褐色固体切割表面,并带有分散的点状出血区域。样本完全装在包埋盒 A1-A6 中提交。
我们使用了标准的腹腔镜设备,并提供了不可吸收的网片。
我们没有什么可披露的。
本视频文章中提到的患者已同意拍摄,并且知道信息和图像将在网上发布。
References
- Stylopoulos N,Rattner DW。食管裂孔疝手术史:从 Bowditch 到腹腔镜检查。 安外科。 2005;241(1):185-193. doi:10.1097/01.sla.0000149430.83220.7f.
- Maziak DE,皮尔逊 FG。大块(食管旁)食管裂孔疝。在:Patterson GA、Cooper JD、Deslauriers J 等人,编辑 Pearson 的胸腔和食管外科。 第 3 版。宾夕法尼亚州费城:丘吉尔·利文斯通;2008:233-238.
- 斯金纳 DB,贝尔西 RH。食管反流和食管裂孔疝的手术治疗。1,030 名患者的长期结果。 J 胸心血管外科杂志。 1967;53(1):33-54.
- 嵌顿性食管旁疝:外科急症。 美国外科杂志 (Am J Surg)。 1973;126(2):286-291. doi:10.1016/S0002-9610(73)80165-5.
- Augustin T、Schneider E、Alaedeen D 等人。急诊手术不能独立预测食管旁疝修补术后 30 天死亡率:来自 ACS NSQIP 数据库的结果。 J 胃肠外科杂志。 2015;19(12):2097-2104. doi:10.1007/s11605-015-2968-z.
- Ballian N、Luketich JD、Levy RM 等人。腹腔镜巨型食管旁疝修补术后围手术期死亡率和主要发病率的临床预测规则。 J 胸心血管外科杂志。 2013;145(3):721-729. doi:10.1016/j.jtcvs.2012.12.026.
- Stylopoulos N, Gazelle GS, Rattner DW.食管旁疝:手术还是观察? 安外科。 2002;236(4):492-501. doi:10.1097/01.SLA.0000029000.06861.17.
- Draaisma WA, Gooszen HG, Tournoij E, Broeders IAMJ.食管旁疝修补术的争议;文献综述。 外科内窥镜。 2005;19(10):1300-1308. doi:10.1007/s00464-004-2275-3.
- Nguyen NT, Christie C, Masoomi H, Matin T, Laugenour K, Hohmann S. 腹腔镜与开腹食管旁疝修补术的利用和结果。 Am 外科。 2011;77(10):1353-1357. https://www.ingentaconnect.com/content/sesc/tas/2011/00000077/00000010/art00018。
- Mungo B、Molena D、Stem M、Feinberg RL、Lidor AO。使用 NSQIP 数据库进行食管旁疝修补术的 30 天结局:腹腔镜检查是否应为标准护理? J Am Coll 外科。 2014;219(2):229-236. doi:10.1016/j.jamcollsurg.2014.02.030.
- Fullum TM、Oyetunji TA、Ortega G 等人。开放性与腹腔镜食管裂孔疝修补术。 JSLS. 2013;17(1):23-29. doi:10.4293/108680812X13517013316951.
- van der Westhuizen L、Dunphy KM、Knott B、Carbonell AM、Smith DE、Cobb WS。腹腔镜食管旁疝修补术时需要胃底折叠术。 Am 外科。 2013;79(6):572-577. https://www.ingentaconnect.com/contentone/sesc/tas/2013/00000079/00000006/art00016。
- El Khoury R, Ramirez M, Hungness ES, Soper NJ, Patti MG. 无网片腹腔镜食管旁疝修补术后症状缓解。 J 胃肠外科杂志。 2015;19(11):1938-1942. doi:10.1007/s11605-015-2904-2.
- Lidor AO, Steele KE, Stem M, Fleming RM, Schweitzer MA, Marohn MR. 腹腔镜食管旁疝修补术后的长期生活质量和复发危险因素。 美国医学会外科杂志。 2015;150(5):424-431. doi:10.1001/jamasurg.2015.25.
- 庞塞特 G、罗伯特 M、罗曼 S、布列兹 JC。无人工加固的大食管裂孔疝的腹腔镜修复:前胃固定术的晚期结果和相关性。 J 胃肠外科杂志。 2010;14(12):1910-1916. doi:10.1007/s11605-010-1308-6.
- Ponsky J, Rosen M, Fanning A, Malm J. 前胃固定术可降低腹腔镜食管旁疝修补术后的复发率。 外科内窥镜。 2003;17(7):1036-1041. doi:10.1007/s00464-002-8765-2.
- Müller-Stich BP、Kenngott HG、Gondan M 等人。网片在腹腔镜食管旁疝修补术中的应用:荟萃分析和风险收益分析。 公共科学图书馆一号。 2015;10(10):e0139547。 doi:10.1371/journal.pone.0139547.
- Oelschlager BK、Pellegrini CA、Hunter J 等人。生物假体减少腹腔镜食管旁疝修补术后复发:一项多中心、前瞻性、随机试验。 安外科。 2006;244(4):481-490. doi:10.1097/01.sla.0000237759.42831.03.
-
Kubasiak J、Hood KC、Daly S 等人。使用腹腔镜方法改善食管旁疝修补术的患者预后:国家手术质量改进计划数据的研究。 Am 外科。2014 年 9 月;80(9):884-9.
- Daly S, Kumar SS, Collings AT, et al. SAGES 食管裂孔疝手术治疗指南。 外科内窥镜。2024;38(9):4765-4775. doi:10.1007/s00464-024-11092-3.
- 库马尔,SS,拉玛,M.,科尼曼,S. 等。 老年患者食管裂孔疝修复术后的发病率和死亡率:一项多中心研究网络研究。 外科内窥镜 38, 3999–4005 (2024)。doi:10.1007/s00464-024-10956-y.
Cite this article
Cassidy D, Rattner D. 腹腔镜食管旁疝修补术。 J Med Insight. 2024;2024(126). doi:10.24296/jomi/126.