Laparoskopik Paraözofageal Fıtık Onarımı
Main Text
Table of Contents
Tüm semptomatik paraözofagus fıtıklarında cerrahi onarım düşünülmelidir. Laparoskopik onarım, açık onarımlara göre daha hızlı iyileşme, daha düşük morbidite ve mortalite ile altın standart olarak kabul edilir. Bu olgudaki hasta, organoaksiyel volvulusun bir bileşeni ile genişleyen bir paraözofagus fıtığı ortamında katılara ve nefes darlığına karşı kötüleşen disfaji ile başvurdu. Hastaya laparoskopik paraözofageal herni tamiri, Toupet fundoplikasyonu ve posterior gastropeksi uygulandı. Hasta, eforla katı ve nefes darlığına karşı disfajisinde subjektif iyileşme ve postoperatif dönemde solunum fonksiyon testlerinde objektif bir iyileşme gösterdi.
Gerçek bir tip II paraözofagus fıtığı, LES'in normal pozisyonunu korurken midenin posterior mediastene fıtıklaşması ile karakterizedir. Karışık fıtıklar (tip III) ve dev fıtıklar (tip IV) sıklıkla paraözofagus fıtıkları olarak da tanımlanır. Bu hastaların çoğu yaşlıdır ve genellikle görüntülemede tesadüfen keşfedilen hiatal hernileri ile asemptomatiktir. Semptomlar mide çıkış tıkanıklığı (örneğin, tokluk ağrısı ve erken tokluk), gastroözofageal reflü veya mide mukozasına mekanik travma (örneğin, gizli kan kaybı) neden olabilir. İyi ameliyat adayı olan tüm semptomatik hastaların paraözofagus fıtıkları onarılmalıdır. Asemptomatik hastalar gözlenmeli, minimal semptomatik ve daha yüksek riskli cerrahi adaylar ise cerrahi onarım önerilmeden önce dikkatli bir karar verilmesini gerektirir.
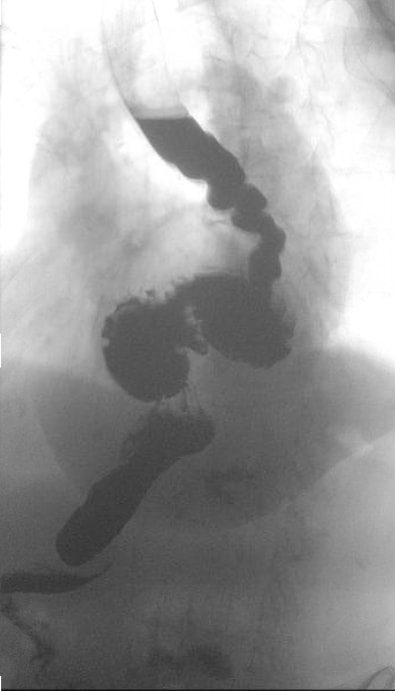
Hasta, GÖRH öyküsü ve uzun süredir devam eden disfajisi olan ve yakın zamanda ilişkili kilo kaybı ile ilerleyen 85 yaşında bir kadındır. Katı yiyecekleri ve hatta bazen sıvıları yutmada önemli bir sorun olduğunu onayladı. Ayrıca, özellikle aktivite ile kötüleşen nefes darlığı öyküsünü de onayladı. Yakın zamanda bir baryum yutulduğunda genişlediği belgelenen bilinen bir hiatal hernisi vardı. En son baryum yutması, tirbuşon şeklinde bir özofagus ile zayıf özofagus peristalsis ve organoaksiyel volvuluslu büyük bir hiatal herni gösterdi. Üst endoskopi, bu anatomik bulguların yanı sıra Cameron ülserlerinin varlığını da doğruladı. Özofagus motilitesi, 11 yutkunmanın 5'inde normal bir LES dinlenme basıncı ve eksik LES gevşemesi olduğunu açıkladı. Son olarak, PPI tedavisi üzerine 24 saatlik bir pH empedans çalışması, hafif reflü gösterdi, ancak semptomlarla korelasyon göstermedi. Botoks enjeksiyonları ile yutma güçlüğü düzelmedi.
Muayenede hastada anormal kardiyopulmoner bulgu saptanmadı. Daha önce abdominal cerrahi öyküsü yoktu ve abdominal muayenesi normaldi. Bu hastada önemli bir kardiyak öykü veya aritmi öyküsü yoktu ve preoperatif EKG'de herhangi bir bulguya rastlanmadı. Kötüleşen nefes darlığı nedeniyle solunum fonksiyon testi yapıldı. Albuterol uygulaması ile anlamlı bir iyileşme olmaksızın orta derecede kısıtlayıcı bir defekti olduğu bulundu. Kötüleşen nefes darlığının, genişleyen paraözofagus fıtığı ile ilişkili olduğu düşünülüyordu.
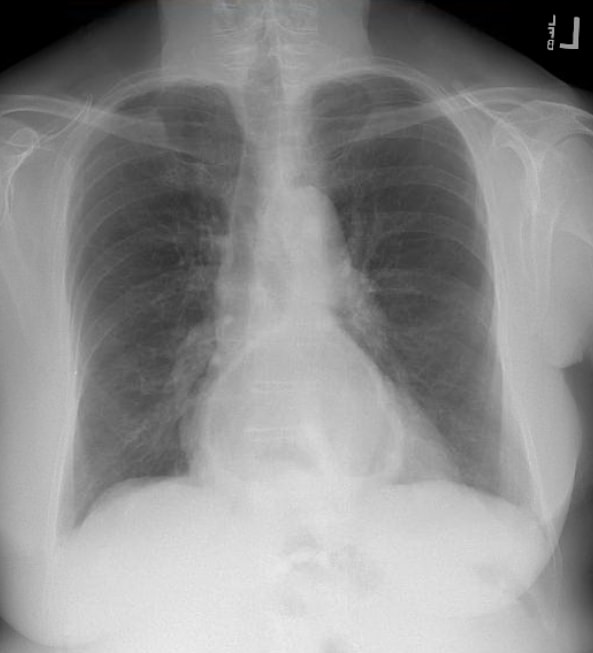
İlk tanı çoğunlukla tesadüfen ya kalbin mediasteninde hava-sıvı seviyesini gösteren bir göğüs radyografisinde, diğer semptomlar için istenen bir BT taramasında ya da üst GİS endoskopi sırasında yapılır. Cerrahi adaylar için değerlendirme, hastanın genel sağlık durumunun değerlendirilmesinin yanı sıra anatominin tanımlanmasından oluşur. BT, fıtığın üç boyutlu anatomisinden fayda sağlar. Preoperatif disfajinin bir bileşeni olan hastalara herhangi bir fundoplikasyondan önce özofagus manometrisi uygulanmalıdır. Barrett özofagusu, peptik ülser hastalığı, neoplazmlar veya diğer patolojiler gibi eşlik eden hastalıkları dışlamak için ameliyat öncesi bir üst endoskopi yapılmalıdır.
Paraözofagus fıtıkları, ortanca başvuru yaşı 60-70 arasında olan yaşlıların bir hastalığıdır. Paraözofagus fıtıkları, hiatal hernilerin küçük bir alt grubunu (%5-10) temsil eder ve asemptomatik komplikasyonlardan hayatı tehdit eden komplikasyonlara kadar değişebilir. Bu fıtıkların çoğu asemptomatik veya minimal semptomatiktir, ancak küçük bir hasta alt kümesi, yılda yaklaşık% 1 semptom ilerlemesi riski olduğu tahmin edilen akut semptomlar geliştirmeye ilerleyebilir.1
Semptomatik hastalar için üç temel yaklaşım vardır: 1) üst orta hat laparotomisi yoluyla açık transabdominal yaklaşım, 2) sol torakotomi yoluyla açık transtorasik yaklaşım ve 3) laparoskopik yaklaşım. Laparoskopik onarım, açık onarıma kıyasla daha düşük genel morbidite ve mortalite ile bakım standardı olarak kabul edilir. Onarımın prensipleri erişimden bağımsız olarak aynıdır: karın içi içeriğin azaltılması, fıtık kesesinin diseksiyonu ve çıkarılması, gastroözofageal bileşkenin karın içine mobilizasyonu ve gerilimsiz dönüşü ve diyafragma defektinin onarımı. Ameliyat sonrası reflü semptomlarını en aza indirmek için tüm hastalarda bir anti-reflü prosedürü veya fundoplikasyon eklenmesi düşünülmelidir. Dismotilite varsa, kısmi fundoplikasyon tercih edilir.
Cerrahi onarım semptomları hafifletmek için endikedir. Minimal semptomları olan hastalarda, ameliyattan kaynaklanan komplikasyon riski, yaşam boyu boğulma veya semptomların ilerlemesi riskine karşı tartılmalıdır. Bu risk yılda yaklaşık% 1-2'dir.
Hastamız ilerleyici yutma güçlüğü ortamında reflü ve kilo kaybı ile başvurdu. Değerlendirmesinde, büyük paraözofageal fıtığına bağlı olduğu düşünülen eşlik eden özofagus dismotilitesi ve gastroözofageal bileşke tıkanıklığı (ve ayrıca kötüleşen dispne) ortaya çıktı. Laparoskopik paraözofageal herni onarımına kısmi fundoplikasyonla devam etmeyi seçtik ve disfajisinin daha normal anatominin restorasyonu ile iyileşmesini bekledik.
Paraözofagus fıtıklarının büyük çoğunluğu laparoskopik olarak tamir edilebilir. Bununla birlikte, bu prosedürleri uygulayan cerrahlar, özofagus uzatma veya krural onarım için yardımcı tekniklerin gerekli olduğu zor vakalar için hazırlıklı olmalıdır. Onarımları güçlendirmek için ağ kullanımı tartışmalıdır ve emilebilir ağın uzun vadeli sonuçları iyileştirdiğini gösteren üst düzey bir kanıt yoktur.
Yaş, obezite, hepatomegali veya geçirilmiş kapsamlı karın ameliyatı gibi hasta faktörleri cerrahi planları değiştirebilir. Onarıma devam etmeden önce, elektif onarımın morbidite ve mortalitesini, yaşam boyu volvulus riski ve acil cerrahi ihtiyacı ve bununla ilişkili risklerle karşılaştırmak önemlidir.
Genel olarak, bu hastalar yaşlı olma eğilimindedir ve perioperatif kardiyopulmoner risk değerlendirmesi ve bireysel olarak test gerektirir. Çalışmalar, hem elektif hem de acil hiatal herni onarımı geçiren 80-90 yaş arası hastaların, komorbiditeleri hesaba kattıktan sonra bile, 65-79 yaşlarındakilere kıyasla önemli ölçüde daha yüksek ölüm ve komplikasyon riskleriyle karşı karşıya olduğunu göstermiştir. Bu, elektif onarımın yaşamın sekizinci on yılına kadar geciktirilmesinin kötü sonuç riskini artırdığını göstermektedir. Ek olarak, yaş tek başına her zaman mortaliteyi öngöremese de, acil operasyonlar riski önemli ölçüde artırır. 72 yaş üstü ve yüksek kırılganlık, elektif onarım sonrası morbidite olasılığını iki katına çıkarır. Bu bulgular, yaşlı hastalarda sonuçları iyileştirmek için zamanında elektif onarımın önemini vurgulamaktadır.21
Obezite sıklıkla hiatal herniler ile ilişkilidir ve hiatal herni onarımını takiben nüks riskini arttırdığı bilinmektedir. Bu nedenle VKİ'si yüksek olan hastaların hiatal herni onarımından önce kilo vermeleri, nüksü önlemek için faydalı olacaktır. Yeni tıbbi kilo verme tedavilerinin yükselişi göz önüne alındığında, gelecekteki araştırmalar, hastaların hiatal herni onarımı geçirmeden önce yaşam tarzı değişikliklerinden, tıbbi müdahalelerden veya cerrahi kilo kaybından fayda sağlayabileceği BMI seviyelerini araştırmalıdır.20 Deneyimlerimize göre belirtilen eşik değer 35 kg/m2'dir.
Asemptomatik hiatal hernilerin yönetimi, Hiatal Hernilerin Cerrahi Tedavisi için SAGES Kılavuzu'nda belirtildiği gibi, sınırlı kanıt nedeniyle zordur. Panel, birçok hastada nefes darlığı, egzersiz intoleransı veya anormal ekokardiyogram bulguları gibi fıtıkla bağlantılı gastrointestinal olmayan semptomlar olabileceğinden, gerçek asemptomatik durumun doğrulanmasının önemini vurgulayan uzman görüşüne dayalı bir öneri formüle etti. Asemptomatik olduğu doğrulananlar için, cerrahi onarım ve devam eden sürveyans arasındaki karar, potansiyel risklerin ve faydaların ayrıntılı bir tartışmasını içermelidir. Cerrahi, reflü hastalığının ilerlemesi veya mikro aspirasyon gibi komplikasyonları önleyebilir. Bununla birlikte, bu müdahaleleri destekleyen kanıtlar sağlam değildir ve hastanın karar verme sürecine katılımını çok önemli hale getirir.
Asemptomatik hiatal herni'nin akut gastrik volvulusa ilerleme potansiyeli önemli bir endişe kaynağıdır, ancak hangi hastaların daha yüksek risk altında olduğunu belirlemek için yeterli veri yoktur. Elektif fıtık onarımını dikkatli beklemeyle karşılaştıran çalışmalar, bazıları sürveyansı tercih ederken, diğerleri cerrahi ile yaşam kalitesinin arttığını öne süren karışık sonuçlar vermiştir. Bu belirsizlik göz önüne alındığında, hastanın ilgili riskleri anlaması ve kabul etmesi durumunda dikkatli bir bekleme yaklaşımı mantıklıdır. En iyi sonuçları elde etmek için ortak karar verme ve her değerlendirme aşamasında kapsamlı tartışmalar çok önemlidir. 20
Hiatal herni ilk olarak 16. yüzyılda tanımlanmış ve en önemlisi 1853'te Bowditch tarafından daha önce yayınlanmış vakalardan elde edilen ölüm sonrası bulguların gözden geçirilmesinde yayınlanmıştır.1 Radyografi ve röntgenlerin ortaya çıkmasıyla, hiatal herniler ilk olarak 20. yüzyılın başlarında yaşayan hastalarda teşhis edildi. Akerlund'un paraözofagus fıtıklarını tanımlaması ve hiatal hernileri sınıflandırmaya çalışması da bu dönemde olmuştur.1 Soresi, 1919'da onarım için ilk transabdominal yaklaşımı tanımlarken, en eski elektif onarım serisi 1928'de Mayo Clinic'te Harrington tarafından tanımlandı.1 1950'de Sweet, Massachusetts General Hospital'da paraözofagus fıtığı onarımına yönelik transtorasik yaklaşımını ilk kez yayınladı.1 Minimal invaziv cerrahinin ortaya çıkmasıyla birlikte, ilk laparoskopik paraözofagus fıtığı onarımı 1992'de tanımlanmıştır ve şimdi sıklıkla bakım standardı olarak tanımlanmaktadır. Şekil 2, kullanılan ortak bağlantı noktası yerleşimini göstermektedir.
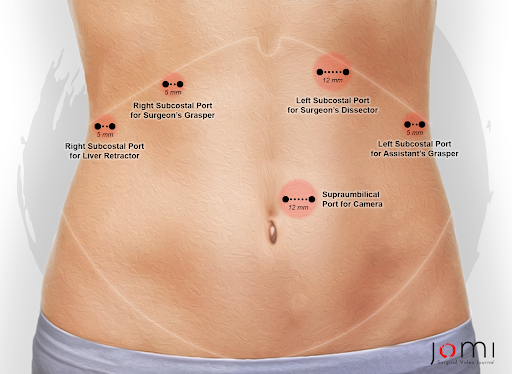
Şekil 2. Laparoskopik paraözofageal fıtık onarımı için port yerleştirme yerleri.
Hiatal herniler, normalde karın içi midenin bir kısmı diyafragma hiatusu yoluyla posterior mediastene sarktığında ortaya çıkar.2 En sık görülen hiatal herni tipi, gastroözofageal bileşkenin (GEJ) diyafragma hiatusundan geçtiği, böylece alt özofagus sfinkterinin (LES) yerini değiştirdiği ve LES'i negatif intratorasik basınca maruz bıraktığı tip I veya kayan fıtıktır. LES'deki basıncın azalması ve normal anatomik pozisyonunun yer değiştirmesinin bu kombinasyonu, LES'in anti-reflü mekanizmasının bozulmasına yol açar.2 Gerçek bir paraözofagus fıtığı (tip II), nadir olmakla birlikte, normal olarak konumlandırılmış bir GEJ ile mide fundusunun yukarı doğru fıtıklaşması olarak tanımlanır. Paraözofagus fıtıkları terimi aynı zamanda midenin hem GEJ hem de fundusunun intratorasik olduğu tip III hiatal hernileri ve diyafragma hiatusu yoluyla ek karın içi organların da fıtıklaştığı tip IV veya dev paraözofagus fıtıklarını tanımlamak için kullanılır.
Hiatal hernilerin çoğu yaşlılarda görülür ve patofizyolojiye göre artan yaş, hiatal herni kenarlarını oluşturan krural kasların ve çevresindeki bağ dokusunun değişmesine ve zayıflamasına yatkınlık yaratır. Büyük çoğunluğu asemptomatiktir ve görüntüleme veya üst endoskopide tesadüfen keşfedilir. Bununla birlikte, semptomlar gastroözofageal reflü ve belirsiz epigastrik ağrı gibi hafif şiddetten, kronik anemili kanama, bozulmuş akciğer fonksiyonu ve hayatı tehdit eden organoaksiyel volvulus gibi daha şiddetli olabilir.
Tarihsel olarak, cerrahlar arasında tüm semptomatik paraözofagus fıtıklarının önemli bir ameliyat riski olmayan hastalarda onarılması gerektiği konusunda genel bir anlaşma vardı. Asemptomatik paraözofagus fıtıklarının onarımı daha tartışmalıdır. Başlangıçta, semptomlardan bağımsız olarak, hayatı tehdit eden organoaksiyel volvulus korkusu nedeniyle cerrahi onarım tercih edildi, bir zamanlar 1967'de Skinner ve Belsey tarafından %30 ve 1973'te Hill tarafından %56 gibi yüksek bir mortalite olduğu tahmin edildi.3,4 Bu rakamlar gastrik volvulus için acil cerrahinin gerçek mortalitesini abartmaktadır. Amerikan Cerrahlar Koleji Ulusal Cerrahi Kalite İyileştirme Programı (NSQIP) veri tabanının bir analizi, acil bir ortamda gerçekleştirilen paraözofagus fıtığı onarımlarının% 8'lik bir mortaliteye sahip olduğunu, bu da elektif cerrahi grubundan 10 kat daha fazla, ancak önceki tahminlerden çok daha düşük olduğunu gösterdi.5 Hasta ve hastalıkla ilgili faktörleri kontrol eden çok değişkenli analizle, çalışma ayrıca acil cerrahinin mortaliteyi bağımsız olarak öngörmediğini de buldu. Artan mortalitenin daha çok ciddi preoperatif komorbiditelerin ve kötü fonksiyonel durumun bir fonksiyonu olduğu ve aksi takdirde hastaları elektif onarımdan dışlayacağı sonucuna vardılar.5 Ballian ve arkadaşları perioperatif mortalite için öngörücü bir model geliştirmiş, elektif olmayan operasyon, 80 yaş ve üstü, pulmoner hastalık öyküsü ve konjestif kalp yetmezliği öyküsünü perioperatif mortalite için artmış risk taşıyan değişkenler olarak tanımlamıştır.6
Stylopoulos ve arkadaşları, daha konservatif bir yaklaşımı savunarak hayatı tehdit eden komplikasyonları önlemek için asemptomatik PEH'in onarılması gerektiği fikrine meydan okudular. Yazarlar, bir Markov Monte Carlo analitik modeli kullanarak, asemptomatik ve minimal semptomatik hastalardan oluşan varsayımsal bir kohortu ve elektif laparoskopik onarım ve konservatif bir dikkatli bekleme stratejisi ile ilişkili sonuçları izlediler. Semptom ilerlemesi sabitse ve yaşa bağlıysa, 65 yaşındaki bir hasta için hayatı tehdit eden semptomlar geliştirme riski yılda% 18 veya% 1.1'dir.7 Toplanan verilerden ve Ülke Çapında Yatan Hasta Örneği (NIS) veri tabanından acil cerrahi mortalitesinin %5,4 olduğu varsayıldığında, elektif laparoskopik onarım için toplanan %1,38'lik tahmine benzer şekilde, dikkatli beklemeden kaynaklanan genel ölüm riski yaklaşık %1 idi.7 Analizdeki hastaların %83'ü için en uygun tedavi stratejisi dikkatli beklemeydi.
Paraözofagus fıtıkları başlangıçta açık transabdominal veya transtorasik yaklaşımla onarılsa da, laparoskopik onarım artık bakım standardı olarak ortaya çıkmıştır. Laparoskopik PEH onarımının faydaları arasında ameliyat sonrası daha az ağrı, daha kısa kalış süresi, daha hızlı iyileşme ve yaşam kalitesinde iyileşme yer alır.8 Laparoskopik paraözofagus fıtığı onarımı geçiren hastalar, yukarıda belirtilen faydalara ek olarak daha az genel komplikasyona, daha az yoğun bakım ünitesi bakımına ihtiyaç duyar ve daha az 30 günlük yeniden yatışa sahiptir.9 Mungo ve arkadaşları, PEH (laparoskopik ve açık) geçirmiş 8186 hastayı içeren NSQIP veri tabanını incelediler ve acil vakalara göre ayarlandıktan sonra bile laparoskopik onarımda önemli ölçüde daha düşük morbidite ile toplam 30 günlük mortalitenin %0.92 (%2.6 açık, %0.5 laparoskopik) olduğunu keşfettiler.10 Fullem ve arkadaşları NIS veri tabanını inceledikten sonra (23.514 hasta) bu bulguları tekrarladılar ve laparoskopik onarımın, komplike olmayan PEH onarımında açık bir yaklaşıma kıyasla daha düşük mortalite ile ilişkili olduğu sonucuna vardılar (%0.57'ye karşı %1.34).11
Onarımı takiben bir fundoplikasyonun eklenmesi, ameliyat sonrası reflü semptomlarını en aza indirmeye yardımcı olur. Fıtığın küçültülmesi ve midenin normal anatomik pozisyona mobilizasyonu tek başına reflü semptomlarını önemli ölçüde azaltsa da (%54.6'dan %18.2'ye, P = 0.011), fundoplikasyon eklenmesi bu semptomlarda daha da önemli bir azalma göstermektedir (%67.7'den %5.4'e, P < 0.001).12 Fundoplikasyonun fıtık nüksünü azaltmada hiçbir etkisi yoktur, ancak sargının mideyi karın içine sabitlemeye yardımcı olduğu varsayılmıştır. Preoperatif disfaji veya özofagus dismotilitesini düşündüren anormal manometrisi olan hastalarda fundoplikasyondan kaçınılmalıdır.
Paraözofagus fıtığı onarımı, hastaların yaklaşık üçte ikisine semptomların tamamen rahatlamasını sağlar ve yaşam kalitesini önemli ölçüde artırır.13 Lidor ve arkadaşları cerrahi onarım sonrası yaşam kalitesi skorlarında anlamlı düzelme bulmuşlardır. 36. ayda erken tokluk, mide bulantısı, yutma ağrısı ve şişkinlik/gaz dışında tüm bireysel semptomlar önemli ölçüde düzeldi.14 Bu semptomlar istatistiksel olarak anlamlı olmasalar da yine de iyileşme gösterdi. Ameliyat sonrası mide ekşimesi semptomları olan hastaların neredeyse tamamı PPI tedavisi ile kolayca kontrol altına alınır ve çok nadiren yeniden ameliyat gerektirir.
Laparoskopik onarımın açık yaklaşıma göre dezavantajı, radyografik nüks oranının daha yüksek olmasıdır. Açık cerrahinin mideyi karın içi pozisyonda sabitleyebilecek adezyonların gelişimini kolaylaştırdığı düşünülmektedir. Laparoskopik onarımın 1 yılda yaklaşık %27'lik tahmini radyografik nüksü vardır, ancak bu nüksler çok nadiren semptomatiktir ve yeniden ameliyat gerektirir.14 Bazı çalışmalar, gastropeksi ilavesinin nüks oranlarını azaltmaya yardımcı olduğunu öne sürmüştür, ancak kanıtlar karışıktır.14-16 Laparoskopik yama onarımlarının meta-analizi, primer onarıma kıyasla fıtık nüks oranlarında iyileşme olduğunu göstermiştir (%12.1'e karşı %20.5).17 En az 2 yıllık takipli çalışmalarla sınırlı olsa bile, nüks oranı azalmıştır (%11.5'e karşı %25.4).17 Bununla birlikte, tüm çalışmalar, biyolojik ağ ile onarımın uzun süreli nüksü azalttığı bulgusunu tekrarlayamadı. Oelschlager ve arkadaşları mesh grubunda 6 aylık nüks oranlarının daha düşük olduğunu ancak biyolojik meş tamiri ile 5 yıllık primer krural tamiri arasında fark olmadığını bulmuşlardır.18 Mesh'in kullanımı ve kullanımının güvenliği de bir tartışma konusu olmuştur. NSQIP veri tabanının analizi, mesh yerleştirilen ve yerleştirilmeyen laparoskopik onarımlarda 30 günlük mortalite veya ikincil morbidite açısından istatistiksel olarak anlamlı bir fark bulamadı.19 Kas kasları primer onarım için çok zayıfladığında mesh onarımı düşünülmelidir.
SON PATOLOJIK TANI:
A. KARACIĞER KITLE EKSIZYONU:
Enfarktüs ve skleroz ile kavernöz hemanjiyom. Malignite kanıtı yoktur.
KLİNİK ÖYKÜ:
Paraözofagus fıtığı, tesadüfen karaciğerde kitle bulundu.
GÖNDERILEN ÖRNEKLER:
A. KARACIĞER KITLE EKSIZYONU
BRÜT AÇIKLAMA:
A. "Karaciğer kütlesi" olarak adlandırılan taze alınan, 2.7 x 2.6 x 1.8 cm, sert, ağırlıklı olarak ince kapsüllenmiş pembe ten rengi bir dokudur. Koterize rezeksiyon marjı mavi mürekkeple boyanır ve numunenin geri kalanı siyah mürekkeple boyanır. Örnek, dağınık noktasal kanama alanları ile benekli ten rengi beyaz ila pembe ten rengi katı bir kesim yüzeyi ortaya çıkarmak için seri olarak bölümlere ayrılır. Numune tamamen A1-A6 kasetlerinde sunulur.
Emilemeyen yama bulunan standart laparoskopik ekipman kullandık.
Açıklayacak hiçbir şeyimiz yok.
Bu video makalesinde atıfta bulunulan hasta, filme alınması için bilgilendirilmiş onamını vermiştir ve bilgi ve görüntülerin çevrimiçi olarak yayınlanacağının farkındadır.
References
- Stylopoulos N, Rattner DW. Hiatal herni cerrahisinin tarihçesi: Bowditch'ten laparoskopiye. Ann Cerrahi. 2005; 241(1):185-193. doi:10.1097/01.sla.0000149430.83220.7f.
- Maziak DE, Pearson FG. Masif (paraözofageal) hiatal herni. İçinde: Patterson GA, Cooper JD, Deslauriers J ve diğerleri, Ed. Pearson'ın Göğüs ve Özofagus Cerrahisi. 3. baskı. Philadelphia, PA: Churchill Livingstone; 2008:233-238.
- Skinner DB, Belsey RH. Özofagus reflü ve hiatus hernisinin cerrahi tedavisi. 1.030 hasta ile uzun vadeli sonuçlar. J Torak Kardiyovask Cerrahisi 1967; 53(1):33-54.
- Hapsedilmiş paraözofagus fıtığı: cerrahi bir acil durum. Ben J Cerrahi. 1973; 126(2):286-291. doi:10.1016/S0002-9610(73)80165-5.
- Augustin T, Schneider E, Alaedeen D, et al. Acil cerrahi, paraözofagus fıtığı onarımından sonra 30 günlük mortaliteyi bağımsız olarak tahmin etmez: ACS NSQIP Veritabanından elde edilen sonuçlar. J Gastrointest Cerrahisi 2015; 19(12):2097-2104. doi:10.1007/s11605-015-2968-z.
- Ballian N, Luketich JD, Levy RM ve diğerleri. Laparoskopik dev paraözofageal herni onarımı sonrası perioperatif mortalite ve majör morbidite için klinik öngörü kuralı. J Torak Kardiyovask Cerrahisi 2013; 145(3):721-729. doi:10.1016/j.jtcvs.2012.12.026.
- Stylopoulos N, Ceylan GS, Rattner DW. Paraözofagus fıtıkları: ameliyat mı gözlem mi? Ann Cerrahi. 2002; 236(4):492-501. doi:10.1097/01.SLA.0000029000.06861.17.
- Draaisma WA, Gooszen HG, Tournoij E, Broeders IAMJ. Paraözofagus fıtığı onarımında tartışmalar; Literatür Taraması. Cerrahi Endosc. 2005; 19(10):1300-1308. doi:10.1007/s00464-004-2275-3.
- Nguyen NT, Christie C, Masoomi H, Matin T, Laugenour K, Hohmann S. Laparoskopik ve açık paraözofageal fıtık onarımının kullanımı ve sonuçları. Ameliyatım. 2011; 77(10):1353-1357. https://www.ingentaconnect.com/content/sesc/tas/2011/00000077/00000010/art00018.
- Mungo B, Molena D, Kök M, Feinberg RL, Lidor AO. NSQIP Veritabanını kullanarak paraözofagus fıtığı onarımının otuz günlük sonuçları: laparoskopi bakım standardı olmalı mı? J Coll Cerrahi. 2014; 219(2):229-236. doi:10.1016/j.jamcollsurg.2014.02.030.
- Fullum TM, Oyetunji TA, Ortega G, et al. Açık ve laparoskopik hiatal herni onarımı. JSLS'yi seçin. 2013; 17(1):23-29. doi:10.4293/108680812X13517013316951.
- van der Westhuizen L, Dunphy KM, Knott B, Carbonell, Smith DE, Cobb WS. Laparoskopik paraözofageal fıtık onarımı sırasında fundoplikasyon ihtiyacı. Ameliyatım. 2013; 79(6):572-577. https://www.ingentaconnect.com/contentone/sesc/tas/2013/00000079/00000006/art00016.
- El Khoury R, Ramirez M, Hungness ES, Soper NJ, Patti MG. Mesh olmadan laparoskopik paraözofageal fıtık onarımı sonrası semptom rahatlaması. J Gastrointest Cerrahisi 2015; 19(11):1938-1942. doi:10.1007/s11605-015-2904-2.
- Lidor AO, Steele KE, Kök M, Fleming RM, Schweitzer MA, Marohn MR. Paraözofageal fıtığın laparoskopik onarımından sonra uzun vadeli yaşam kalitesi ve nüks için risk faktörleri. JAMA Cerrahi. 2015; 150(5):424-431. doi:10.1001/jamasurg.2015.25.
- Poncet G, Robert M, Roman S, Boulez JC. Protez takviyesi olmadan büyük hiatal herni'nin laparoskopik onarımı: geç sonuçlar ve anterior gastropeksi ile alaka düzeyi. J Gastrointest Cerrahisi 2010; 14(12):1910-1916. doi:10.1007/s11605-010-1308-6.
- Ponsky J, Rosen M, Fanning A, Malm J. Anterior gastropeksi, laparoskopik paraözofageal herni onarımından sonra nüks oranını azaltabilir. Cerrahi Endosc. 2003; 17(7):1036-1041. doi:10.1007/s00464-002-8765-2.
- Müller-Stich BP, Kenngott HG, Gondan M, et al. Laparoskopik paraözofageal fıtık onarımında mesh kullanımı: bir meta-analiz ve risk-fayda analizi. PloS Bir. 2015; 10(10):E0139547. doi:10.1371/journal.pone.0139547.
- Oelschlager BK, Pellegrini CA, Avcı J, et al. Laparoskopik paraözofagus fıtığı onarımı sonrası nükürsü azaltan biyolojik protez: çok merkezli, prospektif, randomize bir çalışma. Ann Cerrahi. 2006; 244(4):481-490. doi:10.1097/01.sla.0000237759.42831.03.
-
Kubasiak J, Hood KC, Daly S, et al. Laparoskopik yaklaşım kullanılarak paraözofagus fıtığı onarımında iyileştirilmiş hasta sonuçları: ulusal cerrahi kalite iyileştirme programı verilerinin incelenmesi. Ameliyatım. 2014 Eylül; 80(9):884-9.
- Daly S, Kumar SS, Collings AT, et al. Hiatal hernilerin cerrahi tedavisi için SAGES kılavuzları. Cerrahi Endosc. 2024; 38(9):4765-4775. doi:10.1007/s00464-024-11092-3.
- Kumar, S.S., Rama, M., Koeneman, S. vd. Geriatrik hastalarda hiatal herni onarımını takiben morbidite ve mortalite: çok merkezli bir araştırma ağı çalışması. Cerrahi Endosc 38, 3999–4005 (2024). doi:10.1007/s00464-024-10956-y.
Cite this article
Cassidy D, Rattner D. Laparoskopik paraözofageal fıtık onarımı. J Med İçgörü. 2024; 2024(126). doi:10.24296/jomi/126.