Kataraktextraktion mit Phakoemulgierung und Hinterkammer-Intraokularlinse
Main Text
Table of Contents
Der Graue Star ist weltweit eine der Hauptursachen für behandelbare Erblindung. Während es in Entwicklungs- und Industrieländern einen signifikanten Unterschied beim Zugang zu chirurgischer Versorgung gibt, trägt Katarakt in beiden Ländern erheblich zur Sehbehinderung bei. Die Diagnose der Katarakt wird durch die Beurteilung der Sehschärfe, der Sehbehinderung und der Spaltlampenbiomikroskopie gestellt. Häufige Indikationen für eine Operation sind Schwierigkeiten mit Blendung, Nachtfahrten, Abnahme des bestkorrigierten Sehvermögens, das die Fern- und/oder Nahsicht beeinträchtigt, und eine Beeinträchtigung der Sicht auf die Netzhaut, die eine notwendige Behandlung ausschließt. In den USA ist der Standard für die Kataraktextraktion die Phakoemulsifikation geworden. Der Artikel demonstriert und überprüft die Technik der Kataraktextraktion mittels Phakoemulsifikation mit Intraokularlinsenimplantation unter Verwendung der Divide-and-Conquer-Technik.
Patienten mit visuell signifikanter Katarakt berichten über eine Art Sehverlust oder Funktionsverlust aufgrund eines Verlusts der Sehschärfe. Dies kann so einfach sein wie eine Abnahme der bestkorrigierten Sehschärfe in der Ferne und/oder in der Nähe, oder es kann sich um einen subtileren Funktionsverlust handeln, wie z. B. mehr Licht zum Lesen, Schwierigkeiten bei Nachtfahrten, zunehmende Blendung bei entgegenkommenden Scheinwerfern oder Sonnenblendung beim Autofahren, wenn die Sonne tief am Horizont steht. Die entscheidende Information liegt hier in der Dokumentation einer Abnahme oder eines Verlusts der täglichen Funktionsfähigkeit. Dies ist die Indikation für einen chirurgischen Eingriff.
Sehschärfe
- Überprüfen Sie die Sehschärfe des Patienten mit der aktuellen Korrektur.
- Die Lochblende kann einen schnellen Hinweis darauf geben, ob die Lichtbrechung von Vorteil sein kann oder nicht.
- Manifeste Refraktion, um die beste korrigierte Sehschärfe zu erreichen.
Blendungstests
- Der Helligkeitsschärfetest (BAT) wird verwendet, um Blendung nachzuweisen.
- Dieser Test ist nützlich, um Sehstörungen mit Blendung bei Patienten zu dokumentieren, die eine gute, bestkorrigierte Sehschärfe haben.
Potenzielles Sehschärfemessgerät (PAM)
- Dies ist ein nützlicher Test bei Patienten mit komorbiden Augenerkrankungen, um die Patienten hinsichtlich des möglichen Sehergebnisses postoperativ zu beraten.
Spaltlampen-Befunde
- Lider und Adnexe sollten auf Anzeichen einer Blepharitis untersucht werden, die präoperativ behandelt werden sollte. Dies gibt auch Hinweise auf anatomische Probleme, die sich auf die chirurgische Exposition auswirken können.
- Die Bindehaut sollte untersucht werden. Dies kann sich auf die Position des Hornhautschnitts auswirken, da es postoperative Veränderungen durch Glaukomoperationen oder Pterygien geben kann, die den Zugang zum Hornhautlimbus einschränken können.
- Die Hornhautuntersuchung sollte sich auf den Nachweis einer früheren Hornhautoperation (refraktive Chirurgie oder Transplantation) konzentrieren. Achten Sie auf Narben oder Trübungen von Operationen, Traumata oder Infektionen, die die chirurgische Sicht beeinträchtigen könnten. Achten Sie auch auf Anzeichen von Dystrophien, die das refraktive Ergebnis beeinträchtigen und postoperativ für eine endotheliale Dekompensation prädisponieren können.
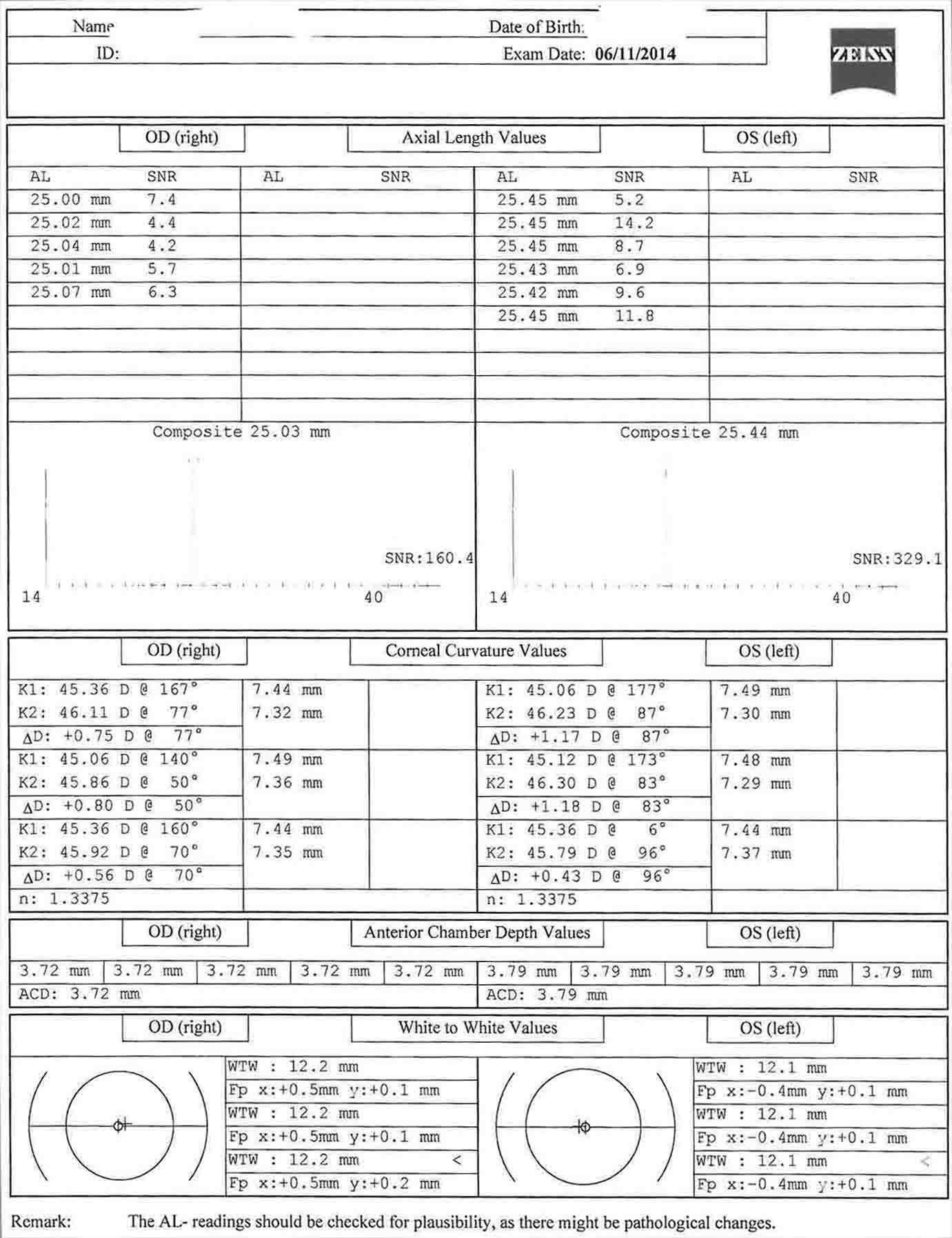
- Die Tiefe der Vorderkammer kann Ihnen ein Gefühl dafür geben, wie viel Platz Sie zum Arbeiten haben werden. Bei kurzen Augen mit flachen Kammern wird die Phakoemulsifikation etwas weiter hinten durchgeführt, um die Endothelschädigung zu begrenzen.
- Die Iris sollte auf Pupillenerweiterung, Durchleuchtungsdefekte und Pseudoexfoliationsmaterial untersucht werden. Diese sind wichtig für die Beurteilung der chirurgischen Exposition sowie des möglichen Stabilitätsverlustes des Kapsellinsenkomplexes. Die Feststellung von Anzeichen eines Traumas, einer zonulären Beeinträchtigung und/oder einer schlechten Dilatation hilft bei der Operationsplanung. Der Chirurg kann sich entscheiden, spezielle Geräte zur Verfügung zu haben, um die Operation zu erleichtern, einschließlich Irishaken, Malyugin-Ringe, Kapselhaken und Kapselspannringe und -segmente.
- Die Linse sollte auf Linsentrübung beurteilt werden. Die Kapsel und die zonuläre Unterstützung sollten ebenfalls beurteilt werden. Achten Sie auf die Zentrierung der kristallinen Linse. Beurteilen Sie die Stabilität des Objektivs. Der Fokus sollte auf jedem Anzeichen einer Kapselverletzung oder -kompromittierung liegen. Dies kann angeboren, traumatisch oder iatrogen sein. Dies gilt auch für den zonulären Verlust. Das Vorhandensein eines dieser Faktoren kann den chirurgischen Ansatz beeinflussen. Bei Patienten mit signifikanter Störung kann die Pars-plana-Linsektomie der sicherste Ansatz sein.
- Es sollte eine erweiterte Untersuchung durchgeführt werden. Dies erleichtert die Beurteilung des Objektivs. Wichtig ist auch die Beurteilung der Netzhaut und des Sehnervs. Auf diese Weise können Sie feststellen, ob es andere Krankheiten gibt, die das Sehvermögen beeinträchtigen, und ob eine Kataraktoperation von Vorteil wäre oder ob eine andere Behandlung erforderlich ist.
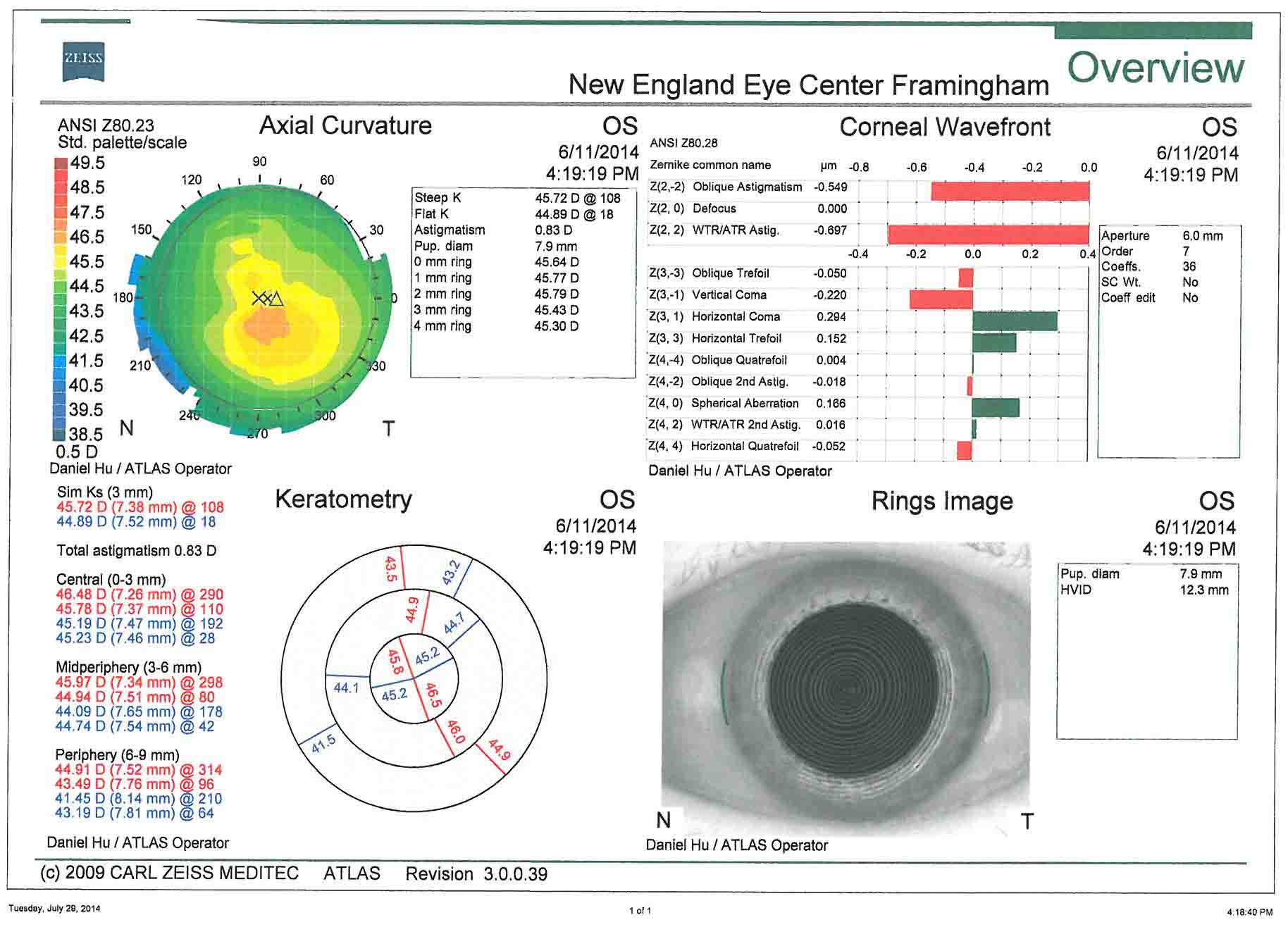
- Hornhauttopographie - Dies ist nützlich für die Beurteilung von präoperativem Hornhautastigmatismus. Die chirurgische Planung des Astigmatismusmanagements basiert auf diesen Bildern.
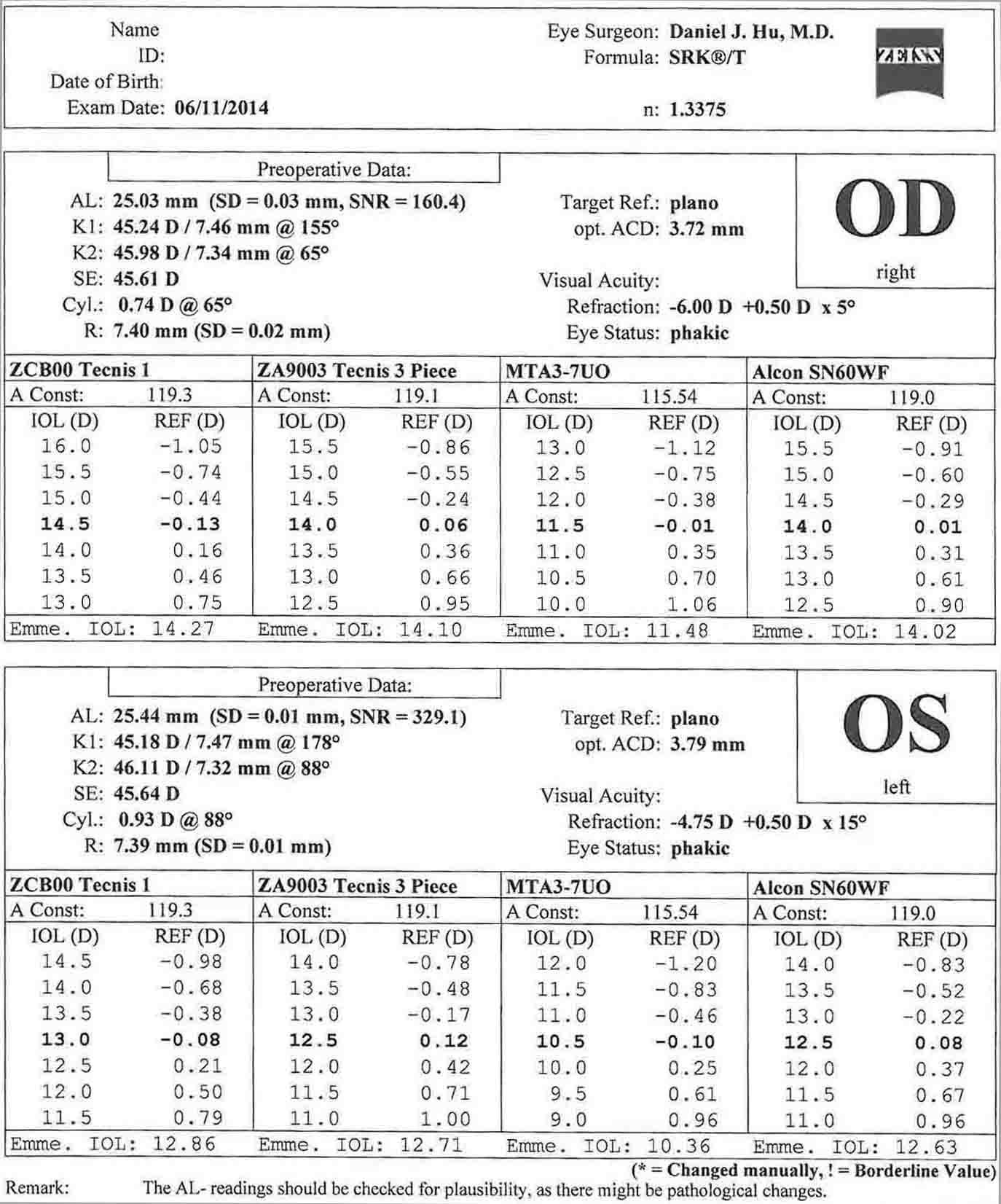
- Biometrie (IOL-Master) - Keratometrie, Vorderkammertiefe, Weiß-Weiß- und Achsenlänge werden gemessen und die Intraokularlinsenstärken berechnet.
- B-Bild - Bei reifem Grauen Star, der die Sicht auf die Netzhaut beeinträchtigt. Dies ermöglicht eine grobe Beurteilung der Netzhautanatomie. Liegt eine Netzhautablösung oder eine Raumforderung vor?
- Spiegelmikroskopie - Kann bei endothelialer Dysfunktion durchgeführt werden, um das Endothel vor der Operation zu beurteilen.
In diesem Fall gibt es weniger als 1 Dioptrie eines schrägen Hornhautastigmatismus in beiden Augen. Dies stimmt gut mit der Keratometrie aus der Biometrie überein. In diesem Fall könnten hornhautentspannende Schnitte verwendet werden, um den Astigmatismus zu behandeln. Die Patientin hat sich entschieden, auf eine Astigmatismusbehandlung zu verzichten.
- Unbehandelt führt der Graue Star zu fortschreitendem Sehverlust und Erblindung.
- Wenn der Graue Star visuell bedeutsam ist, gibt es nur begrenzte Behandlungsmöglichkeiten. Ein chirurgischer Eingriff ist notwendig, um das Sehvermögen wiederherzustellen.
- Die Phakoemulsifikation durch Teile und Herrsche hat den Vorteil, dass sie eine universelle Technik ist, die für alle Grade und Arten von Katarakt eingesetzt werden kann.
- Besondere Berücksichtigung ist bei dichter, reifer Kernklerose, Zonuopathie, Subluxation der Linse oder in allen Fällen mit eingeschränkter Sicht auf den vorderen Augenabschnitt zu berücksichtigen.
Mögliche postoperative Komplikationen sind unter anderem:
- Hornhautödem
- Descemet-Membranablösung
- Induzierter Astigmatismus
- Verbrennung der Hornhautwunde
- Leck in der Wunde
- Epitheliales Abwärtswachstum
- Toxisches Vordersegmentsyndrom (TASS)
- Intraoperatives Floppy-Iris-Syndrom (IFIS)
- Iridodialyse
- Zyklodialyse
- Urrets-Zavalia-Syndrom
- Erhöhter Augeninnendruck
- Malignes Glaukom
- Beibehaltenes Linsenmaterial
- Kapselruptur
- Glaskörperprolaps
- IOL-Komplikationen (Dezentrierung und Luxation, Pupillenverschluss, Kapselblocksyndrom, Uveitis-Glaukom-Hyphem-Syndrom, pseudophaken bullöse Keratopathie, falsche IOL-Stärke, IOL-Blendung, IOL-Trübung)
- Anteriore Kapselfibrose und Phimose
- Trübung der hinteren Kapseltrübung
- Blutung (retrobulbäre Blutungskomplikation bei retrobulbärer Anästhesie, suprachoroidaler Erguss, expulsive suprachoroidale Blutung, Hyphäma)
- Chronische postoperative Uveitis
- Endophthalmitis
- Zystoides Makulaödem
- Lichttoxizität der Netzhaut
- Makulainfarkt
- Netzhautablösung
Die Kataraktchirurgie hat in den letzten Jahrzehnten erhebliche Fortschritte gemacht, die die Sicherheit und Wirksamkeit des Verfahrens verbessert haben. Dies wurde durch eine fortschreitende Bewegung zur Verringerung des chirurgischen Traumas des Auges vorangetrieben. Die moderne Kataraktchirurgie hat sich von großen Schnitttechniken wie der intrakapsulären Kataraktextraktion über die extrakapsuläre Kataraktextraktion bis hin zur Phakoemulsifikation mit kleinen Schnitten entwickelt. 1 Die Kataraktchirurgie hat sich zu einem außergewöhnlich sicheren und erfolgreichen chirurgischen Eingriff entwickelt. Mehrere große Studien haben bei 85,5–89 % aller Patienten und 94,7–96 % der Patienten ohne präoperative Augenkomorbiditäten einen am besten korrigierten postoperativen Visus von 20/40 oder besser gezeigt. 95% der Patienten waren mit dem Ergebnis ihrer Operation zufrieden. 2-4 Es bestehen jedoch weiterhin Herausforderungen hinsichtlich der Reproduzierbarkeit der Kapsulotomie, des Einsatzes von Ultraschall und seiner Auswirkungen auf das Hornhautendothel sowie von Kapselkomplikationen. Da das Risiko signifikanter intraoperativer Komplikationen reduziert wurde, ist die Erwartung an visuelle Ergebnisse weiter gestiegen. Kataraktchirurgie und refraktive Chirurgie werden zunehmend miteinander verbunden, da die Ergebnisse von der Erwartung einer Emmetropie bestimmt werden.
Die Kataraktchirurgie entwickelt sich immer weiter weg von der manuellen Chirurgie hin zu technologiegetriebenen Techniken. Ein großer Sprung nach vorn war das Aufkommen der Phakoemulsifikation durch Dr. Charles Kelman in den 1960er Jahren. In den 1990er Jahren war die Phakoemulsifikation in den Industrieländern zum Standard für die Kataraktchirurgie geworden. Verfeinerungen bei der Phakoemulsifikation haben die Ergebnisse weiter verbessert und Komplikationen verringert. Die laserassistierte Femtosekunden-Kataraktchirurgie ist die neueste Technologie, die in der Kataraktchirurgie eingesetzt wird. Zu den potenziellen Vorteilen der Femtosekunden-Laser-assistierten Kataraktchirurgie gehören die reproduzierbare Kapsulotomie, die Verkürzung der Ultraschallzeit und reproduzierbare Hornhautschnitte. Es konnte eine signifikante Verkürzung der Ultraschallzeit gezeigt werden. Es hat sich auch gezeigt, dass Femtosekundenlaser die Genauigkeit und Reproduzierbarkeit von Kapsulotomien und Hornhautschnitten verbessern. Die Reproduzierbarkeit der Hornhautschnitte ist besonders wertvoll im Rahmen der Astigmatismuskontrolle. 5-8 Der beabsichtigte Nutzen dieser Eigenschaften besteht darin, die Genesungszeit des Patienten zu verkürzen, Komplikationen zu reduzieren und bessere refraktive Ergebnisse zu erzielen.
Mit der Verbesserung der Katarakttechniken hat sich auch die Erwartung einer schnellen postoperativen Genesung sowie sofortiger refraktiver Ergebnisse verbessert. Die verbesserte Biometrie hat die Vorhersagbarkeit der Ergebnisse nach Kataraktoperationen erhöht. Die intraoperative Aberrometrie ist ein enormer Vorteil bei der Genauigkeit der IOL-Auswahl, insbesondere bei Augen mit früheren keratorefraktiven Operationen. 9 Diese Vorhersagbarkeit ist von entscheidender Bedeutung, wenn man die refraktiven Erwartungen sowohl von Kataraktpatienten nach refraktiver Chirurgie als auch von Patienten mit kombinierter refraktiver Kataraktchirurgie berücksichtigt, die sofortige Ergebnisse erwarten.
Das Emmetrope mit Anpassung an Alterssichtigkeit ist zum Ziel vieler Patienten geworden. Während es für diese Technologie noch Raum gibt, um zu reifen, ist die aktuelle Technologie in der Lage, dies für viele Patienten zu erreichen. Astigmatismus kann zum Zeitpunkt der Operation mit einer Operation auf der Achse, entspannenden Schnitten der Hornhaut oder torischen Intraokularlinsen behandelt werden. 10-13 Presbyopie kann mit Monovision, multifokalen oder akkommodierenden IOLs behandelt werden. 14-15 Diese fortschrittlichen Intraokularlinsen haben den Patienten die Möglichkeit gegeben, bei den meisten ihrer täglichen Aufgaben mit größerer Freiheit von der Verwendung einer Brillenkorrektur zu arbeiten. Fortschritte in der IOL-Technologie werden den Wunsch nach Unabhängigkeit der Brille postoperativ weiter vorantreiben.
- Hornhauttopograph - Zeiss Atlas 9000
- Biometrie - Zeiss IOL Master
- Phakoemulgator - Alcon Infiniti Vision System
- Einstellungen
- Formen: Bewässerung: 95 cm, Torsion: 100 (Linear), Vakuum: 90 mmHg (Linear), Aspiration: 22 cc/min (Fest)
- Quadrant: Bewässerung: 100 cm, Torsion: 100 (Linear), Vakuum: 350 mmHg (Fest), Aspiration: 40 cc/min (Linear)
- Epikernus: Bewässerung: 95 cm, Torsion: 95 (Linear), Vakuum: 300 mmHg (Linear), Aspiration 30 cc/min (Linear)
- Kortex: Bewässerung: 100 cm, Vakuum 500 mmHg (Linear), Aspiration: 35 cc/min (Linear)
- Politur: Bewässerung: 95 cm, Vakuum 10 mmHg (Linear), Aspiration: 6 cc/min (Linear)
- Viskoelastisch: Bewässerung: 95 cm, Vakuum 600 mmHg (linear), Aspiration: 40 cc/min (fest)
- Operationsmikroskop - Leica
- Intraokularlinse - AMO Tecnis ZCB00 Intraokularlinse
Der Autor hat keine finanziellen Beziehungen zu den in diesem Artikel erwähnten Produkten oder Geräten.
Der Patient, auf den in diesem Videoartikel Bezug genommen wird, hat sein Einverständnis gegeben, gefilmt zu werden, und ist sich bewusst, dass Informationen und Bilder online veröffentlicht werden.
References
- Stein JD. Schwerwiegende unerwünschte Ereignisse nach Kataraktoperationen. Curr Opin Ophthalmol. 2012;23(3):219-225. doi:10.1097/ICU.0b013e3283524068.
- Lundström M, Barry P, Leite E, Stenevi U. 1998 European cataract outcome study: report from the European Cataract Outcome Study Group. J Katarakt-Refrakt-Chirurgie. 2001;27(8):1176-1184. doi:10.1016/S0886-3350(01)00772-6.
- Lum F, Schein O, Schachat AP, Abbott RL, Hoskins HD Jr, Steinberg EP. Erste zwei Jahre Erfahrung mit der Datenbank für Kataraktchirurgie des AAO National Eyecare Outcomes Network (NEON). Augenheilkunde. 2000;107(4):691-697. doi:10.1016/S0161-6420(99)00184-0.
- Jaycock P, Johnston RL, Taylor H, et al. Der Cataract National Dataset elektronisches multizentrisches Audit von 55.567 Operationen: Aktualisierung der Benchmark-Versorgungsstandards im Vereinigten Königreich und international. Auge (Lond). 2009;23(1):38-49. doi:10.1038/sj.eye.6703015.
- Reddy KP, Kandulla J, Auffarth GU. Wirksamkeit und Sicherheit der Femtosekunden-Laser-assistierten Linsenfragmentierung und der anterioren Kapsulotomie im Vergleich zur manuellen Technik in der Kataraktchirurgie. J Katarakt-Refrakt-Chirurgie. 2013;39(9):1297-1306. doi:10.1016/j.jcrs.2013.05.035.
- Abell RG, Kerr NM, Stimme für BJ. Auf dem Weg zu null effektiver Phakoemulsifikationszeit durch Femtosekunden-Laservorbehandlung. Augenheilkunde. 2013;120(5):942-948. doi:10.1016/j.ophtha.2012.11.045.
- Hatch KM, Talamo JT. Laserassistierte Kataraktchirurgie: Vorteile und Barrieren. Curr Opin Ophthalmol. 2014;25(1):54-61. doi:10.1097/ICU.00000000000000013.
- Roberts TV, Lawless M, Chan CCK, et al. Femtosekunden-Laser-Kataraktchirurgie: Technologie und klinische Praxis. Clin Exp Ophthalmol. 2013;41(2):180-186. doi:10.1111/j.1442-9071.2012.02851.x.
- Ianchulev T, Hoffer KJ, Yoo SH, et al. Intraoperative refraktive Biometrie zur Vorhersage der Berechnung der Intraokularlinsenbrechkraft nach vorheriger kurzsichtiger refraktiver Operation. Augenheilkunde. 2014;121(1):56-60. doi:10.1016/j.ophtha.2013.08.041.
- Wang L, Misra M, Koch DD. Periphere Hornhautentspannung in Kombination mit Kataraktchirurgie. J Katarakt-Refrakt-Chirurgie. 2003;29(4):712-722. doi:10.1016/S0886-3350(02)01838-2.
- Kaufmann C, Peter J, Ooi K, et al. Limbusentspannende Schnitte im Vergleich zu On-Axis-Schnitten zur Reduzierung des Hornhautastigmatismus zum Zeitpunkt der Kataraktoperation. J Katarakt-Refrakt-Chirurgie. 2005;31(12):2261-2265. doi:10.1016/j.jcrs.2005.08.046.
- Sheppard AL, Wolffsohn JS, Bhatt U, et al. Klinische Ergebnisse nach Implantation einer neuen hydrophoben torischen Acryl-IOL während einer routinemäßigen Kataraktoperation. J Katarakt-Refrakt-Chirurgie. 2013;39(1):41-47. doi:10.1016/j.jcrs.2012.08.055.
- Visser N, Bauer NJC, Nuijts RMMA. Torische Intraokularlinsen: historischer Überblick, Patientenauswahl, IOL-Berechnung, Operationstechniken, klinische Ergebnisse und Komplikationen. J Katarakt-Refrakt-Chirurgie. 2013;39(4):624-637. doi:10.1016/j.jcrs.2013.02.020.
- Schmickler S, Bautista CP, Goes F, Shah S, Wolffsohn JS. Klinische Bewertung einer multifokalen asphärischen diffraktiven Intraokularlinse. Br J Ophthalmol. 2013;97(12):1560-1564. doi:10.1136/bjophthalmol-2013-304010.
- Cumming JS, Colvard DM, Dell SJ, et al. Klinische Bewertung der Crystalens AT-45 mit Intraokularlinse: Ergebnisse der klinischen Studie der U.S. Food and Drug Administration. J Katarakt-Refrakt-Chirurgie. 2006;32(5):812-825. doi:10.1016/j.jcrs.2006.02.007.
- Gimbel HV. Teilen und erobern Sie die Nucleofractis-Phakoemulsifikation: Entwicklung und Variationen. J Katarakt-Refrakt-Chirurgie. 1991;17(3):281-291. doi:10.1016/S0886-3350(13)80824-3.
Cite this article
Hu DJ. Kataraktextraktion mit Phakoemulsifikation und Hinterkammer-Intraokularlinse. J Med Einblick. 2023;2023(7). doi:10.24296/jomi/7.