Phacoemulsification और पश्च कक्ष इंट्राओकुलर लेंस के साथ मोतियाबिंद निष्कर्षण
Main Text
Table of Contents
मोतियाबिंद दुनिया में इलाज योग्य अंधापन का एक प्रमुख कारण है। जबकि विकासशील बनाम औद्योगिक देशों में शल्य चिकित्सा देखभाल तक पहुंच में एक महत्वपूर्ण अंतर है, मोतियाबिंद दोनों में दृश्य हानि के लिए एक महत्वपूर्ण योगदानकर्ता है। मोतियाबिंद का निदान दृश्य तीक्ष्णता, दृश्य विकलांगता और स्लिट लैंप बायोमाइक्रोस्कोपी के मूल्यांकन के माध्यम से किया जाता है। सर्जरी के लिए सामान्य संकेतों में चकाचौंध के साथ कठिनाई, रात की ड्राइविंग, दूरी और / या निकट दृष्टि को कम करने वाली सर्वोत्तम सही दृष्टि में कमी, और रेटिना को देखने की हानि शामिल है जो आवश्यक उपचार से पहले है। अमेरिका में, मोतियाबिंद निष्कर्षण के लिए मानक फैकोइमल्सीफिकेशन बन गया है। लेख विभाजन-और-विजय तकनीक का उपयोग करके इंट्राओकुलर लेंस आरोपण के साथ फाकोइमल्सीफिकेशन का उपयोग करके मोतियाबिंद निष्कर्षण की तकनीक को प्रदर्शित करता है और समीक्षा करता है।
दृष्टि से महत्वपूर्ण मोतियाबिंद वाले रोगी दृश्य तीक्ष्णता के नुकसान के कारण किसी प्रकार की दृश्य गिरावट या कार्यात्मक गिरावट की रिपोर्ट करेंगे। यह दूरी और / या पास में सबसे अच्छी तरह से सही दृश्य तीक्ष्णता में गिरावट के रूप में सरल हो सकता है, या यह कार्य का अधिक सूक्ष्म नुकसान हो सकता है, जैसे कि पढ़ने के लिए अधिक प्रकाश की आवश्यकता, रात में ड्राइविंग में कठिनाई, आने वाली हेडलाइट्स के साथ चमक में वृद्धि, या क्षितिज पर सूरज कम होने पर ड्राइविंग करते समय सौर चमक। यहां महत्वपूर्ण जानकारी दैनिक कामकाज की कमी या हानि का दस्तावेजीकरण करने के साथ निहित है। यह सर्जिकल हस्तक्षेप के लिए संकेत है।
दृश्य तीक्ष्णता
- वर्तमान सुधार के साथ रोगी की दृश्य तीक्ष्णता की जांच करें।
- पिनहोल इस बात पर त्वरित संदर्भ दे सकता है कि अपवर्तन फायदेमंद हो सकता है या नहीं।
- सर्वोत्तम सही दृश्य तीक्ष्णता प्राप्त करने के लिए अपवर्तन प्रकट करें।
चकाचौंध परीक्षण
- चमक का प्रदर्शन करने के लिए चमक तीक्ष्णता परीक्षण (बीएटी) का उपयोग किया जाता है।
- यह परीक्षण उन रोगियों में चकाचौंध के साथ दृश्य हानि का दस्तावेजीकरण करने के लिए उपयोगी है जिनके पास सबसे अच्छा सही दृश्य तीक्ष्णता है।
संभावित तीक्ष्णता मीटर (PAM)
- यह कोमोरिड ओकुलर रोग वाले रोगियों में एक उपयोगी परीक्षण है ताकि रोगियों को संभावित दृष्टि परिणाम के बारे में परामर्श देने में मदद मिल सके।
स्लिट लैंप के निष्कर्ष
- ब्लीफेराइटिस के किसी भी लक्षण के लिए ढक्कन और एडनेक्सा की जांच की जानी चाहिए, जिसे प्रीऑपरेटिव रूप से इलाज किया जाना चाहिए। यह किसी भी शारीरिक मुद्दों के लिए सुराग भी देगा जो सर्जिकल एक्सपोजर को प्रभावित कर सकता है।
- नेत्रश्लेष्मला का मूल्यांकन किया जाना चाहिए। यह कॉर्नियल चीरा की स्थिति को प्रभावित कर सकता है क्योंकि ग्लूकोमा सर्जरी, या पेटीजियम से पोस्टसर्जिकल परिवर्तन हो सकते हैं जो कॉर्नियल लिम्बस तक पहुंच को सीमित कर सकते हैं।
- कॉर्निया परीक्षा को पिछली कॉर्नियल सर्जरी (अपवर्तक सर्जरी या प्रत्यारोपण प्रक्रियाओं) के सबूत पर ध्यान केंद्रित करना चाहिए। सर्जरी, आघात या संक्रमण से किसी भी निशान या ओपेसिटी की तलाश करें जो सर्जिकल दृश्य को खराब कर सकता है। इसके अलावा, डिस्ट्रोफी के किसी भी लक्षण की तलाश करें जो अपवर्तक परिणाम को प्रभावित कर सकते हैं और साथ ही पोस्टऑपरेटिव रूप से एंडोथेलियल डिकंपेनसेशन के लिए पूर्वनिर्धारित कर सकते हैं।
- पूर्वकाल कक्ष की गहराई आपको यह समझ सकती है कि आपको कितनी जगह काम करनी होगी। उथले कक्षों वाली छोटी आंखों में एंडोथेलियल क्षति को सीमित करने के लिए फैकोइमल्सीफिकेशन थोड़ा अधिक पीछे की ओर किया जाएगा।
- आईरिस का मूल्यांकन पुतली फैलाव, ट्रांसिल्युमिनेशन दोष और स्यूडोएक्सफोलिएशन सामग्री के लिए किया जाना चाहिए। ये सर्जिकल एक्सपोजर के आकलन के साथ-साथ कैप्सुलर लेंस कॉम्प्लेक्स की स्थिरता के संभावित नुकसान के लिए महत्वपूर्ण हैं। आघात, ज़ोनुलर समझौता, और / या खराब फैलाव के किसी भी संकेत को ध्यान में रखते हुए सर्जिकल योजना में मदद मिलेगी। सर्जन सर्जरी की सुविधा के लिए विशेष उपकरण उपलब्ध कराने का निर्णय ले सकता है जिसमें आईरिस हुक, मल्यूगिन रिंग्स, कैप्सुलर हुक और कैप्सुलर टेंशन रिंग्स और सेगमेंट शामिल हैं।
- लेंस अस्पष्टता के लिए लेंस का मूल्यांकन किया जाना चाहिए। कैप्सूल और ज़ोनुलर समर्थन का भी मूल्यांकन किया जाना चाहिए। क्रिस्टलीय लेंस के केंद्रीकरण की तलाश करें। लेंस की स्थिरता का आकलन करें। ध्यान कैप्सुलर उल्लंघन या समझौते के किसी भी संकेत पर होना चाहिए। यह जन्मजात, दर्दनाक या आयट्रोजेनिक हो सकता है। यह ज़ोनुलर नुकसान के लिए भी सच है। इनमें से किसी भी कारक की उपस्थिति सर्जिकल दृष्टिकोण को प्रभावित कर सकती है। महत्वपूर्ण व्यवधान वाले रोगियों में, पार्स प्लाना लेंसेक्टोमी सबसे सुरक्षित तरीका हो सकता है।
- पतला परीक्षा की जानी चाहिए। यह लेंस के मूल्यांकन को सुविधाजनक बनाने में मदद करेगा। रेटिना और ऑप्टिक तंत्रिका का मूल्यांकन भी महत्वपूर्ण है। यह निर्धारित करने में मदद करेगा कि क्या अन्य बीमारियां हैं जो दृष्टि को प्रभावित कर रही हैं, और क्या मोतियाबिंद सर्जरी फायदेमंद होगी या यदि अन्य उपचार की आवश्यकता हो सकती है।
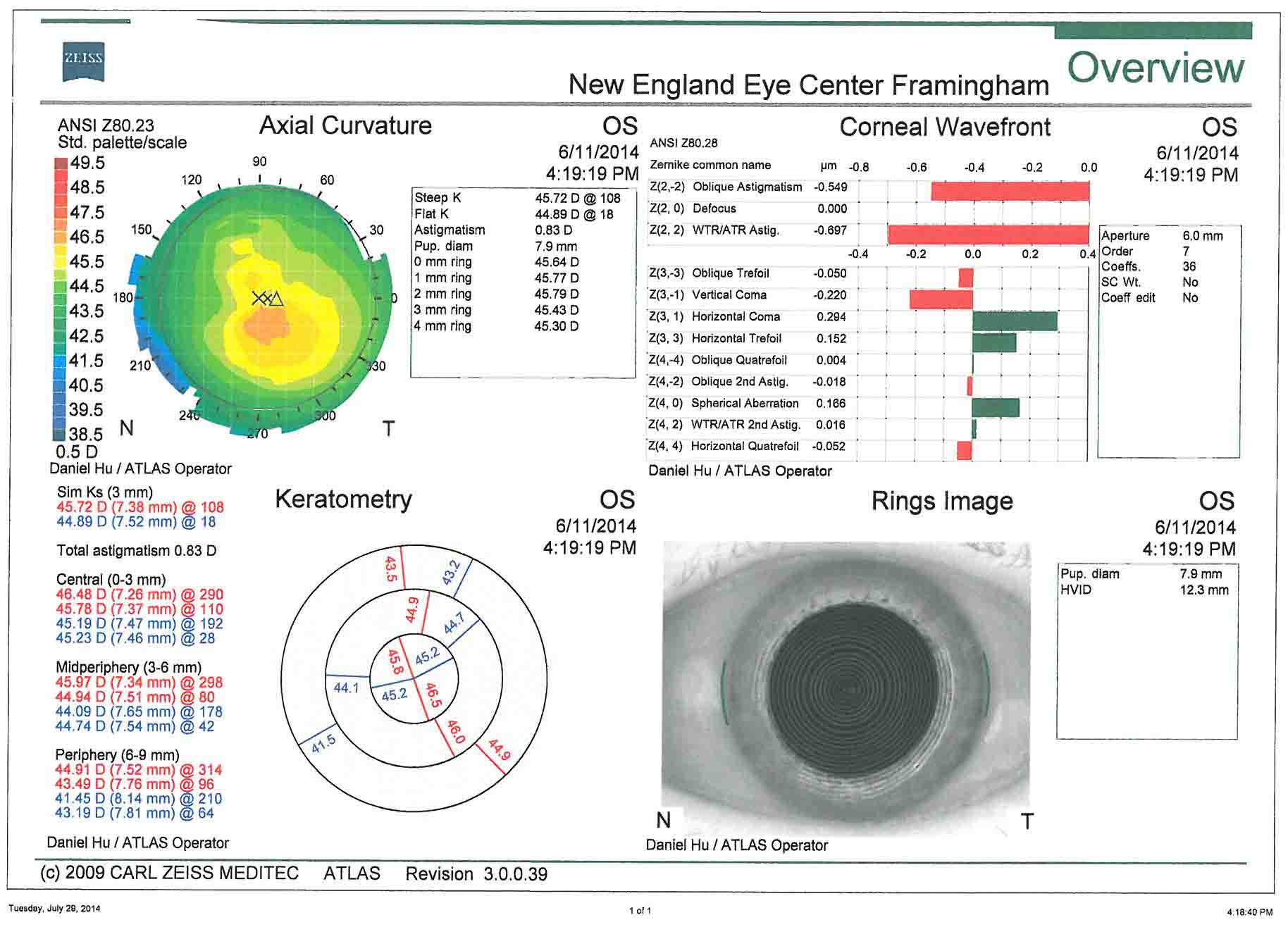
- कॉर्नियल स्थलाकृति- यह प्रीऑपरेटिव कॉर्नियल एस्टिगमैटिज्म के आकलन के लिए उपयोगी है। अस्थिरता प्रबंधन की सर्जिकल योजना इन छवियों पर आधारित है।
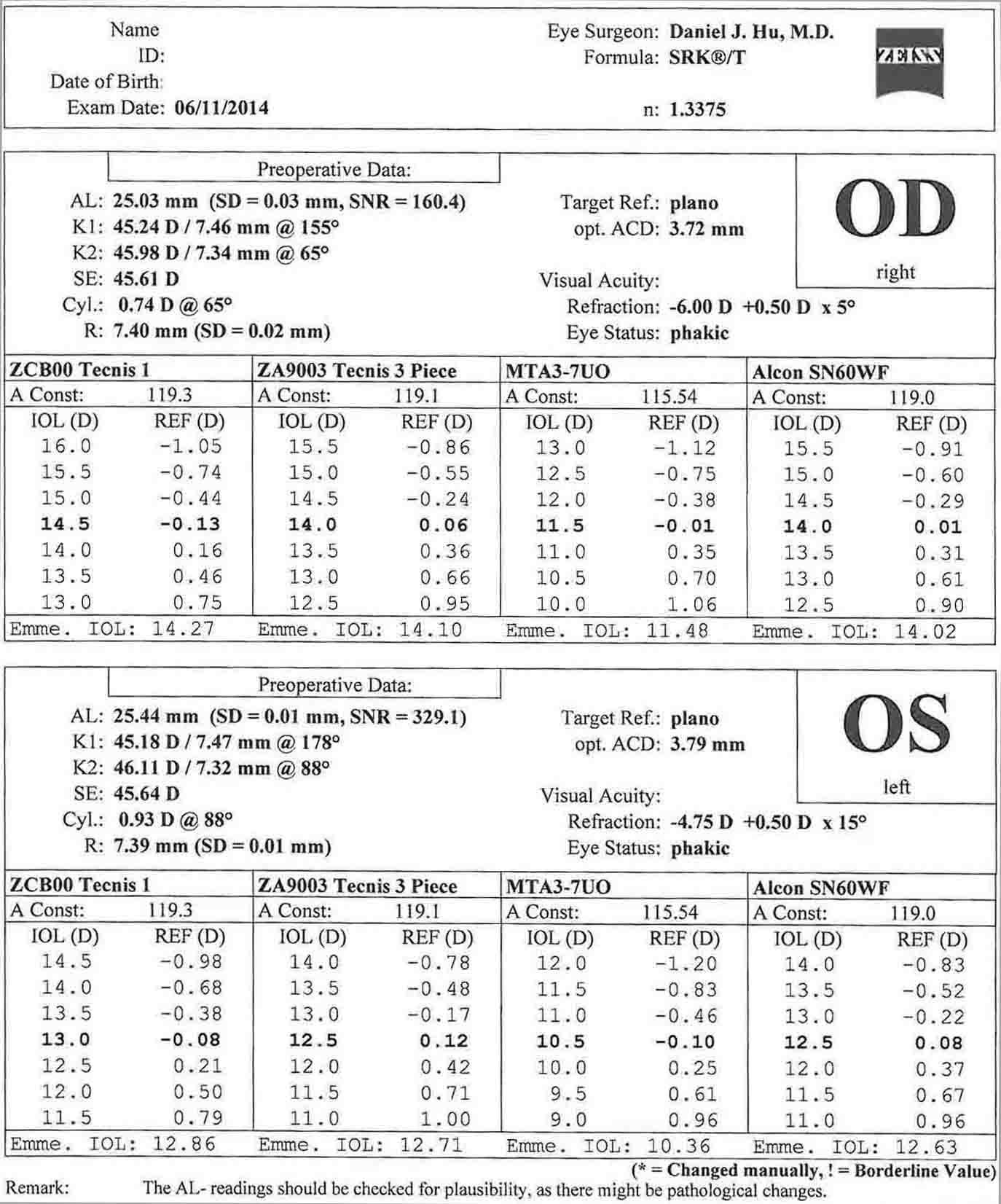
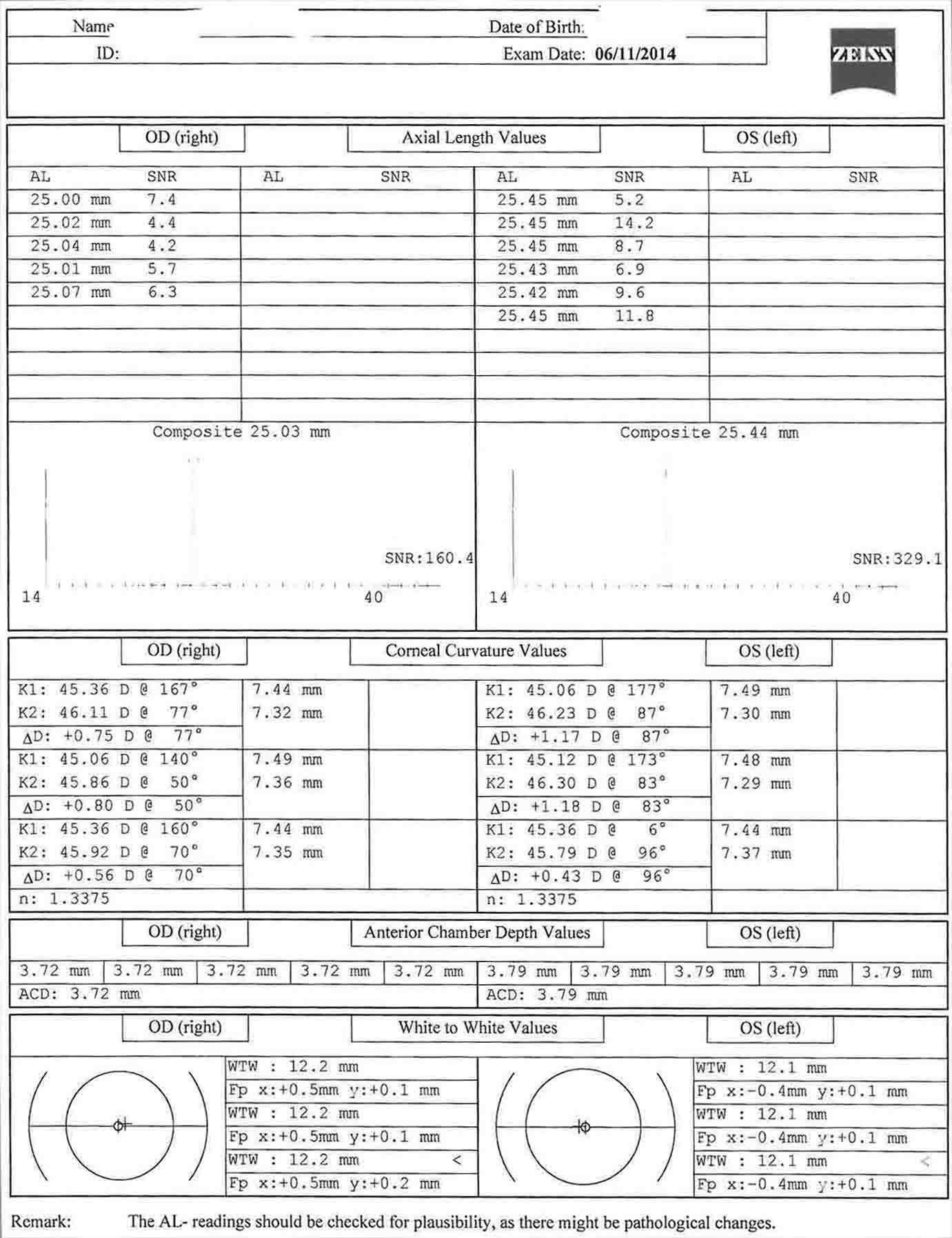
- बायोमेट्री (आईओएल मास्टर) - केराटोमेट्री, पूर्ववर्ती कक्ष गहराई, सफेद-से-सफेद, और अक्षीय लंबाई को मापा जाता है, और इंट्राओकुलर लेंस शक्तियों की गणना की जाती है।
- बी-स्कैन- परिपक्व मोतियाबिंद के मामलों में जो रेटिना के दृश्य को बाधित करता है। यह रेटिना शरीर रचना विज्ञान के सकल मूल्यांकन की अनुमति देता है। क्या रेटिना डिटेचमेंट या द्रव्यमान मौजूद है?
- स्पेकुलर माइक्रोस्कोपी- सर्जरी से पहले एंडोथेलियम का आकलन करने के लिए एंडोथेलियल डिसफंक्शन के मामलों में किया जा सकता है।
इस मामले में, दोनों आंखों में तिरछे कॉर्नियल एस्टिगमैटिज्म के 1 से कम डायप्टर होते हैं। यह बायोमेट्री से केराटोमेट्री के साथ अच्छी तरह से पुष्टि करता है। इस मामले में, कॉर्नियल आराम चीरों का उपयोग अस्थिरता का प्रबंधन करने के लिए किया जा सकता है। रोगी ने एस्टिगमैटिज्म उपचार को छोड़ने का फैसला किया है।
- यदि इलाज नहीं किया जाता है, तो मोतियाबिंद प्रगतिशील दृष्टि हानि और अंधापन का कारण बनेगा।
- यदि मोतियाबिंद दृष्टि से महत्वपूर्ण है, तो उपचार के लिए सीमित विकल्प हैं। दृष्टि को बहाल करने के लिए सर्जिकल हस्तक्षेप आवश्यक है।
- विभाजन-और-विजय का उपयोग करके फाकोइमल्सीफिकेशन में एक सार्वभौमिक तकनीक होने का लाभ है जिसका उपयोग मोतियाबिंद के सभी डिग्री और प्रकारों के लिए किया जा सकता है।
- घने, परिपक्व परमाणु स्क्लेरोसिस, ज़ोनुलोपैथी, क्रिस्टलीय लेंस के सबलक्सेशन, या पूर्ववर्ती खंड के सीमित दृश्य वाले किसी भी मामले में विशेष ध्यान दिया जाना चाहिए।
संभावित पोस्टऑपरेटिव जटिलताओं में निम्नलिखित स्थितियां शामिल हैं:
- कॉर्नियल एडिमा
- डेसेमेट की झिल्ली टुकड़ी
- प्रेरित अस्थिरता
- कॉर्नियल घाव जलता है
- घाव का रिसाव
- उपकला डाउनग्रोथ
- विषाक्त पूर्ववर्ती खंड सिंड्रोम (TASS)
- इंट्राऑपरेटिव फ्लॉपी आईरिस सिंड्रोम (आईएफआईएस)
- इरिडोडायलिसिस
- साइक्लोडायलिसिस
- उरेट्स-ज़वालिया सिंड्रोम
- ऊंचा इंट्राओकुलर दबाव
- घातक ग्लूकोमा
- बनाए गए लेंस सामग्री
- कैप्सुलर टूटना
- Vitreous prolapse
- आईओएल जटिलताओं (डिसेंटरेशन एंड डिस्लोकेशन, प्यूपिलरी कैप्चर, कैप्सुलर ब्लॉक सिंड्रोम, यूवाइटिस-ग्लूकोमा-हाइफेमा सिंड्रोम, स्यूडोफाकिक बुलस केराटोपैथी, गलत आईओएल पावर, आईओएल ग्लेयर, आईओएल ओपसिफिकेशन)
- पूर्वकाल कैप्सुलर फाइब्रोसिस और फिमोसिस
- पश्चवर्ती कैप्सुलर ओपेसिटी
- रक्तस्राव (रेट्रोबुलबार एनेस्थीसिया, सुप्राकोरॉइडल बहाव, एक्सपल्सिव सुप्राकोरॉइडल रक्तस्राव, हाइफेमा के लिए रेट्रोबुलबार रक्तस्राव-जटिलता)
- क्रोनिक पोस्टऑपरेटिव यूवाइटिस
- एंडोफथाल्मिटिस
- सिस्टॉइड मैकुलर एडिमा
- रेटिना प्रकाश विषाक्तता
- मैकुलर रोधगलन
- Retinal detachment
मोतियाबिंद सर्जरी ने पिछले कई दशकों में काफी प्रगति की है जिसने प्रक्रिया की सुरक्षा और प्रभावकारिता में सुधार किया है। यह आंखों में सर्जिकल आघात को कम करने की दिशा में एक प्रगतिशील आंदोलन से प्रेरित है। आधुनिक मोतियाबिंद सर्जरी ने बड़ी चीरा तकनीकों से प्रगति की है, जैसे कि इंट्राकैप्सुलर मोतियाबिंद निष्कर्षण, एक्स्ट्राकैप्सुलर मोतियाबिंद निष्कर्षण, अब छोटे चीरा फाकोइमल्सीफिकेशन तक। 1 मोतियाबिंद सर्जरी एक असाधारण रूप से सुरक्षित और सफल शल्य चिकित्सा प्रक्रिया बन गई है। कई बड़े अध्ययनों ने सभी रोगियों के 85.5-89% में 20/40 या उससे बेहतर पोस्टऑपरेटिव दृश्य तीक्ष्णता को सबसे अच्छा सही किया है, और प्रीऑपरेटिव ओकुलर कोमोर्बिडिटी के बिना 94.7-96% रोगियों में। 95% रोगी अपनी सर्जरी के परिणाम से संतुष्ट थे। 2-4 हालांकि, कैप्सुलोटॉमी की प्रजनन क्षमता, अल्ट्रासाउंड के उपयोग और कॉर्नियल एंडोथेलियम पर इसके प्रभावों के साथ-साथ कैप्सुलर जटिलताओं के बारे में चुनौतियां जारी हैं। चूंकि महत्वपूर्ण इंट्राऑपरेटिव जटिलताओं का जोखिम कम हो गया है, दृश्य परिणामों की उम्मीद में वृद्धि जारी है। मोतियाबिंद सर्जरी और अपवर्तक सर्जरी तेजी से जुड़े हुए हैं क्योंकि परिणाम एम्मेट्रोपिया की उम्मीद से प्रेरित हो रहे हैं।
मोतियाबिंद सर्जरी मैनुअल सर्जरी से प्रौद्योगिकी संचालित तकनीकों तक विकसित होती रहती है। 1960 के दशक में चार्ल्स केलमैन, एमडी द्वारा फैकोइमल्सीफिकेशन का आगमन एक बड़ी छलांग थी। 1990 के दशक तक, विकसित देशों में मोतियाबिंद सर्जरी के लिए फाकोइमल्सीफिकेशन मानक बन गया था। फाकोइमल्सीफिकेशन में परिशोधन ने परिणामों में सुधार और जटिलताओं को कम करना जारी रखा है। फेम्टोसेकंड लेजर-असिस्टेड मोतियाबिंद सर्जरी मोतियाबिंद सर्जरी के साथ उपयोग में आने वाली नवीनतम तकनीक है। फेम्टोसेकंड लेजर-असिस्टेड मोतियाबिंद सर्जरी के संभावित लाभों में प्रतिलिपि प्रस्तुत करने योग्य कैप्सुलोटॉमी, अल्ट्रासाउंड समय में कमी और प्रतिलिपि प्रस्तुत करने योग्य कॉर्नियल चीरे शामिल हैं। अल्ट्रासाउंड समय में उल्लेखनीय कमी दिखाई गई है। फेम्टोसेकंड लेजर को कैप्सुलोटॉमी और कॉर्नियल चीरों की सटीकता और प्रजनन क्षमता में सुधार करने के लिए भी दिखाया गया है। कॉर्नियल चीरों की प्रजनन क्षमता विशेष रूप से अस्थिरता नियंत्रण के संदर्भ में मूल्यवान है। 5-8 इन विशेषताओं के इच्छित लाभ रोगी वसूली समय में सुधार करना, जटिलताओं को कम करना और बेहतर अपवर्तक परिणामों को प्राप्त करने में मदद करना है।
जैसा कि मोतियाबिंद तकनीकों में सुधार हुआ है, इसलिए तेजी से पोस्टऑपरेटिव रिकवरी की उम्मीद है, साथ ही तत्काल अपवर्तक परिणाम भी हैं। बेहतर बायोमेट्री ने पोस्टकैटरेक्ट सर्जरी के परिणामों की भविष्यवाणी में वृद्धि की है। इंट्राऑपरेटिव एबेरोमेट्री आईओएल चयन की सटीकता में मदद करने में एक जबरदस्त संपत्ति रही है, खासकर पिछले केराटोरिफ्रेक्टिव सर्जरी के साथ आंखों में। 9 यह पूर्वानुमान महत्वपूर्ण है जब पोस्टरेफ्रेक्टिव सर्जरी मोतियाबिंद रोगियों, और संयुक्त अपवर्तक-मोतियाबिंद सर्जरी रोगियों दोनों की अपवर्तक अपेक्षाओं पर विचार किया जाता है जो तत्काल परिणामों की उम्मीद कर रहे हैं।
प्रेस्बिओपिया के लिए अनुकूलन के साथ एम्मेट्रोपिक आंख कई रोगियों का लक्ष्य बन गई है। जबकि इस तकनीक के परिपक्व होने के लिए अभी भी जगह है, वर्तमान तकनीक कई रोगियों के लिए इसे प्राप्त करने में सक्षम है। एस्टिगमैटिज्म को सर्जरी के समय अक्ष सर्जरी, कॉर्नियल रिलैक्सिंग चीरे, या टोरिक इंट्राओकुलर लेंस के साथ प्रबंधित किया जा सकता है। प्रेस्बिओपिया को मोनोविजन, मल्टीफोकल या आईओएल को समायोजित करने के साथ प्रबंधित किया जा सकता है। 14-15 इन उन्नत इंट्राओकुलर लेंस ने रोगियों को अपने दैनिक कार्यों के बहुमत के लिए चश्मा सुधार के उपयोग से अधिक स्वतंत्रता के साथ कार्य करने की क्षमता दी है। आईओएल प्रौद्योगिकी में प्रगति पोस्टऑपरेटिव रूप से तमाशा स्वतंत्रता की इच्छा को बढ़ाती रहेगी।
- कॉर्नियल टोपोग्राफर- ज़ीस एटलस 9000
- बायोमेट्री- ज़ीस आईओएल मास्टर
- फाकोइमल्सीफायर- एल्कॉन इनफिनिटी विजन सिस्टम
- सेटिंग्स
- मूर्तिकला: सिंचाई: 95 सेमी, टोरसनल: 100 (रैखिक), वैक्यूम: 90 मिमीएचजी (रैखिक), आकांक्षा: 22 सीसी /
- चतुर्थांश: सिंचाई: 100 सेमी, टोरसनल: 100 (रैखिक), वैक्यूम: 350 मिमीएचजी (निश्चित), आकांक्षा: 40 सीसी /
- एपिन्यूक्लियस: सिंचाई: 95 सेमी, टोरसनल: 95 (रैखिक), वैक्यूम: 300 मिमीएचजी (रैखिक), आकांक्षा 30 सीसी /
- कॉर्टेक्स: सिंचाई: 100 सेमी, वैक्यूम 500 मिमीएचजी (रैखिक), आकांक्षा: 35 सीसी /
- पोलिश: सिंचाई: 95 सेमी, वैक्यूम 10 मिमीएचजी (रैखिक), आकांक्षा: 6 सीसी /
- विस्कोस्टिक: सिंचाई: 95 सेमी, वैक्यूम 600 मिमीएचजी (रैखिक), आकांक्षा: 40 सीसी /
- सर्जिकल माइक्रोस्कोप- लीका
- इंट्राओकुलर लेंस- एएमओ टेकनिस जेडसीबी 00 इंट्राओकुलर लेंस
लेखक का इस लेख में उल्लिखित किसी भी उत्पाद या उपकरण के साथ कोई वित्तीय संबंध नहीं है।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माने के लिए अपनी सूचित सहमति दी है और वह जानता है कि जानकारी और छवियां ऑनलाइन प्रकाशित की जाएंगी।
Citations
- स्टीन जेडी। मोतियाबिंद सर्जरी के बाद गंभीर प्रतिकूल घटनाएं। ओपिन ओप्थाल्मोल। 2012;23(3):219-225. दोई: 10.1097/ ICU.0b013e3283524068.
- लुंडस्ट्रॉम एम, बैरी पी, लीइट ई, स्टेनेवी यू 1998 यूरोपीय मोतियाबिंद परिणाम अध्ययन: यूरोपीय मोतियाबिंद परिणाम अध्ययन समूह से रिपोर्ट। जे मोतियाबिंद अपवर्तक सुरग। 2001;27(8):1176-1184. दोई: 10.1016/S0886-3350(01)00772-6.
- लुम एफ, शेइन ओ, शैचट एपी, एबॉट आरएल, होस्किन्स एचडी जूनियर, स्टीनबर्ग ईपी एएओ नेशनल आईकेयर आउटकम नेटवर्क (एनईओएन) मोतियाबिंद सर्जरी डेटाबेस के साथ प्रारंभिक दो वर्षों का अनुभव। नेत्र विज्ञान। 2000;107(4):691-697. दोई: 10.1016/S0161-6420 (99)00184-0.
- जेकॉक पी, जॉनसन आरएल, टेलर एच, एट अल। मोतियाबिंद राष्ट्रीय डेटासेट इलेक्ट्रॉनिक मल्टी-सेंटर ऑडिट 55,567 ऑपरेशनों का: यूनाइटेड किंगडम और अंतरराष्ट्रीय स्तर पर देखभाल के बेंचमार्क मानकों को अपडेट करना। आंख (लोंड)। 2009;23(1):38-49. दोई: 10.1038/ sj.eye.6703015.
- रेड्डी केपी, कंडुल्ला जे, औफर्थ जीयू। मोतियाबिंद सर्जरी में मैनुअल तकनीक बनाम फेम्टोसेकंड लेजर-असिस्टेड लेंस विखंडन और पूर्ववर्ती कैप्सुलोटॉमी की प्रभावशीलता और सुरक्षा। जे मोतियाबिंद अपवर्तक सुरग। 2013;39(9):1297-1306. दोई: 10.1016/ j.jcrs.2013.05.035.
- एबेल आरजी, केर एनएम, वोट बीजे। फेम्टोसेकंड लेजर प्रथागत का उपयोग करके शून्य प्रभावी फैकोइमल्सीफिकेशन समय की ओर। नेत्र विज्ञान। 2013;120(5):942-948. दोई: 10.1016/ j.ophtha.2012.11.045.
- लेजर-असिस्टेड मोतियाबिंद सर्जरी: लाभ और बाधाएं। ओपिन ओप्थाल्मोल। 2014;25(1):54-61. doi:10.1097/ICU.00000000000000013.
- रॉबर्ट्स टीवी, लॉलेस एम, चान सीसीके, एट अल। फेम्टोसेकंड लेजर मोतियाबिंद सर्जरी: प्रौद्योगिकी और नैदानिक अभ्यास। क्लिन एक्सप्रेस ऑप्थाल्मोल। 2013;41(2):180-186. दोई: 10.1111/j.1442-9071.2012.02851.x.
- इयानचुलेव टी, होफर केजे, यू एसएच, एट अल। पूर्व मायोपिक अपवर्तक सर्जरी के बाद इंट्राओकुलर लेंस पावर गणना की भविष्यवाणी करने के लिए इंट्राऑपरेटिव अपवर्तक बायोमेट्री। नेत्र विज्ञान। 2014;121(1):56-60. दोई: 10.1016/ j.ophtha.2013.08.041.
- वांग एल, मिश्रा एम, कोच डीडी. पेरिफेरल कॉर्नियल आराम चीरे मोतियाबिंद सर्जरी के साथ संयुक्त हैं। जे मोतियाबिंद अपवर्तक सुरग। 2003;29(4):712-722. दोई: 10.1016/S0886-3350 (02)01838-2.
- कॉफमैन सी, पीटर जे, ऊई के, एट अल। मोतियाबिंद सर्जरी के समय कॉर्नियल एस्टिगमैटिज्म को कम करने के लिए लिम्बल आराम चीरे बनाम ऑन-एक्सिस चीरे। जे मोतियाबिंद अपवर्तक सुरग। 2005;31(12):2261-2265. दोई: 10.1016/ j.jcrs.2005.08.046.
- शेपर्ड एएल, वोल्फसोहन जेएस, भट्ट यू, एट अल। नियमित मोतियाबिंद सर्जरी के दौरान एक नए हाइड्रोफोबिक ऐक्रेलिक टोरिक आईओएल के आरोपण के बाद नैदानिक परिणाम। जे मोतियाबिंद अपवर्तक सुरग। 2013;39(1):41-47. दोई: 10.1016/ j.jcrs.2012.08.055.
- विसेर एन, बाउर एनजेसी, न्यूजट्स आरएमएमए। टोरिक इंट्राओकुलर लेंस: ऐतिहासिक अवलोकन, रोगी चयन, आईओएल गणना, शल्य चिकित्सा तकनीक, नैदानिक परिणाम और जटिलताएं। जे मोतियाबिंद अपवर्तक सुरग। 2013;39(4):624-637. दोई: 10.1016/ j.jcrs.2013.02.020.
- श्मिक्लर एस, बॉतिस्ता सीपी, गोस एफ, शाह एस, वोल्फसोहन जेएस। "एक मल्टीफोकल एस्फेरिक डिफ्रेक्टिव इंट्राओकुलर लेंस का नैदानिक मूल्यांकन". बीआर जे ओफ्थाल्मोल। 2013;97(12):1560-1564. दोई: 10.1136 / bjophthalmol-2013-304010।
- कमिंग जेएस, कोलवर्ड डीएम, डेल एसजे, एट अल। "इंट्राओकुलर लेंस को समायोजित करने वाले क्रिस्टलेंस एटी -45 का नैदानिक मूल्यांकन: अमेरिकी खाद्य और औषधि प्रशासन नैदानिक परीक्षण के परिणाम"। जे मोतियाबिंद अपवर्तक सुरग। 2006;32(5):812-825. दोई: 10.1016/ j.jcrs.2006.02.007.
- गिंबेल एचवी। न्यूक्लियोफ्रैक्टिस फाकोइमल्सीफिकेशन को विभाजित करें और जीतें: विकास और विविधताएं। जे मोतियाबिंद अपवर्तक सुरग। 1991;17(3):281-291. दोई: 10.1016/S0886-3350(13)80824-3.
Cite this article
हू डीजे। "फाकोइमल्सीफिकेशन और पश्चवर्ती कक्ष इंट्राओकुलर लेंस के साथ मोतियाबिंद निष्कर्षण"। जे मेड इनसाइट। 2023;2023(7). दोई: 10.24296/