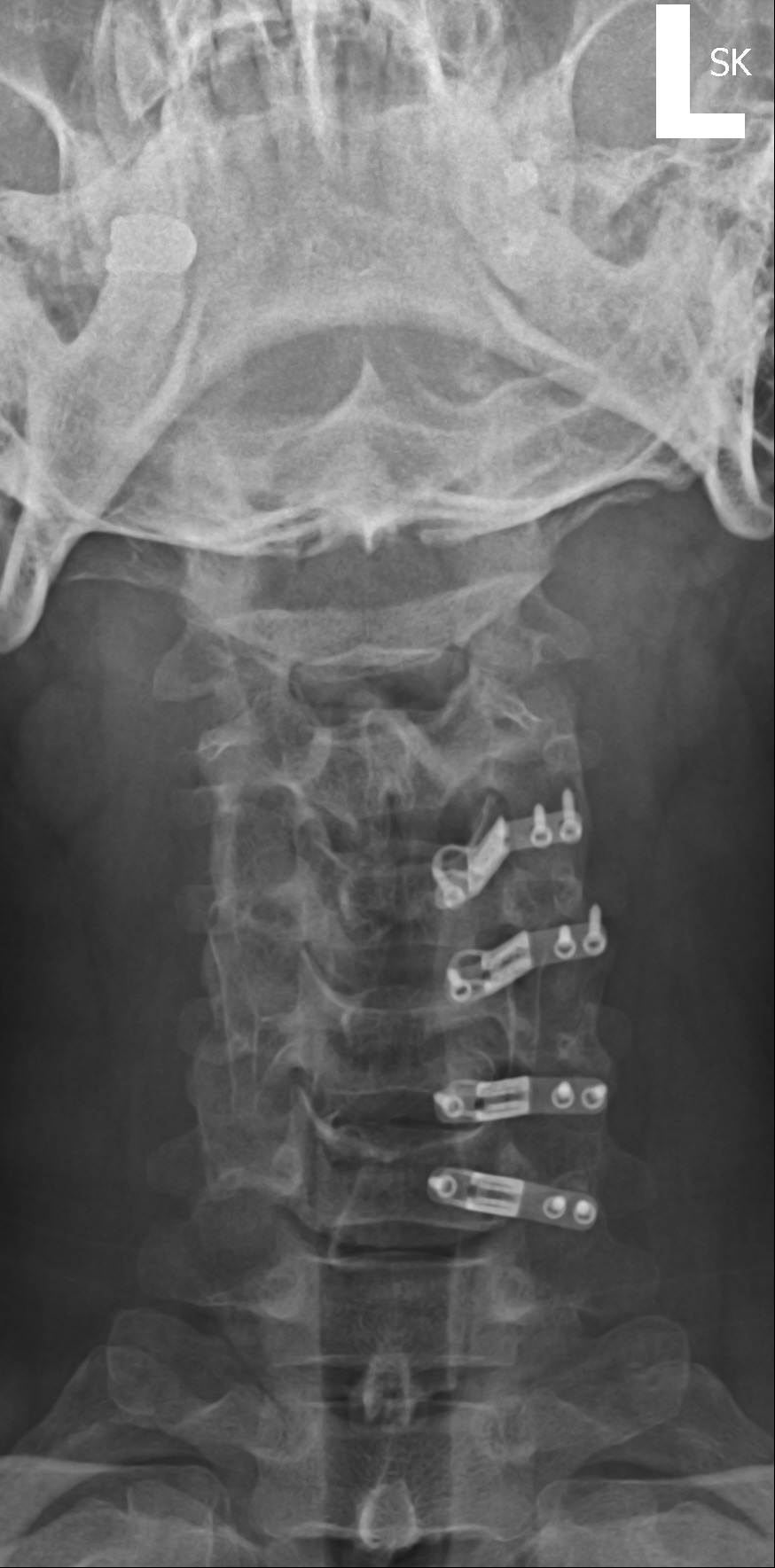
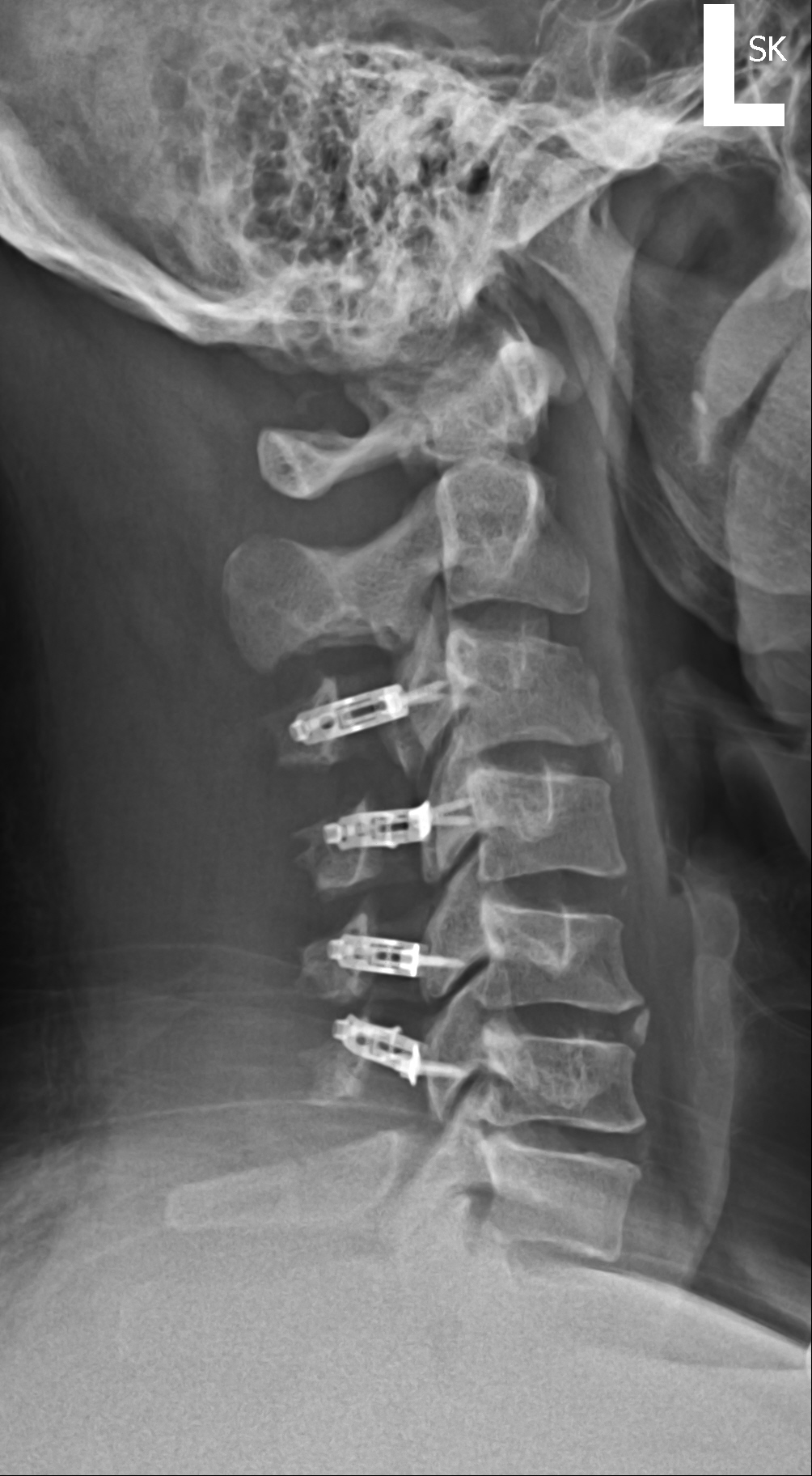
Zervikale Laminoplastik
Main Text
Table of Contents
Die Laminoplastik der Halswirbelsäule ist eine Behandlung der mehrstufigen zervikalen spondylotischen Myelopathie (CSM) ohne begleitende Instabilität oder zervikale Kyphose. Ziel ist es, den Wirbelkanal zu entlasten und das Rückenmark zu entlasten, ohne die Wirbelsäule zu destabilisieren.
CSM wird durch Impingement des Rückenmarks durch degenerative knöcherne und bandartige Strukturen verursacht, die das Volumen des Kanals verringern. Durch die Operation wird eine schrittweise Verschlechterung der neurologischen Funktion (z. B. Verlust der Feinmotorik, veränderter Gang und Gleichgewicht) zuverlässig gestoppt.
CSM kann chirurgisch durch mehrere Zugänge (anterior, posterior), mit oder ohne gleichzeitige Dekompression der Nervenwurzeln, und mit einer Vielzahl von Techniken (Laminektomie, Open-Door-Laminoplastik, Double-Door-Laminoplastik) behandelt werden. 1 Das Video zum Artikel zeigt eine klassische zervikale Laminoplastik mit offener Tür.
Der Patient mit CSM kann über Nackenschmerzen und Steifheit und sehr oft über Kopfschmerzen in der Hinterhauptsregion berichten. Diffuse nicht-dermatomale Muster von Taubheitsgefühlen und Parästhesien können vorhanden sein. Der Patient kann über Schwäche und verminderte manuelle Geschicklichkeit berichten, die sich durch das Fallenlassen von Gegenständen und Schwierigkeiten bei der Manipulation feiner Objekte äußert.
Gangstörungen sind eine starke Indikation für einen chirurgischen Eingriff. Der Patient kann berichten, dass er sich auf den Beinen unsicher fühlt und/oder Schwäche beim Treppensteigen hat. Der Gang und das Gleichgewicht können beurteilt werden, indem der Patient gebeten wird, einen Fersen-Zehen-Gang und einen Romberg-Test durchzuführen. Harnverhalt ist ein seltener und später Befund bei der CSM-Progression und aufgrund der hohen Prävalenz von Harnfunktionsstörungen in einer älteren Bevölkerung schwer zu interpretieren.
Schwäche ist bei einer körperlichen Untersuchung oft schwer zu erkennen. Falls vorhanden, ist eine Schwäche der unteren Extremitäten ein sehr besorgniserregender Befund. Eine Propriozeptionsstörung deutet auf eine Beteiligung der dorsalen Säule hin und ist ebenfalls mit einer schlechten Prognose verbunden. Vermindertes Schmerz- oder Temperaturempfinden deutet auf eine Beteiligung des lateralen Spinothalamistrakts hin. Die verminderte Empfindung für leichte Berührungen ist auf eine Funktionsstörung der ventralen spinothalamischen Bahnen zurückzuführen.
Spezifische Prüfungen:
- Das "Fingerfluchtzeichen" tritt auf, wenn ein Patient ausgestreckte und adduzierte Finger hält und sein kleiner Finger aufgrund einer Schwäche der intrinsischen Muskeln der Hand spontan abduziert.
- Der "Grip and Release"-Test ist ein ziemlich empfindlicher Test für Myelopathie, die die intrinsischen Muskeln der Hand betrifft. Ein Patient ohne Funktionsstörung sollte in der Lage sein, eine Faust zu machen und sie in 10 Sekunden 20 Mal loszulassen.
- Der invertierte radiale Reflex ist die ipsilaterale Fingerflexion beim Klopfen auf die distale Brachioradialissehne.
- Hoffmanns Test wird durchgeführt, indem die distale Phalanx des Mittelfingers des Patienten abgerissen wird. Spontanes Beugen anderer Finger ist ein positives Zeichen.
- Anhaltender Klonus (>3 Schläge) bei Reflextests hat eine geringe Sensitivität (ca. 13%), aber nahe 100% Spezifität für zervikale Myelopathie. Spastik und Hyperreflexie können jedoch fehlen, wenn eine begleitende periphere Nervenerkrankung vorliegt (z. B. Kompression der Hals- oder Lendennervenwurzel, Spinalkanalstenose, Diabetes).
- Ein positiver Babinski-Test (Großzehendorsalflexion) weist auf eine Schädigung des kortikospinalen Traktes hin.
- Ein Romberg-Test wird durchgeführt, indem der Patient mit nach vorne gehaltenen Armen und geschlossenen Augen steht. Der Verlust des Gleichgewichts ist konsistent mit einer Dysfunktion der hinteren Säule.
- Das Lhermitte-Zeichen liegt vor, wenn eine extreme Zervixflexion zu einem elektrischen Schlag führt, der die Wirbelsäule hinunter und in die Extremitäten ausstrahlt.
Für CSM gibt es mehrere Klassifikationssysteme:
Nurick-Klassifikation- Grad 0: Nur Wurzelsymptome oder normal
- Grad 1 Anzeichen einer Nabelschnurkompression; normaler Gang
- Grad 2 Gangschwierigkeiten, aber voll beschäftigt
- Grad 3 Gangschwierigkeiten verhindern eine Beschäftigung, gehen ohne Hilfe
- Grad 4: Unfähig, ohne Hilfe zu gehen
- Klasse 5 Rollstuhl oder bettlägerig
- Klasse I Schmerzen, kein neurologisches Defizit
- Klasse II Subjektive Schwäche, Hyperreflexie, Dysästhesien
- Klasse IIIA Objektive Schwäche, Zeichen des langen Traktes, ambulant
- Klasse IIIB Objektive Schwäche, Zeichen des langen Traktes, nicht gehfähig
Ein Punktesystem (17 insgesamt) basierend auf der Funktion in den folgenden Kategorien:
- Motorische Funktion der oberen Extremitäten
- Motorische Funktion der unteren Extremitäten
- sensorische Funktion
- Blasenfunktion
Die Erstbeurteilung sollte die zervikale, AP-, laterale, schräge und Flexions-/Extensionsansichten der Halswirbelsäule umfassen. Es ist wichtig zu bedenken, dass Röntgenbefunde nicht immer mit Symptomen korrelieren. 70% der Patienten >=70 Jahre haben röntgenologische Hinweise auf degenerative Veränderungen. Zu den Befunden, auf die Sie achten sollten, gehören degenerative Veränderungen der uncovertebralen und Facettengelenke, die Bildung von Osteophyten, die Verengung des Bandscheibenraums und ein verringerter sagittaler Durchmesser des Kanals. Der normale Schnurdurchmesser beträgt ca. 17 mm und die Schnurkompression erfolgt bei einem Durchmesser <13 mm.
- Seitenansicht: Das Torg-Pawlow-Verhältnis ist das Verhältnis des Kanals zur Wirbelkörperbreite in einer Seitenansicht. Ein normales Verhältnis ist 1,0 und ein Verhältnis <0,8 prädisponiert für Stenosen und Myelopathie, obwohl diese Regel bei großen Sportlern nicht immer gilt.
- Schrägsicht: Am besten ist eine Foramenstenose zu beurteilen, die häufig durch eine uncovertebrale Gelenkarthrose verursacht wird.
- Flexions- und Extensionsansichten: nützlich, um Winkel- oder Translationsunstabilität zu beurteilen und Hinweise auf eine kompensatorische Subluxation oberhalb oder unterhalb des steifen oder spondylotischen Segments zu sehen.
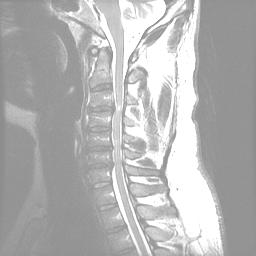
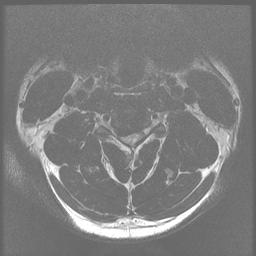
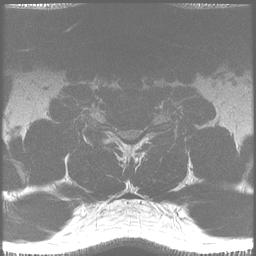
Die MRT ist die Untersuchung der Wahl, um den Grad der Kompression von Rückenmark und Nervenwurzeln zu beurteilen. Myelomalazie zeigt sich als helles Signal auf T2-gewichteten Bildern.
ComputertomographieEin CT ohne Kontrastmittel kann ergänzende Informationen zu einem MRT liefern und ist nützlicher für die Beurteilung von OPLL und Osteophyten. Die CT-Myelographie ist nützlich bei Patienten, die kein MRT (Herzschrittmacher) haben können oder die Implantate in dem interessierenden Bereich haben, die ein Artefakt erzeugen würden. Das Kontrastmittel wird über eine C1-C2-Punktion verabreicht und kann kaudal diffundieren, oder über eine Lumbalpunktion verabreicht und proximal diffundieren, indem der Patient in die Trendelenburg-Position gebracht wird.
Repräsentative Bilder für diesen Fall:Nervenleitungsstudien haben eine hohe Falsch-Negativ-Rate, können aber nützlich sein, um peripheren und zentralen Prozess (ALS) zu unterscheiden.CSM neigt dazu, langsam fortschreitend zu sein, mit intermittierenden Perioden der Stabilität, gefolgt von einer Verschlechterung, und es verbessert sich selten mit nicht-operativen Modalitäten wie Physiotherapie.Neben der konservativen Therapie wäre die wichtigste Alternative zu diesem Verfahren die chirurgische Laminektomie und die instrumentelle Fusion. Verschiedene andere Laminoplastiktechniken wurden beschrieben, darunter eine Doppeltürtechnik (Kurokawas Methode) und eine Z-förmige Laminoplastik, bei der die Lamina nicht vollständig entfernt werden (Hattori-Methode).Der Patient war symptomatisch und hatte eine konservative Therapie versagt. Zu den Vorteilen der unilateralen Laminoplastik mit offener Tür gegenüber der Standard-Laminektomie und -fusion gehören ein minimal-invasiver Ansatz, die Vermeidung der Fusion und der möglichen daraus resultierenden Komplikationen im Zusammenhang mit der Fusion, ein geringerer Blutverlust und eine schnellere, weniger schmerzhafte Erholungsphase.Einige Patienten mit CSM können aufgrund von Überlegungen zu ihrer Anatomie, ihrem Krankheitsverlauf, ihrem Grad der Instabilität und ihrer Größe bessere Kandidaten für eine traditionelle Laminektomie mit Fusion sein.
- Hochgeschwindigkeits-Grat
- Lamina-Retraktor
- Eskalierende Laminoplastikplatten, Stryker, Kalamazoo, MI
Die zervikale spondylotische Myelopathie hat eine Vielzahl von klinischen Erscheinungsformen, assoziierten Pathologien und chirurgischen Behandlungen. Zu den Symptomen, die direkt auf die Spinalkanalstenose und Myelopathie zurückgeführt werden, gehören meist ein gewisser Verlust der feinmotorischen Kontrolle sowie ein verändertes Gleichgewicht und ein veränderter Gang. Sie können Spastik und/oder Schwäche der Extremitäten sowie den Verlust der Darm- und Blasenfunktion umfassen. Zu den Symptomen, die auf ein begleitendes Impingement der Nervenwurzel zurückzuführen sind, gehören Schmerzen in den Extremitäten oder Parästhesien in einem dermatomalen Muster oder Schwäche. Nackenschmerzen können auch durch eine Arthrose des Facettengelenks verursacht werden.
Die Symptome verschlimmern sich in der Regel schrittweise und werden durch nicht-operative Eingriffe wie weiche Halskrause und epidurale Steroidinjektionen schlecht kontrolliert. Die zervikale Spinalkanalstenose wird durch eine Degeneration in einer Reihe von Strukturen des Spinalkanals verursacht. Dazu gehören: hypertrophe Facettengelenke, verdicktes Ligamentum flavum, verknöchertes hinteres Längsband, vorgewölbte Bandscheiben und/oder hypertrophe uncovertebrale Gelenke.
Eine Vielzahl von Operationen wurde zur Behandlung von CSM eingesetzt. Dazu gehören die mehrstufige anteriore zervikale Diskektomie und Fusion (ACDF), die anteriore Korpektomie und -fusion, die posteriore Laminektomie und Fusion sowie mehrere posteriore Laminoplastiktechniken.
Die Wahl des Ansatzes, anterior oder posterior, wird bestimmt durch 1) die Strukturen, die ein Impingement des Rückenmarks verursachen (wie durch MRT und klinische Symptome bestimmt), 2) die Anzahl der betroffenen Ebenen des Wirbelkanals, 3) die sagittale Ausrichtung, insbesondere das Vorhandensein oder Fehlen einer fixierten Kyphose größer als 13 Grad, 4) das Vorhandensein einer Instabilität (Spondylolisthesis) und 5) die Erfahrung des Chirurgen. arabische Ziffer
Wenn ein posteriorer Zugang indiziert ist und die Wirbelsäule stabil ist, wird in der Regel eine Laminoplastik bevorzugt. Die mehrstufige partielle Laminektomie kann zu iatrogener Instabilität mit Kyphose und/oder Subluxation führen. Laminektomie und Fusion mit lateralen Masseplatten können zu Hardware-Komplikationen und Degeneration der angrenzenden Segmente führen.
Die Laminoplastik ermöglicht es dem Chirurgen, die hinteren Elemente der Wirbelsäule an Ort und Stelle zu belassen und keine mehrstufigen Fusionen durchzuführen. Die beiden am häufigsten durchgeführten Techniken der Laminoplastik sind die Open-Door- und die Double-Door-Technik (oder "French-Door"-Technik). Dr. Jenis demonstriert mit dieser Patientin die Technik der offenen Tür.
Die Ergebnisdaten für die Laminoplastik sind begrenzt. Steinmetz et al. zeigten, dass die postoperative Genesungsrate zwischen 50 und 70 % liegt, wobei die Genesung über durchschnittlich 12 Jahre stabil ist. 5
Wang et al. untersuchten 204 Fälle von Open-Door-Laminoplastik, die zwischen 1986 und 2001 durchgeführt wurden. Alle Patienten stellten sich mit Symptomen und Befunden der Magnetresonanztomographie (MRT) vor, die mit einer Myelopathie als Folge einer multisegmentalen Zervixstenose mit Spondylose übereinstimmten, und wurden einer Dekompression von C3 auf C7 unterzogen. 6 Die Verbesserung der Myelopathie wurde mit dem Nurick-Score bewertet. Das Durchschnittsalter lag bei 63 Jahren (Spanne 36 bis 92 Jahre). Die Nachbeobachtungszeit betrug durchschnittlich 16 Monate. Postoperativ verbesserten sich die Nurick-Werte bei 78 Patienten um 1 Punkt, bei 37 Patienten um 2 Punkte, bei 7 Patienten um 3 Punkte und bei 5 Patienten um 4 Punkte. Bei 74 Patienten trat keine Besserung auf, bei 3 Patienten verschlechterte sich der Zustand um 1 Punkt. Bei 2 Patienten kam es zu einer röntgenologischen Progression der Kyphose, aber in keinem Fall war eine anschließende Fusion erforderlich. 6 Patienten ohne Nackenschmerzen entwickelten präoperativ neue hartnäckige Nackenschmerzen nach der Operation.
Der Autor steht in keiner finanziellen Beziehung zu den in diesem Artikel erwähnten Ausrüstungsunternehmen.
Der Patient, der sich dem gefilmten Eingriff unterzieht, hat sich damit einverstanden erklärt, für diesen Videoartikel gefilmt zu werden, und ist sich bewusst, dass er online veröffentlicht werden kann.
References
- Mitsunaga LK, Klineberg EO, Gupta MC. Laminoplastik-Techniken zur Behandlung von mehrstufiger Zervixstenose. Adv Orthop. 2012;2012:307916. doi:10.1155/2012/307916
- Emery SE. Zervikale spondylotische Myelopathie: Diagnose und Behandlung. J Am Acad Orthop Surg. 2001;9(6):376-388. https://journals.lww.com/jaaos/Citation/2001/11000/Cervical_Spondylotic_Myelopathy__Diagnosis_and.3.aspx.
- Lehman RA Jr., Taylor BA, Rhee JM, Riew KD. Zervikale Laminaplastik. J Am Acad Orthop Surg. 2008;16(1):47-56. https://journals.lww.com/jaaos/Citation/2008/01000/Cervical_Laminaplasty.7.aspx.
- Steinmetz MP, Resnick DK. Zervikale Laminoplastik. Wirbelsäule J. 2006;6(6)(suppl):S274-S281. doi:10.1016/j.spinee.2006.04.023
- Ratliff JK, Cooper PR. Zervikale Laminoplastik: eine kritische Überprüfung. J. Neurosurg. 2003;98(3)(suppl):230-238. doi:10.3171/spi.2003.98.3.0230
- Wang MY, Shah S, Grüner BA. Klinische Ergebnisse nach zervikaler Laminoplastik bei 204 Patienten mit zervikaler spondylotischer Myelopathie. Surg Neurol. 2004;62(6):487-492. doi:10.1016/j.surneu.2004.02.040
Cite this article
Jenis L. Zervikale Laminoplastik. J Med Einblick. 2014;2014(6). doi:10.24296/jomi/6.