Mastectomia parcial (mastectomia) utilizando Savi Scout para um papiloma não palpável
Main Text
Table of Contents
A mastectomia parcial da mama, também conhecida como mastectomia, é um procedimento conservador da mama realizado para remover muitos tipos diferentes de massas e irregularidades no tecido mamário. Isso envolve uma pequena incisão escondida nas bordas do mamilo ou ao longo dos contornos naturais da mama, seguida de dissecção da área de preocupação. O tecido excisado é então enviado para a patologia para diagnóstico final do tecido e, se aplicável, para determinar se as margens apropriadas foram alcançadas. Além disso, a utilização do Savi Scout pode ajudar a localizar a massa quando, de outra forma, seria difícil identificá-la ou localizá-la. Muitas patologias mamárias diferentes podem ser removidas dessa maneira, tanto benignas quanto malignas, dependendo dos detalhes biológicos e específicos do paciente. No caso apresentado, um papiloma não palpável - normalmente considerado uma lesão benigna da mama com risco aumentado de abrigar carcinoma ductal in situ pré-maligno oculto (CDIS) - é excisado cirurgicamente devido à presença de sintomas preocupantes associados na paciente.
Patologia benigna da mama; cirurgia conservadora da mama; câncer de mama; cirurgia de mama; técnicas de localização sem fio.
Os papilomas intraductais são massas mamárias comuns compostas pela proliferação de células papilares nos ductos do tecido mamário. 1 Essas lesões podem causar massas palpáveis, dor mamária e secreção mamilar que preocupa os pacientes. Quando os papilomas intraductais têm características preocupantes na imagem, exame físico ou patologia, a excisão cirúrgica é recomendada por meio de mastectomia parcial da mama, com alguns optando por utilizar a localização por radar Savi Scout. Este método de detecção pode ajudar a delinear a massa durante a excisão cirúrgica, colocando uma sonda sobre o batedor guiado por imagem e colocado no pré-operatório dentro da área de preocupação. O objetivo do procedimento no vídeo associado é remover a lesão por completo para que ela possa ser totalmente avaliada pela patologia para qualquer CDIS pré-maligno subjacente, o que determinará se algum tratamento médico ou cirúrgico adicional é necessário.
A paciente é uma mulher de 46 anos na pré-menopausa, sem outra história médica ou cirúrgica pregressa, que se apresentou inicialmente ao ambulatório de cirurgia mamária após sua mamografia anual de rastreamento, que descobriu uma massa mamária direita não palpável medindo 0,6 x 0,8 x 0,7 cm às 11 horas (oc), a 1 cm do mamilo (FTN) (Figura 1). Ela teve três mamografias de rastreamento anteriores sem nenhum achado notável. A mamografia de rastreamento foi declarada inconclusiva (BI-RADS 0), e uma ultrassonografia mamária foi concluída com achados semelhantes. Uma discussão mais aprofundada com a paciente revelou que houve alguma secreção sanguinolenta no lado direito do sutiã nos últimos meses, mas nenhuma outra preocupação ou sintoma. Diante dos achados de imagem inconclusivos, optou-se por realizar uma mamografia diagnóstica para uma avaliação mais específica (Figuras 2a e 2b) após uma biópsia por agulha grossa guiada por ultrassom e colocação de clipe localizado para um diagnóstico tecidual (Figura 3). O exame anatomopatológico revelou papiloma intraductal com hiperplasia ductal e metaplasia apócrina sem atipia. Dada a sua contínua secreção mamilar com sangue, havia preocupação com possíveis células pré-malignas subjacentes (discutidas mais adiante); Assim, foi recomendado que a paciente fosse submetida à mastectomia parcial. A massa permaneceu impalpável; portanto, um Savi Scout seria colocado logo antes da intervenção operacional para ajudar a localizar a área de preocupação.
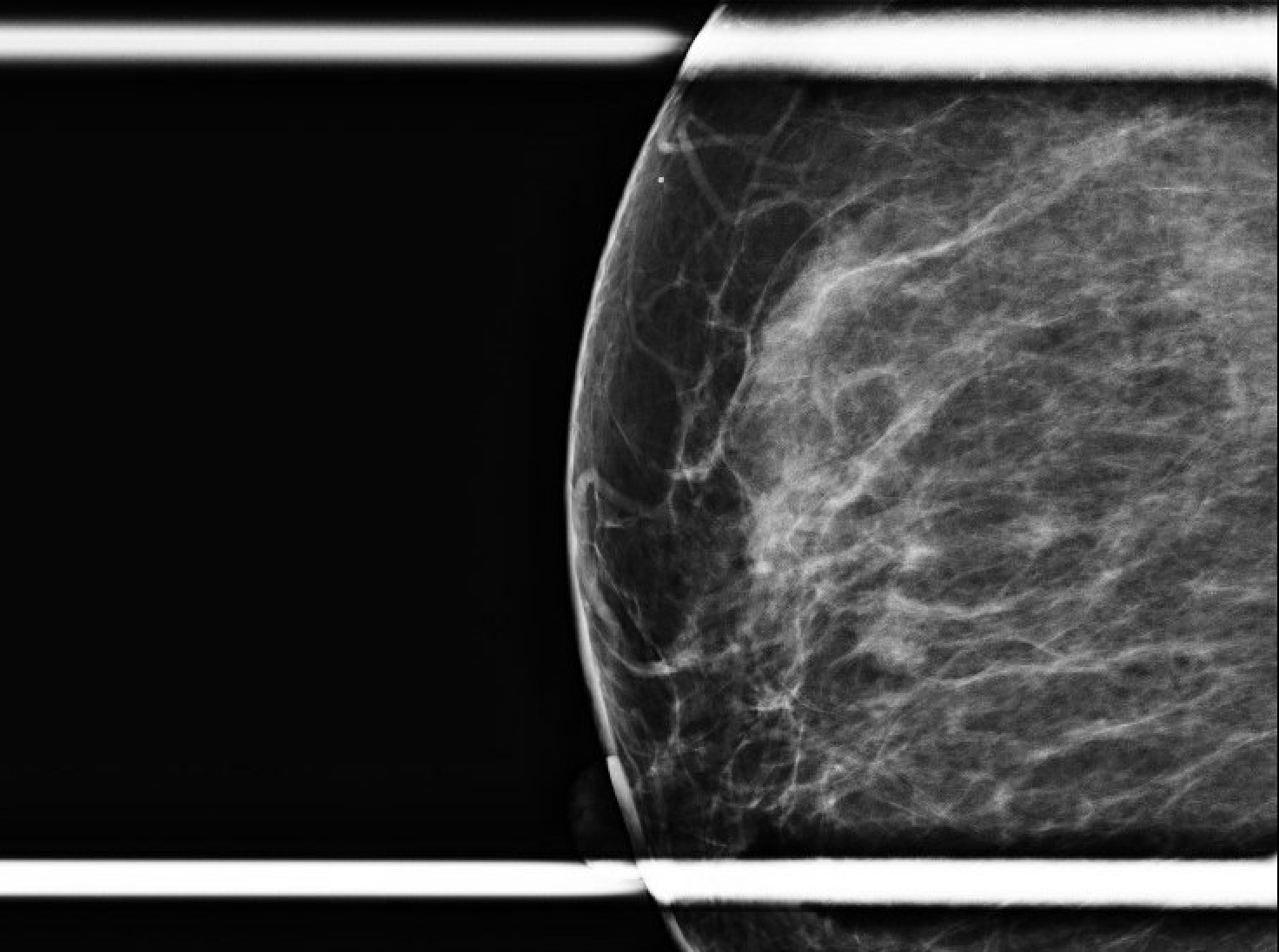
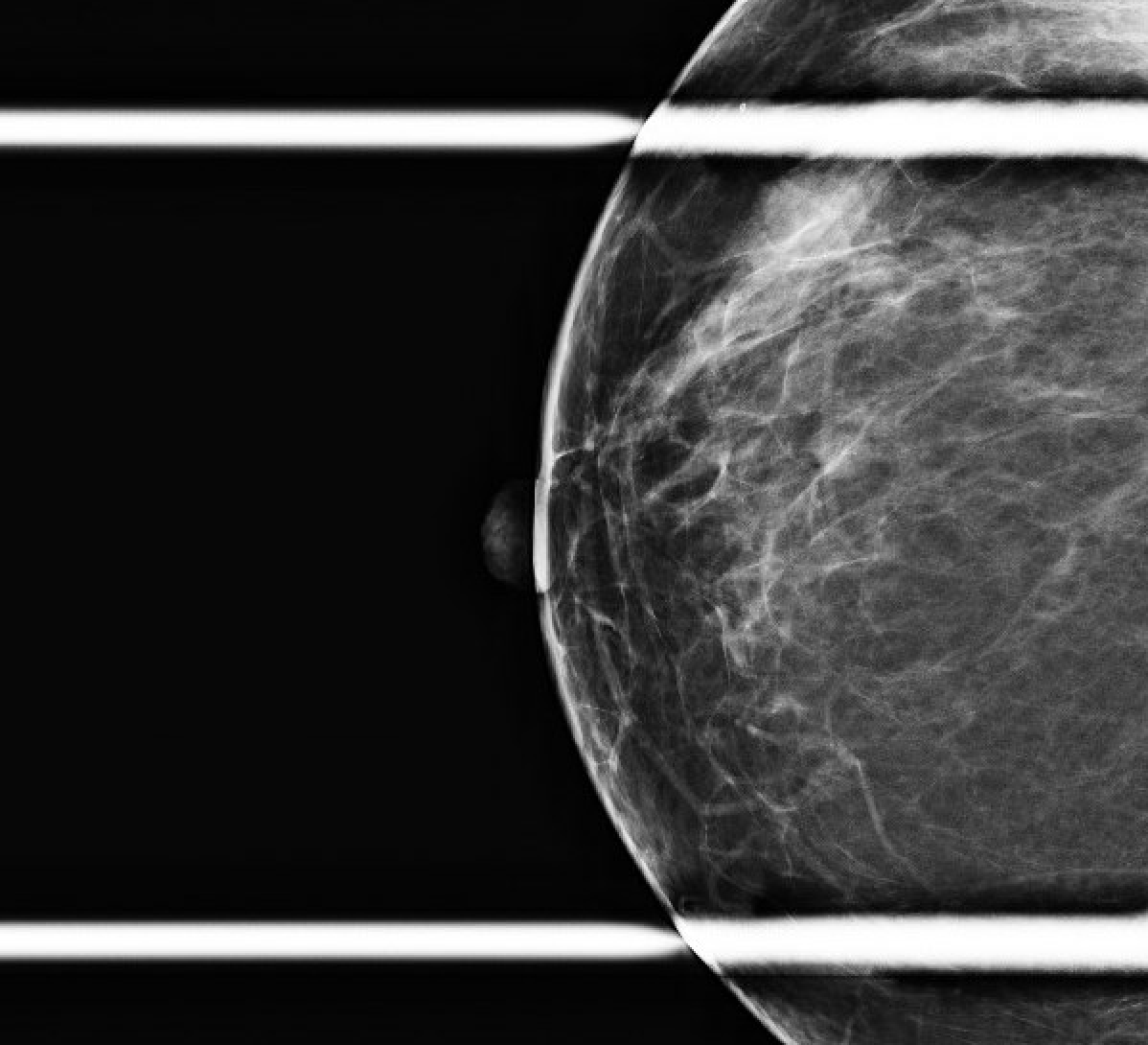
Figura 1. Mamografia de rastreamento inicial (orientação mediolateral R, seguida de craniocaudal). Revelou a área de questão preocupante medida em aproximadamente 0,6 x 0,8 x 0,7 cm de tamanho, localizada a 11 oc e 1 cm FTN.
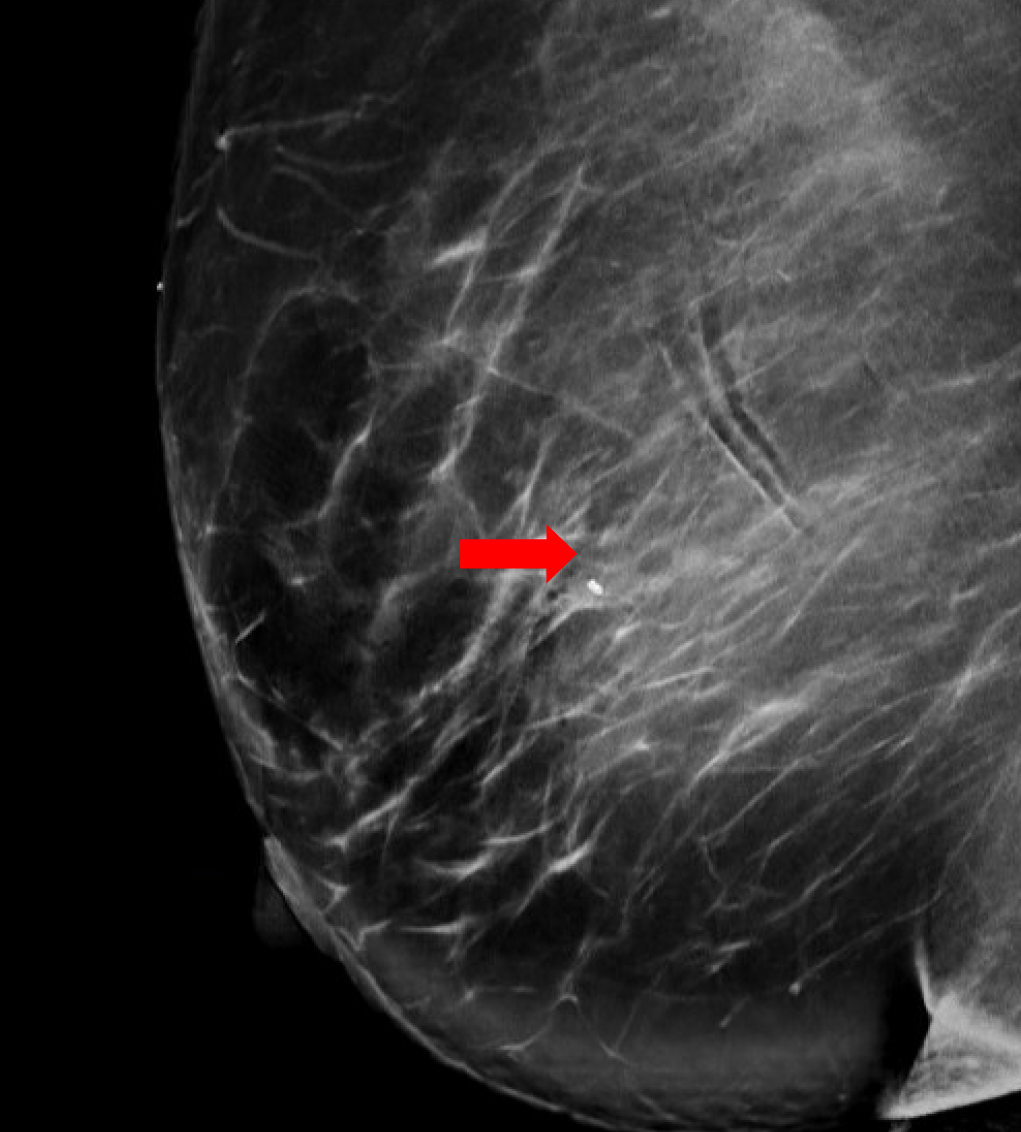
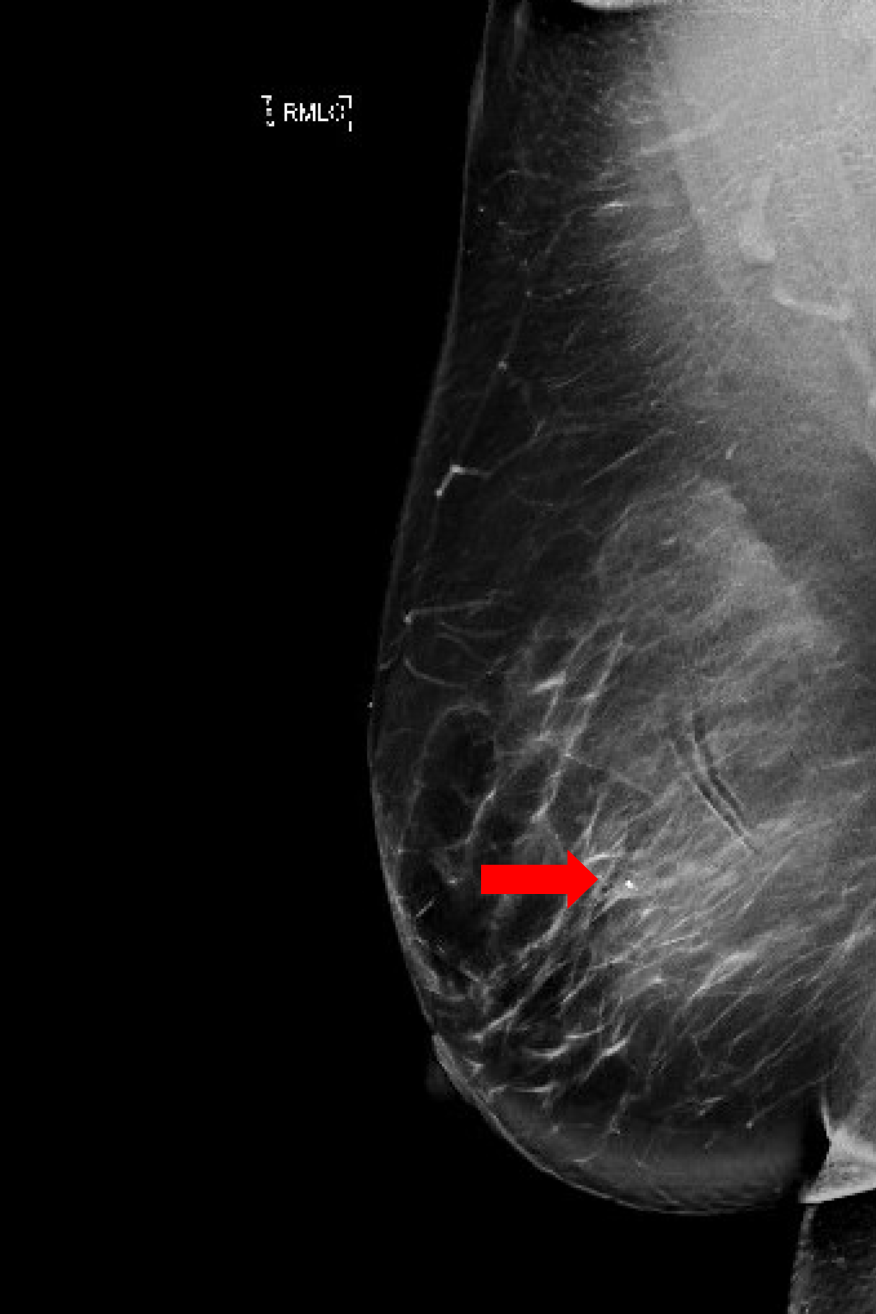
Figura 2a. Mamografia diagnóstica pós-biópsia. Visão oblíqua mediolateral direita, incluindo uma área ampliada para melhor detalhamento do clipe de biópsia enrolado na área de preocupação (seta).
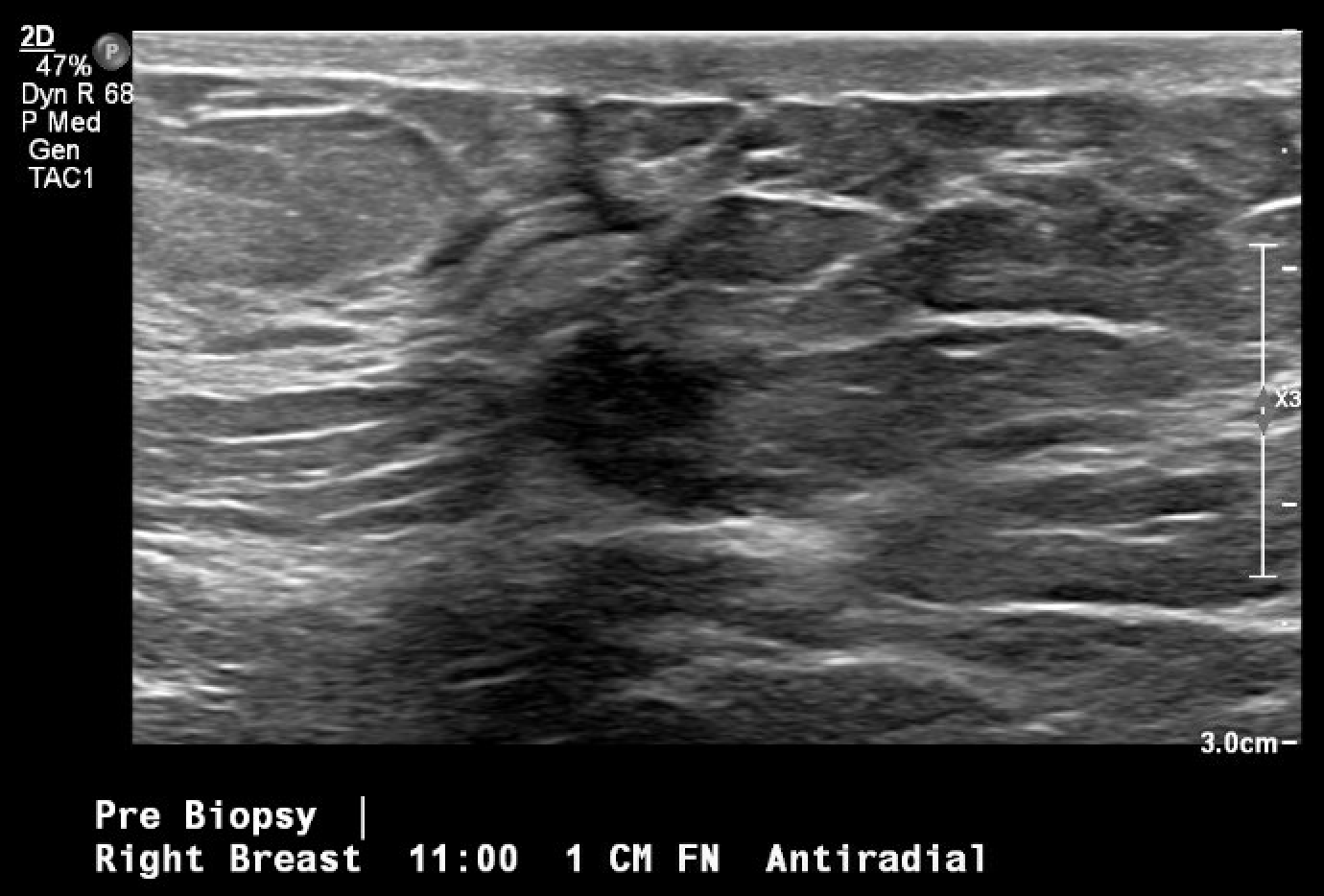
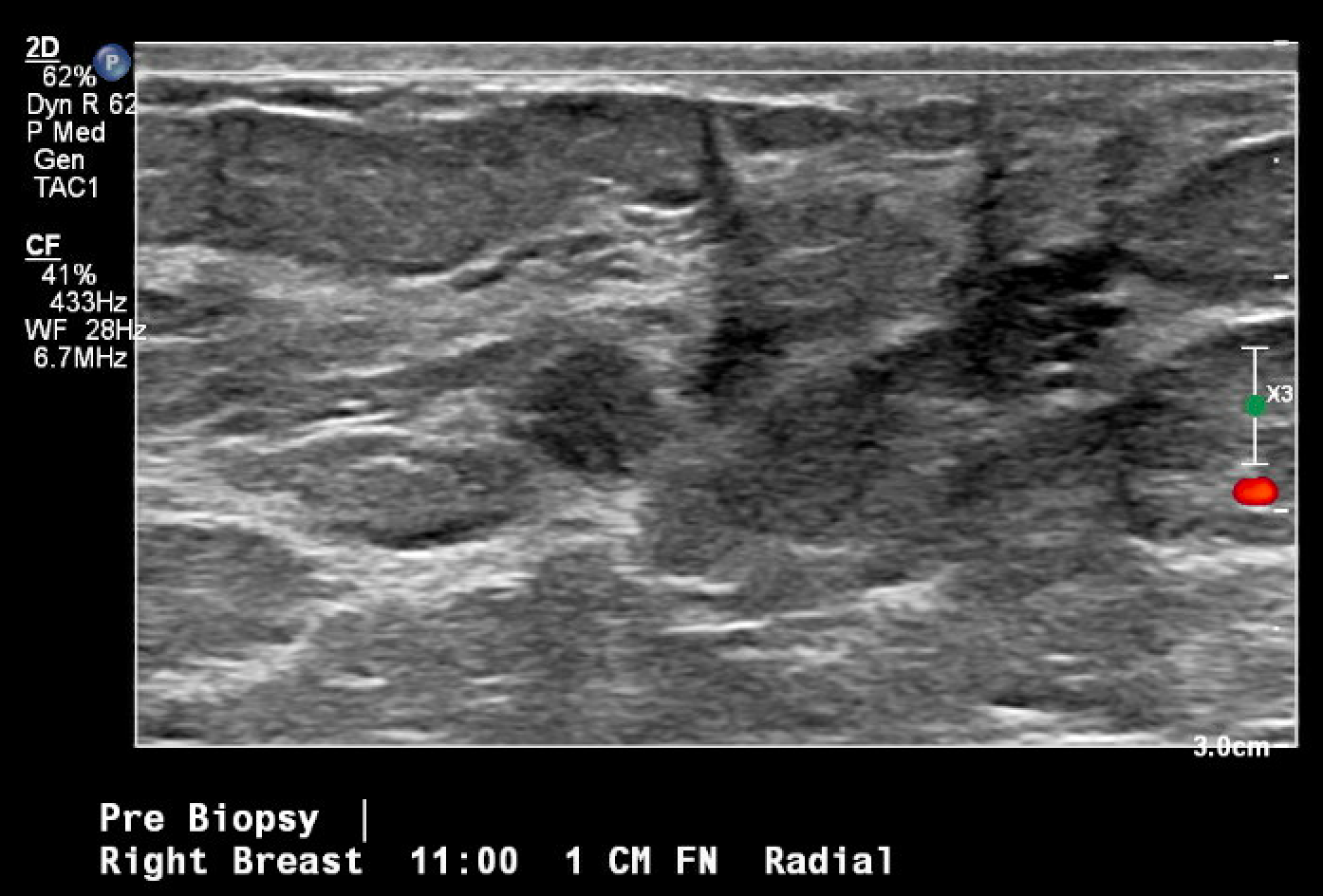
Figura 2b. Visão craniocaudal da mamografia diagnóstica pós-biópsia. Incluindo uma imagem mais próxima da área com o clipe de biópsia enrolado (seta).
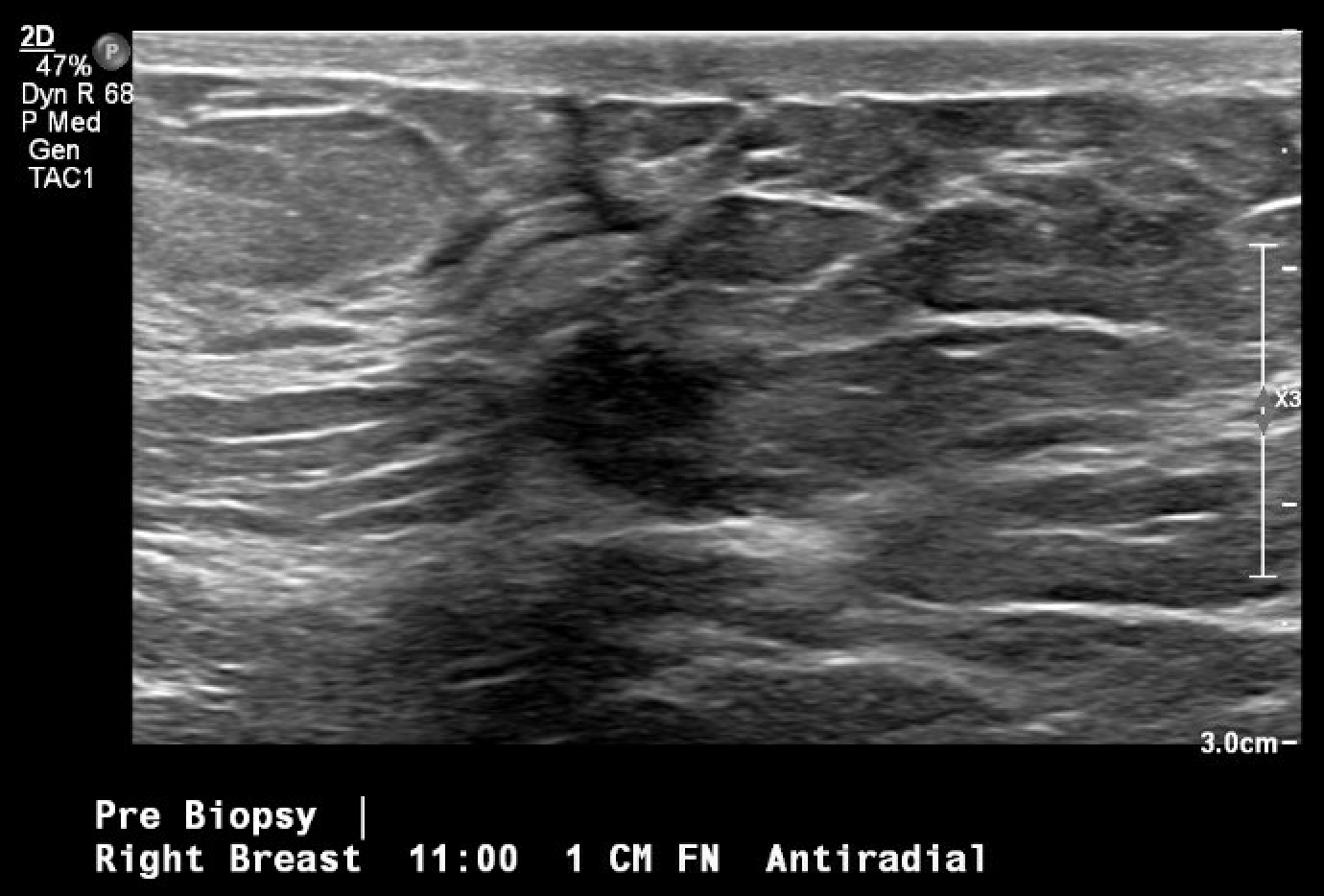
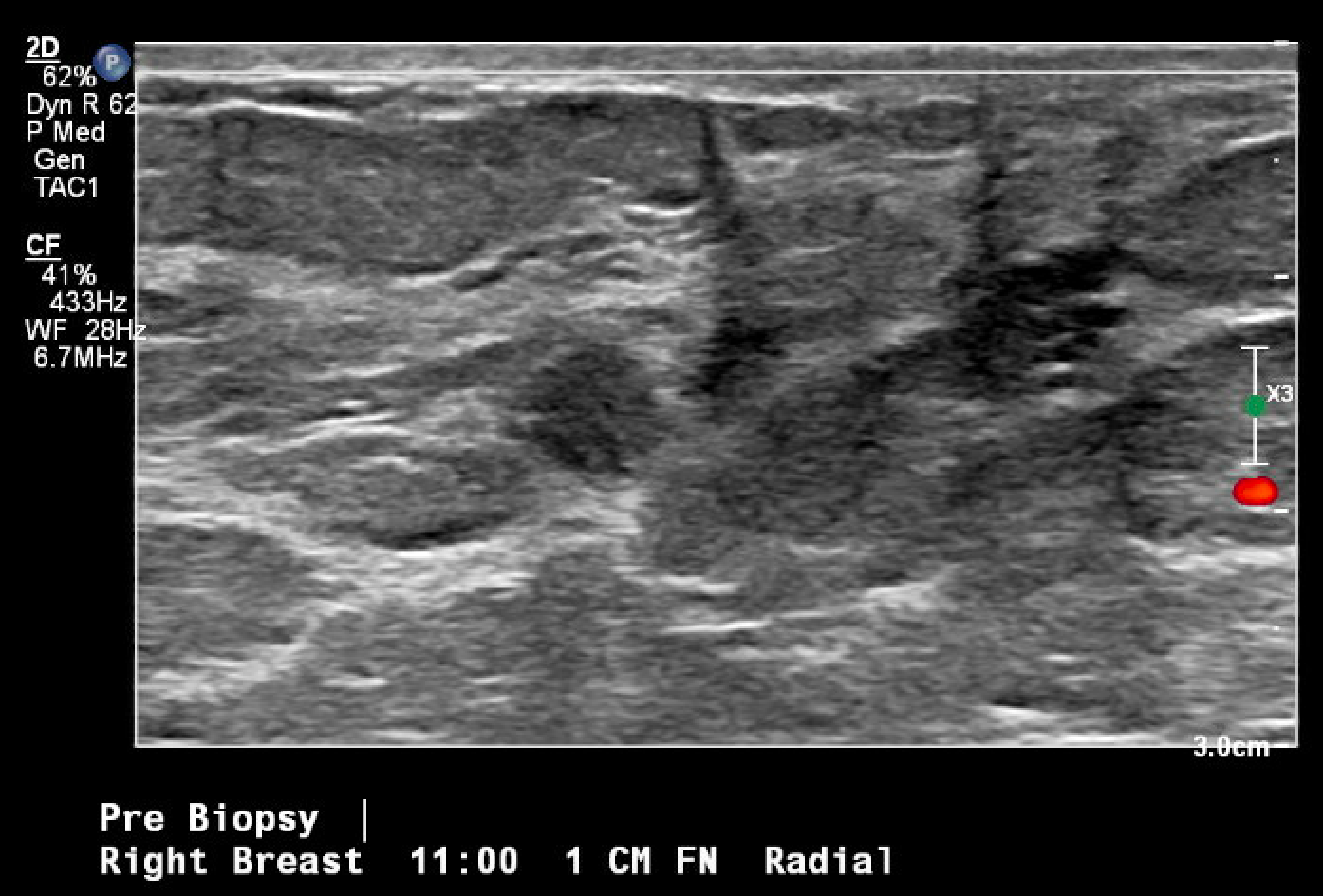
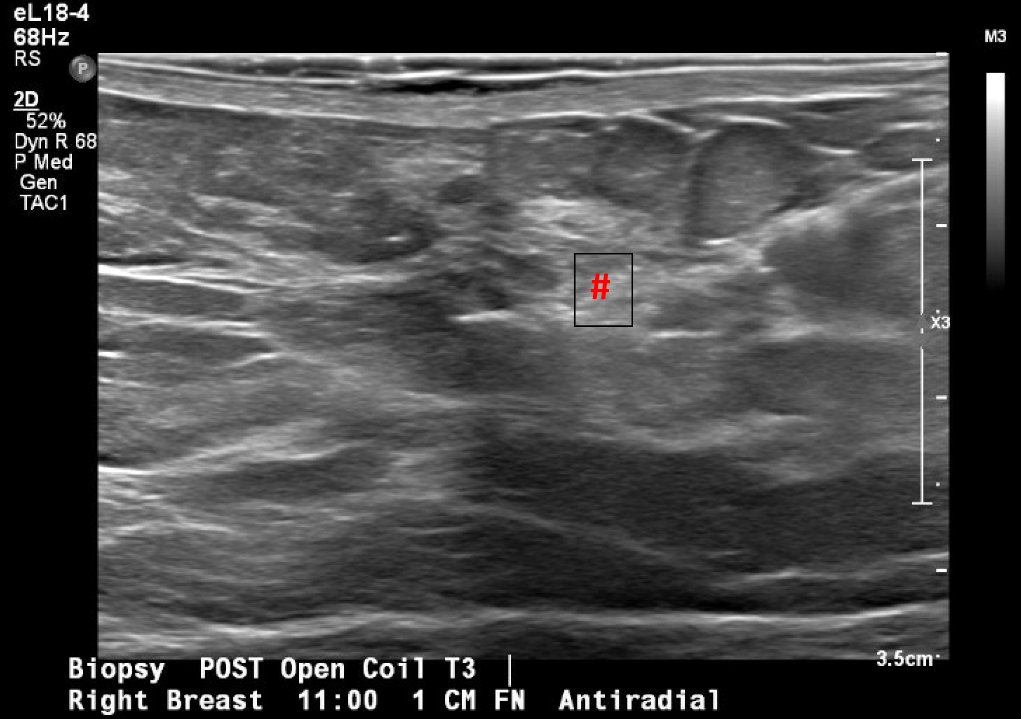
Figura 3. Localização guiada por ultrassom e biópsia da massa mamária em questão, observada pela primeira vez na mamografia de rastreamento. A imagem pós-biópsia inclui alterações teciduais típicas observadas após a realização de uma biópsia por agulha grossa (marca de hash).
Os papilomas nem sempre podem se apresentar como uma massa palpável no exame físico. Muitas vezes, eles se apresentam inicialmente como secreção mamilar sanguinolenta dos ductos envolvidos, semelhante à forma como o paciente acima se apresentou. Um exame completo das mamas deve ser realizado em todas as pacientes com queixa principal de massa mamária. Isso deve incluir um exame de linfonodos, incluindo a axila, para palpar se há possíveis linfonodos aumentados. Se estiverem presentes, o profissional deve ser cauteloso quanto à possível malignidade subjacente, e uma avaliação adicional pode ser necessária para descartá-la. Ao tentar expressar a descarga do mamilo, o provedor também deve procurar determinar de quais dutos a descarga se origina, se possível, especialmente se houver vários envolvidos.
Uma mamografia diagnóstica é normalmente a primeira escolha para a modalidade de imagem para massas mamárias, incluindo papilomas. A ultrassonografia mamária também pode ser realizada se for necessária uma avaliação adicional, semelhante ao que foi feito para a paciente acima. Se os resultados forem inconclusivos ou se forem necessárias imagens mais sensíveis, uma ressonância magnética da mama pode ser realizada, mas geralmente é a última opção e nem sempre é necessária. Ter a imagem disponível para visualização na sala de cirurgia pode ajudar na localização da massa se ela não for palpável e se o Savi Scout não puder ser colocado no pré-operatório.
História natural
Os papilomas da mama começam como pólipos benignos dos ductos da mama e podem crescer até 4 a 5 cm de tamanho, com a maioria permanecendo menor que 1 cm.2 Se os papilomas estiverem localizados perto do mamilo, eles podem causar secreção mamilar com sangue. Eles também estão associados a um risco aumentado de desenvolver carcinoma ductal in situ (CDIS) da mama, com aproximadamente 5 a 20% de risco de papilomas sem atipias contendo tecido canceroso ou pré-canceroso no momento de sua excisão. O risco aumenta naqueles com atipia para aproximadamente 30-40%. 2 Deve haver mais discussões com pacientes com atipia na biópsia do papiloma, incluindo a possibilidade de terapia endócrina pós-operatória para o tratamento preventivo do câncer de mama. 1 Aqueles com massas aumentadas podem necessitar de tratamento médico adicional ou intervenção cirúrgica após a remoção da massa inicial; no entanto, o manejo do câncer de mama maligno e pré-maligno está além do escopo desta revisão.
Após a biópsia por agulha grossa da massa ser realizada para um diagnóstico tecidual, o tratamento depende da presença de atipia no papiloma. A excisão cirúrgica por meio de mastectomia é recomendada para aqueles com atipia, dado o aumento do risco de estadiamento e CDIS subjacente dentro do papiloma, discutido em detalhes posteriormente nesta revisão. Se o papiloma não tiver atipia na biópsia, as características do paciente são o fator determinante entre a excisão cirúrgica e o monitoramento rigoroso com exames de imagem anuais. As características preocupantes incluem secreção mamilar sanguinolenta, massa > 1,5 cm de tamanho ou > 3 cm do mamilo, ou discordância entre imagem e biópsia. 1 Se esses achados preocupantes estiverem presentes, a recomendação de excisão cirúrgica geralmente segue para completar a investigação de lesões subjacentes de alto risco ou malignidade. Pacientes assintomáticas e que não apresentam essas características podem ser monitoradas com mamografias anuais para alterações. 1,3
Os objetivos do tratamento com excisão cirúrgica e mastectomias parciais (lumpectomias) são remover qualquer possível tecido mamário canceroso e prevenir o desenvolvimento ou recorrência desse câncer. O paciente no caso acima pode ter tido um pequeno papiloma; no entanto, sua secreção mamilar sanguinolenta concomitante levantou preocupação com possível pré-malignidade ou atipia subjacente, portanto, ela foi submetida a biópsia excisional por meio de mastectomia. 4
O papiloma intraductal da mama deve ser diferenciado da papilomatose – epitélio hiperplásico dentro de múltiplos ductos, mais frequentemente visto em pacientes mais jovens. A recorrência é comum e afeta as mamas bilaterais. A papilomatose também está associada a um risco 1.5 a 2 vezes maior de desenvolver CDIS em comparação com pacientes sem o diagnóstico e é tratada com excisão cirúrgica. 5
Como em qualquer procedimento cirúrgico, cada paciente e suas comorbidades devem ser totalmente avaliados antes de serem submetidos a uma mastectomia. Ao contrário de uma mastectomia simples padrão, uma mastectomia parcial pode ser concluída sob MAC e anestésico local. Essas opções podem fornecer um plano cirúrgico mais seguro para pessoas com comorbidades graves. No entanto, todos os sistemas cardíacos, pulmonares e outros sistemas pré-operatórios necessários com comorbidades suspeitas ou conhecidas devem ser avaliados para que o paciente seja devidamente liberado para a sala de cirurgia.
Este caso demonstra o procedimento típico e as principais etapas na conclusão de uma mastectomia parcial (mastectomia) com localização Savi Scout. Através de uma pequena incisão, todo o tecido necessário foi removido sem complicações. A imagem pós-biópsia e a colocação do Savi Scout foram exibidas durante todo o caso para ajudar a direcionar o caminho geral da excisão; no entanto, o Savi Scout foi vital para garantir que apenas removêssemos a área de preocupação. A área de preocupação foi localizada com sucesso em uma área com a resposta de radar mais forte, e a dissecção em direção a essa região começou através da pequena incisão na pele. Uma vez que a sonda mediu a distância necessária do marcador Savi para indicar que nossa área biopsiada estava adequadamente localizada, a região foi meticulosamente dissecada do tecido mamário remanescente como um pequeno "cubo". Durante a dissecção de cada lado, o Savi Scout foi repetidamente identificado no tecido mamário isolado usando a sonda. Ocorreu perda mínima de sangue e muito pouca hemostasia foi necessária na conclusão da operação. No total, o paciente teve um tempo operatório total de aproximadamente 1 hora. A orientação foi mantida durante toda a mastectomia, e cada lado do "cubo" foi marcado usando as cores de tinta padronizadas para a patologia. A amostra foi radiografada no intraoperatório dentro de um gabinete de raios-X portátil, onde o clipe de biópsia e o marcador Savi Scout foram fotografados (Figura 4). O tecido excisado foi encaminhado para o exame anatomopatológico, para que o diagnóstico final fosse de papiloma intraductal sem atipia.

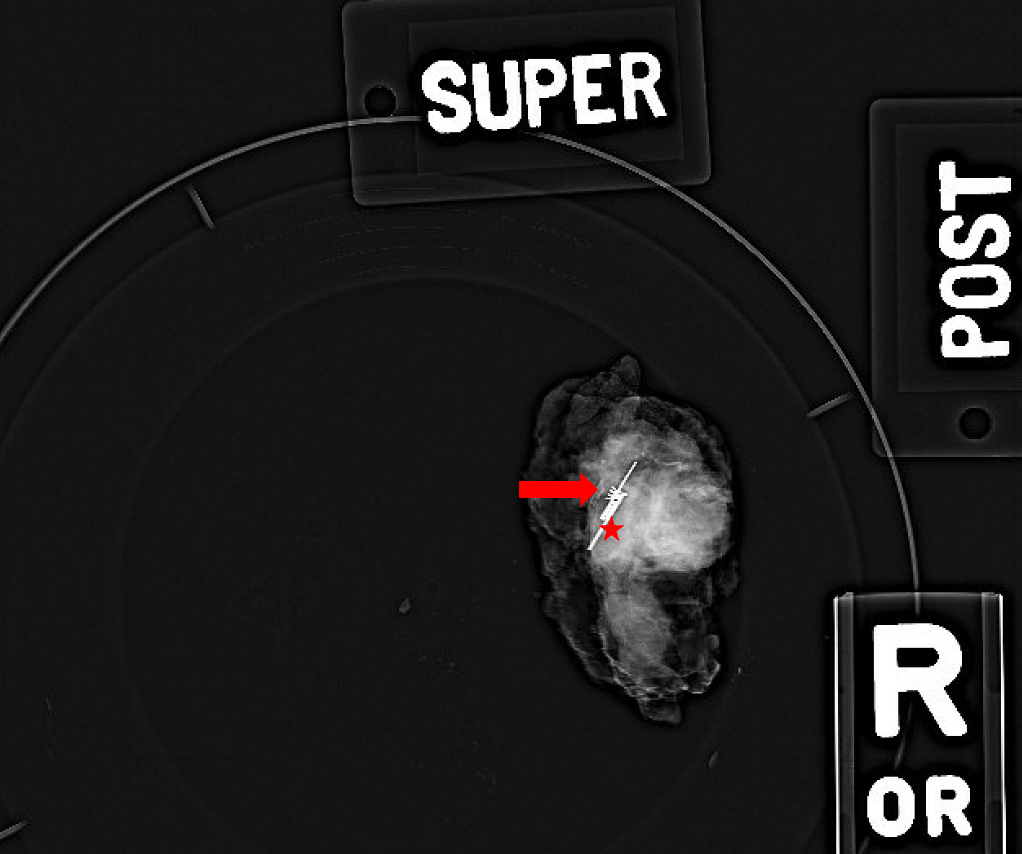
Figura 4. Radiografia intraoperatória da massa excisada. Usado para confirmar a área biopsiada com o clipe enrolado (seta), e o Savi Scout previamente colocado, em forma de barra (estrela) é removido. Quando necessário, as radiografias pós-excisão também revelarão se há algum tecido remanescente presente nas margens da massa excisada.
Após o procedimento, a paciente se recuperou na SRPA pelo tempo necessário em nossas instalações. Ela recebeu alta assim que atendeu a todos os critérios e continuou a se recuperar bem em casa. Em sua consulta de acompanhamento, sua incisão cicatrizou bem, sem uma cicatriz significativa e sem preocupações estéticas. Sua secreção mamilar com sangue também havia sido resolvida naquela época.
Quando comparado a uma mastectomia total, o tempo de operação para uma mastectomia é normalmente muito reduzido e não requer uma dissecção tão extensa. Além disso, como no caso do paciente discutido acima, uma pernoite normalmente não é necessária com uma mastectomia. A mastectomia, portanto, não apenas proporciona uma recuperação mais rápida para os pacientes, mas também pode levar a uma opção muito mais econômica para o tratamento cirúrgico da patologia da mama, quando aplicável.
As opções cirúrgicas conservadoras da mama podem ser a escolha preferida das pacientes ao discutir a remoção de lesões tipicamente benignas. A satisfação do paciente com a aparência e a estética pós-operatória se correlaciona com a quantidade de volume mamário excisado; 6 Assim, a localização da massa é vital para garantir que apenas o tecido mamário necessário seja removido e toda a mama saudável possível permaneça para trás. As opções de localização continuaram a se desenvolver ao longo dos anos. O uso inicial da localização de fios foi considerado uma opção aceitável e continua até hoje em algumas instalações; 7,8 No entanto, o desconforto do paciente, o deslocamento e a migração do fio e os resultados estéticos e cirúrgicos ruins levaram ao desenvolvimento de opções de localização mais eficazes. 8,9,10,11 Em uma metanálise, foi encontrada uma tendência de menos margens positivas e menos reexcisão com a localização sem fio em comparação com a localização guiada por fio; 8 no entanto, isso não foi estatisticamente significativo. Melhor qualidade de vida e cosmese foram favorecidas para os grupos de localização sem fio, incluindo Savi Scout, provavelmente relacionados ao aumento da quantidade de tecido saudável que provavelmente seria deixado no local e à evitação de reoperação. 8 Além disso, como o radiologista pode colocar o localizador sem fio no tecido em qualquer ponto de entrada sem deixar uma grande incisão, a incisão cirúrgica pode ser feita na opção mais cosmeticamente agradável disponível para o paciente. 8 Assim, ao gerenciar uma provável lesão benigna, como um papiloma sem atipia, a utilização de opções de localização não guiadas por fio ajudará a garantir que a área-alvo seja removida e melhorar os resultados do paciente no pós-operatório.
O manejo cirúrgico de papilomas versus espera vigilante passou por várias comparações diferentes e investigações aprofundadas. Primeiro, é importante determinar se o papiloma apresenta atipia ou não na biópsia. Quando um papiloma confirmado por biópsia com atipia é diagnosticado, é sempre recomendado que a excisão cirúrgica ocorra devido ao risco elevado de atualização no momento da excisão. 12,13 No entanto, houve várias investigações sobre se os papilomas sem atipia necessitam ou não de excisão cirúrgica, ou se seria mais seguro se submeter à espera vigilante, uma vez que o risco de cirurgia seria evitado. Um pequeno estudo retrospectivo de uma única instalação revisou 138 casos de papiloma sem atipia e descobriu que 2.4% de suas patologias excisadas cirurgicamente e outros 11.67% foram atualizados para lesões de alto risco. 14 O grupo de tratamento conservador teve um grande número de pacientes perdidos no acompanhamento e, portanto, não pôde concluir que a espera vigilante era uma opção aconselhável para papilomas sem atipia. 14 Os achados deste estudo foram semelhantes a vários outros, com uma taxa relativamente alta de papilomas atualizados para lesões de alto risco ou in situ. 15–17 No entanto, esses estudos não delinearam entre aqueles que incluem sintomas ou achados de alto risco versus aqueles que parecem benignos. Dado que nenhum fator de confusão foi contabilizado, estudos adicionais procuraram determinar quais sinais ou sintomas indicam um risco maior de melhora em papilomas sem atipia. Alguns estudos categorizaram os papilomas por tamanho, concordância de imagem e outros sintomas preocupantes, incluindo secreção mamilar com sangue. Um desses estudos constatou que apenas 2.1% dos pacientes tiveram uma atualização para malignidade no momento da excisão cirúrgica; 18 No entanto, massas maiores de mais de 1,5 cm foram recomendadas para serem excisadas devido à sua associação com maior risco subjacente de upgrade (p = 0,02). 18 Uma meta-análise que também incluiu os dados de duas outras instalações foi realizada para determinar o risco de melhora da lesão após a excisão e constatou que apenas 0,6% das lesões excisadas necessitaram de estadiamento no pós-operatório. 19 Esses resultados não incluíram papilomas discordantes de seus exames de imagem ou considerados lesões de alto risco. Eles concluíram que papilomas concordantes de baixo risco sem atipia podem ser submetidos a vigilância vigilante e evitar intervenção cirúrgica, desde que não ocorram desenvolvimentos preocupantes. 19 A avaliação clínica e a preocupação devem direcionar o tratamento médico ao decidir se a excisão cirúrgica é necessária, como foi feito no caso discutido acima.
Vários equipamentos foram utilizados para realizar a mastectomia parcial com localização Savi Scout. O Savi Scout e sua sonda de localização foram essenciais durante este caso ao localizar tecidos que não eram facilmente identificáveis. Fabricado pela Merit Medical Systems, o sistema de localização por radar SCOUT ajuda a identificar a direção adequada em direção ao chip colocado no tecido e sua distância da sonda. Além disso, o procedimento utilizou um gabinete de raios-X portátil para obter imagens do tecido excisado para confirmação intraoperatória imediata de que a área biopsiada foi removida em sua totalidade. O Trident HD Specimen Radiography System foi usado durante o procedimento no vídeo associado; no entanto, existem muitas outras opções que podem estar disponíveis em diferentes instituições.
Declaramos que este artigo foi criado sem qualquer patrocínio ou apoio financeiro de terceiros.
Os autores gostariam de agradecer à Dra. Lauren Kwasny, DO, por organizar e proporcionar a chance de participar desta oportunidade educacional.
O paciente referido neste artigo em vídeo deu seu consentimento informado para ser filmado e está ciente de que informações e imagens serão publicadas online.
References
- Lesões proliferativas sem atipia: papilomas intraductais. Em: UpToDate. Chagpar AB, Whitman GJ, eds. Wolters Kluwer, 2025. Acesso em 29 de março de 2025.
- Calvillo KZ, Portnow LH. Papilomas intraductais da mama. Cirurgia de mama de Ann. 2021;5:18-24. DOI:10.21037/abs-20-113.
- Sociedade Americana de Cirurgiões de Mama. Cirurgia conservadora da mama/mastectomia parcial. Sociedade Americana de Cirurgiões de Mama; 2020. Disponível em: https://www.breastsurgeons.org/docs/statements/asbrs-rg-breast-conserving-surgery-partial-mastectomy.pdf.
- Al Sarakbi W, Worku D, Escobar PF, Mokbel K. Papilomas mamários: manejo atual com foco em uma nova modalidade diagnóstica e terapêutica. Int Semin Surg Oncol. 2006; 3(1). DOI:10.1186/1477-7800-3-1.
- Debnath D, Al-Okati D, Ismail W. Papilomatose múltipla da mama e escolha do tratamento pelo paciente. Patholog Res Int. 2010;2010:540590. DOI:10.4061/2010/540590.
- Cochrane RA, Valasiadou P, Wilson ARM, et al. A cosmese e a satisfação após a cirurgia conservadora da mama se correlacionam com a porcentagem do volume mamário excisado. Br J Surg. 2003; 90(12):1505-1509. DOI:10.1002/bjs.4344.
- Hall F, Frank H. Localização pré-operatória de lesões mamárias não palpáveis. Am J Roentgenol. 1979;132:101-105. DOI:10.2214/ajr.132.1.101.
- Garzotto F, Comoretto RI, Michieletto S, et al. Localização pré-operatória de lesões mamárias não palpáveis, técnicas inovadoras e resultados clínicos na prática cirúrgica: uma revisão sistemática e meta-análise. J Peito. 2021;58:93-105. DOI:10.1016/j.breast.2021.04.007.
-
Ahmed M, van Hemelrijck M, Douek M. Revisão sistemática da localização radioguiada versus guiada por fio no tratamento de cânceres de mama não palpáveis. Tratamento de câncer de mama. Julho de 2013; 140(2):241-52. DOI:10.1007/s10549-013-2547-5.
-
Dua SM, Gray RJ, Keshtgar M. Estratégias para localização de lesões mamárias impalpáveis. J Peito. 2011;20:246-253. DOI:10.1016/j.breast.2011.01.007.
-
Pouw B, de Wit-van der Veen LJ, Stokkel MPM, Loo CE, Vrancken Peeters MJ, Valdés Olmos RA. Rumo à localização de sementes radioativas em cirurgia de câncer de mama não palpável? Uma meta-análise. J Surg Oncol. 2015; 111:185-191. doi:10.1002/jso.23785.
-
Catanzariti F, Avendano D, Cicero G, et al. Lesões de alto risco da mama: ferramentas diagnósticas concomitantes e recomendações de manejo. Imagens de insights. 2021; 12(1):63. DOI:10.1186/s13244-021-01005-6.
-
Lamb LR, Bahl M. Abordagem pragmática baseada em evidências para o tratamento de lesões mamárias limítrofes ou de alto risco. AJR Am J Roentgenol. 2022; 218(1):186-187. DOI:10.2214/AJR.21.26340.
-
Moynihan A, Quinn EM, Smith CS, et al. Papiloma benigno da mama: é necessária excisão cirúrgica? J Peito. 2019; 26(4):705-710. DOI:10.1111/tbj.13642.
-
Tatarian T, Sokas C, Rufail M, et al. Papiloma intraductal com patologia benigna na biópsia do miofalo mamário: extirpar ou não? Ann SurgOncol. 2016; 23(8):2501‐2507.8. DOI:10.1245/S10434-016-5182-7.
-
Jaffer S, Nagi C, Bleiweiss IJ. A excisão é indicada para papiloma intraductal da mama diagnosticado na biópsia por agulha grossa. Câncer. 2009; 115(13):2837‐2843.9. DOI:10.1002/cncr.24321.
-
Rizzo M, Linebarger J, Lowe MC, et al. Manejo de lesões papilares da mama diagnosticadas na biópsia por agulha grossa: análise clínico-patológica e radiológica de 276 casos com acompanhamento cirúrgico. J AmColl Surg. 2012; 214(3):280‐287. DOI:10.1016/j.jamcollsurg.2011.12.005.
-
Papilomas mamários benignos sem atipia diagnosticados com biópsia por agulha grossa: resultado da excisão cirúrgica e acompanhamento por imagem. Eur J Radiol. 2020;131:109237. DOI:10.1016/j.ejrad.2020.109237.
-
Grimm, LJ, Bookhout, CE, et al. Papilomas mamários concordantes e não atípicos não requerem excisão cirúrgica: um estudo multi-institucional de 10 anos e revisão da literatura. Clin Imag. 51:180-185. doi:10.1016/j.clinimag.2018.04.021.
Cite this article
Flessland OD, Moberg LA, Fortes TA. Mastectomia parcial (mastectomia) utilizando Savi Scout para um papiloma não palpável. J Med Insight. 2025; 2025(492). DOI:10.24296/jomi/492.



