Mastectomia parziale (Lumpectomia) Utilizzando Savi Scout per un papilloma non palpabile
Main Text
Table of Contents
La mastectomia parziale del seno, nota anche come lumpectomia, è una procedura conservatrice del seno eseguita per rimuovere molti tipi diversi di masse e irregolarità nel tessuto mammario. Questo comporta una piccola incisione nascosta ai bordi del capezzolo o lungo i contorni naturali del seno, seguita da una dissezione dell'area di interesse. Il tessuto espulso viene quindi inviato alla patologia per la diagnosi finale e, se applicabile, per determinare se sono stati raggiunti margini appropriati. Inoltre, l'utilizzo da parte di Savi Scout può aiutare a localizzare la massa quando altrimenti sarebbe difficile da identificare o localizzare. In questo modo possono essere rimosse molte patologie mammari diverse, sia benigne che maligne, a seconda sia dei dettagli biologici che specifici del paziente. Nel caso presente, un papilloma non palpabile—tipicamente identificato come una lesione mammaria benigna con un rischio aumentato di presentare carcinoma premaligno del dotto occulto in situ (DCIS)—viene excisato chirurgicamente a causa della presenza di sintomi preoccupanti associati nella paziente.
Patologia benigna del seno; chirurgia conservatrice del seno; cancro al seno; chirurgia al seno; tecniche di localizzazione non fili.
I papillomi intradutali sono comuni masse mammarie composte dalla proliferazione di cellule papillari nei dotti del tessuto mammario. 1 Queste lesioni possono causare masse palpabili, dolore al seno e secrezione al capezzolo che preoccupano le pazienti. Quando i papillomi intraduttali presentano caratteristiche preoccupanti nell'imaging, nell'esame fisico o nella patologia, si raccomanda l'escissione chirurgica tramite mastectomia parziale al seno, con alcuni che preferiscono utilizzare la localizzazione radar Savi Scout. Questo metodo di rilevamento può aiutare a delimitare la massa durante l'escissione chirurgica posizionando una sonda sopra lo scout guidato dall'immagine e posizionato preoperatoriamente nell'area di interesse. L'obiettivo della procedura nel video associato è rimuovere completamente la lesione affinché possa essere completamente valutata dalla patologia per eventuali DCIS premaligni sottostanti, che determinerà se sia necessaria ulteriore gestione medica o chirurgica.
La paziente è una donna premenopausale di 46 anni senza altri precedenti di storia medica o chirurgica, che si è presentata inizialmente alla clinica di chirurgia mammaria dopo che la sua mammografia annuale di screening ha scoperto una massa mammaria destra non palpabile di 0,6 x 0,8 x 0,7 cm alle 11 in punto (OC), a 1 cm dal capezzolo (FTN) (Figura 1). Aveva già effettuato tre mammografie di screening precedenti senza risultati rilevanti. La mammografia di screening è stata dichiarata inconcludente (BI-RADS 0) e un'ecografia mammaria è stata completata con risultati simili. Ulteriori discussioni con la paziente hanno rivelato che negli ultimi mesi si erano viste alcune secrezioni sanguinanti sul lato destro del reggiseno, ma nessun'altra preoccupazione o sintomo. Dato il risultato inconclusivo delle immagini di immagini, si è deciso di eseguire una mammografia diagnostica per una valutazione più specifica (Figure 2a e 2b) dopo una biopsia con ago centrale guidata dall'ecografia e la localizzazione del clip per una diagnosi tissutale (Figura 3). La patologia ha rivelato un papilloma intraduttale con iperplasia dottale e metaplasia apocrina senza atipia. Dato il suo continuo secrezione sanguinante al capezzolo, c'era preoccupazione per possibili cellule premaligne sottostanti (di cui parleremo più avanti); perciò è stato raccomandato che il paziente si sottoponga a una mastectomia parziale. La massa rimaneva intangibile; pertanto, un Savi Scout sarebbe stato posizionato poco prima dell'intervento operativo per aiutare a localizzare l'area di interesse.
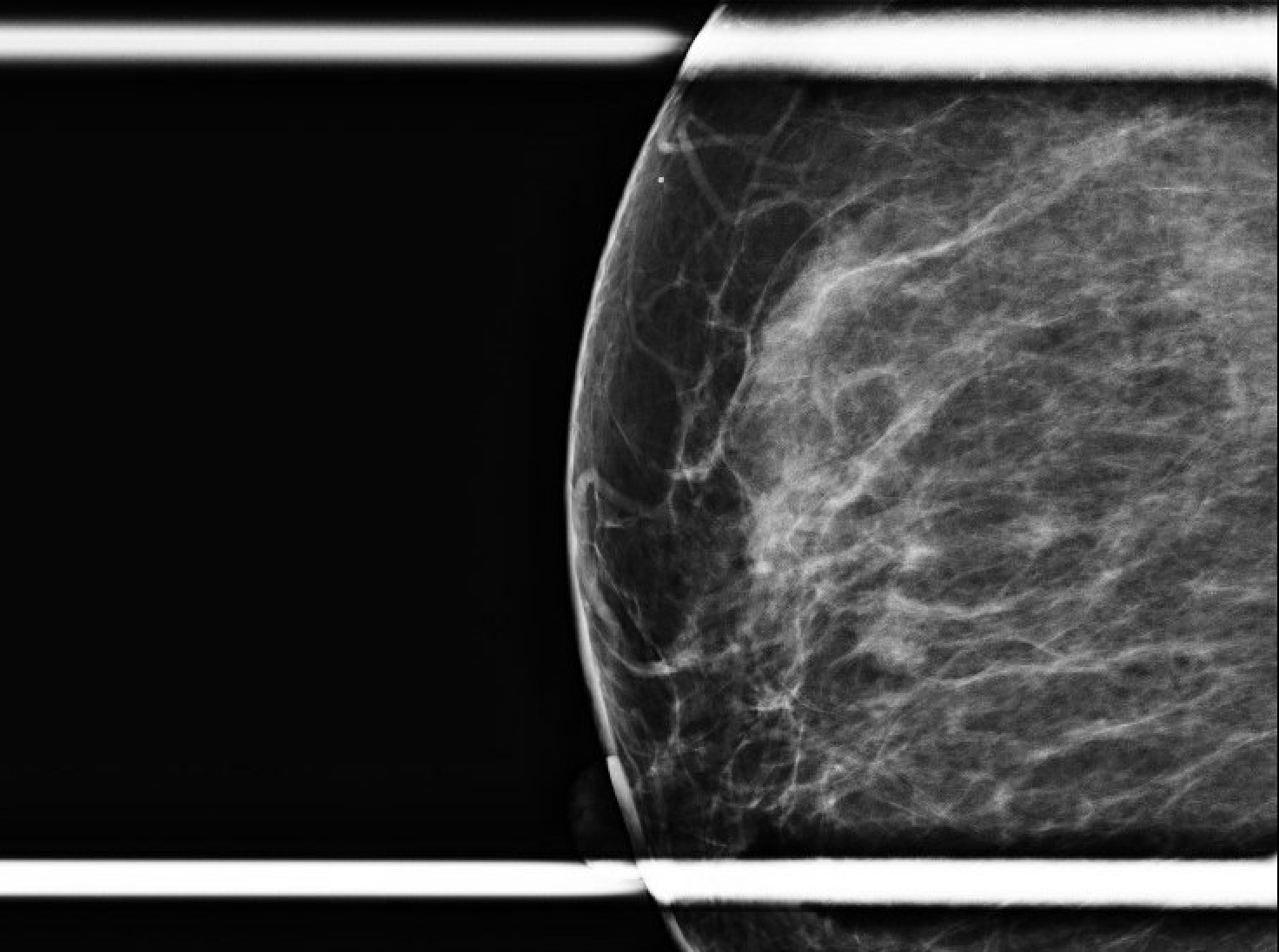
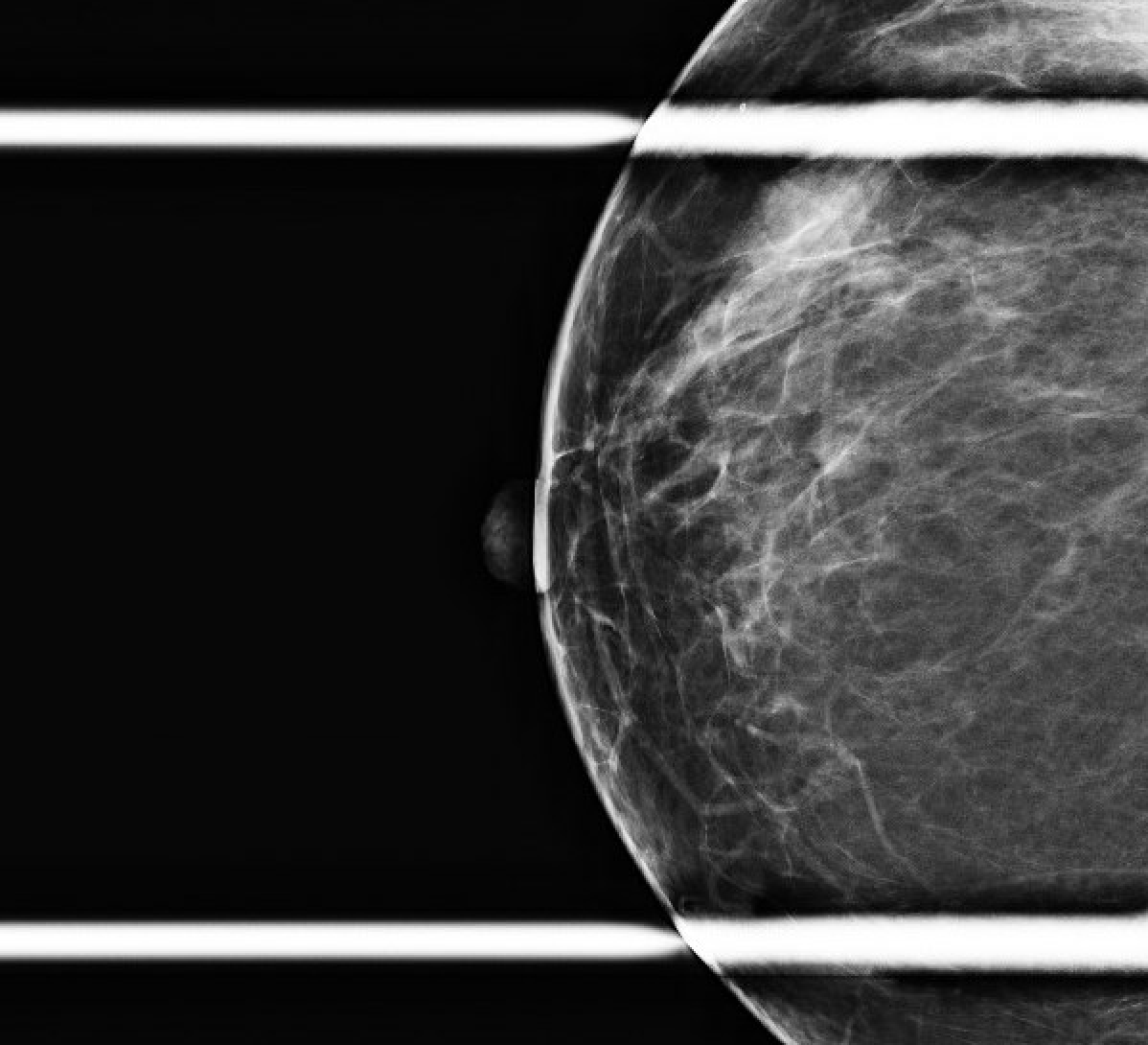
Figura 1. Mammografia di screening iniziale (orientamento mediolaterale a destra, seguito da craniocaudale). È stato rivelato che l'area preoccupante misurata era di circa 0,6 x 0,8 x 0,7 cm, situata a 11 °C e 1 cm FTN.
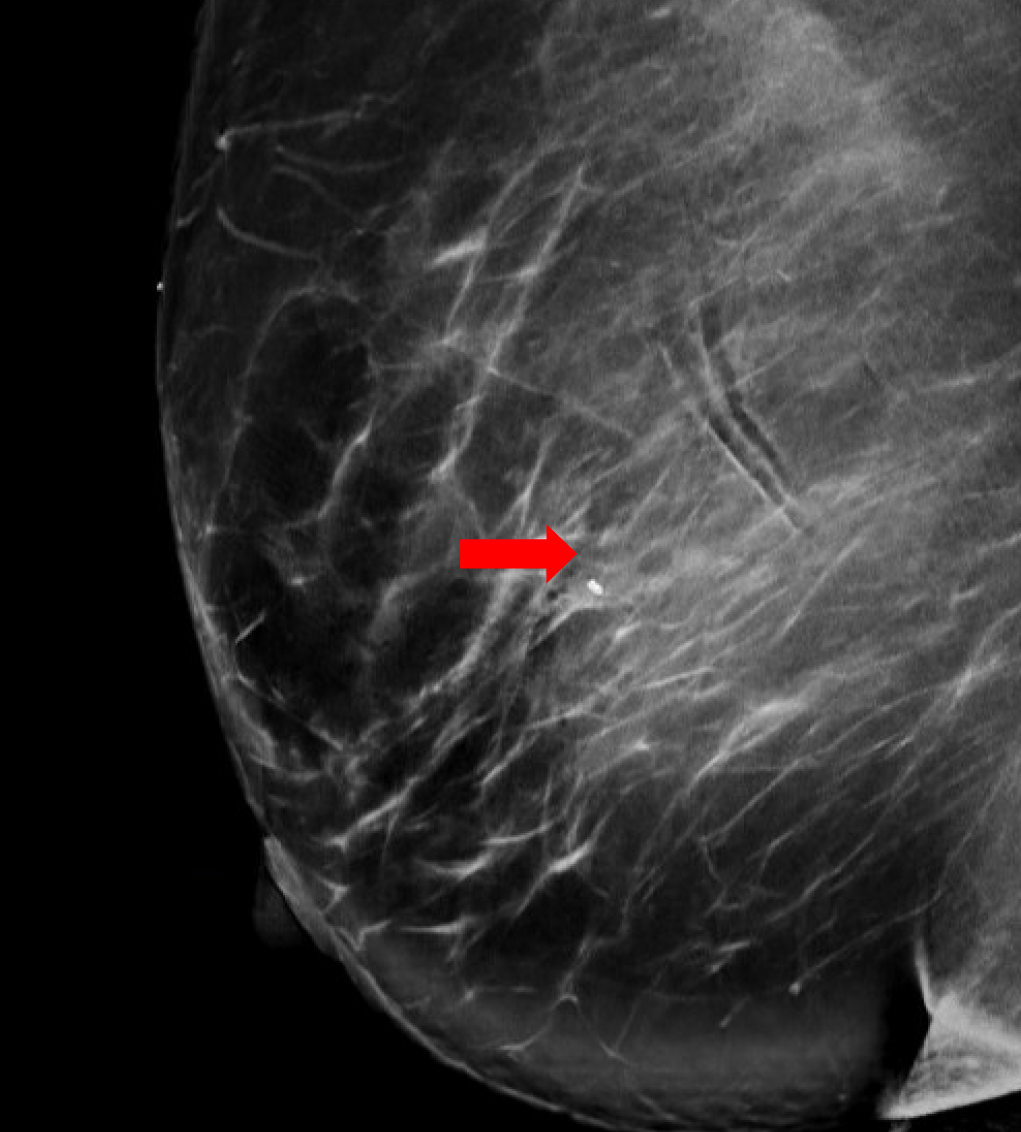
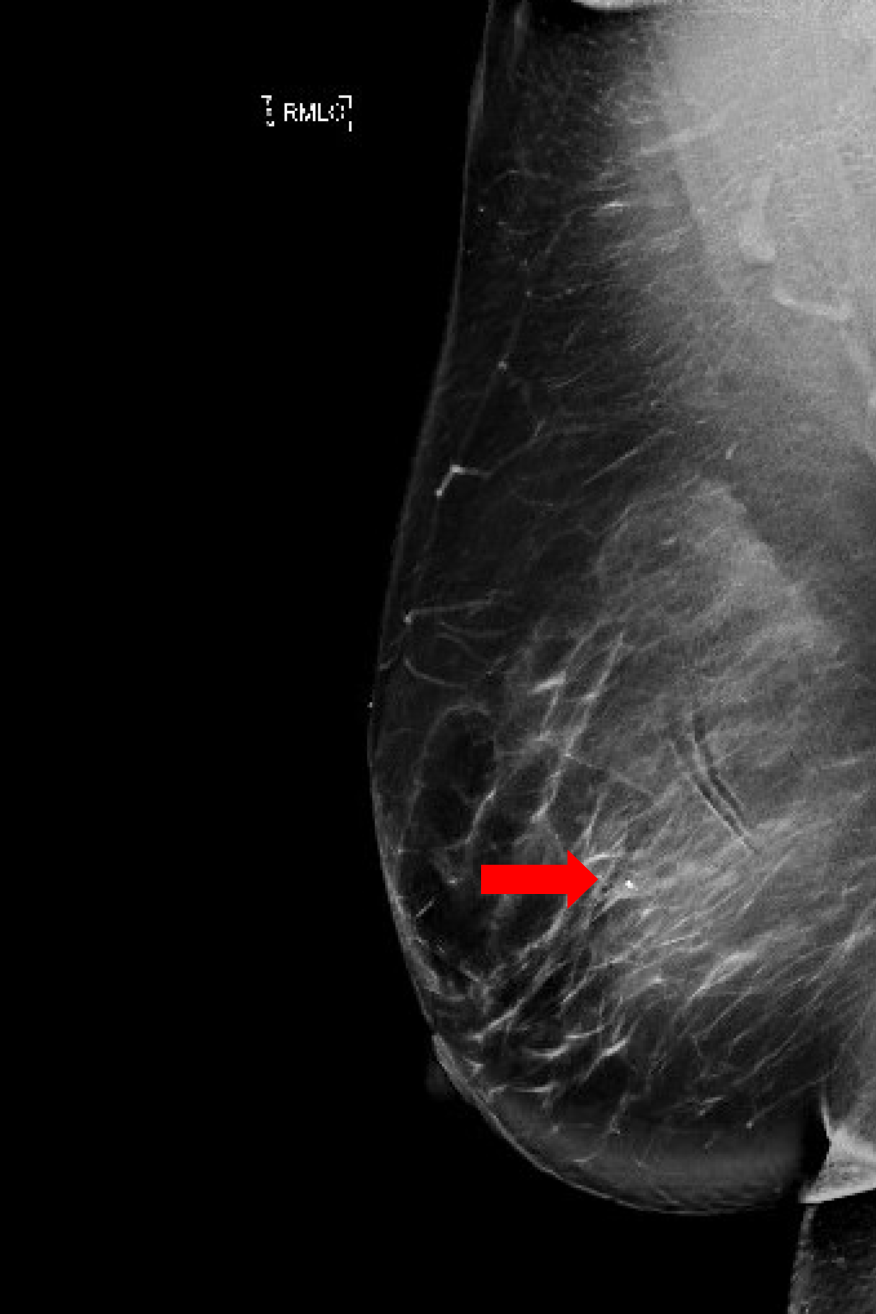
Figura 2a. Mammografia diagnostica post-biopsia. Vista obliqua mediolaterale destra, inclusa un'area ingrandita per un migliore dettaglio della clip di biopsia arrotolata nell'area di interesse (freccia).
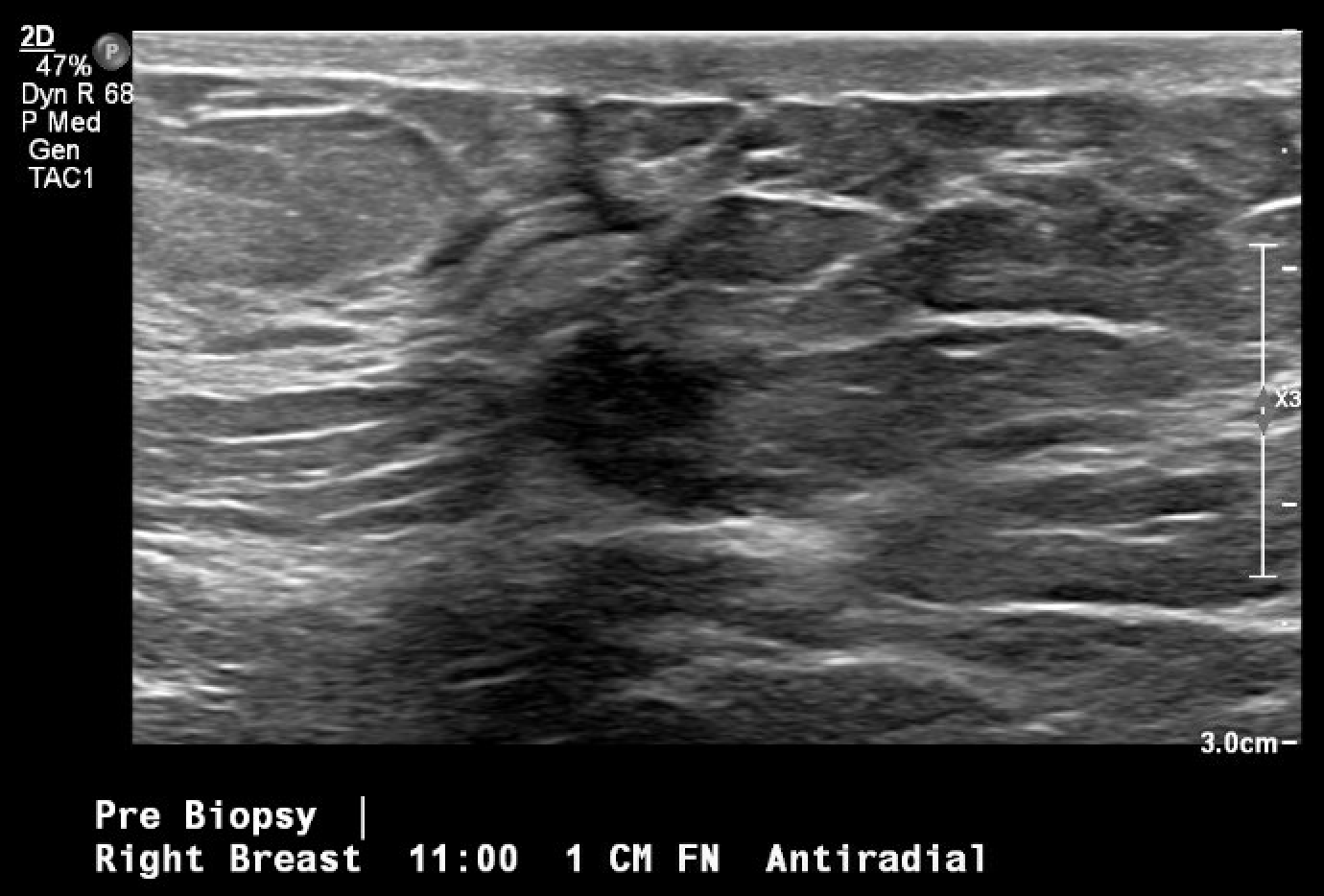
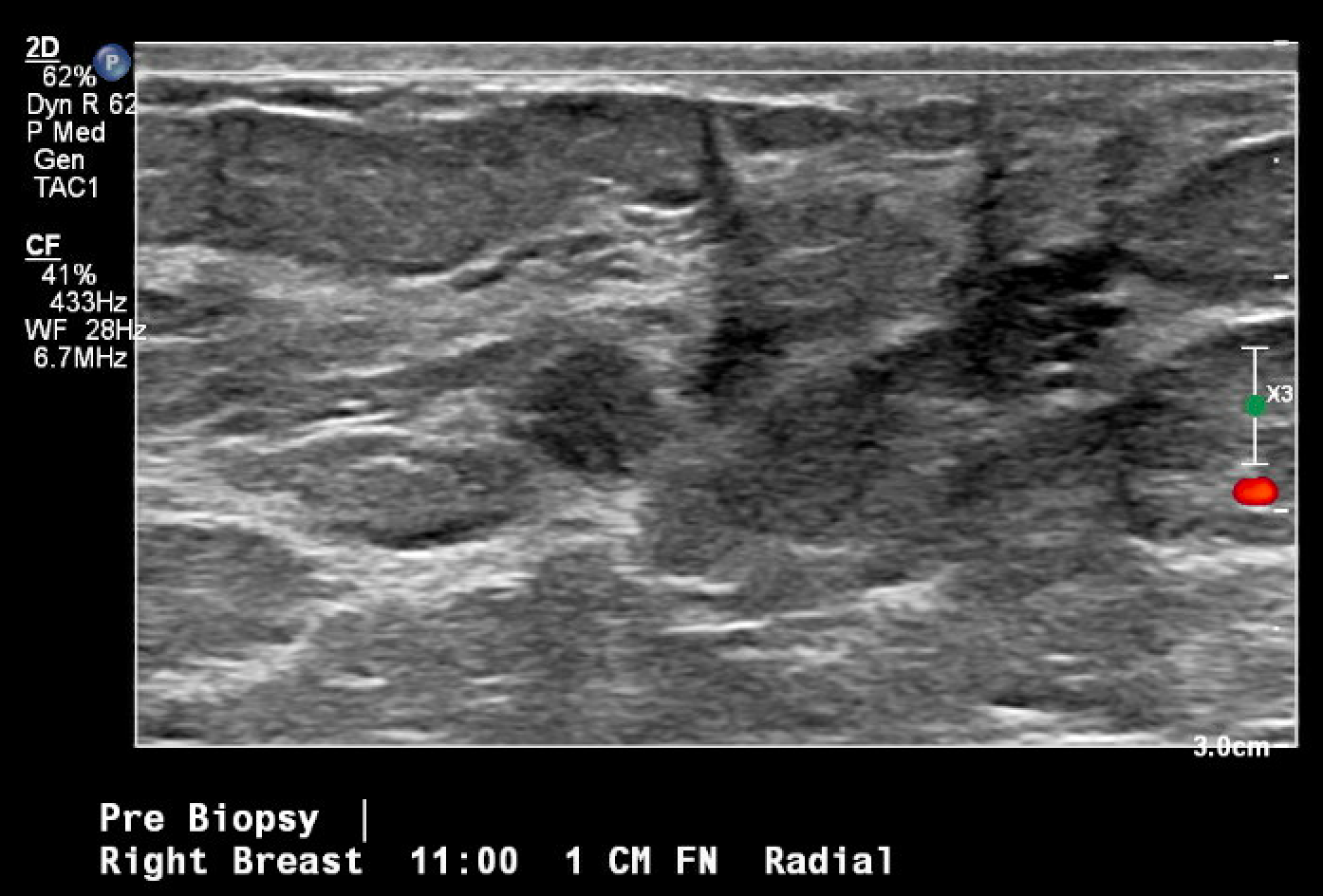
Figura 2b. Vista craniocaudale della mammografia diagnostica post-biopsia. Includendo un'immagine più ravvicinata dell'area con la clip per la biopsia arrotolata (freccia).
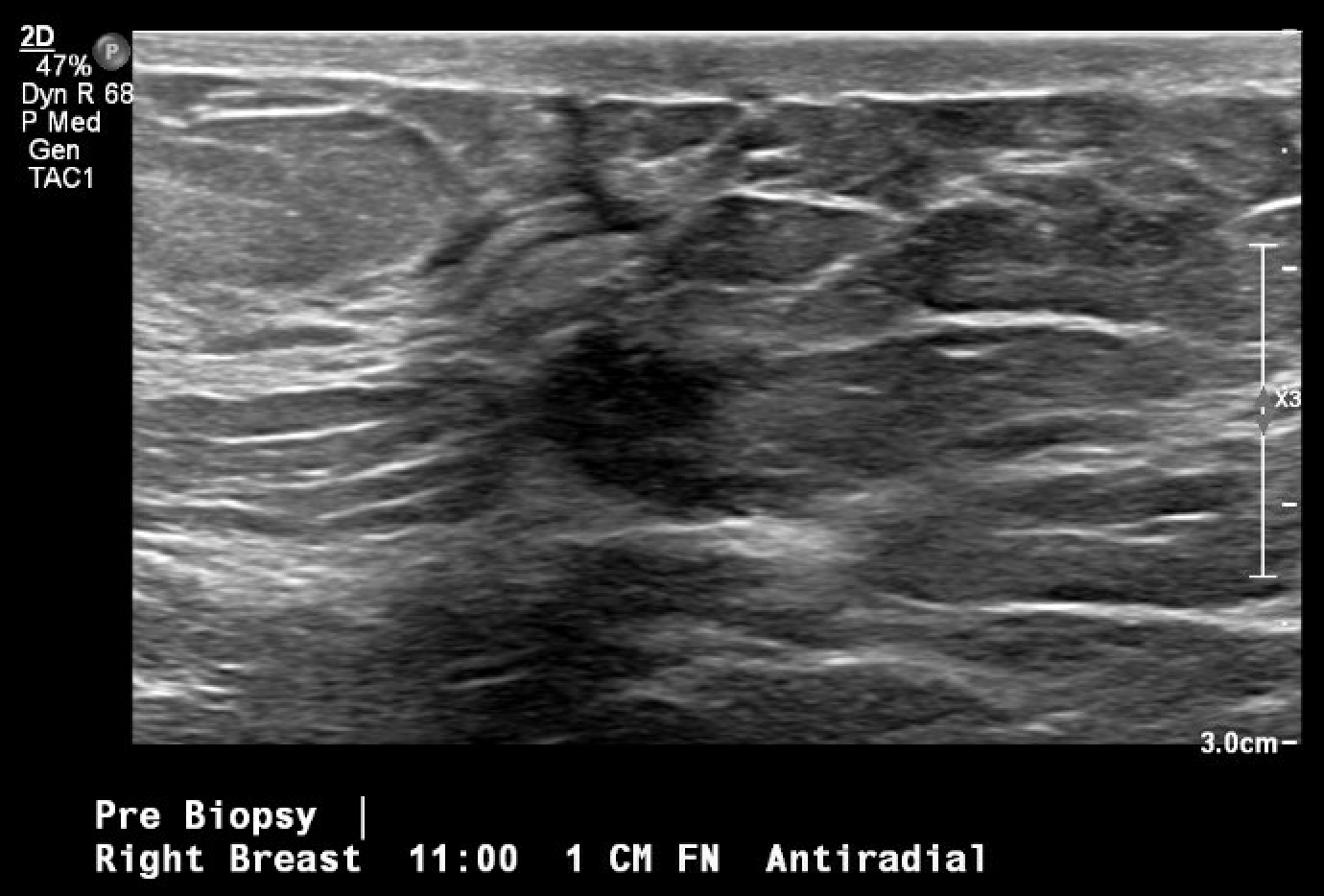
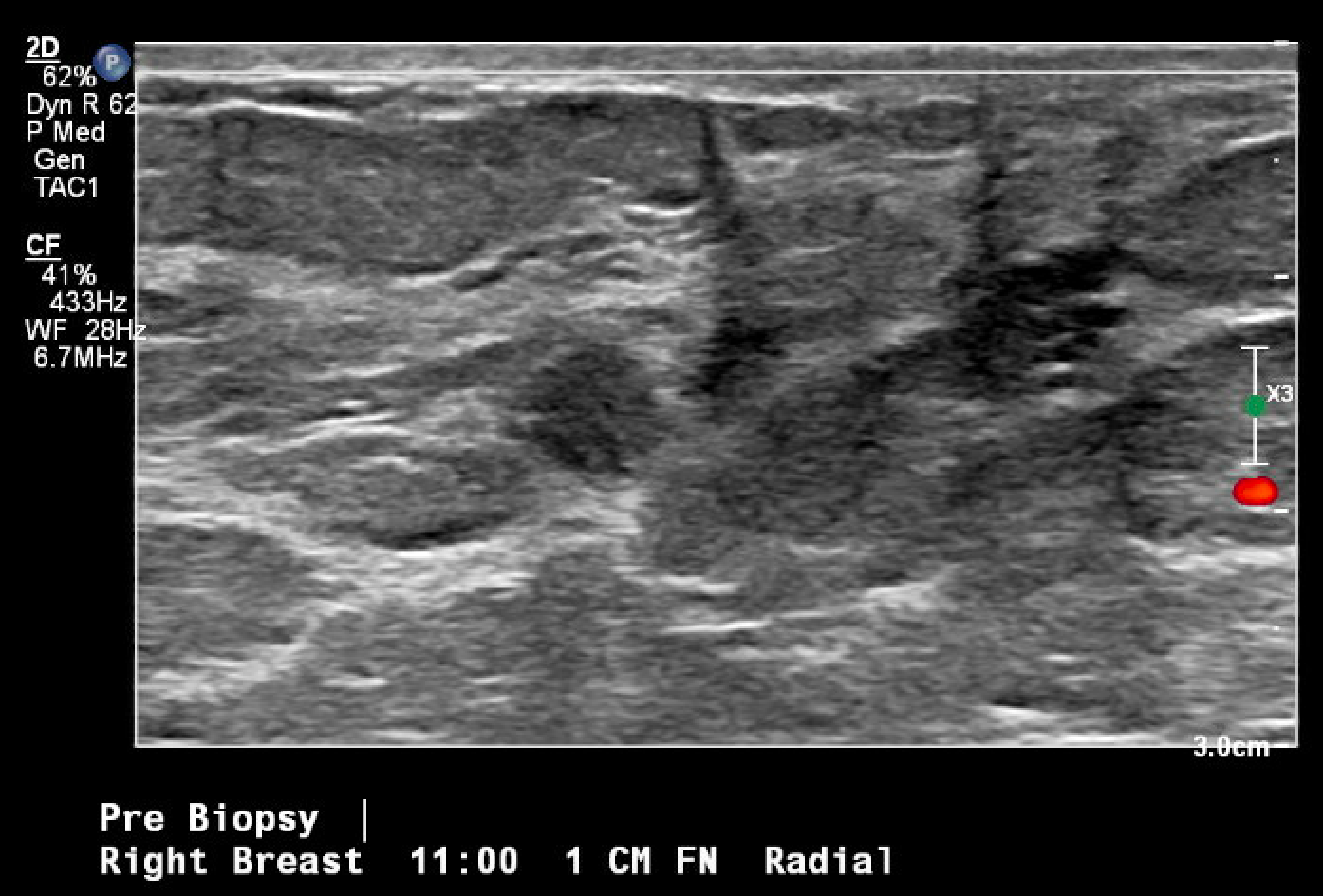
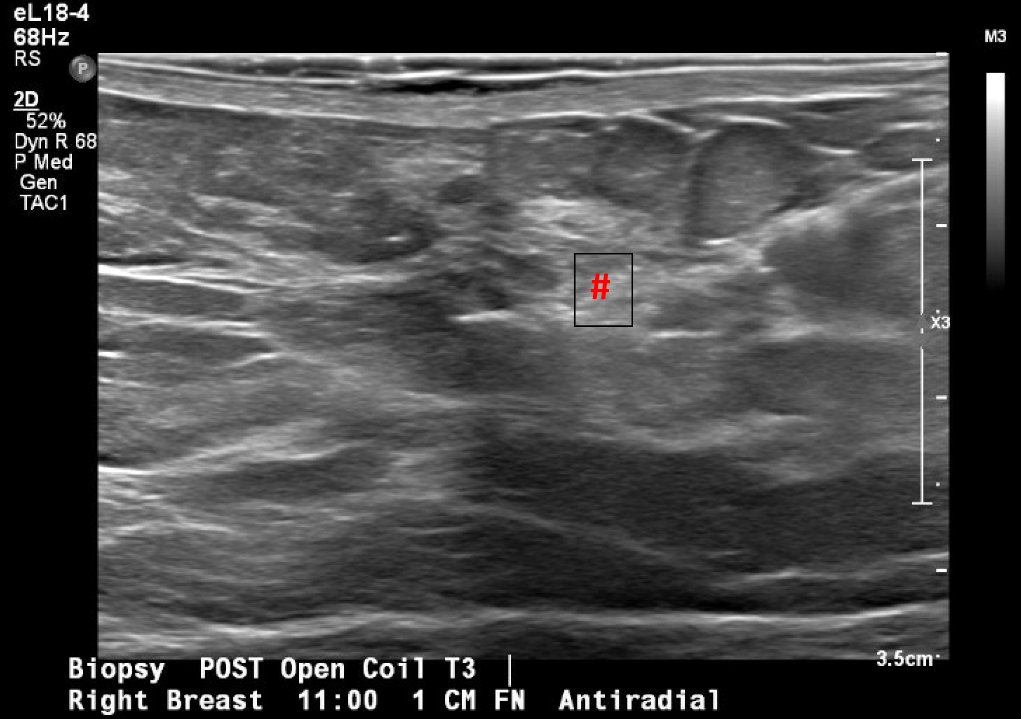
Figura 3. Localizzazione guidata a ultrasuoni e biopsia della massa mammaria in questione, osservata per la prima volta durante una mammografia di screening. L'immagine post-biopsia include i tipici cambiamenti tissutali osservati una volta eseguita la biopsia con ago del core (segno di hash).
I papillomi potrebbero non presentarsi sempre come una massa palpabile all'esame. Spesso, inizialmente si manifestano come una secrezione sanguinante del capezzolo dai dotti coinvolti, simile a come si è presentato il paziente sopra. Un esame completo del seno dovrebbe essere effettuato su tutte le pazienti con una principale lamentela di massa mammaria. Questo dovrebbe includere un esame dei linfonodi, compresa l'ascella, per palpare eventuali linfonodi ingrossati. Se questi sono presenti, il medico dovrebbe essere attento a una possibile malignità sottostante e potrebbe essere necessaria una valutazione più approfondita per escluderla. Quando si tenta di esprimere la secrezione del capezzolo, il fornitore dovrebbe anche cercare di determinare da quali condotti provenga la scarica, se possibile, specialmente se sembrano essere coinvolti più di uno.
La mammografia diagnostica è tipicamente la prima scelta per la modalità di imaging delle masse mammarie, inclusi i papillomi. Può essere eseguita anche un'ecografia mammaria se è necessaria una valutazione ulteriore, simile a quanto fatto per la paziente sopra. Se i risultati sono inconcludenti o se sono necessarie immagini più sensibili, può essere effettuata una risonanza magnetica al seno, ma di solito è l'ultima scelta e non sempre è necessaria. Avere l'imaging disponibile in sala operatoria può aiutare a localizzare la massa se non è palpabile e se il Savi Scout non può essere posizionato preoperatoriamente.
Storia naturale
I papillomi del seno iniziano come polipi benigni dei dotti del seno e possono crescere fino a 4–5 cm, con la maggior parte dei quali rimane inferiore a 1 cm.2 Se i papillomi si trovano vicino al capezzolo, possono causare secrezione sanguinante del capezzolo. Sono inoltre associati a un aumento del rischio di sviluppare carcinoma dettale in situ (DCIS) del seno, con circa il 5–20% di rischio di papillomi senza atipia contenenti tessuto canceroso o precanceroso al momento dell'escissione. Il rischio aumenta in chi ha atipica fino a circa il 30–40%. 2 Dovrebbero esserci ulteriori discussioni con i pazienti che hanno trovato atipici durante la biopsia del papilloma, inclusa la possibilità di una terapia endocrina postoperatoria per la gestione preventiva del tumore al seno. 1 Coloro che hanno masse potenziate possono necessitare di ulteriori trattamenti medici o interventi chirurgici dopo la rimozione della massa iniziale; tuttavia, la gestione del cancro al seno maligno e premaligno è al di fuori dell'ambito di questa revisione.
Dopo la biopsia con ago del nucleo per la diagnosi tissutale, il trattamento dipende dalla presenza di atipia nel papilloma. L'escissione chirurgica tramite lumpectomia è raccomandata per chi soffre di atipia, dato il rischio aumentato di upstage e di DCIS sottostante all'interno del papilloma, discusso in dettaglio più avanti in questa revisione. Se il papilloma è privo di atipia alla biopsia, le caratteristiche del paziente sono il fattore determinante tra l'escissione chirurgica e il monitoraggio ravvicinato con imaging annuale. Caratteristiche preoccupanti includono secrezione sanguinante del capezzolo, massa > 1,5 cm o > 3 cm dal capezzolo, o dissonanza tra imaging e biopsia. 1 Se sono presenti questi riscontri preoccupanti, segue tipicamente la raccomandazione di escissione chirurgica per completare l'analisi per lesioni ad alto rischio sottostanti o malignità. I pazienti asintomatici che non presentano queste caratteristiche possono essere monitorati con mammografie annuali per i cambiamenti. 1,3
Gli obiettivi del trattamento con escissione chirurgica e mastectomie parziali (lumpectomie) sono rimuovere qualsiasi possibile tessuto mammario canceroso e prevenire ulteriori sviluppi o recidive di quel cancro. Il paziente nel caso sopra poteva avere un piccolo papilloma; tuttavia, la concomitante secrezione sanguinante del capezzolo ha sollevato preoccupazioni per una possibile premalignità o atipia sottostante, perciò ha subito una biopsia escissionale tramite lumpectomia. 4
Il papilloma intraduttale del seno deve essere differenziato dalla papillomatosi—epitelio iperplastico all'interno di molteplici dotti, più spesso osservato nei pazienti più giovani. La recidiva è comune e colpisce il seno bilaterale. La papillomatosi è inoltre associata a un rischio di sviluppare DCIS 1,5–2 volte superiore rispetto ai pazienti senza diagnosi ed è trattata con escissione chirurgica. 5
Come per qualsiasi intervento chirurgico, ogni paziente e le sue comorbidità devono essere valutate completamente prima di sottoporsi a una lumpectomia. A differenza di una mastectomia standard e semplice, una mastectomia parziale può essere eseguita con MAC e anestetica locale. Queste opzioni possono offrire un piano chirurgico più sicuro per chi presenta gravi comorbidità. Tuttavia, tutti i sistemi cardiaci, polmonari e altri necessari preoperatori con comorbidità sospette o note dovrebbero essere valutati, affinché il paziente sia adeguatamente autorizzato a entrare in sala operatoria.
Questo caso dimostra la procedura tipica e i passaggi chiave per completare una mastectomia parziale (lumpectomia) con localizzazione Savi Scout. Attraverso una piccola incisione, tutto il tessuto necessario è stato rimosso senza complicazioni. Le immagini post-biopsia e il posizionamento Savi Scout sono state esposte per tutto il caso per aiutare a orientare il percorso complessivo dell'escissione; tuttavia, lo Scout Savi è stato fondamentale per assicurarsi che rimuovessimo solo l'area di preoccupazione. L'area di interesse è stata localizzata con successo in un'area con la risposta radar più forte, e la dissezione verso questa regione è iniziata attraverso la piccola incisione cutanea. Una volta che la sonda ha misurato la distanza necessaria dal marcatore Savi per indicare che la nostra area biopsiata era adeguatamente localizzata, la regione è stata meticolosamente dissezionata dal tessuto mammario rimanente come un piccolo "cubo". Durante la dissezione di ciascun lato, il Savi Scout è stato ripetutamente identificato nel tessuto mammario isolato utilizzando la sonda. È stata una perdita di sangue minima e al termine dell'operazione è stata necessaria pochissima emostasi. In totale, il paziente ha avuto un tempo operativo totale di circa 1 ora. L'orientamento è stato mantenuto durante tutta la lumpectomia, e ciascun lato del "cubo" è stato segnato utilizzando i colori standardizzati dell'inchiostro per la patologia. Il campione è stato radiografiato durante l'intervento all'interno di un armadietto portatile per raggi X, dove sia il clip della biopsia che il marcatore Savi Scout sono stati fotografiati all'interno (Figura 4). Il tessuto espulso è stato inviato in patologia, poiché la diagnosi finale è stata confermata papilloma intraduttale senza atipia.

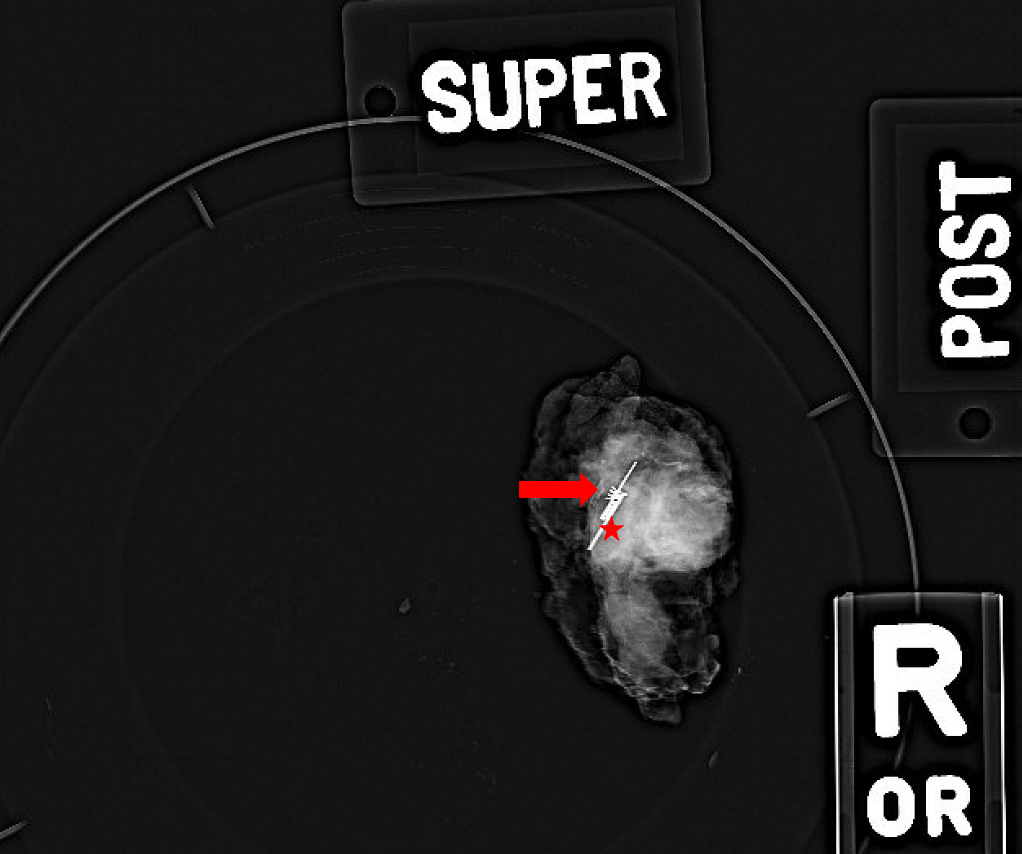
Figura 4. La radiografia intraoperatoria della massa espulsa. Viene usata per confermare l'area biopsiata con la clip arrotolata (freccia), e il Savi Scout precedentemente posizionato, a forma di bilanciere (stella), viene rimosso. Quando necessario, le radiografie post-escissione riveleranno anche se è presente tessuto preoccupante ai margini della massa espulsa.
Dopo la procedura, la paziente si è ripresa in PACU per il tempo richiesto nella nostra struttura. È stata dimessa una volta soddisfatti tutti i criteri e ha continuato a riprendersi bene a casa. Al controllo di controllo, l'incisione è guarita bene senza una cicatrice significativa e senza problemi estetici. Anche il suo secrezione sanguinante al capezzolo si era risolto a quel punto.
Rispetto a una mastectomia totale, il tempo operatorio per una lumpectomia è tipicamente molto ridotto e non richiede una dissezione così estesa. Inoltre, come per il paziente menzionato sopra, una notte di permanenza non è tipicamente richiesta con una lumpectomia. La tumorectomia, quindi, non solo offre un recupero più rapido ai pazienti, ma può anche offrire un'opzione molto più conveniente per la gestione chirurgica della patologia del seno, quando applicabile.
Le opzioni chirurgiche conservatrici del seno possono essere la scelta preferita per le pazienti quando si discute della rimozione di lesioni tipicamente benigne. La soddisfazione del paziente per l'aspetto post-operatorio e la cosmesi è correlata alla quantità di volume del seno eliminato; 6 quindi, la localizzazione della massa è fondamentale per garantire che venga rimosso solo il tessuto mammario richiesto e che tutto il seno sano possibile rimanga. Le opzioni di localizzazione hanno continuato a svilupparsi nel corso degli anni. L'uso iniziale della localizzazione via filo fu considerato un'opzione accettabile e continua ancora oggi in alcune strutture; 7,8 tuttavia, il disagio del paziente, lo spostamento e la migrazione del filo e i scarsi risultati estetici e chirurgici hanno portato allo sviluppo di opzioni di localizzazione più efficaci. 8,9,10,11 In una meta-analisi, è stata riscontrata una tendenza a margini positivi più bassi e meno ri-escissione nella localizzazione non a filo rispetto a quella guidata a filo; 8 tuttavia, questo non era statisticamente significativo. Una migliore qualità della vita e una migliore cosmesi sono state favorite ai gruppi di localizzazione non filati, incluso Savi Scout, probabilmente legati all'aumento della quantità di tessuto sano che probabilmente rimane in posizione e all'evitamento di una rioperazione. 8 Inoltre, poiché il radiologo può posizionare il localizzatore non filo nel tessuto a qualsiasi punto d'ingresso senza lasciare un'incisione grande, l'incisione chirurgica può essere effettuata nell'opzione più esteticamente piacevole disponibile per il paziente. 8 Pertanto, nella gestione di una lesione probabilmente benigna come un papilloma senza atipia, utilizzare opzioni di localizzazione guidate non a filo aiuterà a garantire la rimozione dell'area bersaglio e a migliorare gli esiti per il paziente nel post-operatorio.
La gestione chirurgica dei papillomi rispetto all'attesa attenta è stata sottoposta a diversi confronti e indagini approfondite. È prima importante determinare se il papilloma viene rilevato con atypia o meno alla biopsia. Quando viene diagnosticato un papilloma con atipia confermato tramite biopsia, si raccomanda sempre di effettuare l'escissione chirurgica a causa dell'elevato rischio di aggiornamento al momento dell'escissione. 12,13 Tuttavia, sono state condotte diverse indagini per stabilire se i papillomi senza atipia richiedano o meno l'escissione chirurgica, o se sia più sicuro sottoporsi a un'attenta attesa, dato che si eviterebbe il rischio di intervento chirurgico. Uno studio retrospettivo di una singola struttura ha esaminato 138 casi di papilloma senza atipia, rilevando che il 2,4% delle patologie chirurgicamente espulse e un ulteriore 11,67% sono stati aggiornati a lesioni ad alto rischio. 14 Il gruppo di gestione conservatrice ha visto un gran numero di pazienti persi per il follow-up e quindi non ha potuto concludere che l'attesa attenta fosse un'opzione consigliabile per i papillomi senza atipia. 14 I risultati di questo studio sono stati simili a diversi altri, con un tasso relativamente elevato di papillomi potenziati a lesioni ad alto rischio o in situ. 15–17 Tuttavia, questi studi non hanno distinto tra quelli che presentano sintomi o riscontri ad alto rischio e quelli che altrimenti appaiono benigni. Dato che non sono stati considerati fattori di confusione, ulteriori studi hanno cercato di determinare quali segni o sintomi indichino un rischio maggiore di aggiornamento nei papillomi senza atipia. Alcuni studi hanno categorizzato i papillomi in base a dimensioni, concordanza di imaging e altri sintomi preoccupanti, inclusa la secrezione sanguinante del capezzolo. Uno di questi studi ha rilevato che solo il 2,1% dei pazienti aveva un aggiornamento a malignità al momento dell'escissione chirurgica; 18 tuttavia, masse più grandi di dimensioni superiori a 1,5 cm sono state raccomandate di essere eliminate a causa della loro associazione con un rischio sottostante più elevato di upgrade (p = 0,02). 18 È stata condotta una meta-analisi che includeva anche i dati di altre due strutture per determinare il rischio di aggiornamento della lesione dopo l'escissione e ha rilevato che solo lo 0,6% delle lesioni espulse richiedeva un upstage postoperatorio. 19 Questi risultati non includevano papillomi dissonanti rispetto alle loro immagini o altrimenti considerati lesioni ad alto rischio. Hanno concluso che i papillomi a basso rischio, concordanti senza atipia, possono essere sottoposti a un'attenta attesa e evitare interventi chirurgici, a condizione che non si verifichino sviluppi preoccupanti. 19 La valutazione clinica e la preoccupazione dovrebbero indirizzare la gestione medica quando si decide se sia necessaria l'escissione chirurgica, come è stato fatto nel caso sopra discusso.
Furono utilizzate varie attrezzature per eseguire la mastectomia parziale con localizzazione Savi Scout. Il Savi Scout e la sua sonda di localizzazione sono stati essenziali in questo caso per localizzare tessuti non facilmente identificabili. Prodotto da Merit Medical Systems, il sistema di localizzazione radar SCOUT aiuta a identificare la direzione corretta verso il chip posizionato nel tessuto e la sua distanza dalla sonda. Inoltre, la procedura ha utilizzato un armadietto radiografico portatile per riprendere immagini del tessuto espulso e una conferma immediata e intraoperatoria che l'area biopsiata era stata completamente rimossa. Il Trident HD Specimen Radiography System è stato utilizzato durante la procedura nel video associato; Tuttavia, ci sono molte altre opzioni disponibili in diverse istituzioni.
Dichiariamo che questo articolo è stato creato senza alcuna sponsorizzazione o supporto finanziario da parte di terzi.
Gli autori desiderano ringraziare la Dott.ssa Lauren Kwasny, DO, per aver organizzato e offerto la possibilità di partecipare a questa opportunità educativa.
Il paziente citato in questo video ha dato il suo consenso informato per essere filmato ed è consapevole che informazioni e immagini saranno pubblicate online.
References
- Sabel MS. Lesioni proliferative senza atipia: Papillomi intraductali. In: UpToDate. Chagpar AB, Whitman GJ, a cura di Wolters Kluwer, 2025. Consultato il 29 marzo 2025.
- Calvillo KZ, Portnow LH. Papillomi intraduttali del seno. Ann Breast Surg. 2021;5:18-24. doi:10.21037/abs-20-113.
- Società Americana dei Chirurghi del Seno. Chirurgia conservatrice del seno/mastectomia parziale. Società Americana dei Chirurghi del Seno; 2020. Disponibile da: https://www.breastsurgeons.org/docs/statements/asbrs-rg-breast-conserving-surgery-partial-mastectomy.pdf.
- Al Sarakbi W, Worku D, Escobar PF, Mokbel K. Papillomi al seno: gestione attuale con focus su una nuova modalità diagnostica e terapeutica. Int Semin Surg Oncol. 2006; 3(1). doi:10.1186/1477-7800-3-1.
- Debnath D, Al-Okati D, Ismail W. Papillomatosi multipla del seno e scelta del trattamento da parte della paziente. Patholog Res Int. 2010;2010:540590. doi:10.4061/2010/540590.
- Cochrane RA, Valasiadou P, Wilson ARM, ecc. La cosmesi e la soddisfazione dopo un intervento di chirurgia conservativa del seno sono correlate con la percentuale di volume del seno eliminata. Br J Surg. 2003; 90(12):1505-1509. doi:10.1002/BJS.4344.
- Hall F, Frank H. Localizzazione preoperatoria di lesioni mammarie non palpabili. Sono J Roentgenol. 1979;132:101-105. doi:10.2214/ajr.132.1.101.
- Garzotto F, Comoretto RI, Michieletto S, e altri. Localizzazione preoperatoria non palpabile delle lesioni mammarie, tecniche innovative ed esiti clinici nella pratica chirurgica: una revisione sistematica e meta-analisi. J Breast. 2021;58:93-105. doi:10.1016/j.breast.2021.04.007.
-
Ahmed M, van Hemelrijck M, Douek M. Revisione sistematica della localizzazione radioguidata rispetto a quella guidata a filo nel trattamento dei tumori al seno non palpabili. Trattamento di Resistenza al Cancro al Seno. luglio 2013; 140(2):241-52. doi:10.1007/s10549-013-2547-5.
-
Dua SM, Gray RJ, Keshtgar M. Strategie per la localizzazione di lesioni mammarie impalpabili. J Breast. 2011;20:246-253. doi:10.1016/j.breast.2011.01.007.
-
Pouw B, di Wit-van der Veen LJ, Stokkel MPM, Loo CE, Vrancken Peeters MJ, Valdés Olmos RA. Stai andando verso la localizzazione radioattiva dei semi nella chirurgia per il cancro al seno non palpabile? Una meta-analisi. J Surg Oncol. 2015; 111:185-191. doi:10.1002/jso.23785.
-
Catanzariti F, Avendano D, Cicero G, et al. Lesioni ad alto rischio del seno: strumenti diagnostici concomitanti e raccomandazioni per la gestione. Imaging Intuitivi. 2021; 12(1):63. doi:10.1186/s13244-021-01005-6.
-
Lamb LR, Bahl M. Approccio pragmatico basato su evidenze per la gestione delle lesioni mammarie borderline o ad alto rischio. AJR Am J Roentgenol. 2022; 218(1):186-187. doi:10.2214/AJR.21.26340.
-
Moynihan A, Quinn EM, Smith CS, et al. Papilloma benigno al seno: è necessaria l'escissione chirurgica? J Breast. 2019; 26(4):705-710. doi:10.1111/TBJ.13642.
-
Tatarian T, Sokas C, Rufail M, et al. Papilloma intraduttale con patologia benigna nella biopsia del nucleo del seno: da escludere o no? Ann SurgOncol. 2016; 23(8):2501‐2507.8. doi:10.1245/s10434-016-5182-7.
-
Jaffer S, Nagi C, Bleiweiss IJ. L'escissione è indicata per il papilloma intraduttale del seno diagnosticato tramite biopsia con ago del nucleo. Cancro. 2009; 115(13):2837‐2843.9. doi:10.1002/cncr.24321.
-
Rizzo M, Linebarger J, Lowe MC, et al. Gestione delle lesioni papillari al seno diagnosticate tramite biopsia a core needle: analisi patologica clinica e radiologica di 276 casi con follow-up chirurgico. J AmColl Surg. 2012; 214(3):280‐287. doi:10.1016/j.jamcollsurg.2011.12.005.
-
Polat DS, Knippa EE, Ganti R, Seiler SJ, Goudreau SH. Papillomi benigni al seno senza atipia diagnosticati con biopsia con ago centrale: esito dell'escissione chirurgica e del controllo per imaging. Eur J Radiol. 2020;131:109237. doi:10.1016/j.ejrad.2020.109237.
-
Grimm, LJ, Bookhout, CE, et al. Papillomi mammari concordanti e non atipici non richiedono escissione chirurgica: uno studio e revisione della letteratura pluriistituzionale di 10 anni. Clin Imag. 51:180-185. doi:10.1016/j.clinimag.2018.04.021.
Cite this article
Flessland OD, Moberg LA, Fortes TA. Mastectomia parziale (lumpectomia) utilizzando Savi Scout per un papilloma non palpabile. J Med Insight. 2025; 2025(492). doi:10.24296/jomi/492.



