Reconstruction arthroscopique du LCA avec greffe osseuse rotulienne à l’aide de la technique antéromédiale
Main Text
Table of Contents
Il y a environ 200 000 lésions du ligament croisé antérieur (LCA) par an aux États-Unis et plus de la moitié seront traitées par une reconstruction du LCA. Le diagnostic est posé par un examen physique complété par des radiographies et une IRM. Une reconstruction réussie du LCA ramène la plupart des athlètes à l’activité d’avant la blessure ; Cependant, le résultat dépend d’une évaluation préopératoire appropriée, du moment de la chirurgie, de la technique chirurgicale et d’un programme de physiothérapie postopératoire efficace. Plus précisément, il a été démontré que le choix du greffon, le positionnement du greffon et la technique de fixation jouent un rôle important dans le pronostic du patient. Les chirurgiens doivent également être conscients des déchirures méniscales et des lésions cartilagineuses concomitantes qui peuvent devoir être traitées au moment de la reconstruction du LCA. Dans le cas présent, nous effectuons une reconstruction anatomique du LCA avec autogreffe os-tendon-rotulien (BTB) à l’aide d’une technique de forage antéro-médial et d’alésoirs flexibles pour un jeune athlète universitaire. L’approche antéromédiale offre l’avantage de reproduire de manière fiable l’anatomie native du LCA sur l’empreinte du fémur en forant le tunnel fémoral indépendamment du tunnel tibial. De plus, l’utilisation d’un alésoir flexible au lieu d’un alésoir rigide droit permet d’allonger le tunnel fémoral et de réduire le risque d’éclatement ou de fracture de la paroi postérieure.
Il s’agit d’un athlète universitaire intra-muros de 19 ans qui a subi une blessure sans contact au genou droit alors qu’il jouait à l’ultimate frisbee. Il a décrit une torsion du genou droit lorsqu’il a entendu un « pop ». Il avait un important épanchement articulaire lorsqu’il a été évalué pour la première fois dans un service d’urgence local. Il s’est présenté à notre cabinet d’orthopédie environ un mois après sa blessure. À ce moment-là, il ressentait une douleur minime, mais sentait le genou « fléchir » sur lui plusieurs fois par semaine. Il n’a pas été en mesure de retrouver son niveau de participation d’avant la blessure en tant qu’étudiant universitaire actif impliqué dans l’athlétisme intra-muros.
À l’examen, ce patient avait un épanchement modéré au genou et pouvait fléchir son genou de 0 à 130 degrés. Il présentait une légère sensibilité sur la ligne articulaire latérale avec une légère ouverture de 5 degrés avec une contrainte en valgus à 0 degré mais pas à 30 degrés. Son genou était stable au stress varus. Il a passé un test Lachman de grade 2B avec un changement de pivot positif. Le test du cadran en position couchée à 30 et 90 degrés de flexion du genou était symétrique. Il avait une sensation normale et un flux sanguin vers le membre inférieur.
L’imagerie initiale consiste en une série de radiographies de traumatisme du genou comprenant des vues antéropostérieure, latérale et rotulienne. 1 Les images doivent être examinées de près pour détecter les fractures par avulsion osseuse et les lésions osseuses associées. Le signe Segond (petite avulsion du plateau tibial latéral) représente une avulsion capsulaire latérale qui doit faire suspecter une rupture du LCA. 2 Chez certains patients à risque d’arthrose du genou, des films de mise en charge de flexion à 45 degrés de l’arrière vers l’antérieur peuvent être obtenus. 3 L’IRM du genou est la plus sensible et la plus spécifique dans le diagnostic des blessures au LCA. Les contusions osseuses du condyle fémoral latéral et du plateau tibial postérieur sont les signes associés les plus courants. 4 Les lésions des ménisques, des ligaments collatéraux et du ligament croisé postérieur sont également détectées de manière fiable par IRM. La connaissance des blessures concomitantes au genou est essentielle pour la planification préopératoire.
Ce patient présente des épisodes récurrents d’instabilité symptomatique du genou suite à sa blessure initiale. Le ligament collatéral médial et le ménisque sont souvent blessés au moment de la blessure initiale, les lésions du ménisque latéral étant plus fréquentes et aiguës. Les lésions du LCA non traitées peuvent entraîner d’autres lésions chondrales et méniscales. Il n’est pas clair si la reconstruction du LCA réduira l’incidence de l’arthrite. 5, 6
Les options de traitement comprennent la physiothérapie, en commençant par mettre l’accent sur le rétablissement de l’amplitude complète des mouvements (flexion et extension) et le contrôle de l’épanchement, suivi d’un renforcement des quadriceps et des ischio-jambiers. Ensuite, un protocole de rééducation spécifique au sport peut être initié. Pour les athlètes très exigeants et les patients actifs présentant des symptômes d’instabilité, une reconstruction chirurgicale du LCA est recommandée. Il existe des techniques ouvertes et arthroscopiques avec plusieurs choix de greffes, y compris l’autogreffe (BTB, ischio-jambier quadruplé, tendon du quadriceps) et l’allogreffe (semi-tendinose, tendon d’Achille, BTB, tibial antérieur, tibial postérieur).
Par rapport à la chirurgie ouverte, la reconstruction arthroscopique du LCA est associée à un temps de récupération et de rééducation plus court avec un risque réduit d’infection. La méniscectomie partielle, la réparation méniscale et les procédures de lésions du cartilage peuvent être effectuées simultanément. Le tissu auto-greffé est associé à une diminution du taux de re-rupture chez les jeunes athlètes par rapport au tissu allogreffé. 7 La reconstruction du LCA avec les autogreffes de BTB a des résultats cliniques similaires par rapport à l’utilisation des autogreffes d’ischio-jambiers. Cependant, des études cliniques récentes ont montré une diminution du taux d’échec avec l’autogreffe BTB et un genou plus stable sur les tests KT 1000. 8 De plus, l’approche antéromédiale pour la reconstruction du LCA offre l’avantage de reproduire de manière fiable l’anatomie native de l’empreinte fémorale du LCA en forant le tunnel fémoral indépendamment du tunnel tibial. Historiquement, cela a été difficile à réaliser avec une technique transtibiale. Nous proposons que l’utilisation d’un alésoir flexible au lieu d’un alésoir droit et rigide permette d’allonger le tunnel fémoral et de réduire le risque d’éclatement ou de fracture de la paroi postérieure.
- Instrumentation anatomique ACL AcuFex par Smith et Nephew, Andover, MA
- Forets versitomiques Stryker Flexible ACL
- Vis d’interférence métallique Stryker.
Les contre-indications absolues à la reconstruction arthroscopique du LCA comprennent tout patient présentant une infection active du genou ou inapte à l’anesthésie. Les contre-indications relatives incluent les patients qui sont peu susceptibles de suivre les protocoles de réadaptation postopératoire. Le non-respect de la réadaptation peut entraîner une arthrofibrose et un mauvais pronostic. Les contre-indications relatives à la ponçage du tendon rotulien comprennent les patients qui ont des douleurs antérieures préexistantes au genou, les emplois qui nécessitent de s’agenouiller (clergé, charpentiers), les athlètes de saut d’obstacles, les patients âgés et ceux qui ont des tendons rotuliens étroits ou une chondrose rotulienne.
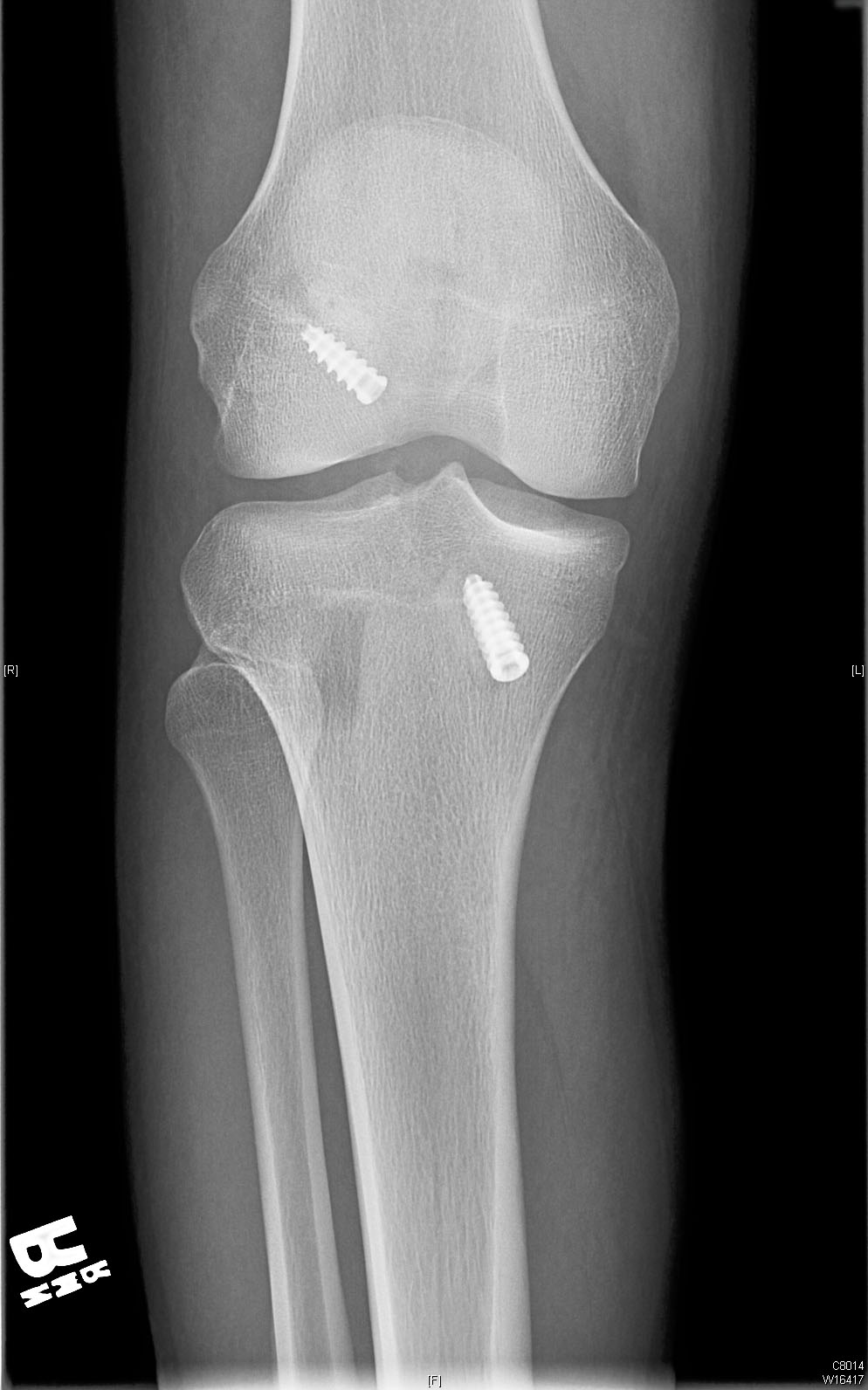
À 4 mois postopératoires, notre patient a une amplitude de mouvement sans douleur de 0 à 130 degrés de flexion du genou avec un test de Lachman de grade 1A, un déplacement de pivot négatif et aucune instabilité de varus ou de valgus.
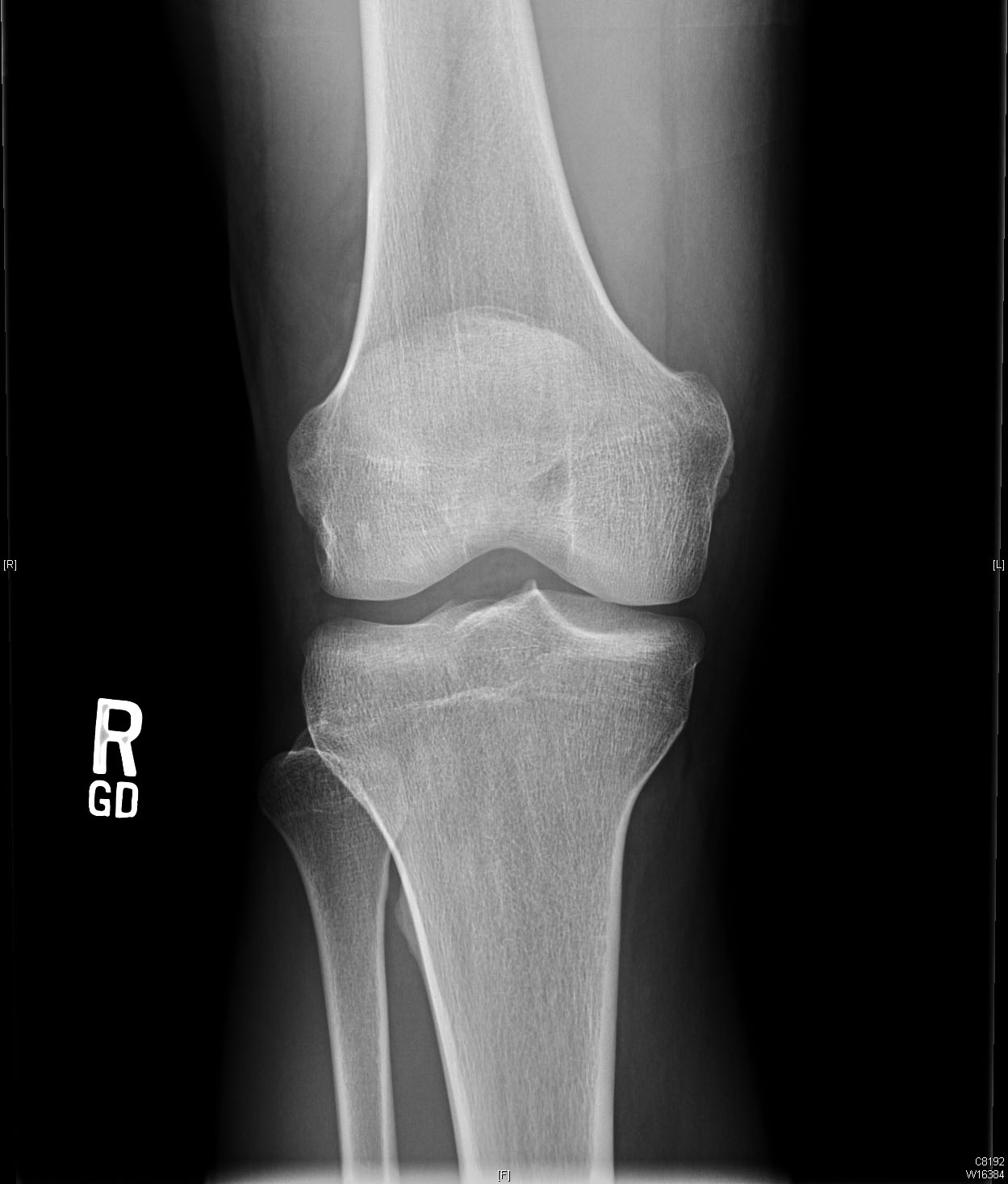
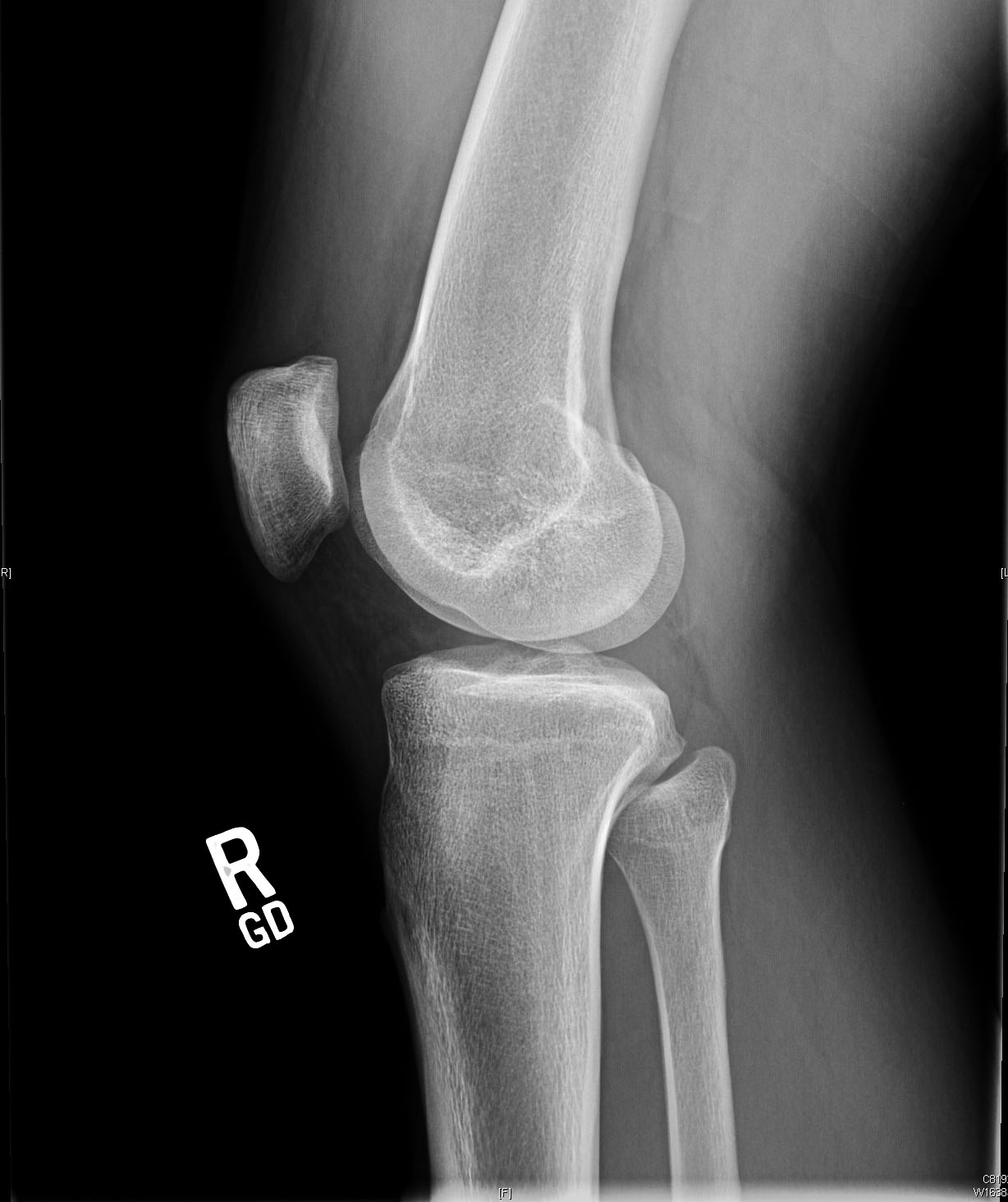
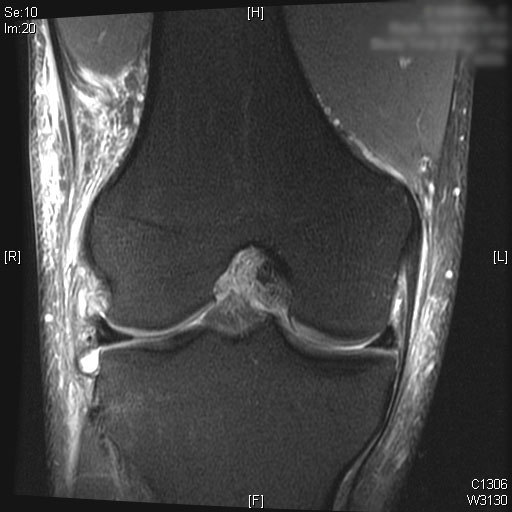
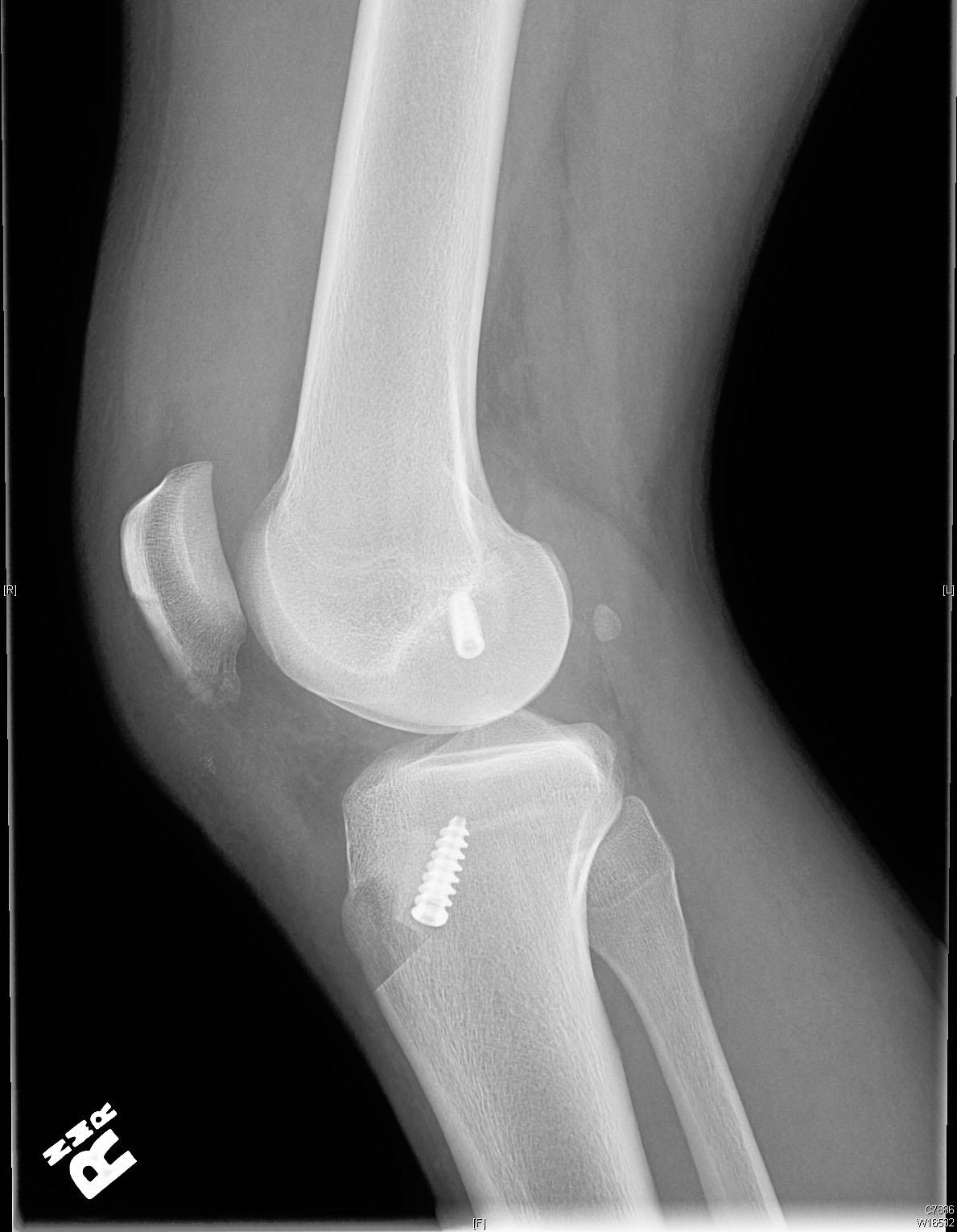
Les radiographies préopératoires montrent une légère translation antérieure du tibia par rapport au fémur sur l’image latérale.
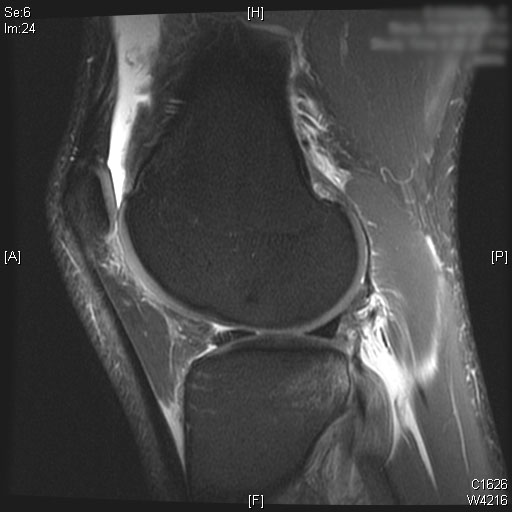
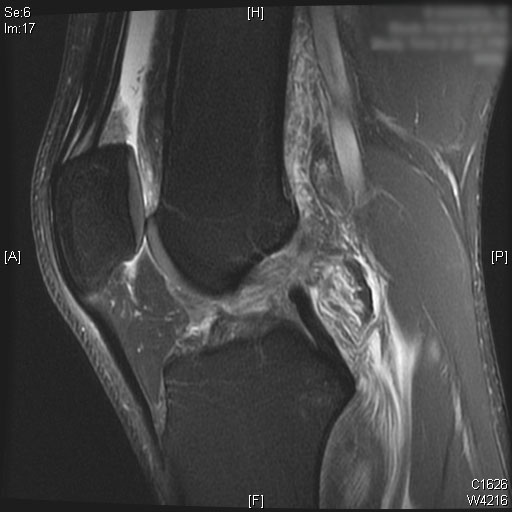
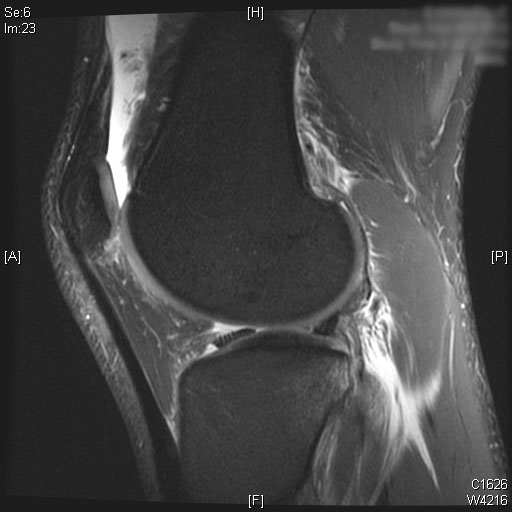
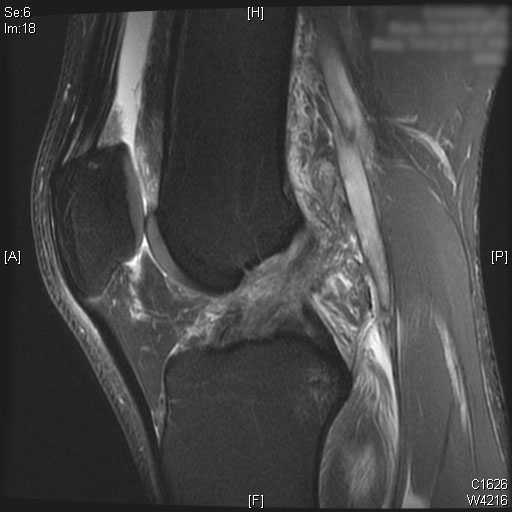
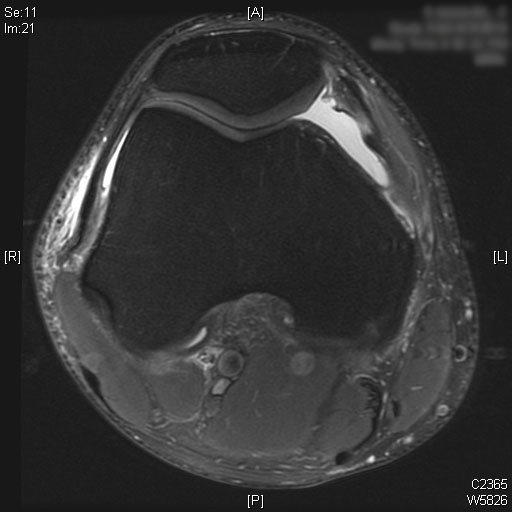
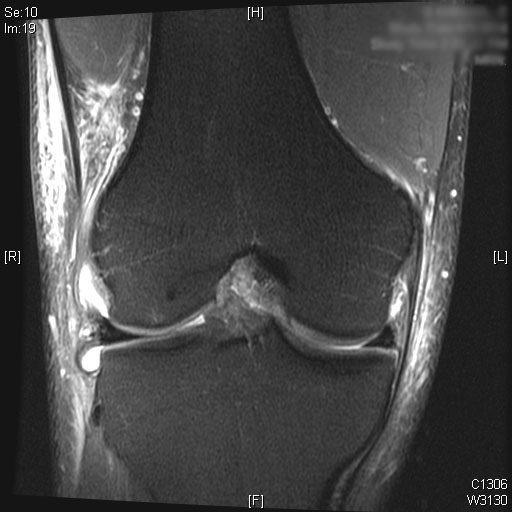
Une rupture complète du LCA est visible sur les images IRM sagittales T2. De plus, un œdème de la moelle osseuse est observé sur le tiers postérieur du plateau tibial latéral. Le cartilage du condyle fémoral médial et latéral seul avec la rotule est préservé. Un épanchement articulaire modéré est visualisé sur les images IRM T2.
La reconstruction du LCA pour les ruptures du LCA est associée à un taux élevé de retour à la performance sportive et à une amélioration des scores fonctionnels du genou. 9 Chez les patients qui souhaitent reprendre le sport, il a été démontré que la reconstruction du LCA réduit le taux de lésions ostéochondrales et méniscales. 5, 6
La mise en place du tunnel fémoral a fait l’objet de débats dans de nombreuses études publiées. La littérature récente suggère qu’un tunnel latéral inférieur en position 10:30 ou 1:30 recréera plus précisément la position et la fonction du LCA naturel, en particulier la stabilité de rotation. Cette position anatomique du tunnel fémoral peut être obtenue à l’aide d’un portail antéromédial et d’alésoirs droits, d’alésoirs flexibles et même de la technique transtibiale avec hyperflexion du genou. 10 Historiquement, les techniques traditionnelles de reconstruction transtibiale du LCA aboutissant à une greffe verticale du LCA ont été associées à une meilleure stabilité du genou dans le plan antérieur à postérieur, mais à la persistance de l’instabilité rotationnelle et à un déplacement positif du pivot. 8, 11 D’un point de vue biomécanique, la reconstruction du LCA à double faisceau, où les faisceaux antéromédian et postérolatéral sont reconstruits, reproduira le plus fidèlement la fonction naturelle du LCA. Cependant, Adachi et al. n’ont pas réussi à montrer de différence clinique entre une technique de faisceau unique et une technique de faisceau double dans un essai contrôlé randomisé prospectif portant sur 108 patients. 12 Jusqu’à ce qu’un bénéfice clinique clair pour la reconstruction anatomique du LCA à double faisceau soit démontré, nous préférons une technique anatomique à faisceau unique obtenue en utilisant un portail antéro-médial et des alésoirs flexibles pour le forage du tunnel fémoral.
Altentorn-Geli et al. ont comparé les données sur les résultats cliniques des patients après reconstruction du LCA à l’aide d’une technique transtibiale (TT) par rapport à une technique antéromédiale (AM). Les auteurs ont signalé un temps de récupération significativement plus rapide après la chirurgie, une marche sans béquilles et un retour à la vie normale avec la technique AM. De plus, les patients du groupe de reconstruction du LCA AM avaient une stabilité du genou significativement meilleure (KT-1000, test de pivot-shift, test de Lachman et scores IKDC) par rapport au groupe TT. Koutras et al. ont également montré de meilleurs scores et performances du genou de Lysholm chez les patients après une reconstruction du LCA AM par rapport à une technique TT avec suivi à court terme. 13 De plus, Mardani-Kivi et al. ont également signalé un retour à l’activité significativement plus rapide, une meilleure amplitude de mouvement et une plus grande satisfaction des patients dans le groupe de reconstruction du LCA AM. Cependant, il n’a pas montré de différence dans les tests de Lachman ou la stabilité du genou. 14
De plus, il a été démontré que l’utilisation d’une construction d’autogreffe a un taux réduit de re-rupture chez les jeunes athlètes actifs par rapport à l’allogreffe. 7 Nous réservons les allogreffes aux patients plus âgés (> 40 ans), à faible demande ou aux cas de révision où les choix d’autogreffes peuvent être limités. Les greffes de tendon rotulien ont moins de laxité (KT-1000) que les greffes d’ischio-jambiers et certaines études ont également démontré des taux d’échec plus faibles. 15 Cependant, les greffes de BTB sont associées à des taux légèrement plus élevés de douleur antérieure au genou.
- Obtenir des antécédents médicaux, y compris le mécanisme de la blessure, les blessures antérieures, le type de sport et le niveau d’activité
- Quand et comment la blessure est-elle survenue ? Quel était le mécanisme ?
- Quels symptômes ressentez-vous actuellement ? Y a-t-il de la douleur ou de l’instabilité ? Quelles limitations d’activité ont été imposées à la suite d’une blessure ?
- Quels traitements antérieurs le patient a-t-il essayés (physiothérapie, modification de l’activité, médicaments) ?
- Inspectez visuellement le genou à la recherche d’un épanchement, d’une ecchymose et de l’état de la peau.
- Palpez soigneusement l’articulation du genou. La sensibilité des lignes articulaires peut indiquer une lésion du ménisque. Tout défaut dans les mécanismes des extenseurs ou retard des extenseurs peut être le signe d’une lésion des mécanismes des extenseurs.
- Évaluez l’amplitude de mouvement active et passive du genou. Toute perte d’extension passive peut être due à un déplacement de la poignée du seau, à une déchirure du ménisque ou à une arthrofibrose. Une perte de flexion peut résulter d’un épanchement important du genou.
- Le genou doit être sollicité avec une force de varus et de valgus à 0 et 30 degrés de flexion pour détecter les lésions du ligament collatéral. Toute instabilité à 0 degré est corrélée à une lésion des ligaments collatéraux avec rupture d’un ou des deux ligaments croisés.
- Les blessures au ligament croisé postérieur et au coin postérolatéral doivent être testées avec le test du tiroir postérieur et le test du cadran de rotation externe en position couchée, respectivement.
- L’instabilité rotulienne peut également être évaluée à l’aide d’un test d’appréhension en appliquant une force latérale directe sur la rotule avec la jambe en flexion de 20 à 30 degrés. Dans cette position, la rotule est engagée dans le sillon de la trochlée.
- Tests de rupture du ligament croisé antérieur (LCA)
- Le test de Lachman est effectué avec le genou fléchi de 20 à 30 degrés avec une main stabilisant le fémur. L’autre main est ensuite utilisée pour appliquer une force antérieure sur le tibia à partir d’une position de départ neutre. La laxité est comparée au côté controlatéral. Le test peut être gradué en fonction du degré de déplacement antérieur. 1 Le grade 1 correspond à une différence allant jusqu’à 5 mm, le grade 2 est de 5 à 10 mm et le grade 3 est > 10 mm de translation antérieure. La lettre « A » est appliquée après le grade s’il y a un point final ferme avec une translation antérieure, tandis que la lettre « B » est appliquée s’il n’y a pas de point final ferme.
- Le test de déplacement du pivot peut être utilisé pour évaluer le degré de dysfonctionnement du genou en rotation. Il est difficile à réaliser cliniquement, mais il est très sensible lors de l’examen sous anesthésie. 2, 3 Avec le patient en décubitus dorsal, la jambe affectée est légèrement abductée pour détendre la bande ilio-tibiale. Ensuite, une rotation interne et une force de valgus sont appliquées pendant que l’examinateur fléchit passivement le genou. Chez un patient déficient en LCA, un décalage positif du pivot est généralement détecté de 20 à 40 degrés de flexion, c’est-à-dire lorsque le tibia antérieur subluxé est réduit par la bande ilio-tibiale.
- Dans le genou déficient en LCA, le genou va se subluxer antérieurement entre 20 et 40 degrés de flexion. Un test de pivot positif est généralement détecté entre 20 et 40 degrés de flexion, c’est-à-dire lorsque le tibia antérieur subluxé est réduit par la bande ilio-tibiale.
Les résultats de la reconstruction du LCA sont favorables, avec des taux de réussite allant jusqu’à 95 %. Dans une revue rétrospective de 97 patients par Bach et al., 70 % des patients avaient moins de 3 mm sur le test d’arthromètre KT-1000. Le même groupe a également signalé des améliorations significatives du niveau d’activité de Teneger, un score de Lysholm moyen de 87 et des scores modifiés de l’Hospital for Special Surgery bons à excellents pour 82 % des patients. 13 Une revue de la littérature récente par Chalmers d’études avec plus de 10 ans de suivi a comparé des cohortes de 685 patients traités non opératoirement et de 1585 patients traités avec reconstruction du LCA. Le groupe opératoire présentait des niveaux d’activité significativement améliorés selon le score de Tegner, moins de blessures méniscales ultérieures et beaucoup moins d’opérations supplémentaires du genou. Cependant, ils n’ont identifié aucune différence dans le score de Lysholm, le score IKDC ou le développement d’une arthrose radio-évidente. 14
Dans les brevets actifs avec une déchirure du LCA, la reconstruction précoce du LCA peut être plus rentable qu’un traitement retardé après une thérapie physique. Mather et al. ont utilisé la base de données du Multicenter Orthopaedic Outcomes Network (MOON) pour montrer que la reconstruction précoce du LCA était plus efficace pour améliorer les années de vie ajustées à la qualité gagnées à moindre coût par rapport à la reconstruction retardée facultative après une période de réadaptation. 15
Avec l’augmentation du nombre de jeunes athlètes à risque, les recherches futures se tournent vers la prévention des blessures. De nombreuses études récentes ont noté la capacité de la prévention des blessures et de l’entraînement neuromusculaire à réduire l’incidence des ruptures du LCA. Les études sur le rapport coût-efficacité de Sadoghi et al. et de Swart et al. ont démontré que l’entraînement neuromusculaire universel est la méthode la plus rentable de prévention des blessures du LCA. 16, 17
L’auteur n’a aucune relation financière avec l’une des entreprises mentionnées dans cet article.
Le patient visé dans cet article vidéo a donné son consentement éclairé pour être filmé et est conscient que des informations et des images seront publiées en ligne.
References
- Torg JS, Conrad W, Kalen V. Diagnostic clinique de l’instabilité du ligament croisé antérieur chez l’athlète. Am J Sports Med. 1976; 4(2):84-93. DOI : 10,1177 % 2F036354657600400206.
- Fetto JF, Marshall JL. Lésion du ligament croisé antérieur produisant le signe de pivot-décalage. J Bone Joint Surg Am. 1979; 61(5):710-714. doi :10.2106/00004623-197961050-00010.
- Bach BR Jr, Warren RF, Wickiewicz TL. Le phénomène de pivot shift : résultats et description d’un test clinique modifié pour l’insuffisance du ligament croisé antérieur. Am J Sports Med. 1988; 16(6):571-576. DOI : 10,1177 %2F036354658801600603.
- Yoon KH, Yoo JH, Kim KI. Contusion osseuse et lésions associées du ligament collatéral méniscal et médial chez les patients présentant une rupture du ligament croisé antérieur. J Bone Joint Surg Am. 2011; 93(16):1510-1518. doi :10.2106/JBJS.J.01320.
- Fithian DC, Paxton EW, Stone ML, et al. Essai prospectif d’un algorithme de traitement pour la prise en charge du genou blessé au ligament croisé antérieur. Am J Sports Med. 2005; 33(3):335-346. doi :10.1177/0363546504269590.
- Daniel DM, Stone ML, Dobson BE, Fithian DC, Rossman DJ, Kaufman KR. Sort du patient blessé au LCA : une étude de résultats prospective. Am J Sports Med. 1994; 22(5):632-644. DOI : 10,1177 % 2F036354659402200511.
- Pallis M, Svoboda SJ, Cameron KL, Owens BD. Comparaison de la survie de l’allogreffe et de l’autogreffe de reconstruction du ligament croisé antérieur à l’Académie militaire des États-Unis. Am J Sports Med. 2012; 40(6):1242-1246. doi :10.1177/0363546512443945.
- Spindler KP, Huston LJ, Wright RW, et al. Le pronostic et les prédicteurs de la fonction et de l’activité sportives au moins 6 ans après la reconstruction du ligament croisé antérieur : une étude de cohorte de population. Am J Sports Med. 2011; 39(2):348-359. doi :10.1177/0363546510383481.
- Loh JC, Fukuda Y, Tsuda E, Steadman RJ, Fu FH, Woo SL. Stabilité du genou et fonction du greffon après reconstruction du ligament croisé antérieur : comparaison entre la mise en place du tunnel fémoral à 11 heures et à 10 heures. Arthroscopie. 2003; 19(3):297-304. doi :10.1053/jars.2003.50084.
- Woo SL, Kanamori A, Zeminski J, Yagi M, Papageorgiou C, Fu FH. L’efficacité de la reconstruction du ligament croisé antérieur avec les ischio-jambiers et le tendon rotulien : une étude cadavérique comparant les charges tibiales antérieures et rotationnelles. J Bone Joint Surg Am. 2002; 84(6):907-914. doi :10.2106/00004623-200206000-00003.
- Musahl V, Plakseychuk A, VanScyoc A, et al. Variations des tunnels fémoraux entre l’empreinte anatomique et les positions isométriques : effet sur la cinématique du genou reconstruit par le ligament croisé antérieur. Am J Sports Med. 2005; 33(5):712-718. doi :10.1177/0363546504271747.
- Adachi N, Ochi M, Uchio Y, Iwasa J, Kuriwaka M, Ito Y. Reconstruction du ligament croisé antérieur. Tendons ischio-jambiers multibrins à faisceau simple ou double. J Bone Joint Surg Br. 2004; 86(4):515-520. doi :10.1302/0301-620X.86B4.14856.
- Bach BR Jr, Tradonsky S, Bojchuk J, Levy ME, Bush-Joseph CA, Khan NH. Reconstruction du ligament croisé antérieur assistée par arthroscopie par autogreffe de tendon rotulien. Am J Sports Med. 1998; 26(1):20-29. doi :10.1177/03635465980260012101.
- Chalmers PN, Mall NA, Moric M, et al. La reconstruction du LCA modifie-t-elle l’histoire naturelle ?: Une revue systématique de la littérature sur les résultats à long terme. JBJS. 2014; 96(4):292-300. doi :10.2106/JBJS.L.01713
- Mather III RC, Hettrich CM, Dunn WR et al. Analyse coût-efficacité de la reconstruction précoce par rapport à la réadaptation et à la reconstruction retardée pour les déchirures du ligament croisé antérieur. Am J Sports Med. 2014; 42(7):1583-91. doi.org/10.1177/0363546514530866
- Sadoghi P, von Keudell A, Vavken P. Efficacité des programmes de formation à la prévention des blessures du ligament croisé antérieur. J Bone Joint Surg Am. 2012; 94(9):769-776. doi :10.2106/JBJS.K.00467
- Swart E, Redler L, Fabricant, Mandelbaum BR, Ahmad CS, Wang YC. Programmes de prévention et de dépistage des lésions du ligament croisé antérieur chez les jeunes athlètes : une analyse coût-efficacité. J Bone Joint Surg Am. 2014; 96(9):705-711. doi :10.2106/JBJS.M.00560.
Cite this article
Li X, Orvets ND. Reconstruction arthroscopique du LCA avec greffe osseuse rotulienne par technique antéromédiale. J Med Insight. 2016; 2016(45). doi :10.24296/jomi/45.