Arthroskopische ACL-Rekonstruktion mit Knochenpatella-Knochentransplantat mittels Anteromedialtechnik
Main Text
Table of Contents
Es gibt ungefähr 200.000 vordere Kreuzbandverletzungen (ACL) pro Jahr in den Vereinigten Staaten und mehr als die Hälfte wird mit ACL-Rekonstruktion behandelt. Die Diagnose wird durch körperliche Untersuchung gestellt, ergänzt durch Röntgenaufnahmen und MRT-Scans. Erfolgreiche ACL-Rekonstruktion bringt die meisten Athleten zur Aktivität vor der Verletzung zurück; Das Ergebnis hängt jedoch von einer angemessenen präoperativen Bewertung, dem chirurgischen Timing, der Operationstechnik und einem effektiven postoperativen Physiotherapieprogramm ab. Insbesondere haben sich gezeigt, dass die Wahl des Transplantats, die Positionierung des Transplantats und die Fixationstechnik eine wichtige Rolle für das Patientenergebnis spielen. Chirurgen müssen sich auch der gleichzeitigen Meniskusrisse und Knorpelverletzungen bewusst sein, die zum Zeitpunkt der ACL-Rekonstruktion möglicherweise behandelt werden müssen. Im vorliegenden Fall führen wir für einen jungen College-Athleten eine anatomische ACL-Rekonstruktion mit Knochen-Patella-Sehnen-Knochen-Autotransplantat (BTB) unter Verwendung einer anteromedialen Bohrtechnik und flexiblen Reibahlen durch. Der anteromediale Ansatz bietet den Vorteil, die native Anatomie der ACL auf dem Femur-Fußabdruck zuverlässig zu reproduzieren, indem der Oberschenkeltunnel unabhängig vom Tibiatunnel gebohrt wird. Darüber hinaus ermöglicht die Verwendung einer flexiblen Reibahle anstelle einer geraden starren Reibahle einen längeren Oberschenkeltunnel und ein geringeres Risiko eines Ausblasens oder Bruchs der hinteren Wand.
Dies ist ein 19-jähriger intramuraler College-Athlet, der sich beim Spielen von Ultimate Frisbee eine berührungslose Verletzung seines rechten Knies zugezogen hat. Er beschrieb, wie er sich auf seinem rechten Knie verdrehte, als er ein "Knallen" hörte. Er hatte einen großen gemeinsamen Erguss, als er zum ersten Mal in einer örtlichen Notaufnahme untersucht wurde. Er stellte sich etwa einen Monat nach seiner Verletzung in unserer orthopädischen Praxis vor. Zu dieser Zeit hatte er minimale Schmerzen, fühlte aber, wie das Knie mehrmals pro Woche an ihm "schnallte". Er war nicht in der Lage, zu seinem Niveau vor der Verletzung zurückzukehren, als aktiver College-Student, der in der intramuralen Leichtathletik tätig war.
Bei der Untersuchung hatte dieser Patient einen moderaten Knieerguss und konnte sein Knie von 0 bis 130 Grad beugen. Er hatte eine leichte Zärtlichkeit über der seitlichen Gelenklinie mit leichter Öffnung von 5 Grad mit Valgus-Spannung bei 0 Grad, aber nicht bei 30 Grad. Sein Knie war stabil gegenüber Varusstress. Er hatte einen Lachman-Test der Klasse 2B mit einer positiven Pivot-Verschiebung. Der Zifferblatttest in Bauchlage bei 30 und 90 Grad Kniebeugung war symmetrisch. Er hatte ein normales Gefühl und Blutfluss in die untere Extremität.
Die erste Bildgebung besteht aus einer Knietrauma-Röntgenserie mit anteroposterioren, lateralen und patellaren Ansichten. 1 Die Bilder sollten genau auf knöcherne Avulsionsfrakturen und damit verbundene knöcherne Verletzungen überprüft werden. Das Segond-Zeichen (kleine Avulsion vom lateralen Tibiaplateau) stellt eine laterale Kapselavulsion dar, die den Verdacht auf eine ACL-Ruptur wecken sollte. 2 Bei ausgewählten Patienten mit einem Risiko für Kniearthrose können von hinten bis vorne, gewichtstragende Filme mit 45-Grad-Flexion erhalten werden. 3 Die Knie-MRT ist die empfindlichste und spezifischste bei der Diagnose von ACL-Verletzungen. Knochenprellungen des lateralen Femurkondylus und des hinteren Tibiaplateaus sind der häufigste assoziierte Befund. 4 Auch Verletzungen der Menisken, der Kollateralbänder und des hinteren Kreuzbandes werden im MRT zuverlässig erkannt. Kenntnisse über begleitende Knieverletzungen sind für die präoperative Planung unerlässlich.
Dieser Patient hat wiederkehrende Episoden von symptomatischer Knieinstabilität nach seiner ersten Verletzung. Das mediale Kollateralband und die Menisken sind oft zum Zeitpunkt der Erstverletzung verletzt, wobei laterale Meniskusverletzungen häufiger auftreten. Unbehandelte ACL-Verletzungen können zu weiteren Chondral- und Meniskusverletzungen führen. Es ist unklar, ob die ACL-Rekonstruktion die Inzidenz von Arthritis reduzieren wird. 5, 6
Zu den Behandlungsmöglichkeiten gehört die Physiotherapie, beginnend mit einem Schwerpunkt auf der Wiederherstellung des vollen Bewegungsumfangs (Flexion und Streckung) und der Kontrolle des Ergusses, gefolgt von Quadrizeps und Stärkung der Oberschenkelsehne. Dann kann ein sportartspezifisches Rehabilitationsprotokoll eingeleitet werden. Für Sportler mit hoher Nachfrage und aktive Patienten mit Instabilitätssymptomen wird eine chirurgische ACL-Rekonstruktion empfohlen. Sowohl offene als auch arthroskopische Techniken existieren mit mehreren Transplantatoptionen, einschließlich Autotransplantat (BTB, vierfache Oberschenkelsehne, Quadrizepssehne) und Allotransplantat (Semitendinas, Achillessehne, BTB, Tibialis anterior, Tibialis posterior).
Im Vergleich zur offenen Operation ist die arthroskopische ACL-Rekonstruktion mit einer kürzeren Genesungs- und Rehabilitationszeit bei einem verringerten Infektionsrisiko verbunden. Partielle Meniskektomie, Meniskusreparatur und Verfahren für Knorpelschäden können gleichzeitig durchgeführt werden. Autotransplantatgewebe ist im Vergleich zu Allotransplantatgewebe mit einer verringerten Wiederaufgussrate bei jungen Sportlern verbunden. 7 Die ACL-Rekonstruktion mit BTB-Autotransplantaten hat ähnliche klinische Ergebnisse im Vergleich zur Verwendung von Oberschenkel-Autotransplantaten. Neuere klinische Studien haben jedoch eine verringerte Ausfallrate mit BTB-Autotransplantat und ein stabileres Knie bei KT 1000-Tests gezeigt. 8 Darüber hinaus bietet der anteromediale Ansatz für die ACL-Rekonstruktion den Vorteil, die native Anatomie des femoralen Fußabdrucks der ACL zuverlässig zu reproduzieren, indem der Femurtunnel unabhängig vom Tibiatunnel gebohrt wird. Historisch gesehen war dies mit einer transtibialen Technik eine Herausforderung. Wir schlagen vor, dass die Verwendung einer flexiblen Reibahle anstelle einer geraden starren Reibahle einen längeren Oberschenkeltunnel und ein geringeres Risiko eines Ausblasens oder Bruchs der hinteren Wand ermöglicht.
- AcuFex Anatomic ACL Instrumentation von Smith und Neffe, Andover, MA
- Stryker Flexible ACL Versitomic Bohrer
- Stryker Metall-Interferenzschrauben.
Absolute Kontraindikationen für die arthroskopische ACL-Rekonstruktion sind alle Patienten mit einer aktiven Knieinfektion oder die für eine Anästhesie ungeeignet sind. Zu den relativen Kontraindikationen gehören Patienten, bei denen es unwahrscheinlich ist, dass sie postoperative Rehabilitationsprotokolle befolgen. Die Nichteinhaltung der Rehabilitation kann zu Arthrofibrose und einem schlechten Ergebnis führen. Relative Kontraindikationen für die Patellasehnenernte sind Patienten mit bereits bestehenden vorderen Knieschmerzen, Jobs, die Knien erfordern (Klerus, Zimmerleute), Springsportler, ältere Patienten und solche mit schmalen Patellasehnen oder Patellachondrose.
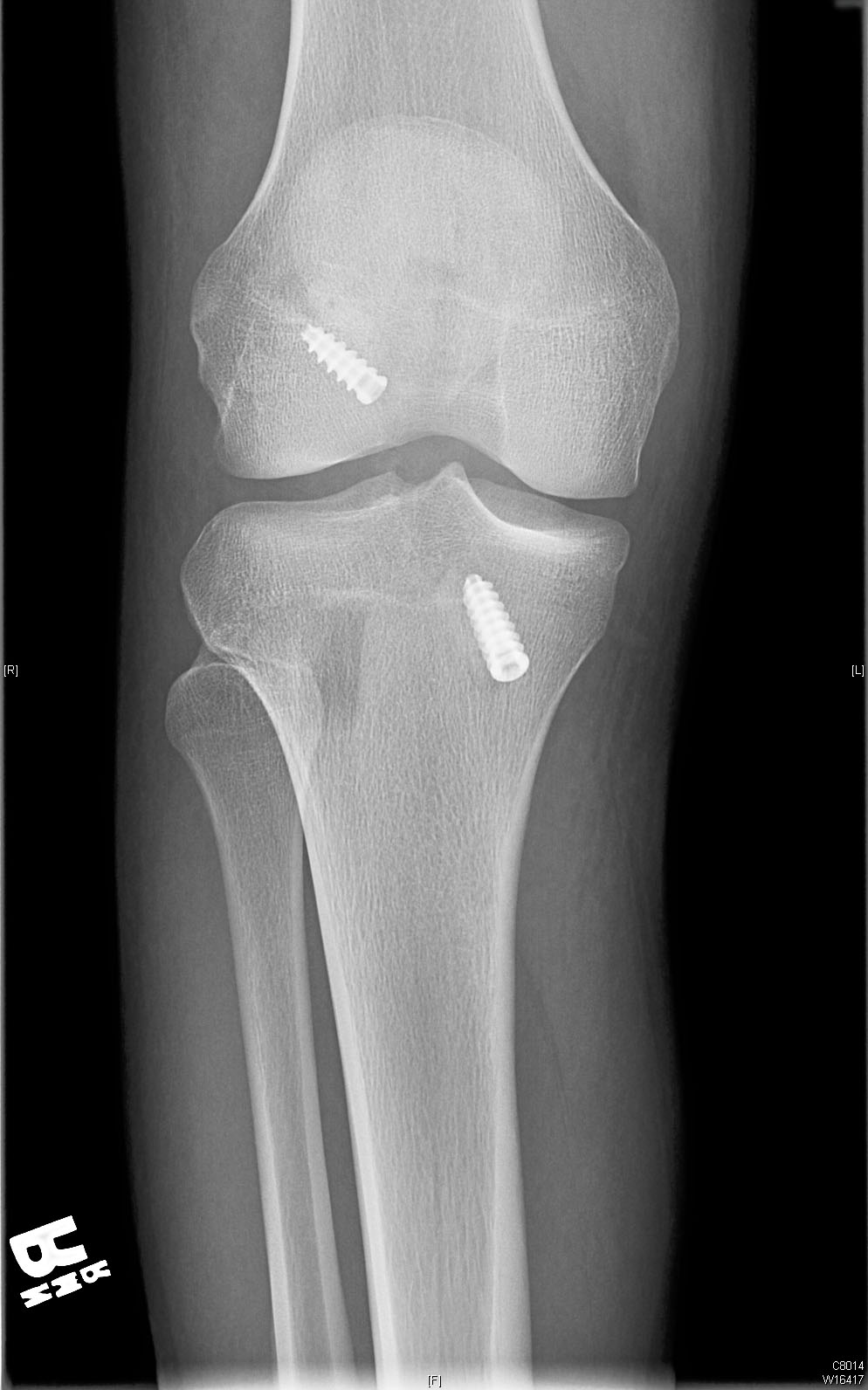
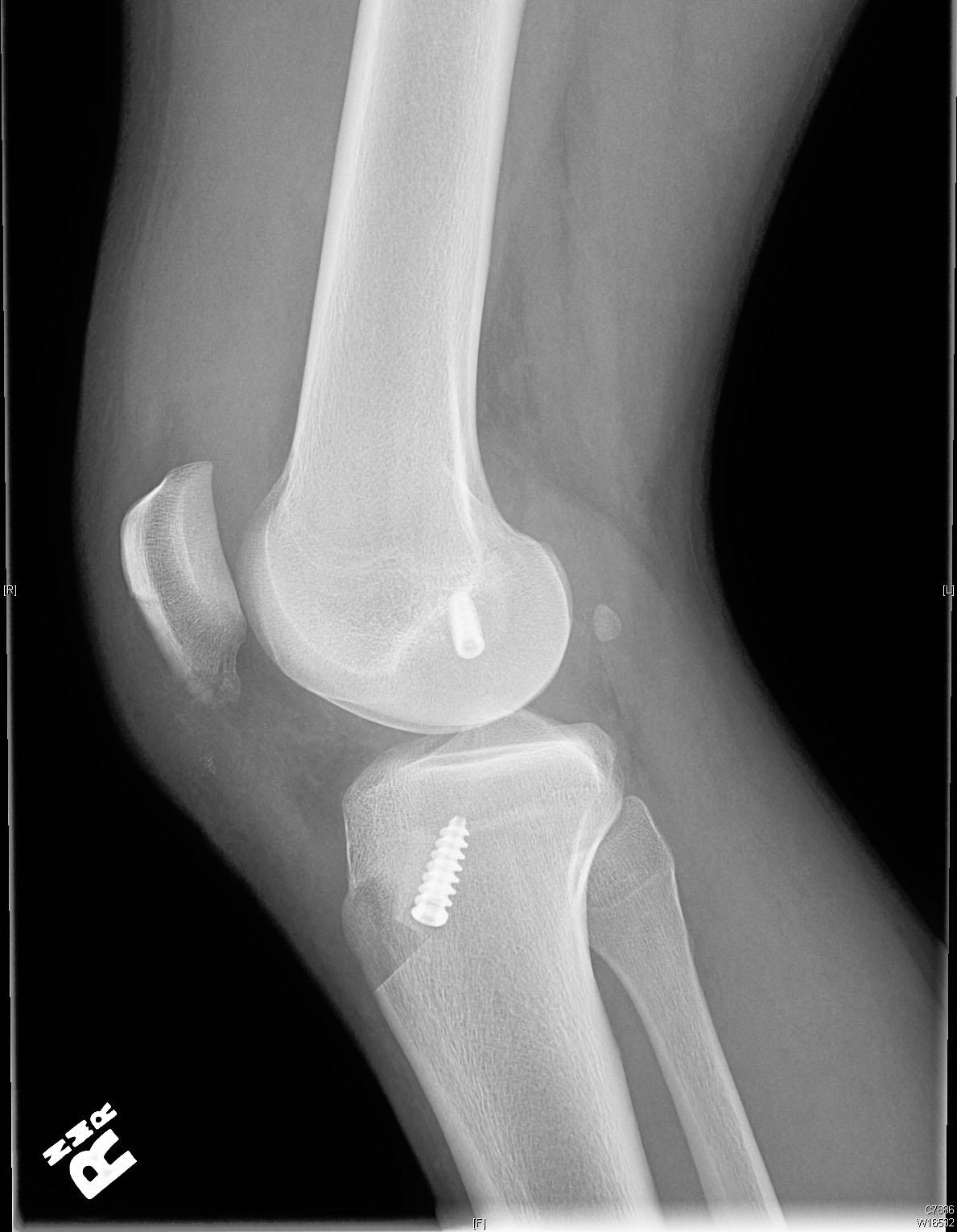
Nach 4 Monaten nach der Operation hat unser Patient einen schmerzfreien Bewegungsumfang von 0 bis 130 Grad Kniebeugung mit einem Lachman-Test Grad 1A, einer negativen Pivot-Verschiebung und keiner Varus- oder Valgus-Instabilität.
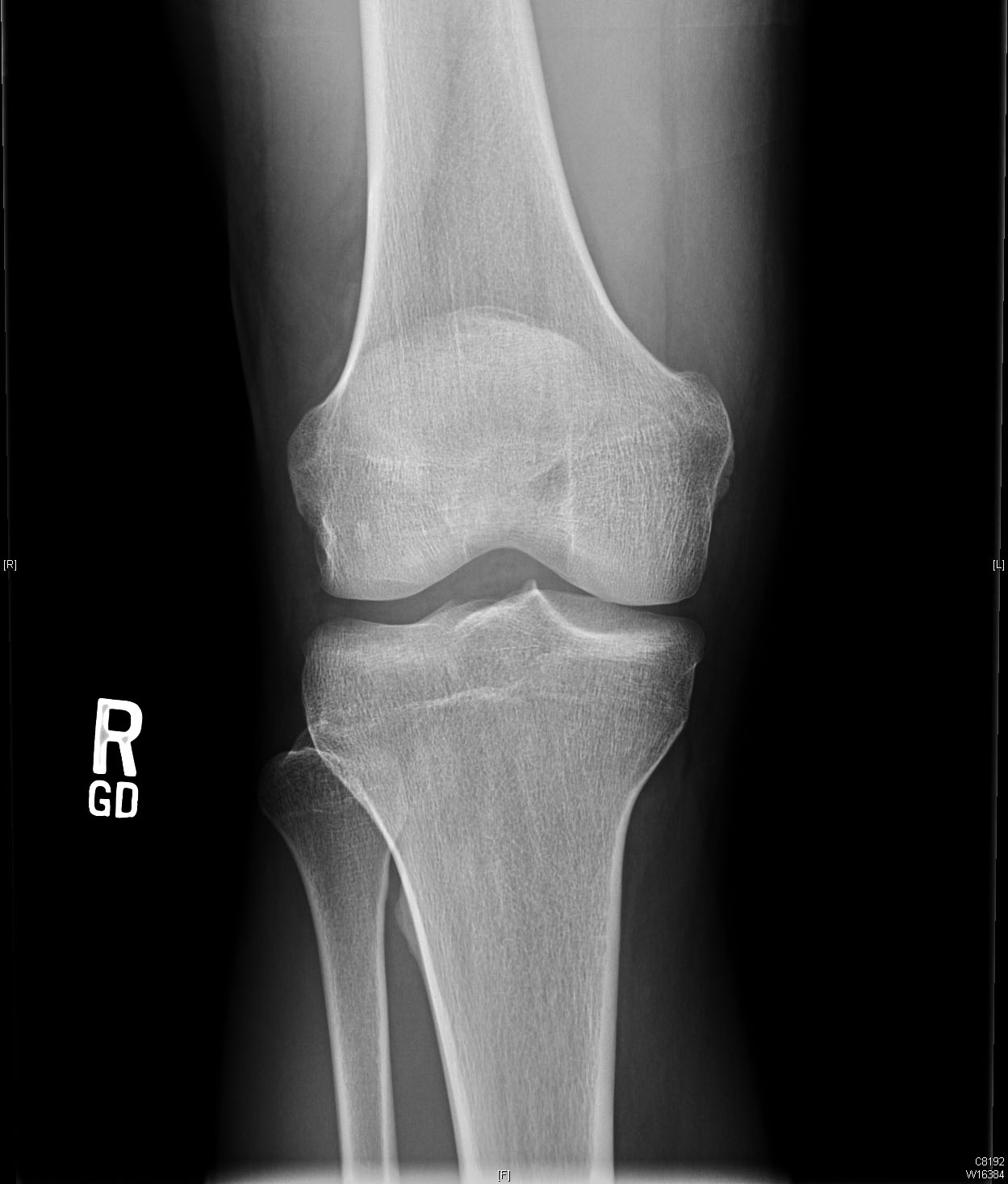
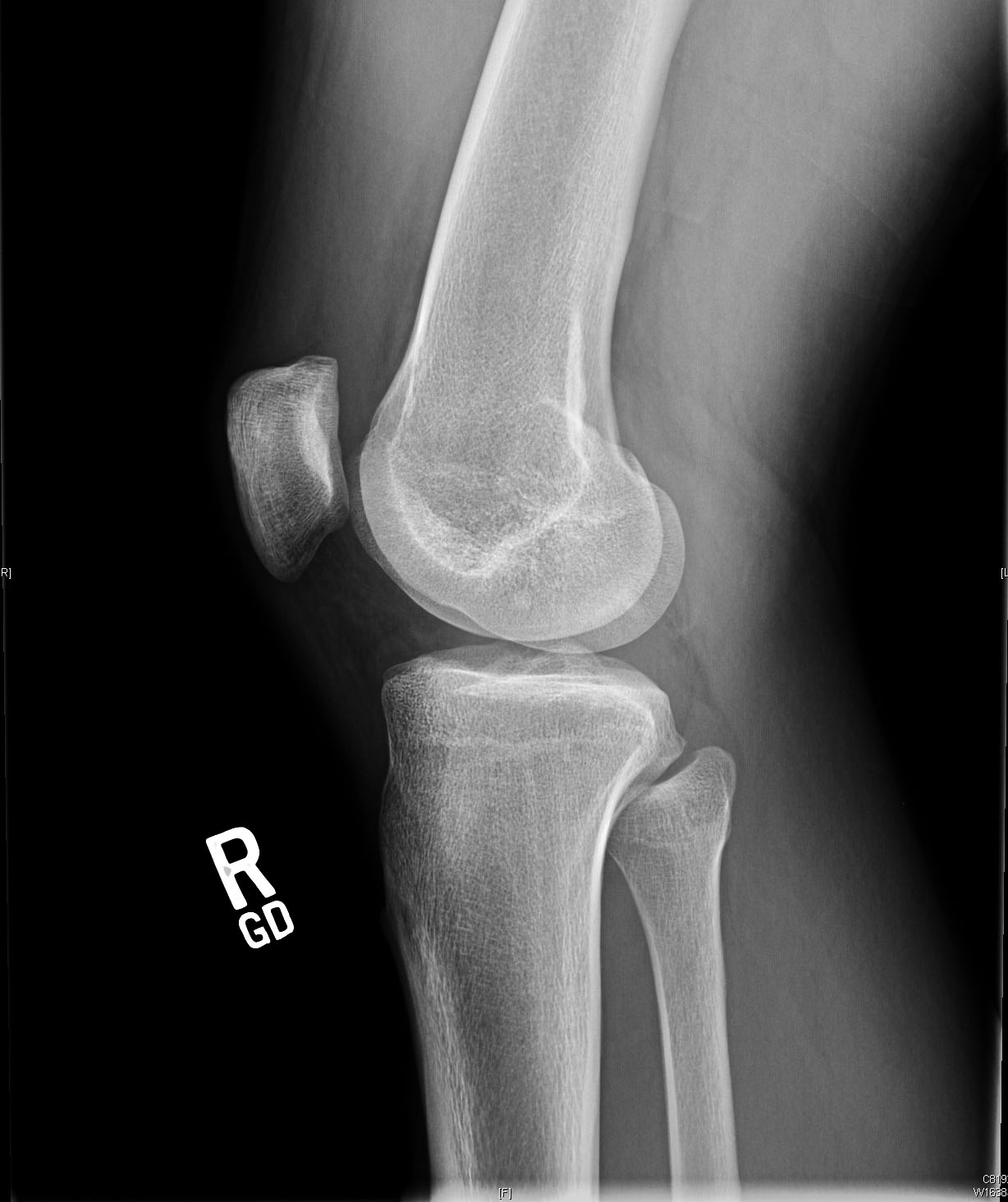
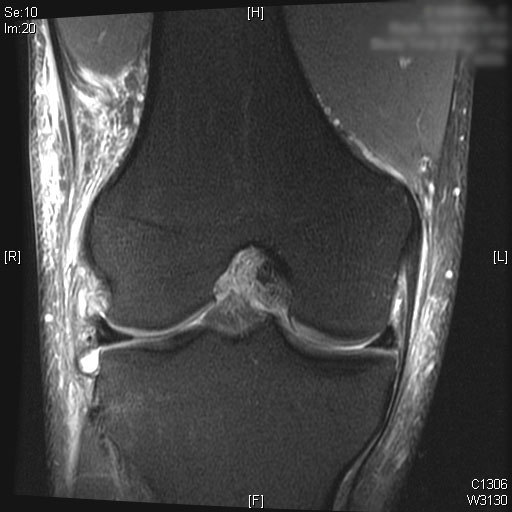
Präoperative Röntgenaufnahmen zeigen eine leichte vordere Translation der Tibia in Bezug auf den Femur auf dem lateralen Bild.
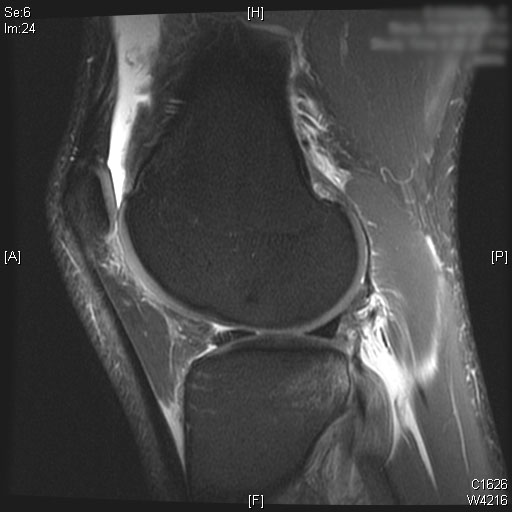
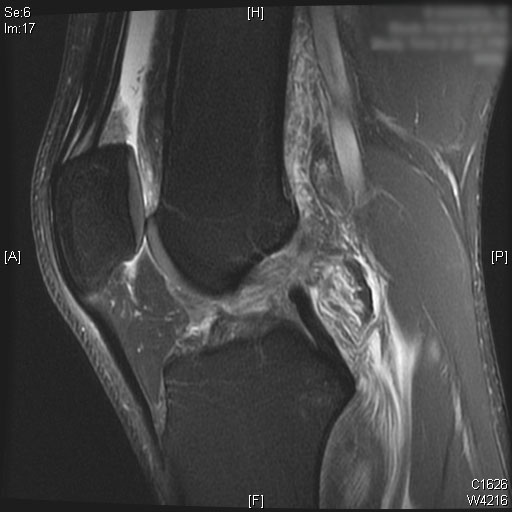
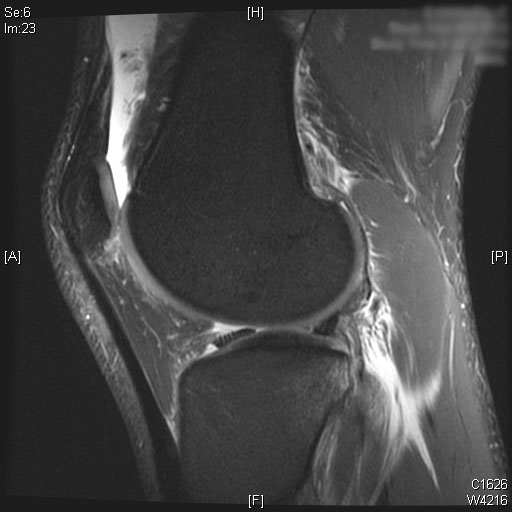
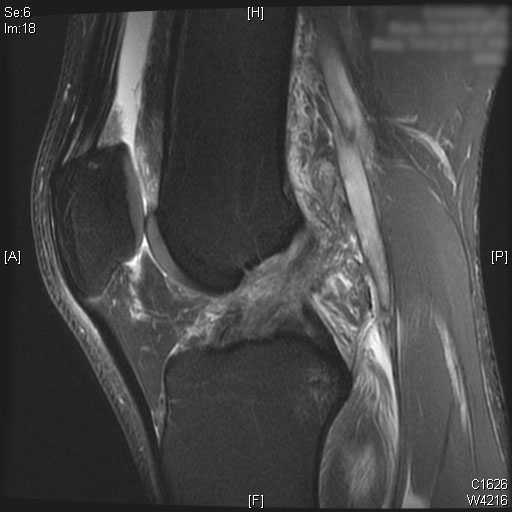
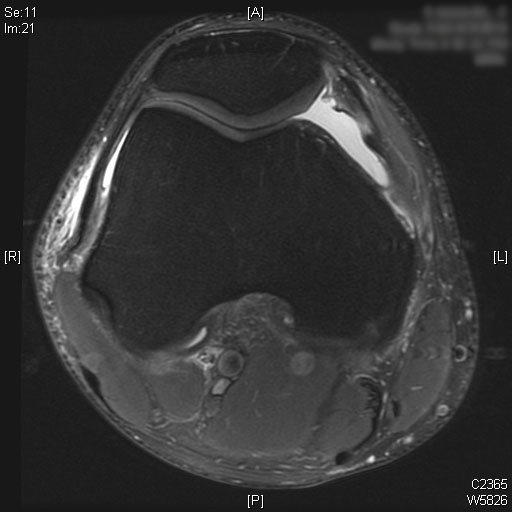
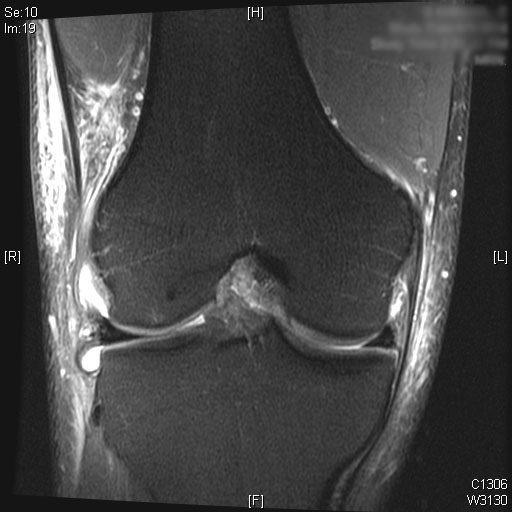
Eine vollständige ACL-Ruptur ist auf den sagittalen T2-MRT-Bildern zu sehen. Auch Knochenmarködeme sind im hinteren Drittel des lateralen Tibiaplateaus zu sehen. Knorpel am medialen und lateralen Femurkondylus allein mit der Patella bleibt erhalten. Ein moderater Gelenkerguss wird auf den T2-MRT-Bildern visualisiert.
Die ACL-Rekonstruktion für ACL-Rupturen ist mit einer hohen Wiedereinstiegsrate in die sportliche Leistung und verbesserten funktionellen Kniewerten verbunden. 9 Bei Patienten, die zum Sport zurückkehren möchten, hat sich gezeigt, dass die Rekonstruktion der ACL die Rate weiterer osteochondraler und Meniskusverletzungen reduziert. 5, 6
Die Platzierung des Femurtunnels war ein Thema der Debatte mit vielen veröffentlichten Studien. Neuere Literatur legt nahe, dass ein niedrigerer Seitentunnel in der 10:30- oder 1:30-Position die Position und Funktion der natürlichen ACL, insbesondere die Rotationsstabilität, genauer nachbildet. Diese anatomische Oberschenkeltunnelposition kann mit Hilfe eines anteromedialen Portals und gerader Reibahlen, flexibler Reibahlen und sogar der transtibialen Technik mit Hyperflexion des Knies erreicht werden. 10 In der Vergangenheit wurden traditionelle transtibiale ACL-Rekonstruktionstechniken, die zu einem vertikalen ACL-Transplantat führten, mit einer verbesserten Kniestabilität in der vorderen bis zur hinteren Ebene, jedoch mit einer anhaltenden Rotationsinstabilität und einer positiven Pivot-Verschiebung in Verbindung gebracht. 8, 11 Einwohner Biomechanisch wird die Doppelbündel-ACL-Rekonstruktion, bei der sowohl die anteromedialen als auch die posterolateralen Bündel rekonstruiert werden, die natürliche ACL-Funktion am ehesten reproduzieren. Adachi et al. konnten jedoch keinen klinischen Unterschied zwischen einer Einzelbündel- und einer Doppelbündeltechnik in einer prospektiven randomisierten kontrollierten Studie mit 108 Patienten zeigen. 12 Bis ein klarer klinischer Nutzen für die anatomische Doppelbündel-ACL-Rekonstruktion nachgewiesen ist, bevorzugen wir eine anatomische Einzelbündeltechnik, die durch die Verwendung eines anteromedialen Portals und flexibler Reibahlen für das Bohren von Oberschenkeltunneln erreicht wird.
Altentorn-Geli et al. verglichen die klinischen Ergebnisdaten von Patienten nach ACL-Rekonstruktion unter Verwendung einer transtibialen (TT) Technik mit einer anteromedialen (AM) Technik. Die Autoren berichteten von einer signifikant schnelleren Genesungszeit nach der Operation, dem Gehen ohne Krücken und der Rückkehr zum normalen Leben mit der AM-Technik. Darüber hinaus hatten die Patienten in der AM ACL-Rekonstruktionsgruppe im Vergleich zur TT-Gruppe eine signifikant bessere Kniestabilität (KT-1000, Pivot-Shift-Test, Lachman-Test und IKDC-Scores). Koutras et al. zeigten auch bessere Lysholm-Kniewerte und -leistungen bei Patienten nach AM-ACL-Rekonstruktion im Vergleich zu einer TT-Technik mit kurzfristiger Nachbeobachtung. 13 Darüber hinaus berichteten Mardani-Kivi et al. auch über eine signifikant schnellere Rückkehr zur Aktivität, einen besseren Bewegungsumfang und eine höhere Patientenzufriedenheit in der AM ACL-Rekonstruktionsgruppe. Er zeigte jedoch keinen Unterschied in den Lachman-Tests oder der Kniestabilität. 14
Darüber hinaus wurde gezeigt, dass die Verwendung eines Autotransplantatkonstrukts bei jungen aktiven Athleten im Vergleich zu Allotransplantaten eine verringerte Rate von Wiederholungsbrüchen aufweist. 7 Wir reservieren Allotransplantate für ältere (> 40 Jahre), Patienten mit geringer Nachfrage oder für Revisionsfälle, in denen die Auswahl an Autotransplantaten eingeschränkt sein kann. Patellasehnentransplantate haben im Vergleich zu Oberschenkeltransplantaten eine geringere Laxheit (KT-1000) und einige Studien haben auch niedrigere Ausfallraten gezeigt. 15 BTB-Transplantate sind jedoch mit etwas höheren Raten von vorderen Knieschmerzen verbunden.
- Erhalten Sie eine Anamnese, einschließlich des Verletzungsmechanismus, früherer Verletzungen, Sportart und Aktivitätsniveau
- Wann und wie kam es zu der Verletzung? Was war der Mechanismus?
- Welche Symptome treten derzeit auf? Gibt es Schmerzen oder Instabilität? Welche Einschränkungen in der Aktivität sind durch Verletzungen aufgetreten?
- Welche früheren Behandlungen hat der Patient ausprobiert (Physiotherapie, Aktivitätsmodifikation, Medikamente)?
- Untersuchen Sie das Knie visuell auf Erguss, Ekchymose und den Zustand der Haut.
- Abtasten Sie vorsichtig das Kniegelenk. Die Zärtlichkeit der Gelenklinie kann auf eine Meniskusverletzung hinweisen. Jeder Defekt der Streckmechanismen oder der Streckverzögerung kann auf eine Verletzung des Streckmechanismus hinweisen.
- Bewerten Sie den aktiven und passiven Bewegungsumfang des Knies. Jeder Verlust der passiven Verlängerung kann auf einen verschobenen Eimergriff-Meniskusriss oder eine Arthrofibrose zurückzuführen sein. Der Verlust der Flexion kann durch einen signifikanten Knieerguss verursacht werden.
- Das Knie sollte mit einer Varus- und Valguskraft bei 0 und 30 Grad Beugung belastet werden, um Kollateralbandverletzungen zu erkennen. Jede Instabilität bei 0 Grad korreliert mit einer Kollateralbandverletzung mit Ruptur eines oder beider Kreuzbänder.
- Verletzungen des hinteren Kreuzbandes und der hinteren Ecke sollten mit dem hinteren Schubladentest bzw. dem externen Drehradtest in Bauchlage getestet werden.
- Die Patellainstabilität kann auch mit einem Untersuchungstest beurteilt werden, indem eine seitlich direkte Kraft auf die Patella mit dem Bein in 20 bis 30 Grad Flexion ausgeübt wird. In dieser Position wird die Patella in die Trochlea-Rille eingebunden.
- Tests auf Ruptur des vorderen Kreuzbandes (ACL)
- Der Lachman-Test wird durchgeführt, wobei das Knie um 20 bis 30 Grad gebeugt ist, wobei eine Hand den Femur stabilisiert. Die andere Hand wird dann verwendet, um aus einer neutralen Ausgangsposition eine vordere Kraft auf die Tibia auszuüben. Laxheit wird mit der kontralateralen Seite verglichen. Der Test kann nach dem Grad der vorderen Verschiebung bewertet werden. 1 Grad 1 ist bis zu 5 mm Unterschied, Grad 2 ist 5 bis 10 mm und Grad 3 ist > 10 mm vorderer Verschiebung. Der Buchstabe "A" wird nach der Note angewendet, wenn ein fester Endpunkt mit vorderer Übersetzung vorhanden ist, während der Buchstabe "B" angewendet wird, wenn es keinen festen Endpunkt gibt.
- Der Pivot-Shift-Test kann verwendet werden, um den Grad der Rotationsfunktionsstörung des Knies zu beurteilen. Es ist schwierig, klinisch durchzuführen, ist aber während der Untersuchung unter Narkose sehr empfindlich. 2, 3 Bei der Patientensupine wird das betroffene Bein leicht entführt, um das iliotibiale Band zu entspannen. Dann wird eine innere Rotation und Valguskraft angewendet, während der Untersucher das Knie passiv beugt. Bei einem ACL-defizienten Patienten wird typischerweise eine positive Pivot-Verschiebung von 20 bis 40 Grad Flexion festgestellt, wenn die vordere subluxierte Tibia durch das iliotibiale Band reduziert wird.
- Im ACL-defizitären Knie subluxiert das Knie anterior zwischen 20 und 40 Grad Flexion. Ein positiver Pivot-Shift-Test wird typischerweise zwischen 20 und 40 Grad Flexion nachgewiesen, wenn die vordere subluxierte Tibia durch das iliotibiale Band reduziert wird.
Die Ergebnisse für die ACL-Rekonstruktion sind mit Erfolgsraten von bis zu 95% günstig. In einer retrospektiven Überprüfung von 97 Patienten durch Bach et al. hatten 70% der Patienten weniger als 3 mm auf KT-1000 Arthrometer-Tests. Die gleiche Gruppe berichtete auch über signifikante Verbesserungen des Teneger-Aktivitätsniveaus, einen mittleren Lysholm-Score von 87 und gute bis ausgezeichnete modifizierte Hospital for Special Surgery-Scores für 82% der Patienten. 13 Eine Überprüfung der neueren Literatur durch Chalmers von Studien mit mehr als 10 Jahren Follow-up verglich Kohorten von 685 Patienten, die nonoperativ behandelt wurden, und 1585 Patienten, die mit ACL-Rekonstruktion behandelt wurden. Die operative Gruppe hatte signifikant verbesserte Aktivitätsniveaus gemäß dem Tegner-Score, weniger nachfolgende Meniskusverletzungen und deutlich weniger zusätzliche Knieoperationen. Sie identifizierten jedoch keinen Unterschied im Lysholm-Score, im IKDC-Score oder in der Entwicklung von röntgennachweisbarer Osteoarthritis. 14
Bei aktiven Patenten mit einem ACL-Riss kann eine frühe ACL-Rekonstruktion kostengünstiger sein als eine verzögerte Behandlung nach der Physiotherapie. Mather et al. verwendeten die Datenbank des Multicenter Orthopaedic Outcomes Network (MOON), um zu zeigen, dass eine frühe ACL-Rekonstruktion bei verbesserten, qualitätsbereinigten Lebensjahren, die zu niedrigeren Kosten gewonnen wurden, effektiver war als die optionale verzögerte Rekonstruktion nach einer Rehabilitationsphase. 15
Mit der steigenden Zahl junger gefährdeter Athleten wendet sich die zukünftige Forschung der Verletzungsprävention zu. Mehrere neuere Studien haben die Fähigkeit der Verletzungsprävention und des neuromuskulären Trainings festgestellt, die Häufigkeit von ACL-Rupturen zu reduzieren. Kosten-Wirksamkeits-Studien Sadoghi et al. und Swart et al. zeigten, dass universelles neuromuskuläres Training die kostengünstigste Methode zur ACL-Verletzungsprävention ist. 16, 17
Der Autor hat keine finanzielle Beziehung zu einem der in diesem Artikel genannten Unternehmen.
Der Patient, auf den in diesem Videoartikel Bezug genommen wird, hat seine Einverständniserklärung gegeben, gefilmt zu werden, und ist sich bewusst, dass Informationen und Bilder online veröffentlicht werden.
References
- Torg JS, Conrad W, Kalen V. Klinische Diagnose einer Instabilität des vorderen Kreuzbandes beim Sportler. Am J Sports Med. 1976; 4(2):84-93. doi:10.1177%2F036354657600400206.
- Fetto JF, Marshall JL. Verletzung des vorderen Kreuzbandes, die das Pivot-Shift-Zeichen hervorruft. J Knochengelenkschirurgie Am. 1979; 61(5):710-714. doi:10.2106/00004623-197961050-00010.
- Bach BR Jr., Warren RF, Wickiewicz TL. Das Pivot-Shift-Phänomen: Ergebnisse und Beschreibung eines modifizierten klinischen Tests zur Insuffizienz des vorderen Kreuzbandes. Am J Sports Med. 1988; 16(6):571-576. doi:10.1177%2F036354658801600603.
- Yoon KH, Yoo JH, Kim KI. Knochenprellung und damit verbundene Meniskus- und mediale Kollateralbandverletzung bei Patienten mit Ruptur des vorderen Kreuzbandes. J Knochengelenkschirurgie Am. 2011; 93(16):1510-1518. doi:10.2106/JBJS.J.01320.
- Fithian DC, Paxton EW, Stone ML, et al. Prospektive Studie eines Behandlungsalgorithmus für die Behandlung des durch das vorderes Kreuzband verletzten Knies. Am J Sports Med. 2005; 33(3):335-346. doi:10.1177/0363546504269590.
- Daniel DM, Stone ML, Dobson BE, Fithian DC, Rossman DJ, Kaufman KR. Schicksal des ACL-verletzten Patienten: eine prospektive Ergebnisstudie. Am J Sports Med. 1994; 22(5):632-644. doi:10.1177%2F036354659402200511.
- Pallis M, Svoboda SJ, Cameron KL, Owens BD. Überlebensvergleich von Allotransplantat- und Autotransplantatrekonstruktion des vorderen Kreuzbandes an der Militärakademie der Vereinigten Staaten. Am J Sports Med. 2012; 40(6):1242-1246. doi:10.1177/0363546512443945.
- Spindler KP, Huston LJ, Wright RW, et al. Die Prognose und Prädiktoren der Sportfunktion und -aktivität mindestens 6 Jahre nach der Rekonstruktion des vorderen Kreuzbandes: eine Studie der Bevölkerungskohorte. Am J Sports Med. 2011; 39(2):348-359. doi:10.1177/0363546510383481.
- Loh JC, Fukuda Y, Tsuda E, Steadman RJ, Fu FH, Woo SL. Kniestabilität und Transplantatfunktion nach Rekonstruktion des vorderen Kreuzbandes: Vergleich zwischen der Platzierung des Femurtunnels um 11 Uhr und 10 Uhr. Arthroskopie. 2003; 19(3):297-304. doi:10.1053/jars.2003.50084.
- Woo SL, Kanamori A, Zeminski J, Yagi M, Papageorgiou C, Fu FH. Die Wirksamkeit der Rekonstruktion des vorderen Kreuzbandes mit Kniesehnen und Patellasehne: eine Leichenstudie, in der die vorderen Tibia- und Rotationsbelastungen verglichen wurden. J Knochengelenkschirurgie Am. 2002; 84(6):907-914. doi:10.2106/00004623-200206000-00003.
- Musahl V, Plakseychuk A, VanScyoc A, et al. Unterschiedliche Femurtunnel zwischen dem anatomischen Fußabdruck und den isometrischen Positionen: Einfluss auf die Kinematik des vorderen Kreuzband-rekonstruierten Knies. Am J Sports Med. 2005; 33(5):712-718. doi:10.1177/0363546504271747.
- Adachi N, Ochi M, Uchio Y, Iwasa J, Kuriwaka M, Ito Y. Rekonstruktion des vorderen Kreuzbandes. Einzel- versus Doppelbündel mehrsträngige Kniesehnensehnen. J Knochengelenkschirurgie Br. 2004; 86(4):515-520. doi:10.1302/0301-620X.86B4.14856.
- Bach BR Jr., Tradonsky S., Bojchuk J., Levy ME, Bush-Joseph CA., Khan NH. Arthroskopisch assistierte Rekonstruktion des vorderen Kreuzbandes mittels Patellasehnen-Autotransplantat. Am J Sports Med. 1998; 26(1):20-29. doi:10.1177/03635465980260012101.
- Chalmers PN, Mall NA, Moric M, et al. Verändert die ACL-Rekonstruktion den natürlichen Verlauf?: Eine systematische Literaturrecherche zu Langzeitergebnissen. JBJS. 2014; 96(4):292-300. doi:10.2106/JBJS.L.01713
- Mather III RC, Hettrich CM, Dunn WR, et al. Kosten-Nutzen-Analyse der frühen Rekonstruktion im Vergleich zur Rehabilitation und verzögerten Rekonstruktion bei Rissen des vorderen Kreuzbandes. Am J Sports Med. 2014; 42(7):1583-91. doi.org/10.1177/0363546514530866
- Sadoghi P, von Keudell A, Vavken P. Wirksamkeit von Trainingsprogrammen zur Prävention von Verletzungen des vorderen Kreuzbandes. J Knochengelenkschirurgie Am. 2012; 94(9):769-776. doi:10.2106/JBJS.K.00467
- Swart E, Redler L, Fabricant PD, Mandelbaum BR, Ahmad CS, Wang YC. Präventions- und Screening-Programme für Verletzungen des vorderen Kreuzbandes bei jungen Sportlern: eine Kosten-Nutzen-Analyse. J Knochengelenkschirurgie Am. 2014; 96(9):705-711. doi:10.2106/JBJS.M.00560.
Cite this article
Li X, Orvets ND. Arthroskopische ACL-Rekonstruktion mit Knochenpatellaknochentransplantat mittels anteromedialer Technik. J Med Einblick. 2016;2016(45). doi:10.24296/jomi/45.