O uso de uma haste intramedular magnética para o tratamento de uma pseudoartrose sintomática após osteotomia de encurtamento para tratar a discrepância no comprimento da perna
Main Text
Table of Contents
Apresentamos o caso de uma mulher de 31 anos com história de artrite reumatoide juvenil e uveíte que se apresentou ao nosso departamento com discrepância no comprimento da perna e lombalgia refratária ao tratamento conservador. Ela foi submetida a uma osteotomia de encurtamento no fêmur esquerdo ao redor de uma haste intramedular que passou para pseudoartrose. Ela foi submetida a troca de haste com haste intramedular magnética com retirada de enxerto ósseo autólogo de suas fresagens femorais afetadas. A haste intramedular magnética foi estendida 2 cm antes da inserção e, em seguida, implantada da maneira usual com compressão imediata na sala de cirurgia. No pós-operatório, a paciente foi submetida a um programa compressivo com haste magnética e passou a cicatrizar o local da osteotomia.
Pseudartrose; discrepância no comprimento dos membros; alongamento de membros.
A discrepância no comprimento dos membros (LLD) é comum, com estimativas de prevalência variando de 40 a 90% da população. 1,2 O tratamento não cirúrgico é indicado para pacientes com LLD de 0–2 cm, enquanto aqueles com discrepâncias maiores ou sintomas contínuos após o tratamento conservador podem se beneficiar da intervenção cirúrgica. 3,4 A cirurgia pode consistir em encurtamento ou alongamento e pode ser estabilizada com implante intramedular ou fixação extramedular. Além disso, dispositivos magnéticos foram introduzidos tanto para o transporte ósseo no salvamento de membros quanto para o LLD em populações pediátricas e adultas. 5 Existe um risco de complicações com intervenção cirúrgica de até 34% em pacientes submetidos ao procedimento de encurtamento por pseudoartrose ou consolidação viciosa. 6 A paciente sob nossos cuidados foi submetida a uma osteotomia de encurtamento inicial em torno de um implante intramedular estático que corrigiu sua LLD, mas passou para uma pseudoartrose dolorosa. Após discussão com a paciente, o plano era trocar a haste por um implante intramedular magnético e enxerto ósseo autólogo local para curar sua pseudoartrose.
Nossa paciente era uma mulher de 31 anos com história de artrite reumatoide juvenil (ARJ) com uveíte que apresentava um LLD de 17 mm (esquerda mais longa que direita) focada no fêmur causando dor lombar. Ela teve um procedimento de parada de crescimento realizado no joelho esquerdo quando criança e continuou a ter sintomas relacionados ao seu LLD. Ela havia feito fisioterapia e recebeu duas injeções na articulação SI com corticosteróide e anestésico local, que não proporcionaram alívio duradouro. Ela foi avaliada no consultório e os filmes em pé confirmaram seu LLD. Ela recebeu um elevador de sapato e testou isso por 7 semanas. No entanto, ela não conseguiu encaixar o elevador de sapatos em seu calçado típico e não queria usar um elevador de sapatos externo e estava interessada em cirurgia. Ela consultou seu reumatologista enquanto tomava infusão de infliximabe a cada 6 semanas para sua ARJ e concordou em interromper a medicação no período perioperatório. No pré-operatório, seu IMC era de 33,7, ela era uma Sociedade Americana de Anestesiologista (ASA) escore III e não era fumante. O risco de pseudoartrose dada à imunoterapia foi discutido.
O paciente apresentou-se para tratamento cirúrgico com osteotomia de encurtamento do fêmur esquerdo ao redor de uma haste intramedular. Ela estava em decúbito dorsal em uma mesa de fratura para o procedimento e teve uma haste trocantérica de entrada 9x380 mm inserida da maneira usual. Após a inserção da haste, foi feita uma abordagem subvasto do fêmur com uma osteotomia de 18 mm concluída com uma broca 2,5 para orifícios piloto e uma serra sagital para completar a osteotomia. O eletrocautério foi usado para marcar a versão no fêmur antes de completar a osteotomia. Dois parafusos foram fixados proximalmente, um parafuso de reconhecimento no colo do fêmur e outro no trocânter menor. Dois parafusos, um estático e um dinâmico, foram colocados nos intertravamentos distais. Sua ferida foi fechada em camadas com 1 g de pó de vancomicina colocado profundamente. Sua perda sanguínea estimada (EBL) foi de 100 ml e o tempo operatório foi de 238 minutos. No pós-operatório, ela estava com peso tolerado e recebeu alta para casa no 4º dia de pós-operatório.
Em sua primeira consulta pós-operatória, 3 semanas depois, suas feridas estavam cicatrizando bem. Infelizmente, ela desenvolveu feridas de pressão labial depois de estar na mesa de fraturas, que foram tratadas de forma conservadora pela ginecologia. O plano naquela época era manter sua infusão de infliximabe por um total de 7 a 9 semanas de pós-operatório; no entanto, ela teve um surto de uveíte e precisou retomar suas infusões mais cedo. Em seu próximo acompanhamento 3 meses após a cirurgia, os filmes em pé confirmaram que sua inclinação pélvica e LLD haviam sido resolvidas; no entanto, ela ainda estava andando com um andador e não conseguiu desmamar para uma muleta secundária à dor. Ela foi vista novamente 5 meses após a cirurgia com preocupação de uma pseudoartrose, foi encorajada a continuar um programa de exercícios em casa e recebeu um estimulador ósseo. Os laboratórios não sindicalizados naquela época eram notáveis por WBC 6.7, ESR 6, 25 (OH) Vitamina D de 23, TSH 0.96, PTH 34, Albumina 4.1. Infelizmente, aos 6 meses ela ainda apresentava dor e não cicatrizava mais e foi indicada para troca de haste com enxerto ósseo autólogo.
Ela foi levada de volta à sala de cirurgia 9,5 meses após seu procedimento de índice para remoção de hardware e troca de pregos. Ela foi colocada em decúbito lateral com um posicionador de saco de feijão. Seu hardware foi removido usando suas incisões anteriores. O local da osteotomia foi revisado com uma broca de 3,5 fazendo um único orifício lateral com vários orifícios mediais para facilitar a retenção do enxerto ósseo autólogo. O fêmur foi fresado até 14 mm, e enxerto ósseo autólogo foi visto depositando-se no lado medial fluoroscopicamente e colocado no lado lateral do fêmur. A osteotomia foi concluída com um osteótomo. Uma haste magnética NuVasive Precice foi usada após ser estendida 2 cm na mesa traseira antes da inserção. Uma vez que a haste estava no lugar, a decorticação de Judet foi realizada no fêmur lateral e as fresagens foram depositadas lateralmente. A ferida foi fechada em camadas e curativos estéreis colocados. O tempo operatório foi de 233 minutos e o EBL foi de 500 cc. O paciente foi tocado em sustentação de peso no pós-operatório e recebeu alta no 2º dia de pós-operatório.
A paciente foi atendida duas semanas após a cirurgia e suas incisões estavam cicatrizando, ela teve um encurtamento no consultório e manteve o suporte de peso de touchdown. Isso foi repetido por duas semanas, e ela recebeu suporte de peso conforme tolerado na semana 6 de pós-operatório. Seus imunossupressores foram retomados 4 meses após a cirurgia, uma vez que o calo de ponte foi visto. Aos 6 meses de pós-operatório, o local da osteotomia havia cicatrizado, ela teve melhora na dor e na marcha e foi encaminhada para a coluna por dor lombar persistente. Em seu acompanhamento mais recente, 9 meses após a cirurgia, ela havia desmamado os auxiliares ambulatoriais por curtas distâncias, sua dor nas costas e nas pernas havia melhorado e ela estava considerando a remoção eletiva do hardware.
No exame físico, o paciente apresentava boa aparência, com dor nas articulações SI bilateralmente e um LLD de 17 mm (esquerda mais longa que direita) confirmado no teste de bloco e filmes em pé. Não havia alterações cutâneas na perna esquerda e ela estava neurovascularmente intacta distalmente.
Os resultados de imagem para este paciente podem ser vistos nas Figuras 1–3.
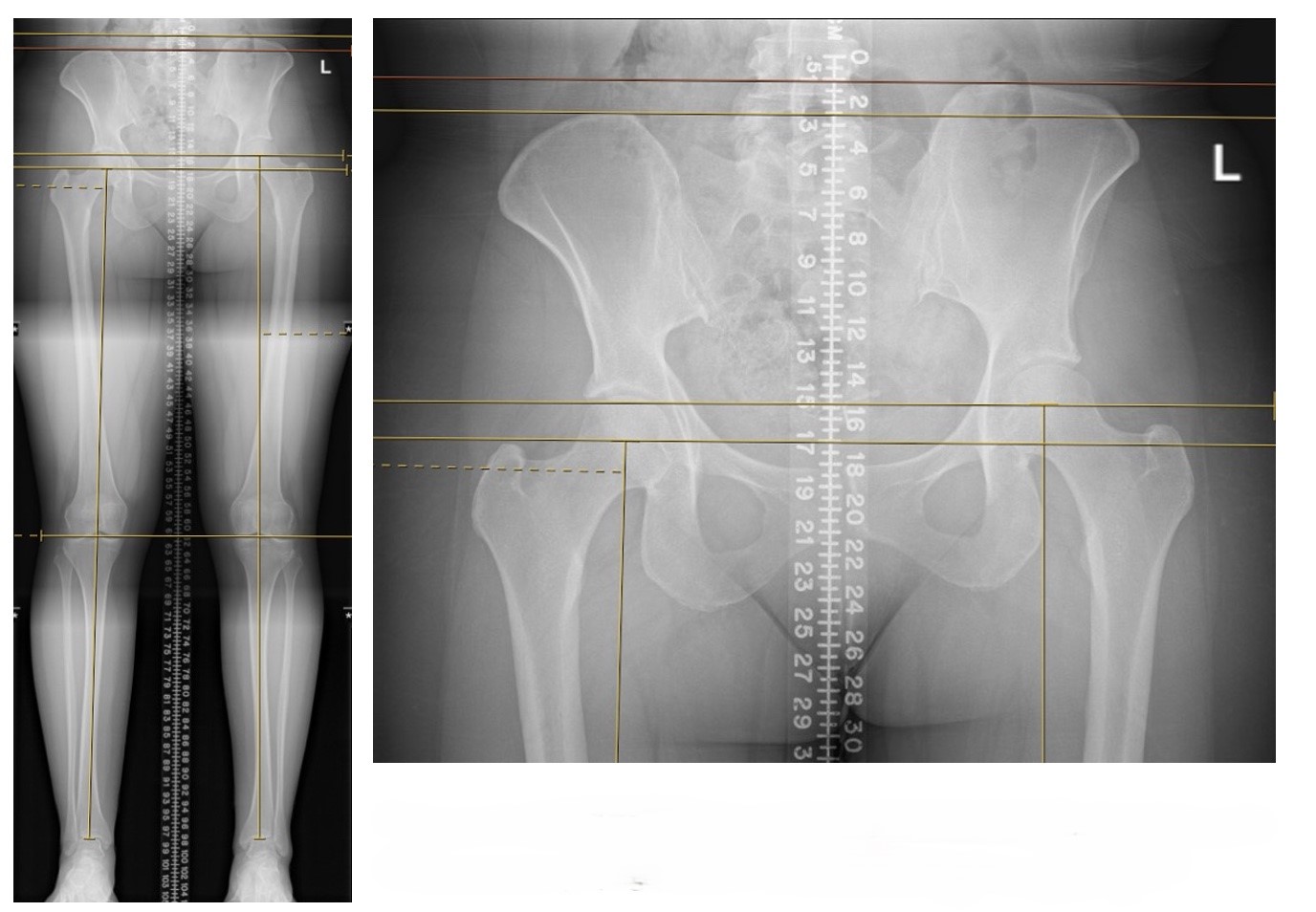
Figura 1. Imagens de apresentação com discrepância de 17 mm no comprimento da perna (direita mais curta que a esquerda), do fêmur.
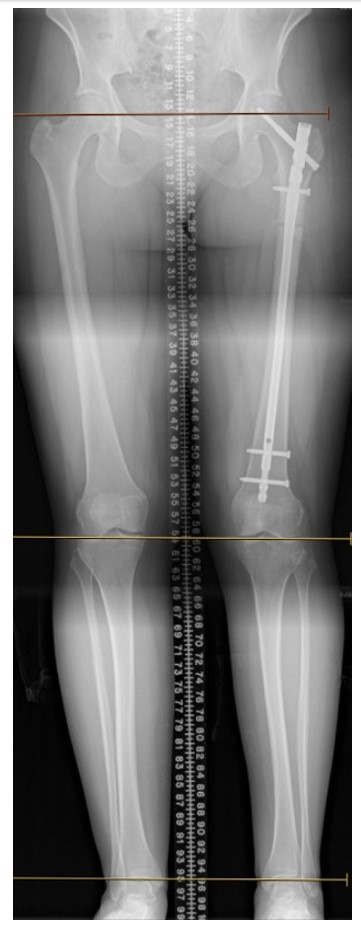
Figura 2. Radiografias em pé pós-operatórias de três meses com correção da discrepância no comprimento da perna, mas dor persistente, necessitando de andador para deambulação.
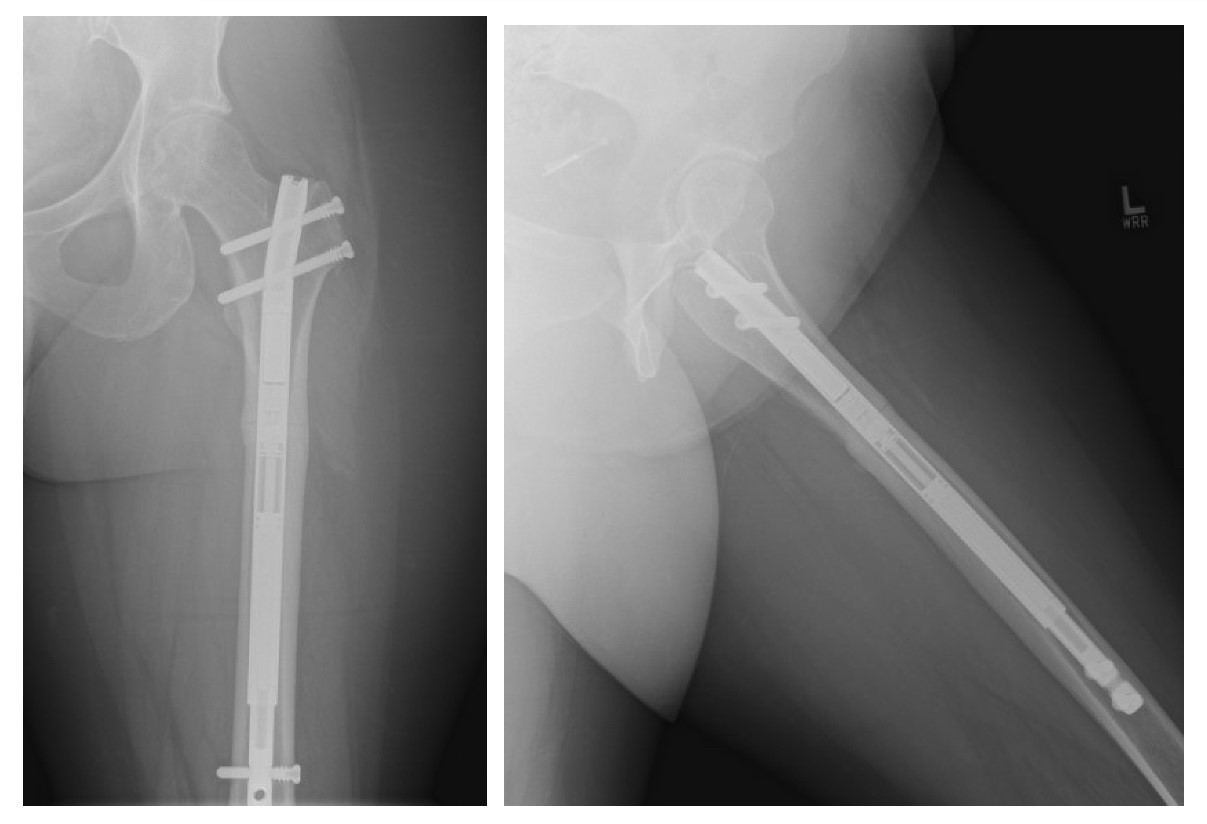
Figura 3. Acompanhamento mais recente, 9 meses após a cirurgia. Capaz de caminhar distâncias curtas sem dispositivos auxiliares e considerando a remoção do implante após 1 ano.
A LLD é um problema comum, com um estudo de Gordon et al sugerindo que apenas 10% dos 573 pacientes estudados tinham comprimentos de perna exatamente iguais, enquanto um artigo de Gurney et al. citou uma prevalência de 40-70% de LLD na população dos EUA. 1,2 Especificamente para a população de pacientes com ARJ, um artigo histórico de Simon et al. citou que de 51 pacientes com acompanhamento por mais de 4 anos em 1981 todos tinham um LLD mensurável, com 70% tendo um LLD acima de 1,5 cm.7 Estudos anteriores sugeriram que um LLD acima de 2 cm pode estar associado ao quadril, osteoartrite do joelho e da coluna, e isso tem sido usado como indicação para cirurgia. 1,8
O tratamento de primeira linha para LLD é o manejo não cirúrgico, pois diferenças de até 2 cm são geralmente aceitas como bem toleradas sem intervenção. Estes podem ser gerenciados com elevadores de sapatos que podem ser inseridos em calçados comuns ou na forma de sapatos personalizados com altura embutida. O tratamento cirúrgico no paciente adulto com fises fechadas envolve uma osteotomia de encurtamento ou um alongamento ou transporte ósseo. O encurtamento pode ser buscado para LLD relativamente pequeno, enquanto para diferenças maiores, como após trauma ou infecção, o alongamento pode ser preferido. 4 As osteotomias de encurtamento podem ser feitas sobre um dispositivo intramedular ou podem ser realizadas com estabilização usando osteossíntese com placa. O alongamento pode ser feito sobre hastes intramedulares padrão, hastes magnéticas ou fixadores em anel.
O objetivo do tratamento é reduzir a dor e melhorar a função a curto prazo e, possivelmente, prevenir sequelas adicionais de alterações degenerativas do quadril, joelho ou coluna vertebral a longo prazo.
Pacientes que apresentam DLI sintomática, seja após condições adquiridas congênitas ou pediátricas como em nosso paciente, ou após trauma ou infecção, podem ser indicados para correção cirúrgica da DLI.
Apresentamos o caso de um paciente de 31 anos com história de ARJ que apresentava DLI de 17 mm (esquerda mais longa que direita), refratária ao tratamento não cirúrgico, incluindo fisioterapia e lifting de sapatos, e que procurou intervenção cirúrgica. Ela foi levada para a sala de cirurgia para uma osteotomia de encurtamento do fêmur esquerdo sobre uma haste de entrada trocantérica estática. Ela ficou em decúbito dorsal em uma mesa de fratura por um total de 238 minutos com EBL de 100 cc. Infelizmente, ela desenvolveu feridas de pressão labial desde o tempo na mesa de tração que foram tratadas de forma não cirúrgica. Ela precisou retornar à sala de cirurgia 9,5 meses após o procedimento índice devido a uma pseudoartrose dolorosa no local da osteotomia. Foi submetida a troca por haste com implante magnético que foi feita em decúbito lateral com tempo operatório de 233 minutos e EBL de 500 cc. Após um período de sustentação de peso por 6 semanas, ela foi transformada em sustentação de peso conforme tolerado e passou a curar sua pseudoartrose 6 meses após a pregagem de troca. Suas incisões cicatrizaram bem e sua dor melhorou em comparação com antes dos procedimentos, embora ela ainda tivesse algumas dores lombares sintomáticas.
Este caso demonstra alguns dos desafios do manejo da LLD em pacientes. Enquanto os pacientes com LLD de <2 cm podem ser tratados de forma não cirúrgica, os pacientes com discrepâncias de 4 a 6 cm podem ser tratados com procedimentos de encurtamento no membro mais longo, e os pacientes com mais de 6 cm de discrepância podem se beneficiar de uma combinação de alongamento do membro mais curto e/ou encurtamento do membro mais longo. 4 Enquanto os pacientes com fises abertas podem usar a parada do crescimento na fise para induzir o encurtamento relativo, os adultos com fises fechadas necessitam de uma osteotomia para encurtamento. 3 O uso de fixadores externos para alongar o osso por meio da distração osteogênica foi iniciado por Ilizarov, mas posteriormente os dispositivos intramedulares foram introduzidos como uma ferramenta para alongamento, com as vantagens de encurtar o tempo para alongamento, evitar infecções do trato do pino e manter o alinhamento angular e evitar fraturas após a remoção da armação. 9–11 Hastes motorizadas que são capazes de transportar osso sem o uso de fixadores externos têm sido utilizadas no alongamento de membros, com alguns resultados positivos, mas uma taxa de complicações não insignificante. 5,12–14
O manejo das pseudoartroses continua sendo um desafio na ortopedia, com o ensino tradicional dividindo as pseudoartroses em pseudoartroses atróficas consideradas um problema de biologia, pseudoartrose hipertrófica que se acredita ser devido à falta de estabilidade e pseudoartroses oligotróficas com características intermediárias. Nosso paciente apresentou uma pseudoartrose atrófica sem anormalidades laboratoriais óbvias. Um fator contribuinte possivelmente relacionado à pseudoartrose neste caso foi o uso de sua terapia imunológica. Embora os medicamentos DMARD, como o infliximabe, sejam recomendados para serem mantidos de 5 a 9 semanas antes da cirurgia em pacientes submetidos à artroplastia total da articulação primária, não existem diretrizes claras sobre o momento do uso desses medicamentos para alongar ou encurtar as osteotomias. 15 Enquanto o reumatologista da paciente estava envolvido na determinação de um momento apropriado para interromper sua terapia biológica, um surto de uveíte exigiu o reinício da terapia.
Sem fatores biológicos sistêmicos modificáveis, o tratamento cirúrgico foi planejado com troca de haste e compressão. Existem diferentes opções para o manejo da pseudoartrose no fêmur, desde a troca de pregas isoladas em comparação com a placa de compressão ou uma combinação das duas. 16–18 Recentemente, hastes acionadas motorizadas têm sido usadas para fornecer compressão dinâmica em um local de pseudoartrose, com altas taxas de consolidação, mas perfil de complicações não insignificante. 6,19 Este caso destaca um uso emergente de haste intramedular motorizada para o tratamento de pseudoartroses após cirurgia de alongamento de membros. Nossa paciente curou sua pseudoartrose, mas ainda apresentava dor lombar sintomática, destacando a importância de aconselhar os pacientes sobre os riscos e benefícios do tratamento cirúrgico versus não cirúrgico dessa condição comum. Mais pesquisas são necessárias para determinar melhor o algoritmo de tratamento ideal para esses pacientes, bem como o momento da terapia imunológica em pacientes em cirurgia de fratura ou pseudoartrose.
- Prego preciso, Nuvasive.
Nada a divulgar.
O paciente referido neste artigo em vídeo deu seu consentimento informado para ser filmado e está ciente de que informações e imagens serão publicadas online.
References
- Gordon JE, Davis LE. Discrepância no comprimento das pernas: a história natural (e o que realmente sabemos). J Pediatr Orthop. 2019; 39(6):S10-S13. DOI:10.1097/BPO.00000000000001396.
- Gurney B, Mermier C, Robergs R, Gibson A, Rivero D. Efeitos da discrepância no comprimento dos membros na economia da marcha e na atividade muscular dos membros inferiores em adultos mais velhos. J Bone Jt Surg. 2001; 83(6):907-915. DOI:10.2106/00004623-200106000-00013.
- Hubbard EW, Liu RW, Iobst CA. Compreendendo o crescimento esquelético e prevendo a desigualdade no comprimento dos membros em pacientes pediátricos. J Am Acad Orthop Surg. 2019; 27(9):312-319. DOI:10.5435/JAAOS-D-18-00143.
- Stanitski DF. Desigualdade no comprimento dos membros: opções de avaliação e tratamento. J Am Acad Orthop Surg. 1999; 7(3):143-153. DOI:10.5435/00124635-199905000-00001.
- Frommer A, Roedl R, Gosheger G, et al. Quais são os benefícios e riscos potenciais do uso de hastes de alongamento intramedular anterógradas acionadas magneticamente para alongamento femoral para tratar a discrepância no comprimento da perna? Clin Orthop Relat Res. 2022; 480(4):790-803. DOI:10.1097/CORR.0000000000002036.
- Zuluaga M, Pérsico F, Medina J, Reina F, Jiménez N, Benedetti F. Haste de precisão para o tratamento de defeitos ósseos pós-traumáticos com pseudoartrose ou má união: experiência de um centro latino-americano. Lesão. 2023; 54 (maio). DOI:10.1016/j.injury.2023.110838.
- Simon S, Whiffen J, Shapiro F. Discrepâncias no comprimento da perna na artrite reumatóide juvenil monoarticular e pauciarticular.J Bone Jt Surg - Ser A. 1981; 63(2):209-215. DOI:10.2106/00004623-198163020-00005.
- Subotnick SI. Discrepâncias no comprimento dos membros inferiores (síndrome da perna curta). J Orthop Sports Phys Ther. 1981; 3(1):11-16. DOI:10.2519/jospt.1981.3.1.11.
- Calder PR, Wright J, Goodier WD. Uma atualização sobre o implante intramedular no alongamento de membros: uma revisão quinquenal parte 2: estendendo as indicações cirúrgicas e mais inovações. Lesão. 2022; 53: S88-S94. DOI:10.1016/j.injury.2022.06.024.
- Calder PR, Wright J, Goodier WD. Uma atualização sobre o implante intramedular no alongamento do membro: uma revisão quinquenal Parte 1: a influência adicional da haste intramedular no alongamento do membro. Lesão. 2022; 53: S81-S87. DOI:10.1016/j.injury.2022.06.028.
- Hosny GA. História de alongamento de membros, evolução, complicações e conceitos atuais. J Orthop Traumatol. 2020; 21(1). DOI:10.1186/s10195-019-0541-3.
- Frost MW, Rahbek O, Traerup J, Ceccotti AA, Kold S. Revisão sistemática de complicações com hastes de alongamento ósseo intramedular motorizadas controladas externamente (Fitbone e Precice) em 983 segmentos. Acta Orthop. 2020; 92(1):120-127. DOI:10.1080/17453674.2020.1835321.
- Hammouda AI, Jauregui JJ, Gesheff MG, Standard SC, Conway JD, Herzenberg JE. Tratamento da discrepância femoral pós-traumática com hastes de alongamento intramedular de acionamento magnético Preciso. J Orthop Trauma. 2017; 31(7):369-374. DOI:10.1097/BOT.00000000000000828.
- Wiebking U, Liodakis E, Kenawey M, Krettek C. Alongamento de membros usando o sistema de hastes Precice: complicações e resultados. Trauma do Arco Res. 2016; 5(4). DOI:10.5812/atr.36273.
- Goodman SM, Springer BD, Chen AF, et al. 2022 Diretriz do Colégio Americano de Reumatologia/Associação Americana de Cirurgiões de Quadril e Joelho para o Manejo Perioperatório de Medicação Anti-reumática em Pacientes com Doenças Reumáticas Submetidas a Artroplastia Total Eletiva de Quadril ou Joelho. Cuidados com Artrite Res. 2022; 74(9):1399-1408. DOI:10.1002/ACR.24893.
- Marquez-Lara A, David Luo T, Senehi R, Aneja A, Beard HR, Carroll EA. J Trauma ortopédico. 2017; 31(8):S23-S25. DOI:10.1097/BOT.00000000000000905.
- Brinker MR, O'Connor DP. Manejo de pseudoartroses assépticas da diáfise tibial e femoral sem defeitos ósseos. Orthop Clin North Am. 2016; 47(1):67-75. DOI:10.1016/j.ocl.2015.08.009.
- Lynch JR, Taitsman LA, Barei DP, Nork SE. J Am Acad Orthop Surg. 2008; 16(2):88-97. DOI:10.5435/00124635-200802000-00006.
- Fragomen AT, Wellman D, Rozbruch SR. A haste de compressão IM magnética de precisão para pseudoartroses de ossos longos: um relatório preliminar. Cirurgia de Trauma de Arco Ortopédico. 2019; 139(11):1551-1560. DOI:10.1007/S00402-019-03225-4.
Cite this article
Grisdela PT Jr, Suneja N. O uso de uma haste intramedular magnética para o tratamento de uma pseudoartrose sintomática após osteotomia de encurtamento para tratar a discrepância no comprimento da perna. J Med Insight. 2024; 2024(446). DOI:10.24296/jomi/446.


