एक पैथोलॉजिकल सबट्रोकेन्टरिक फ्रैक्चर के निर्धारण के लिए कार्बन फाइबर प्रत्यारोपण
Massachusetts General Hospital
Main Text
Table of Contents
इसमें, हम एक रोगी को एक पैथोलॉजिकल सबट्रोकेन्टेरिक फीमर फ्रैक्चर के साथ प्रस्तुत करते हैं जो एक अनियंत्रित प्राथमिक फेफड़े के एडेनोकार्सिनोमा के लिए माध्यमिक होता है। लगातार एट्रूमैटिक जांघ और घुटने के दर्द के संदर्भ में होने वाले फ्रैक्चर ने आपातकालीन विभाग में इसकी रोग प्रकृति की त्वरित पहचान को प्रेरित किया। उपचार योजना में कार्बन फाइबर नाखून का उपयोग करके खुली कमी और आंतरिक निर्धारण शामिल था, स्थिरीकरण और अंतर्निहित ऑन्कोलॉजिकल कारकों की तत्काल आवश्यकता पर विचार करना।
प्राथमिक ध्यान फ्रैक्चर निर्धारण प्राप्त करने पर था, जो पारंपरिक रूप से इंट्रामेडुलरी उपकरणों के साथ पूरा किया गया था। हालांकि, कार्बन फाइबर नाखून को नियोजित करने का निर्णय फ्रैक्चर की रोग प्रकृति और बाद में सर्जरी के बाद ऑन्कोलॉजिकल हस्तक्षेप की आवश्यकता के कारण किया गया था। कार्बन फाइबर की अनूठी रेडियोल्यूसेंसी पोस्टऑपरेटिव विकिरण योजना में सहायता करती है, जिससे हड्डी के घावों को लक्षित करने में इष्टतम दृश्य और सटीकता सुनिश्चित होती है। यह दृष्टिकोण विकिरण चिकित्सा के साथ हस्तक्षेप को कम करते हुए फ्रैक्चर को कम करने में योगदान देता है।
सर्जिकल प्रक्रिया में कार्बन फाइबर कील के साथ इंट्रामेडुलरी रॉडिंग शामिल थी, जिससे फ्रैक्चर में सफल कमी और इष्टतम हार्डवेयर स्थिति प्राप्त होती थी। हिस्टोपैथोलॉजिकल मूल्यांकन ने मेटास्टैटिक फेफड़े के एडेनोकार्सिनोमा की पुष्टि की। ऑपरेशन के बाद, रोगी को उपशामक विकिरण और लक्षित चिकित्सा प्राप्त हुई, जिससे दो महीने के अनुवर्ती (चित्रा 6) में पर्याप्त सुधार हुआ।
यह मामला पैथोलॉजिकल फ्रैक्चर के प्रबंधन में कार्बन फाइबर प्रत्यारोपण के रणनीतिक उपयोग पर प्रकाश डालता है, जो पोस्टऑपरेटिव इमेजिंग, रोग निगरानी और विकिरण चिकित्सा योजना में सटीकता में लाभ प्रदान करता है। बहु-विषयक दृष्टिकोण परिणामों को अनुकूलित करने के लिए प्रत्यारोपण चयन बारीकियों पर विचार करने के महत्व को रेखांकित करता है, विशेष रूप से मेटास्टैटिक हड्डी रोग में।
कार्बन फाइबर प्रत्यारोपण; पैथोलॉजिकल फ्रैक्चर; मेटास्टैटिक हड्डी रोग।
एक रोगी को दाईं ओर एक पैथोलॉजिकल सबट्रोकेन्टेरिक फीमर फ्रैक्चर के साथ प्रस्तुत किया गया, जो शुरू में अनियंत्रित प्राथमिक फेफड़े के एडेनोकार्सिनोमा के संदर्भ में होता है। उसके चिकित्सा इतिहास में लगातार एट्रूमैटिक जांघ और घुटने का दर्द शामिल था, उत्तरोत्तर बिगड़ता जा रहा था, जिसकी परिणति दर्द में अचानक वृद्धि, पैर की कमजोरी और सीढ़ियों पर उसके पैर के बाद गिरने में हुई। आपातकालीन विभाग को प्रस्तुत करने पर, फ्रैक्चर की रोग प्रकृति की तुरंत पहचान की गई। एक ऑन्कोलॉजिकल मूल्यांकन के बाद, उपचार योजना में एक खुली कमी और आंतरिक निर्धारण शामिल था, फ्रैक्चर स्थिरीकरण और अंतर्निहित ऑन्कोलॉजिकल विचारों की तत्काल आवश्यकता के कारण कार्बन फाइबर नाखून का चयन करना।
इस मामले में, प्राथमिक ध्यान फ्रैक्चर निर्धारण को प्राप्त करने पर था, जो पारंपरिक रूप से एक इंट्रामेडुलरी डिवाइस के साथ पूरा किया गया कार्य था। हालांकि, फ्रैक्चर की पैथोलॉजिकल प्रकृति और सर्जरी के बाद ऑन्कोलॉजिकल हस्तक्षेप की आवश्यकता को ध्यान में रखते हुए, कार्बन फाइबर कील का उपयोग करने का निर्णय लिया गया था। पैथोलॉजिकल फ्रैक्चर, जो मेटास्टैटिक स्थितियों में आम है, अक्सर अवशिष्ट कैंसर कोशिकाओं को संबोधित करने और देशी हड्डी के उपचार की सुविधा के लिए पोस्टऑपरेटिव विकिरण की आवश्यकता होती है। सीटी सिमुलेशन योजना को शामिल करने वाले विकिरण उपचार योजना के कार्यान्वयन को कार्बन फाइबर प्रत्यारोपण द्वारा महत्वपूर्ण रूप से सहायता प्रदान की जाती है, जो हड्डी के घाव को लक्षित करने में विज़ुअलाइज़ेशन और सटीकता को बढ़ाता है। इस दृष्टिकोण का उद्देश्य विकिरण योजना के दौरान पारंपरिक धातु प्रत्यारोपण द्वारा उत्पन्न हस्तक्षेप को कम करते हुए फ्रैक्चर में कमी के लक्ष्य को प्राप्त करना है।
एक वृद्धावस्था सफेद महिला को एक सबट्रोकेन्टेरिक पैथोलॉजिकल फ्रैक्चर पाया गया था। संयोग से, आगे की कार्रवाई करने पर, रोगी को प्राथमिक फेफड़े का कार्सिनोमा पाया गया। खुली कमी और आंतरिक निर्धारण के दौरान कार्बन फाइबर कील का उपयोग करने से न केवल फ्रैक्चर स्थिर हो गया, बल्कि पोस्टऑपरेटिव विकिरण योजना में सटीकता भी अनुकूलित हुई।
रोगी ने किसी भी तरह के सिर के प्रहार या चेतना के नुकसान से इनकार किया और प्रलाप या भ्रम के कोई लक्षण प्रदर्शित नहीं किए। दर्द के कारण दाहिने निचले छोर की शारीरिक परीक्षा सीमित थी। उसका दाहिना पैर काफ़ी छोटा हो गया था। परीक्षा में एक्सटेंसर हेलुसिस लॉन्गस (ईएचएल), फ्लेक्सर हेलुसिस लॉन्गस (एफएचएल), टिबियलिस पूर्वकाल (टीए), और गैस्ट्रोकनेमियस (जीएस) में दर्द और सीमित ताकत का पता चला। डिस्टल दालें, जिनमें डॉर्सेलिस पेडिस (डीपी) और पोस्टीरियर टिबियल (पीटी) शामिल हैं, बरकरार थे, और दाहिने पैर ने गर्मी और पर्याप्त छिड़काव प्रदर्शित किया। बाद में नरम ऊतक चोट के मूल्यांकन ने सतही पेरोनियल तंत्रिका (एसपीएन), गहरी पेरोनियल तंत्रिका (डीपीएन), टिबियल तंत्रिका (टीएन), सफेनस तंत्रिका और सुरल तंत्रिका में व्यवधानों का खुलासा किया।
गिरने के बाद अपनी प्रारंभिक प्रस्तुति में दाहिने कूल्हे और फीमर की एक्स-रे इमेजिंग से डिस्टल टुकड़े के औसत दर्जे के विस्थापन के साथ एक विस्थापित सबट्रोकेनेटरिक फ्रैक्चर का पता चला। ऊरु सिर एसिटाबुलम में अच्छी तरह से बैठा रहा, और फीमर का शेष बरकरार था (चित्र 1)। सीमांत ऑस्टियोफाइट्स के साथ अपक्षयी संयुक्त स्थान का संकुचन स्पष्ट था। छाती के एक कंट्रास्ट-एन्हांस्ड कंप्यूटेड टोमोग्राफी (सीटी) स्कैन में एक बड़ा दाहिना ऊपरी लोब द्रव्यमान दिखाया गया है, जो दाहिने मेनस्टेम ब्रोन्कस को घेरता है, जिसके परिणामस्वरूप पूर्ण दाएं ऊपरी लोब एटेलेक्टैसिस (चित्रा 2) होता है। द्रव्यमान दुर्दमता के लिए संदिग्ध था। कई बढ़े हुए मीडियास्टिनल और द्विपक्षीय हिलर लिम्फ नोड्स मेटास्टेटिक बीमारी के लिए संबंधित हैं। दाहिनी फीमर के एक गैर-बढ़ाया सीटी स्कैन ने फ्रैक्चर के अवर मार्जिन पर ऊरु मिडशाफ्ट के गैर-विशिष्ट इंट्राकोर्टिकल ल्यूसेंसी का खुलासा किया। इस खोज ने अंतर्निहित पारगम्य घावों और एक रोग फ्रैक्चर (चित्रा 3) के लिए चिंताओं को उठाया। हालांकि अनुवर्ती चुंबकीय अनुनाद इमेजिंग (एमआरआई) ने अंतर्निहित अस्थि घावों की उपस्थिति को निर्धारित करने में मदद की हो सकती है, तीव्र सेटिंग में मूल्यांकन एडिमा और रक्तस्राव द्वारा सीमित है, जिससे इस परीक्षा को छोड़ने का निर्णय लिया जाता है।
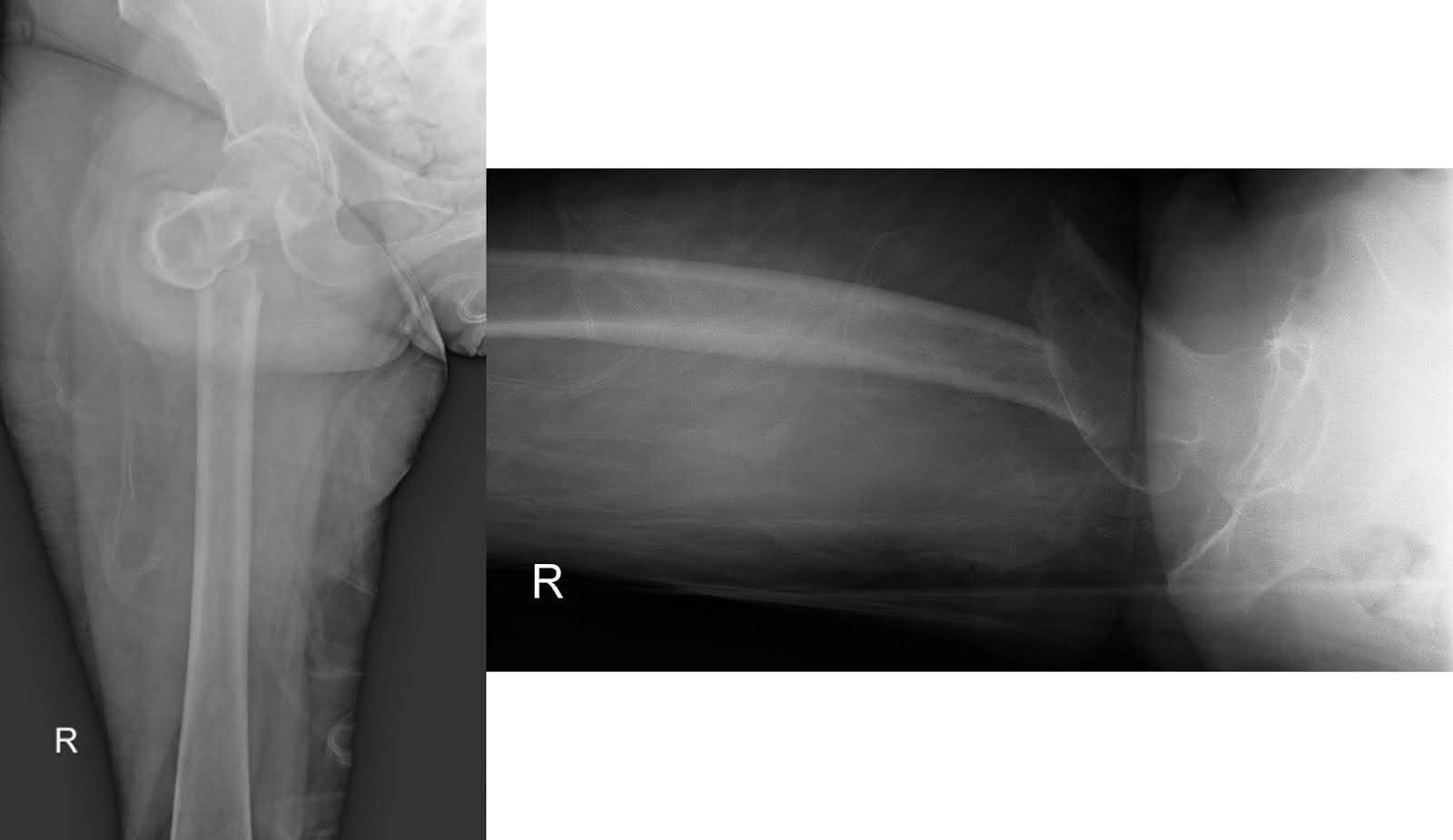
चित्रा 1. दाहिने कूल्हे के एपी और पार्श्व एक्स-रे एक विस्थापित सबट्रोकेनेटरिक फ्रैक्चर को दर्शाते हैं। ऊरु सिर एसिटाबुलम के भीतर कमी बनाए रखता है, जबकि बाकी फीमर संरचनात्मक रूप से बरकरार रहता है।
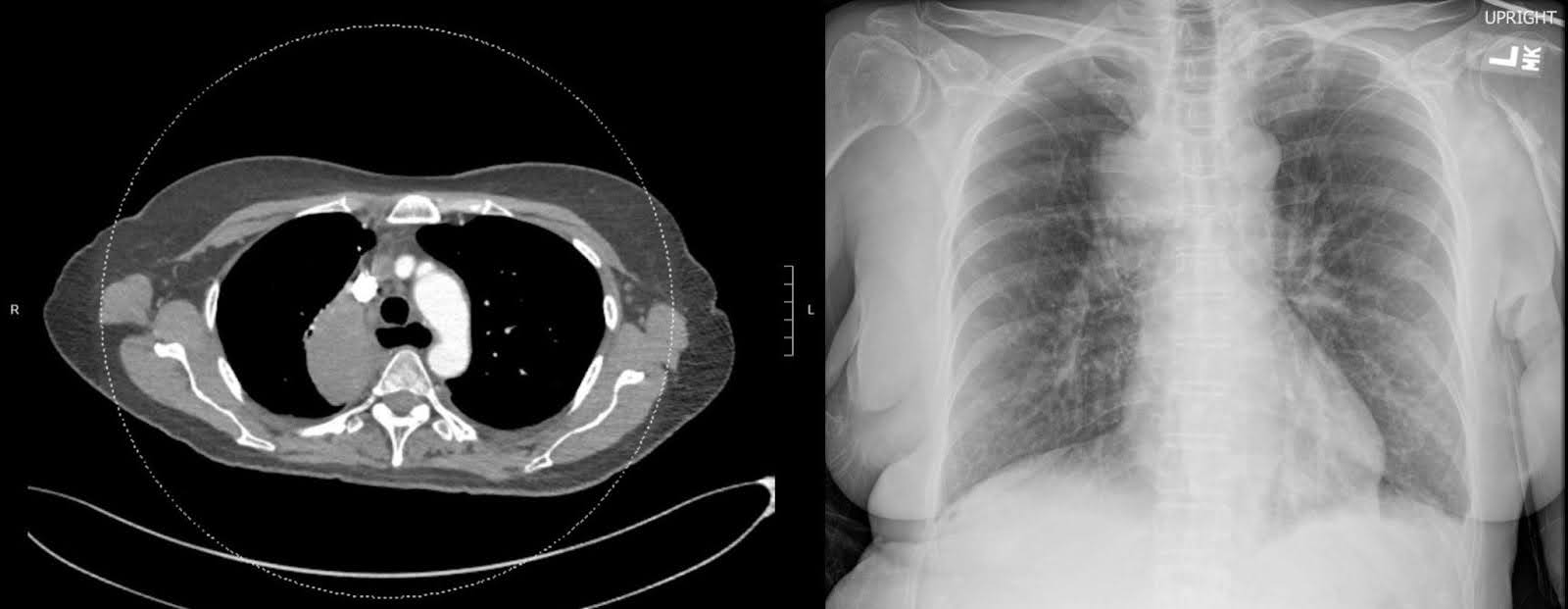
चित्रा 2. एक विषम रूप से बढ़ाने वाला द्रव्यमान, दाहिने ऊपरी लोब के दाहिने पैरामेडिएस्टिनल क्षेत्र में स्थित है, इसके विपरीत सीटी चेस्ट के दौरान पाया गया था। इस खोज की उपस्थिति प्राथमिक फेफड़ों के कैंसर के निदान का सुझाव देती है।
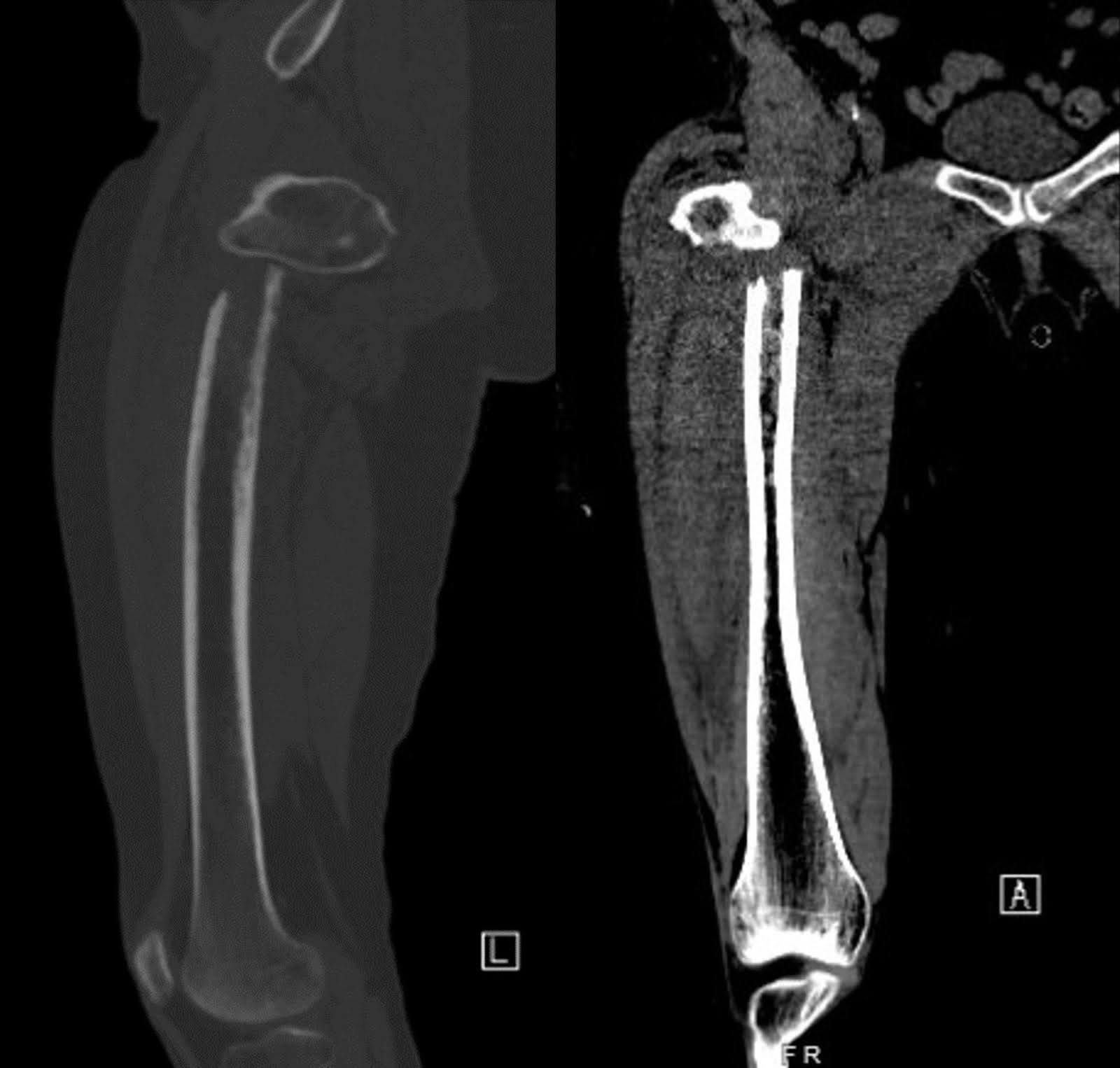 चित्रा 3. सही फीमर की पार्श्व और एपी गैर-विपरीत सीटी छवियां ऊरु मध्य-शाफ्ट में इंट्राकोर्टिकल ल्यूसेंसी दिखाती हैं, जो एक संभावित रोग फ्रैक्चर का सुझाव देती हैं।
चित्रा 3. सही फीमर की पार्श्व और एपी गैर-विपरीत सीटी छवियां ऊरु मध्य-शाफ्ट में इंट्राकोर्टिकल ल्यूसेंसी दिखाती हैं, जो एक संभावित रोग फ्रैक्चर का सुझाव देती हैं।
पैथोलॉजिकल फ्रैक्चर, दर्दनाक फ्रैक्चर से अलग, एक अंतर्निहित स्थिति के परिणामस्वरूप उभरते हैं, जिसमें ऑस्टियोपोरोसिस, कैंसर, संक्रमण या चयापचय संबंधी विकार शामिल हैं, लेकिन इन्हीं तक सीमित नहीं हैं। फ्रैक्चर की इस विशिष्ट श्रेणी को रोग प्रक्रियाओं के प्रभाव की विशेषता है जो हड्डी की संरचनात्मक अखंडता से समझौता करती है।1 पैथोलॉजिकल फ्रैक्चर से महत्वपूर्ण रुग्णता हो सकती है और जीवन की समग्र गुणवत्ता में गिरावट आ सकती है।2 कंकाल प्रणाली फेफड़े और यकृत के बाद मेटास्टेस के लिए तीसरी सबसे आम साइट के रूप में रैंक करती है।3 सभी हड्डी मेटास्टेस में से लगभग 70% मेटास्टैटिक स्तन और प्रोस्टेट कैंसर के कारण होते हैं, जिसमें फेफड़े, गुर्दे और थायरॉयड ट्यूमर प्रसार के मामले में अगले सबसे आम कारण हैं।4
पैथोलॉजिकल फ्रैक्चर का अनुभव करने वाले मरीजों को फ्रैक्चर साइट पर दर्द और सूजन दिखाई दे सकती है, साथ ही चलने में कठिनाई, गति की कम सीमा, इकोइमोसिस, स्थानीय एडिमा और ध्यान देने योग्य चरम सीमा को छोटा करना।5 पैथोलॉजिकल फ्रैक्चर का एक नैदानिक संकेतक उनके अंतर्निहित कारण में निहित है, जो अक्सर कम से कम आघात के साथ प्रस्तुत होता है - एक स्वस्थ हड्डी को फ्रैक्चर करने के लिए आवश्यक से काफी कम बल।6 हालांकि बहुत कम, पैथोलॉजिकल फ्रैक्चर एक अंतर्निहित दुर्दमता का प्रस्तुत संकेत हो सकता है।7 यह सावधानीपूर्वक जांच और नैदानिक जांच की आवश्यकता को रेखांकित करता है, खासकर उन मामलों में जहां सीमित या अनुपस्थित आघात का इतिहास है।
एक ऊरु पैथोलॉजिकल फ्रैक्चर एक दर्दनाक फीमर फ्रैक्चर के समान चुनौतियों को प्रस्तुत करता है, फिर भी अतिरिक्त पोस्टऑपरेटिव विचारों का परिचय देता है जो प्रत्यारोपण चयन को प्रभावित करते हैं। स्वस्थ हड्डी में फीमर फ्रैक्चर के प्रबंधन के समान, फ्रैक्चर में कमी और स्थिरीकरण प्राप्त करना महत्वपूर्ण है। यह न केवल दर्द को कम करता है और एम्बुलेशन के लिए स्थिरता प्रदान करता है, बल्कि इष्टतम फ्रैक्चर उपचार के लिए अनुकूल बायोमैकेनिकल वातावरण भी स्थापित करता है।
सबट्रोकेनेटरिक फ्रैक्चर का प्रबंधन कमी और निर्धारण प्राप्त करने में चुनौतियाँ प्रस्तुत करता है, जिसमें कमी के लिए अक्सर पर्क्यूटेनियस या खुली तकनीकों की आवश्यकता होती है।8 सर्जिकल निर्धारण, एक अच्छी तरह से सहन किया गया हस्तक्षेप, गैर-पैथोलॉजिकल निर्धारण के तुलनीय कार्यात्मक परिणामों को प्रदर्शित करता है।9 ऑन्कोलॉजिकल दृष्टिकोण से, हड्डी में घातक कोशिकाओं का इलाज करना हड्डियों के प्रभावी उपचार के लिए महत्वपूर्ण है। फ्रैक्चर के बाद के उपचार आहार में, कीमोथेरेपी और विकिरण चिकित्सा इस लक्ष्य को प्राप्त करने में महत्वपूर्ण भूमिका निभाते हैं। विकिरण चिकित्सा, आमतौर पर बाहरी बीम थेरेपी के साथ नियोजित होती है, सटीक योजना के लिए एक पूर्व उपचार सीटी स्कैन की आवश्यकता होती है। हालांकि, धातु प्रत्यारोपण की उपस्थिति बीम बिखराव का कारण बन सकती है, इमेजिंग रिज़ॉल्यूशन को कम कर सकती है और विकिरण चिकित्सा योजनाओं को प्रभावित कर सकती है। कार्बन फाइबर प्रत्यारोपण, धातुओं के रेडियोग्राफिक गुणों से रहित, रेडियोथेरेपी के लिए आवश्यक सहायक उपचारों को कम से कम प्रभावित करते हुए फ्रैक्चर में कमी और उपचार के लक्ष्यों को प्रभावी ढंग से पूरा कर सकते हैं।10
फ्रैक्चर के बाद लंबे समय तक हड्डी के निर्धारण का उद्देश्य उचित उपचार की सुविधा प्रदान करना, स्थिरता बहाल करना और कार्यात्मक वसूली को बढ़ावा देना है। सबट्रोकेन्टेरिक फीमर फ्रैक्चर के लिए उपचार के विकल्पों पर विचार करते समय, निर्धारण के प्राथमिक तौर-तरीकों में नाखून या प्लेट निर्धारण शामिल है, जिसमें वर्तमान आर्थोपेडिक साहित्य नाखून निर्धारण के पक्ष में है।8 प्रत्यारोपण सामग्री के चयन में, दोनों तकनीकों के साथ फ्रैक्चर के अंतर्निहित एटियलजि और सर्जन दक्षता को ध्यान में रखना अनिवार्य है।
मेटास्टैटिक हड्डी रोग के लिए माध्यमिक पैथोलॉजिकल फ्रैक्चर वाले रोगियों के लिए, कार्बन फाइबर नाखून टाइटेनियम नाखूनों के लिए एक बेहतर विकल्प हो सकते हैं, उनके रेडियोल्यूसेंसी और अनुकूल यांत्रिक गुणों के कारण।11,12 कार्बन फाइबर प्रत्यारोपण सीटी पर बिखराव को काफी कम करते हैं और एमआरआई पर संवेदनशीलता विरूपण साक्ष्य को कम करते हैं, जो हड्डी के उपचार के बेहतर दृश्य, स्थानीय रोग की पुनरावृत्ति या प्रगति के लिए पोस्टऑपरेटिव निगरानी और विकिरण योजना में सटीकता की अनुमति देता है।10,13,14
जबकि कार्बन फाइबर निर्धारण के कई फायदे हैं, कार्बन फाइबर और धातु निर्धारण के कार्यात्मक परिणामों और जटिलता प्रोफाइल में कोई अंतर नहीं है।11,12 दोनों तकनीकें जटिलता के कम जोखिम और अच्छी तरह से प्रलेखित उपचार और जैव-अनुकूलता के साथ फ्रैक्चर स्थिरीकरण और कमी के रखरखाव के लक्ष्य को प्राप्त करती हैं। नतीजतन, ऑपरेटिंग सर्जन को निर्णय लेने की प्रक्रिया में प्रत्येक निर्धारण विधि और प्रत्यारोपण प्रकार के साथ अपनी दक्षता और आराम के स्तर को सावधानीपूर्वक तौलना चाहिए।12,15
पैथोलॉजिकल सबट्रोकेन्टेरिक फ्रैक्चर के लिए उपचार रणनीति तैयार करते समय, लघु और दीर्घकालिक दोनों लक्ष्यों को ध्यान में रखना अनिवार्य है। अल्पावधि में, निर्धारण के लिए कार्बन फाइबर प्रत्यारोपण का उपयोग करने का उद्देश्य फ्रैक्चर में कमी के बाद हड्डी स्थिरता स्थापित करना है। फ्रैक्चर में कमी अंग की लंबाई, मांसपेशियों के तनाव और सामान्य शारीरिक संबंधों को बहाल करती है। इस कमी को बनाए रखने से हड्डी के टुकड़ों को उचित रूप से स्थिर करके दर्द कम हो जाता है।16 लोड-शेयरिंग डिवाइस के रूप में, इम्प्लांट रोगी को तुरंत जुटाने की अनुमति दे सकता है, जिससे शिरापरक थ्रोम्बोम्बोलिज़्म, बिस्तर के घावों और तेजी से डीकंडीशनिंग का खतरा कम हो जाता है।17
मध्यवर्ती पोस्टऑपरेटिव अवधि में, इम्प्लांट द्वारा प्रदान की जाने वाली स्थिरता फ्रैक्चर उपचार को बढ़ावा देने में महत्वपूर्ण भूमिका निभाती है, खासकर जब कैंसर के उपचार के लिए सहायक चिकित्सा के साथ जोड़ा जाता है।18 कार्बन फाइबर इम्प्लांट का चयन न केवल पोस्टऑपरेटिव रेडियोग्राफिक रोग की निगरानी को सरल बनाता है बल्कि विकिरण चिकित्सा के लिए योजना की सटीकता को भी बढ़ाता है। यह रणनीतिक विकल्प समग्र उपचार दृष्टिकोण में बेहतर सटीकता और प्रभावकारिता में योगदान देता है।19
कार्बन फाइबर प्रत्यारोपण humeral diaphyseal हड्डी ट्यूमर के लिए contraindicated हो सकता है एक छोटे अवशिष्ट हड्डी खंड (5 सेमी) और एक पर्याप्त सीमेंट स्पेसर के साथ बड़े खंडीय लकीर की आवश्यकता होती है। इस तरह के प्रत्यारोपण इंट्रामेडुलरी नाखून के बाहर के हिस्से में झुकने वाले बलों के कारण तनाव के माध्यम से विफल हो सकते हैं, जहां सीमेंट स्पेसर और अवशिष्ट हड्डी के बीच लोच बेमेल का मापांक होता है। ऐसे परिदृश्यों में, टाइटेनियम इंट्रामेडुलरी नाखून एक बेहतर विकल्प के रूप में उभरते हैं, जो इस विशिष्ट संदर्भ में कार्बन फाइबर प्रत्यारोपण से जुड़ी चुनौतियों का समाधान करने के लिए एक संभावित समाधान प्रदान करते हैं।20
सर्जनों को इन प्रत्यारोपणों से जुड़े सीखने की अवस्था पर विचार करते हुए, कार्बन फाइबर प्रत्यारोपण के साथ अपनी परिचितता और आराम के स्तर को ध्यान में रखना होगा। कार्बन फाइबर प्रत्यारोपण को लंबे समय तक ऑपरेटिव और फ्लोरोस्कोपी समय के साथ-साथ रक्त की हानि में वृद्धि से जोड़ा गया है, विशेष रूप से आर्थोपेडिक और स्पाइन ऑन्कोलॉजी में।12,21 इस विशेष क्षेत्र में कार्बन फाइबर प्रत्यारोपण की उपयुक्तता पर निर्णय लेते समय नैदानिक विचारों और सर्जन दक्षता को संतुलित करना आवश्यक है।
आर्थोपेडिक्स में कार्बन फाइबर प्रत्यारोपण के उपयोग के लिए कई महत्वपूर्ण नैदानिक कारकों पर गहन विचार की आवश्यकता होती है। टाइटेनियम प्रत्यारोपण के लिए तुलनीय जटिलता और विफलता दर के बावजूद, कार्बन फाइबर प्रत्यारोपण में झुकने या समोच्च करने के लिए इंट्राऑपरेटिव लचीलेपन की कमी होती है। सर्जनों को इष्टतम फिट सुनिश्चित करने के लिए सावधानीपूर्वक प्रीऑपरेटिव योजना में संलग्न होना चाहिए।22 जबकि कार्बन फाइबर की रेडियोल्यूसेंसी पोस्टऑपरेटिव इमेजिंग अध्ययनों के लिए फायदेमंद है, इंट्राऑपरेटिव रूप से इम्प्लांट की स्थिति की पुष्टि करना चुनौतियां पैदा कर सकता है। इसके विपरीत, धातु प्रत्यारोपण, हालांकि इंट्राऑपरेटिव लचीलेपन से रहित होते हैं, अक्सर विकिरण योजना मानचित्रण को बाधित करते हैं और सटीक खुराक गणना और वितरण में बाधा डालते हैं।23,24 इसके अलावा, ऐसी स्थितियों में जहां रोग जोड़ तक फैल जाता है और जोड़ों को बदलने की आवश्यकता होती है, कार्बन फाइबर प्रत्यारोपण सबसे उपयुक्त विकल्प नहीं हो सकता है। इसलिए, कार्बन फाइबर प्रत्यारोपण को नियोजित करने के निर्णय में विशिष्ट नैदानिक संदर्भों के भीतर उनके लाभों और सीमाओं का सूक्ष्म मूल्यांकन शामिल है।
मेटास्टैटिक हड्डी रोग के एटियलजि को निर्धारित करने के लिए एक खुली बायोप्सी के अलावा घाव के ऑपरेटिव निर्धारण के लिए सही फीमर की इंट्रामेडुलरी रॉडिंग की गई थी। इमेजिंग अध्ययनों के अनुसार, यह हड्डी में मेटास्टेसिस के साथ एक प्राथमिक फेफड़ों का कैंसर प्रतीत होता है। रोगी को बीनबैग की सहायता से एक पार्श्व डिक्यूबिटस में रखा गया था। सभी बोनी प्रमुखता पर्याप्त रूप से गद्देदार थी। एक सबएक्सिलरी रोल की नियुक्ति और बाईं पेरोनियल तंत्रिका को उतारना हुआ।
समीपस्थ जांघ पर एक पार्श्व चीरा लगाया गया था, और फ्रैक्चर साइट को उजागर करने के लिए बाद में एक सबवास्टस दृष्टिकोण किया गया था। एक कोबरा रिट्रैक्टर ने फ्रैक्चर साइट की पहचान के बाद जोखिम की सुविधा प्रदान की। क्यूरेट का उपयोग करके स्थायी और जमे हुए पैथोलॉजी के नमूने प्राप्त किए गए थे। जमे हुए विकृति ने मेटास्टैटिक फेफड़े के एडेनोकार्सिनोमा की पुष्टि की। हड्डी के अंदर और बाहर दोनों जगह ट्यूमर के घाव का आक्रामक क्षतशोधन किया गया। पेरोक्साइड समाधान के साथ शल्य चिकित्सा क्षेत्र की प्रचुर सिंचाई की गई।
ताजा दस्ताने और उपकरणों के एक नए सेट का उपयोग करते हुए, प्रारंभिक साइट के समीपस्थ के लिए एक बाद का चीरा समीपस्थ बनाया गया था ताकि समीपस्थ फीमर तक पहुंच प्राप्त की जा सके। ग्लूटस मेडियस के प्रावरणी को अधिक से अधिक ट्यूबरोसिटी की नोक की पहचान करने के लिए अनुदैर्ध्य रूप से उकाया गया था। एक 3.2-मिमी गाइडवायर ने शुरुआती बिंदु को चिह्नित किया, जो एंटेरोपोस्टीरियर (एपी) और पार्श्व दृश्यों दोनों में एक उत्कृष्ट स्थिति सुनिश्चित करता है। फीमर को तटस्थ स्थिति में बनाए रखने के लिए एक शांट्ज़ पिन द्वारा सुविधा प्रदान की गई थी, जो आंतरिक रोटेशन और समीपस्थ ऊरु टुकड़े के जुड़ाव में सहायता करती थी।
विस्तार सुनिश्चित करने के लिए महत्वपूर्ण रूप से फ्लेक्स किए गए टुकड़े को अतिरिक्त स्थिति से गुजरना पड़ा। एक उंगली में कमी उपकरण, समीपस्थ फीमर और ऊरु शाफ्ट में दो शांट्ज़ पिन द्वारा समर्थित, फ्रैक्चर की शारीरिक कमी को प्राप्त करने के लिए उपयोग किया गया था। फ्रैक्चर कम होने के साथ, समीपस्थ फीमर में प्रक्षेपवक्र को खोलने के लिए ओपनिंग रीमर का उपयोग किया गया था। बॉल-टिप वाले गाइडवायर को आगे बढ़ाते हुए, हमने कमी को बनाए रखा और डिस्टल फीमर में तार की उत्कृष्ट स्थिति की पुष्टि की। 360 मिमी व्यास के साथ 11 मिमी कार्बन फाइबर कील मापी गई थी। हमने क्रमिक रूप से 12.5 मिमी आकार तक रीम किया, और बॉल टिप गाइडवायर को हटाने और चिकनी डालने के लिए ट्यूब एक्सचेंजर का उपयोग करके आसानी से डाला। कार्बन फाइबर ऊरु नाखून को पारंपरिक फैशन में चिकने तार के ऊपर डाला गया था, जिसमें लक्ष्य करने वाली भुजा को पूर्वकाल में रखा गया था, बाहरी रूप से नाखून के उन्नत होने पर लक्ष्य करने वाली भुजा को घुमाया गया था। रॉड को उसकी अंतिम स्थिति में तब तक टैप किया जाता है जब तक कि रॉड का ऊपरी हिस्सा समीपस्थ फीमर से ढक न जाए।
नरम ऊतकों में हेरफेर करते हुए, हमने लक्ष्य करने वाले हाथ के माध्यम से ट्रिपल ट्रोचर डालने के लिए बायोप्सी से चीरे का उपयोग किया। फिर हमने कूल्हे के पेंच के लिए ऊरु गर्दन में प्रक्षेपवक्र के लिए ऊरु गाइडवायर के माध्यम से डाला। फ्लोरोस्कोपी के तहत, उचित स्थिति की पुष्टि की गई थी। 95 मिमी की लंबाई तक रीमिंग हासिल की गई थी। हिप स्क्रू के लिए उपकरण को बिना किसी कठिनाई के सुरक्षित किया गया था, शुरू में पथ को टैप किया गया था और फिर ऊरु गर्दन में चिह्नित प्रक्षेपवक्र का अनुसरण करते हुए स्क्रू डाला गया था, और फिर इसे सेटिंग स्क्रू से सुरक्षित किया गया था।
दाहिने कूल्हे और घुटने के एक आदर्श एपी को बनाए रखते हुए, नाखून के बाहर के हिस्से को दो 5.0-mm टाइटेनियम स्क्रू के साथ सुरक्षित किया गया था, जिसकी लंबाई 40 और 40.5 मिमी थी (चित्र 4)। अंतिम छवियों ने फ्रैक्चर और इष्टतम हार्डवेयर पोजिशनिंग (चित्रा 5) की सफल कमी की पुष्टि की। प्रचुर मात्रा में सिंचाई की गई, इसके बाद परत-दर-परत बंद किया गया। मामले के दौरान कोई जटिलता नहीं थी। मामले की लंबाई 121 मिनट थी और 250 एमएल के अनुमानित रक्त की हानि हुई थी।
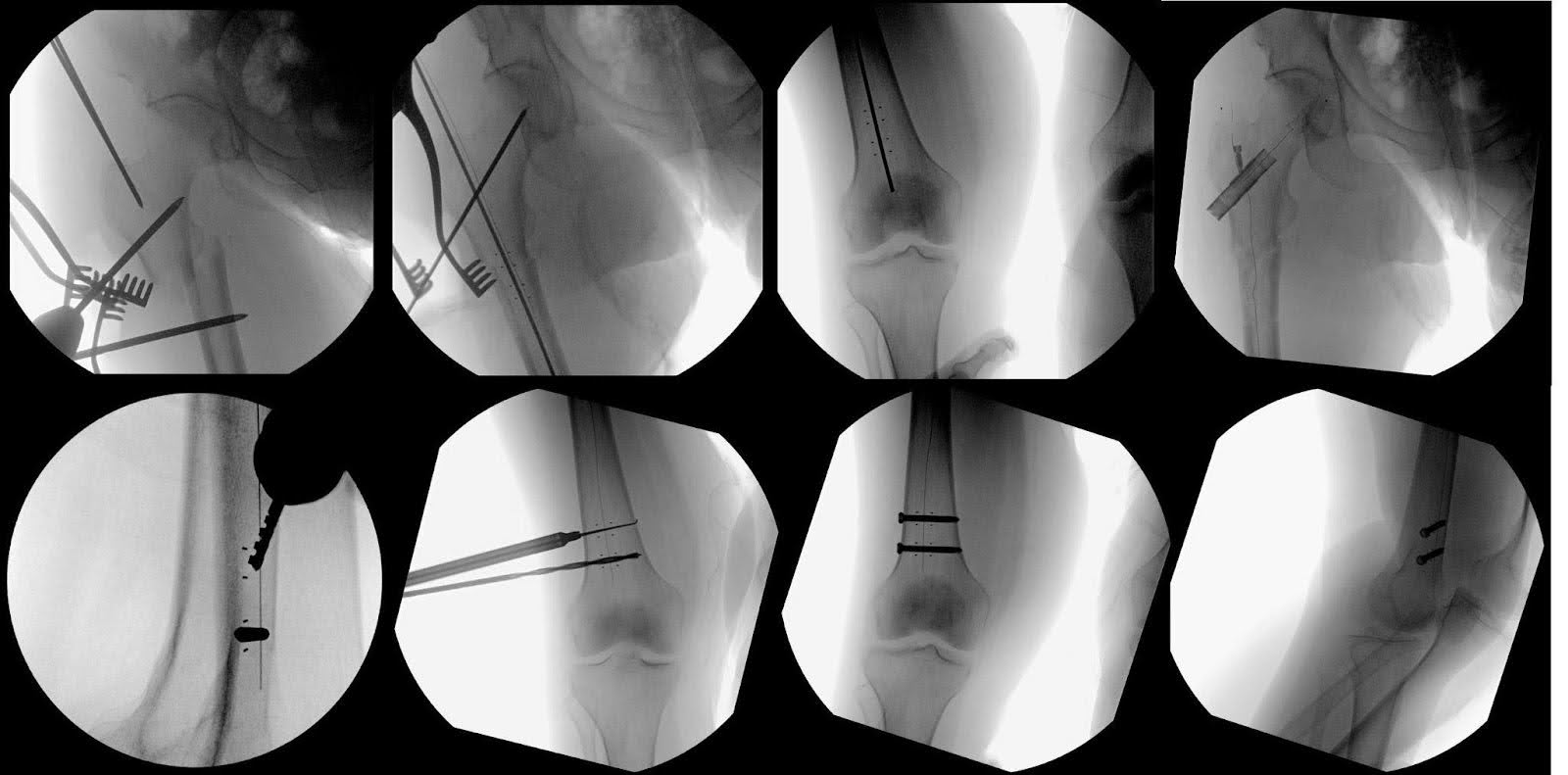
चित्रा 4. फ्लोरोस्कोपी इमेजिंग का उपयोग फीमर फ्रैक्चर के इलाज में शामिल विभिन्न सर्जिकल चरणों को प्रदर्शित करने के लिए किया गया था। इसमें शांट्ज़ पिन का उपयोग करके शुरुआती बिंदु दिखाना और फ्रैक्चर में कमी करना शामिल था। कार्बन फाइबर नाखून, कार्बन फाइबर हिप स्क्रू और दो टाइटेनियम इंटरलॉकिंग स्क्रू को दिखाने के लिए अतिरिक्त इमेजिंग का उपयोग किया गया था जिनका उपयोग नाखून की स्थिरता सुनिश्चित करने के लिए किया गया था। रेडियो-अपारदर्शी मार्करों ने इन एपर्चर की कल्पना करने में सहायता की, जो एपी और पार्श्व दोनों दृश्यों से देखे जा सकते हैं। यह उल्लेखनीय है कि इन प्रवेश छेदों के लिए गाइड आमतौर पर टाइटेनियम नाखूनों के लिए फ्लोरोस्कोपी में दिखाई देने वाले मानक गोलाकार लोगों से भिन्न होते हैं।
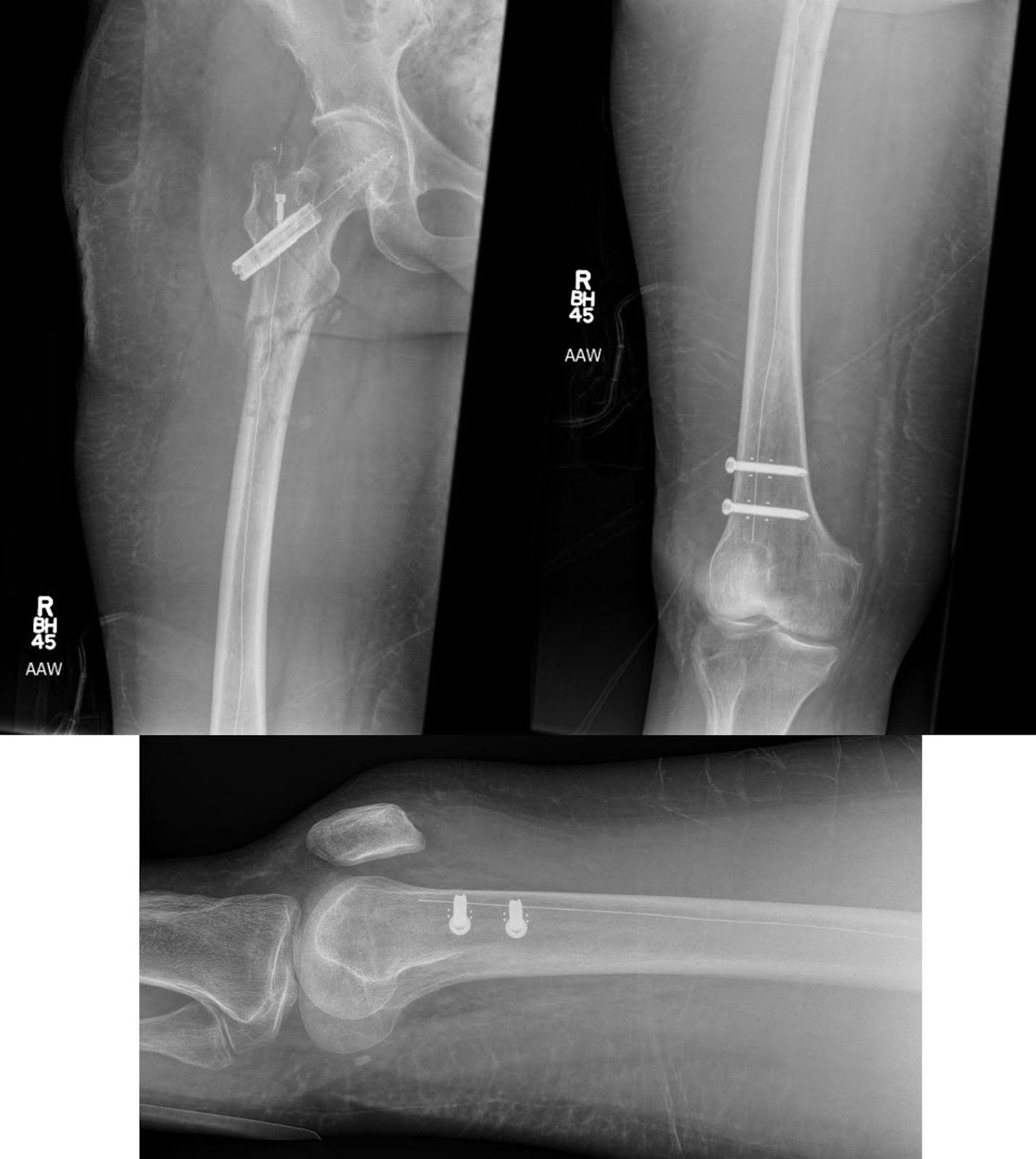
चित्रा 5. फीमर का एक एपी एक्स-रे और घुटने के बाद कार्बन फाइबर इंट्रामेडुलरी रॉड फिक्सेशन का एक पार्श्व एक्स-रे दाहिनी फीमर के पैथोलॉजिकल सबट्रोकेनटेरिक फ्रैक्चर के लिए हार्डवेयर जटिलताओं के बिना बेहतर संरेखण दिखाता है। निचले पैर से कोई अतिरिक्त संदिग्ध लिटिक घाव नहीं पता चलता है, और नए फ्रैक्चर का कोई संकेत नहीं है।
ऑपरेटिव निर्धारण के अलावा सही समीपस्थ फीमर की एक खुली बायोप्सी की गई थी, और एक 5.5x5.5x2.5-सेमी नमूना, जिसमें धूल भरे गुलाबी-लाल नरम ऊतक के टुकड़े शामिल थे, को फेलोशिप-प्रशिक्षित हड्डी और नरम ऊतक रोगविज्ञानी द्वारा हिस्टोपैथोलॉजिकल मूल्यांकन के लिए भेजा गया था। पीडी-एल 1 के लिए एक इम्यूनोस्टेन एक प्रतिनिधि ऊतक ब्लॉक पर किया गया था और स्कोरिंग के लिए उपलब्ध > 100 ट्यूमर कोशिकाओं का पता चला। पीडी-एल 1 ट्यूमर कोशिकाओं के >95% (ट्यूमर अनुपात स्कोर, या टीपीएस, >95%) में मजबूत तीव्रता के झिल्लीदार धुंधला होने से पता चला।25 इम्यूनोहिस्टोकेमिस्ट्री ने ट्यूमर कोशिकाओं को दिखाया जो टीटीएफ -1 और नैप्सिन-ए के लिए सकारात्मक थे और पी 40 के लिए नकारात्मक थे। इन निष्कर्षों को देखते हुए, सही समीपस्थ फीमर घाव का अंतिम पैथोलॉजिकल निदान फेफड़े के प्राथमिक के अनुरूप मेटास्टेटिक कार्सिनोमा है।26–28
सर्जरी के एक महीने बाद, रोगी को दाहिने कूल्हे तक पांच अंशों में 20 Gy उपशामक विकिरण प्राप्त हुआ। मेटास्टैटिक हड्डी रोग की सेटिंग में, विकिरण चिकित्सा ऑस्टियोक्लास्ट सक्रियण को कम करती है, ट्यूमर कोशिकाओं को मारती है, और अस्थिभंग का उत्पादन करके हड्डी के दर्द को कम करती है।29 समवर्ती रूप से, मेडिकल ऑन्कोलॉजी ने रोगी को कैपमैटिनिब पर शुरू किया, जो मेटास्टैटिक गैर-छोटे सेल फेफड़ों के कैंसर के इलाज के लिए इस्तेमाल की जाने वाली एक लक्षित चिकित्सा है। दो महीने के अनुवर्ती कार्रवाई में, रोगी ने पर्याप्त सुधार का प्रदर्शन किया, जो वॉकर के बिना चलने में सक्षम था। उसके घुटने पूर्ण विस्तार और 30 ° लचीलेपन पर वाल्गस और वेरस तनाव के लिए स्थिर थे। हिप फ्लेक्सन, एक्सटेंशन, इंटरनल रोटेशन और बाहरी रोटेशन सामान्य सीमा के भीतर थे। कैपमैटिनिब शुरू करने के छह सप्ताह बाद, रोगी उपचार के लिए अच्छी प्रतिक्रिया दे रहा था। छाती के एक सीटी ने दाहिने ऊपरी लोब में कम द्रव्यमान दिखाया और द्विपक्षीय मीडियास्टिनल और हिलर लिम्फैडेनोपैथी में कमी आई। उसके सबसे हालिया अनुवर्ती में, उसकी कार्यात्मक स्थिति ने बिना किसी स्पष्ट हार्डवेयर परिवर्तन के कोई महत्वपूर्ण परिवर्तन नहीं दिखाया है, और वह लगातार रेडियोग्राफिक निगरानी (चित्रा 7) से गुजरते हुए कैपमैटिनिब प्राप्त करना जारी रखती है।
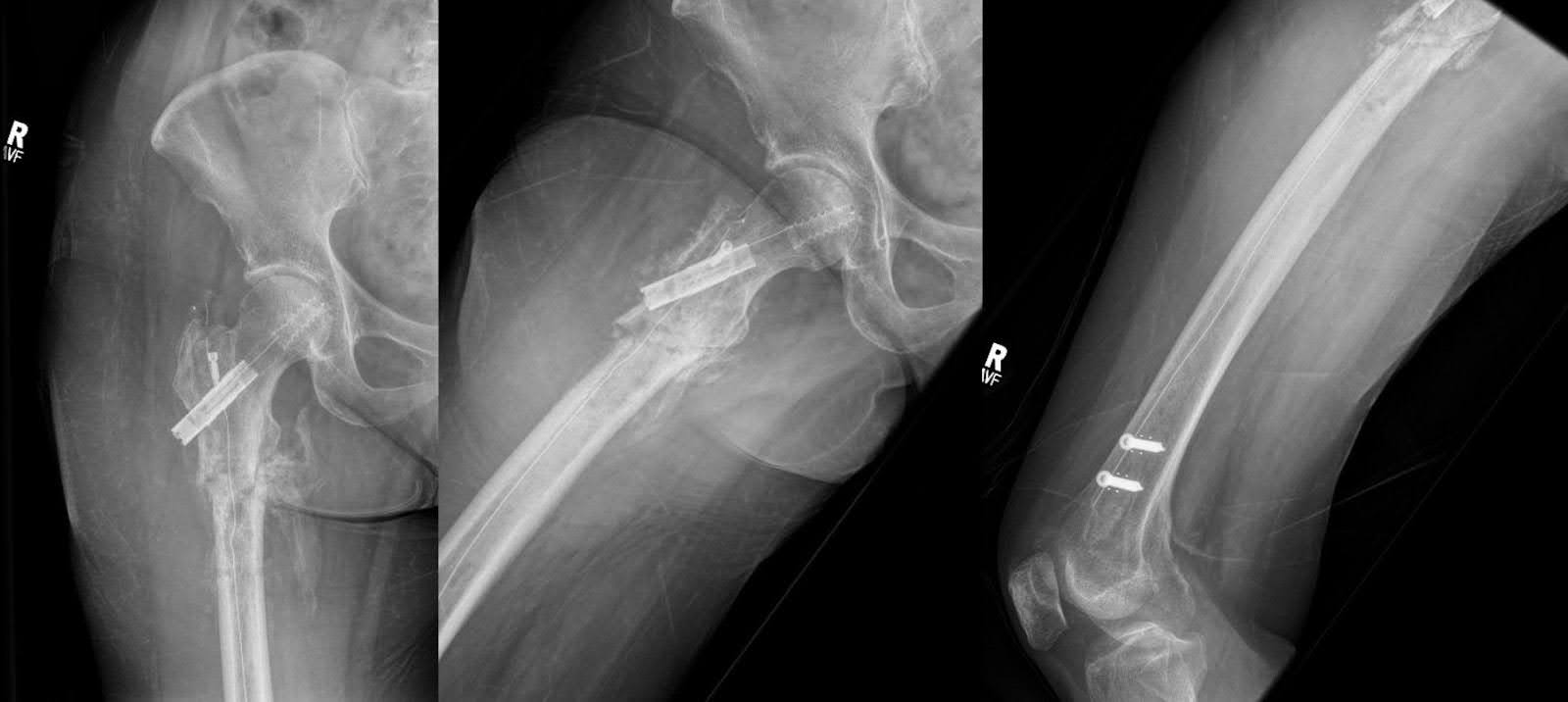
चित्रा 6. फीमर के एपी और पार्श्व एक्स-रे और घुटने का एक पार्श्व एक्स-रे, निर्धारण के दो महीने बाद, मूल संरेखण को बनाए रखते हुए, नए कैलस गठन और बोनी ब्रिजिंग दिखाते हैं। कोई नया फ्रैक्चर मौजूद नहीं है, लेकिन दाहिने कूल्हे में हल्के अपक्षयी परिवर्तन देखे गए हैं।
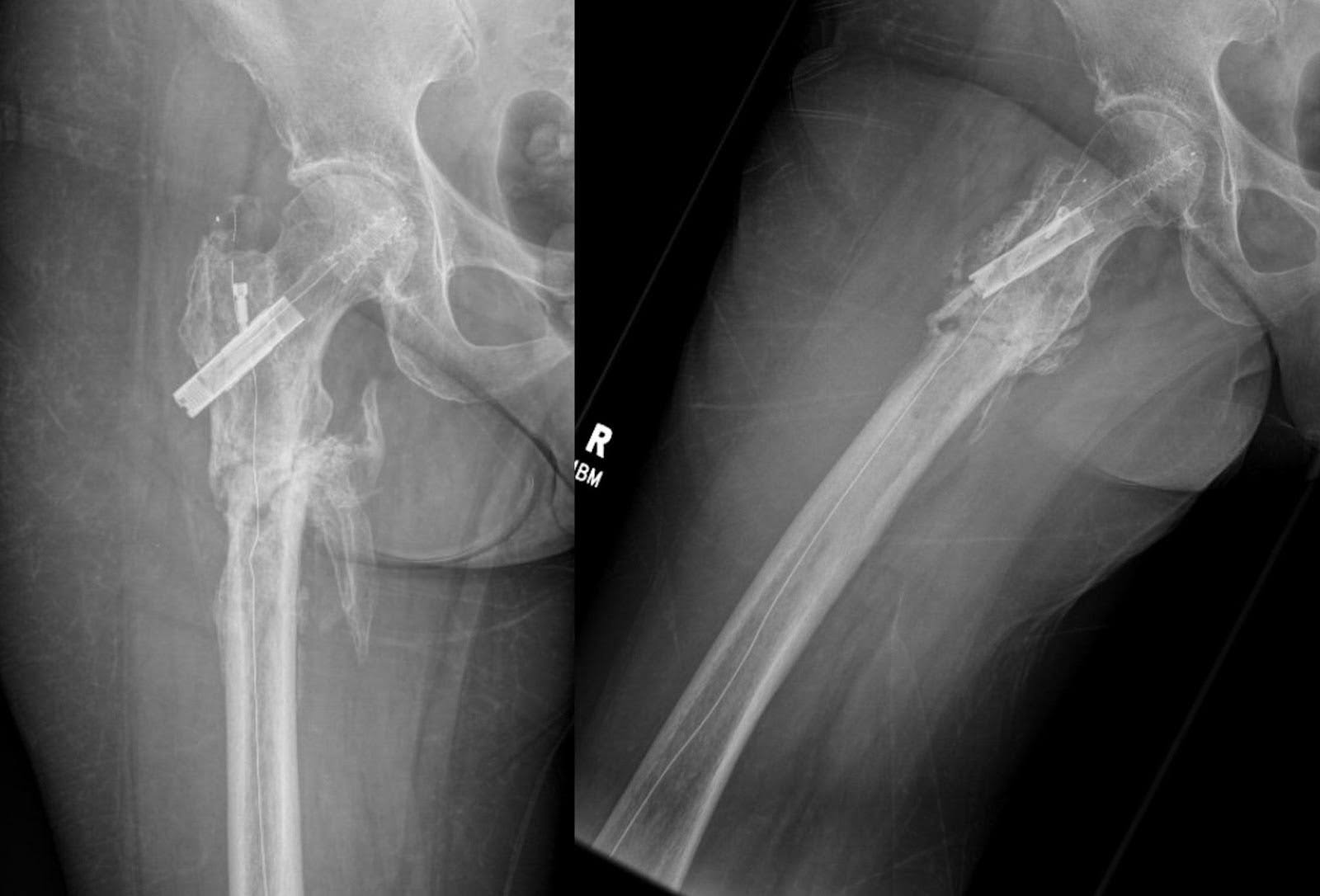
चित्रा 7. निर्धारण के छह महीने बाद, एपी और पार्श्व फीमर एक्स-रे से निरंतर कैलस गठन और प्रचुर मात्रा में बोनी ब्रिजिंग का पता चलता है, जो प्रारंभिक संरेखण को बनाए रखता है। फ्रैक्चर विषम हड्डी के गठन की उपस्थिति के साथ-साथ अपूर्ण उपचार के संकेत प्रदर्शित करता है। कोई स्पष्ट हार्डवेयर जटिलताएं या नए फ्रैक्चर के संकेत नहीं हैं। इसके अलावा, दाहिने कूल्हे में समान अपक्षयी परिवर्तन बने रहते हैं।
मेटास्टेसिस कैंसर से जुड़ी रुग्णता और मृत्यु दर में महत्वपूर्ण भूमिका निभाता है।30 फेफड़े का कैंसर, क्रमशः पुरुषों और महिलाओं में दूसरा सबसे आम कार्सिनोमा, मस्तिष्क, हड्डियों और अधिवृक्क ग्रंथियों में मेटास्टेसिस के लिए प्राथमिकता प्रदर्शित करता है।31,32 मेटास्टेटिक हड्डी रोग न केवल रोगियों को दुर्बल करने वाला दर्द देता है बल्कि पर्याप्त वित्तीय बोझ भी डालता है। संयुक्त राज्य अमेरिका में 250,000 रोगियों का वर्तमान अनुमान इस स्थिति से जूझ रहा है, जो $ 12 बिलियन की वार्षिक स्वास्थ्य देखभाल लागत का अनुवाद करता है।33,34 उपचार में प्रगति, जबकि कैंसर से बचने की दर में सुधार होता है, जिसके परिणामस्वरूप मेटास्टेटिक हड्डी रोग की उच्च घटनाएं होती हैं। इस स्थिति से उत्पन्न होने वाले पैथोलॉजिकल फ्रैक्चर कई घावों से उत्पन्न होते हैं जो एक आकार तक पहुंचते हैं जो हड्डी की संरचनात्मक अखंडता को खतरे में डालते हैं, अंततः फ्रैक्चर में समाप्त होते हैं।35 दीर्घकालिक रोगी अस्तित्व और जीवन की गुणवत्ता में सुधार करने के लिए, रोग प्रबंधन में उचित उपचार तौर-तरीकों को रणनीतिक रूप से प्राथमिकता देना महत्वपूर्ण है।36
चूंकि इस रोगी ने फीमर फ्रैक्चर से पहले कोई ऑन्कोलॉजिकल निदान नहीं किया था, इसलिए उन प्रमुख बिंदुओं को उजागर करना महत्वपूर्ण है जो फ्रैक्चर से पहले जोखिम वाले बोनी घावों की पहचान करने में मदद कर सकते हैं। रोगी ने फ्रैक्चर से पहले कूल्हे में कई महीनों के दर्द की सूचना दी, जो अक्सर किसी भी आंत के कार्सिनोमा की पहली नैदानिक खोज हो सकती है। चतुर इतिहास लेने और शारीरिक परीक्षा के निष्कर्ष जो दर्द को प्रकट करते हैं जिसका कोई स्पष्टीकरण नहीं है, विशेष रूप से कार्यात्मक दर्द की जांच की जानी चाहिए। मूल्यांकन का सबसे उपयुक्त तरीका प्रभावित होने वाली पूरी हड्डी के सादे रेडियोग्राफ़ के साथ है, यह सुनिश्चित करने के लिए कि संदर्भित दर्द एक मास्किंग नैदानिक कारक नहीं है।
फ्रैक्चर का उचित इलाज करने के बाद और रोगी तत्काल पोस्टऑपरेटिव चरण से बच गया है, अंतर्निहित बीमारी को संबोधित करने पर ध्यान देना चाहिए, जिससे चिकित्सा और विकिरण ऑन्कोलॉजी से जुड़े एक बहु-विषयक दृष्टिकोण की आवश्यकता होती है। मेडिकल ऑन्कोलॉजी प्राथमिक कैंसर और उसके मेटास्टेटिक घावों दोनों के लिए प्रणालीगत उपचार प्रदान करती है। विकिरण ऑन्कोलॉजी सबस्यूट पोस्टऑपरेटिव अवधि के भीतर स्थानीय उपचार में एक महत्वपूर्ण उद्देश्य प्रदान करता है, जो आवश्यक बोनी उपचार प्रक्रिया को सुविधाजनक बनाने के लिए प्रसारित कैंसर कोशिकाओं को आक्रामक रूप से लक्षित करता है। हालांकि केस श्रृंखला मज्जा नाखून स्थिरीकरण के बाद रोग की प्रगति की कम दर की रिपोर्ट करती है, रोगी के जीवित रहने के साथ हार्डवेयर विफलता का खतरा बढ़ जाता है।37,38 कार्बन फाइबर प्रत्यारोपण उन्नत इमेजिंग तकनीकों के साथ उपयोग किए जाने पर रोग की निगरानी और हड्डियों के उपचार में सुधार कर सकते हैं।12 रोगी-रिपोर्ट किए गए परिणामों और टाइटेनियम बनाम कार्बन फाइबर प्रत्यारोपण की लागत-प्रभावशीलता की जांच करने वाले अध्ययन नैदानिक गोद लेने को बढ़ा सकते हैं।
कार्बन फाइबर इम्प्लांट से परे कोई विशेष उपकरण का उपयोग नहीं किया जाता है।
संबंधित लेखक कार्बोफिक्स ऑर्थोपेडिक्स लिमिटेड के लिए एक सशुल्क वक्ता और सलाहकार हैं।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माए जाने के लिए अपनी सूचित सहमति दी है और वह जानता है कि जानकारी और चित्र ऑनलाइन प्रकाशित किए जाएंगे।
एनीमेशन 10/03/2025 को प्रकाशन के बाद जोड़ा गया। लेख की सामग्री में कोई परिवर्तन नहीं किया गया था।
References
- हासे एससी. पैथोलॉजिकल फ्रैक्चर का उपचार। हैंड क्लिन। 2013; 29(4):579-584. डीओआइ:10.1016/जे.एचसीएल.2013.08.010.
- कोलमैन आरई। मेटास्टैटिक हड्डी रोग की नैदानिक विशेषताएं और कंकाल रुग्णता का खतरा। क्लीन कैंसर Res. 2006; 12(20 पीटी 2):6243एस-6249एस। डीओआइ:10.1158/1078-0432.सीसीआर-06-0931.
- Hage WD, Aboulafia ए जे, Aboulafia DM. घटना, स्थान, और मेटास्टेटिक हड्डी रोग के नैदानिक मूल्यांकन. ऑर्थोप क्लीन नॉर्थ एम। 2000; 31(4):515-528, vii. डीओआइ:10.1016/एस0030-5898(05)70171-1.
- क्राइस्ट एबी, पिपल एएस, गेटलमैन बीएस, एट अल प्राथमिक घातक ट्यूमर की व्यापकता, पैथोलॉजिकल फ्रैक्चर की दर, और मेटास्टेटिक हड्डी रोग की स्थापना में मृत्यु दर। हड्डी संयुक्त खुला। 2023; 4(6):424-431. डीओआइ:10.1302/2633-1462.46.बीजेओ-2023-0042. आर 1।
- जॉनसन SK, Knobf मीट्रिक टन. आसन्न या वास्तविक रोग संबंधी फ्रैक्चर के साथ कैंसर रोगियों के लिए सर्जिकल हस्तक्षेप. ऑर्थोप नूर। 2008; 27(3):160-171; प्रश्नोत्तरी 172-173। डीओआइ:10.1097/01.NOR.0000320543.90115.d5.
- डी मैटोस सीबीआर, बिनिटी ओ, डोरमैन्स जेपी। बच्चों में पैथोलॉजिकल फ्रैक्चर। अस्थि संयुक्त Res. 2012; 1(10):272-280. डीओआइ:10.1302/2046-3758.110.2000120.
- किम LD, Bueno FT, Yonamine ES, Próspero JD de, Pozzan G. ट्यूमर के पहले लक्षण के रूप में अस्थि मेटास्टेसिस: प्राथमिक ट्यूमर की स्थापना में एक immunohistochemistry अध्ययन की भूमिका. रेव ब्रास ऑर्टोप (साओ पाउलो)। 2018; 53(4):467-471. डीओआइ:10.1016/जे.आरबीओई.2018.05.015.
- यूं आरएस, डोनेगन डीजे, लिपोरेस एफए। सबट्रोकेन्टरिक फीमर फ्रैक्चर को कम करना: टिप्स और ट्रिक्स, क्या करें और क्या न करें। जे ऑर्थोप ट्रॉमा। 2015; 29 सप्ल 4:S28-33. डीओआइ:10.1097/बीओटी.00000000000000287.
- Weiss RJ, Ekström W, Hansen BH, et al. 194 रोगियों में पैथोलॉजिकल सबट्रोकेन्टरिक फ्रैक्चर: पैथोलॉजिकल और गैर-पैथोलॉजिकल फ्रैक्चर के सर्जिकल उपचार के बाद परिणाम की तुलना। J सर्जन Oncol. 2013; 107(5):498-504. डीओआइ:10.1002/जेएसओ.23277.
- Depauw एन, Pursley जे, Lozano-Calderon एसए, पटेल सीजी. प्रोटॉन और फोटॉन थेरेपी के लिए कार्बन फाइबर और टाइटेनियम सर्जिकल प्रत्यारोपण का मूल्यांकन। प्रैक्ट रेडिएट ऑनकोल 2023; 13(3):256-262. डीओआइ:10.1016/जे.पीआरआरओ.2023.01.009.
- Lozano-Calderon SA, Rijs Z, Groot OQ, et al. ऑन्कोलॉजिक संकेतों के लिए कार्बन-फाइबर नाखूनों के साथ इलाज की गई लंबी हड्डियों के परिणाम: अंतर्राष्ट्रीय बहु-संस्थागत अध्ययन। J am acad orthop surg. 2024; 32(3):e134-e145. डीओआइ:10.5435/जेएओएस-डी-22-01159.
- "आर्थोपेडिक ऑन्कोलॉजी में कार्बन फाइबर और टाइटेनियम इंट्रामेडुलरी नाखूनों की तुलना"। हड्डी संयुक्त खुला। 2022; 3(8):648-655. डीओआइ:10.1302/2633-1462.38.बीजेओ-2022-0092. आर 1।
- अर्न्स्टबर्गर टी, हेड्रिक जी, ब्रूनिंग टी, क्रेफ्ट एस, बुचॉर्न जी, क्लिंगर एचएम। "एमआरआई आर्टिफैक्टिंग में इंटरवर्टेब्रल स्पेसर सामग्री की इंटरऑब्जर्वर-मान्य प्रासंगिकता"। यूर स्पाइन, जे. 2007; 16(2):179-185. डीओआइ:10.1007/एस00586-006-0064-5.
- अल्वारेज़-ब्रेकेनरिज सी, डी अल्मेडा आर, हैदर ए, एट अल रीढ़ की हड्डी के ट्यूमर के उपचार के लिए कार्बन फाइबर-प्रबलित पॉलीएथेरेथरकेटोन स्पाइनल प्रत्यारोपण: कथित फायदे और सीमाएं। न्यूरोस्पाइन। 2023; 20(1):317-326. डीओआइ:10.14245/एनएस.2244920.460.
- क्लंक एमजे, गोंजालेज एमआर, डेनवुड एचएम, एट अल। कार्बन फाइबर में एक झलक: आर्थोपेडिक ऑन्कोलॉजी के लिए उच्च प्रदर्शन समग्र बहुलक प्रत्यारोपण के लिए एक व्यावहारिक गाइड। J Orthop. 2023;45:13-18. डीओआइ:10.1016/जे.जोर.2023.09.011.
- मंगलानी एचएच, मार्को आरए, पिसीओलो ए, हीली जेएच। कैंसर रोगियों में आर्थोपेडिक आपात स्थिति। सेमिन ओन्कोल 2000; 27(3):299-310.
- बूथ K, Rivet J, Flici R, एट अल प्रगतिशील गतिशीलता प्रोटोकॉल आघात गहन देखभाल रोगियों में शिरापरक थ्रोम्बोम्बोलिज़्म दर को कम करता है: एक गुणवत्ता सुधार परियोजना। जे ट्रॉमा नूर्स। 2016; 23(5):284-289. डीओआइ:10.1097/जेटीएन.00000000000000234.
- कोलियर आरए। पैथोलॉजिकल नियोप्लास्टिक फ्रैक्चर का सर्जिकल स्थिरीकरण। कर्र प्रोबल कैंसर। 1986; 10(3):117-168. डीओआइ:10.1016/एस0147-0272(86)80005-8.
- शिन-ये एन, जिओ-बिन टी, चांग-रान जी, दा सी। रेडियोथेरेपी में कार्बन फाइबर प्रत्यारोपण की संभावना। जे एपल क्लीन मेड फिज। 13(4):3821. डीओआइ:10.1120/जेएसीएमपी.वी13आई4.3821.
- भाश्याम एआर, येउंग सी, सोढ़ी ए, एट अल टाइटेनियम बनाम कार्बन फाइबर-प्रबलित इंट्रामेडुलरी ह्यूमरल हड्डी ट्यूमर के लिए नेलिंग। जे शोल्डर एल्बो सर्जरी। 2023; 32(11):2286-2295. डीओआइ:10.1016/जे.जेएसई.2023.04.023.
- Cofano F, Di Perna G, Monticelli M, et al. रीढ़ की हड्डी के मेटास्टेस में निर्धारण के लिए कार्बन फाइबर प्रबलित बनाम टाइटेनियम प्रत्यारोपण: नई "कार्बन-रणनीति" की सुरक्षा और प्रभावशीलता के बारे में एक तुलनात्मक नैदानिक अध्ययन। जे क्लीन Neurosci. 2020;75:106-111. डीओआइ:10.1016/जे.जोसीएन.2020.03.013.
- Yeung मुख्यमंत्री, Bhashyam एआर, पटेल SS, Ortiz-क्रूज़ ई, Lozano-Calderón एसए. आर्थोपेडिक ऑन्कोलॉजी में कार्बन फाइबर प्रत्यारोपण। जे क्लिन मेड 2022; 11(17). डीओआइ:10.3390/जेसीएम11174959.
- Tedesco G, Gasbarrini A, Bandiera S, Ghermandi R, Boriani S. समग्र तिरछी/कार्बन फाइबर प्रत्यारोपण रीढ़ की हड्डी के ट्यूमर के प्रबंधन में रेडियोथेरेपी की प्रभावशीलता को बढ़ा सकते हैं। J स्पाइन सर्जरी. 2017; 3(3):323-329. डीओआइ:10.21037/जेएसएस.2017.06.20.
- Nevelsky A, Borzov E, डैनियल S, Bar-Deroma R. रेडियोथेरेपी खुराक वितरण पर कार्बन फाइबर तिरछी शिकंजा के गड़बड़ी प्रभाव. J लागू करें क्लीन मेड Phys. 2017; 18(2):62-68. डीओआइ:10.1002/एसीएम2.12046.
- Keppens C, Dequeker EM, Pauwels P, Ryska A, 't हार्ट N, वॉन डेर Thüsen JH. "गैर-छोटे-सेल फेफड़ों के कैंसर में पीडी-एल 1 इम्यूनोहिस्टोकेमिस्ट्री: धुंधला सामंजस्य और व्याख्या में मतभेदों को उजागर करना"। विरचोस आर्क 2021; 478(5):827-839. डीओआइ:10.1007/एस00428-020-02976-5.
- Yatabe Y, Mitsudomi T, Takahashi फुफ्फुसीय adenocarcinoma में T. TTF-1 अभिव्यक्ति. एम जे सर्ज पथोल। 2002; 26(6):767-773. डीओआइ:10.1097/00000478-200206000-00010.
- झांग पी, हान YP, हुआंग L, ली क्यू, मा DL. "प्राथमिक फेफड़े के एडेनोकार्सिनोमा की पहचान में नैप्सिन ए और थायरॉयड ट्रांसक्रिप्शन फैक्टर -1 का मूल्य"। Oncol Lett. 2010; 1(5):899-903. डीओआइ:10.3892/ol_00000160.
- Affandi KA, Tizen NMS, Mustangin M, Zin RRMRM. p40 immunohistochemistry प्राथमिक फेफड़े स्क्वैमस सेल कार्सिनोमा में एक उत्कृष्ट मार्कर है। जे Pathol अनुवाद मेड. 2018; 52(5):283-289. डीओआइ:10.4132/जेपीटीएम.2018.08.14.
- डी फेलिस एफ, पिसीओली ए, म्यूजियो डी, टॉम्बोलिनी वी। हड्डी मेटास्टेस प्रबंधन में विकिरण चिकित्सा की भूमिका। Oncotarget. 2017; 8(15):25691-25699. डीओआइ:10.18632/ओंकोटार्गेट.14823.
- नूह ए, गोल्डिंग के, इस्लर एमएच, एट अल। दर्द और कार्यात्मक परिणाम में प्रारंभिक सुधार लेकिन मेटास्टैटिक लंबी हड्डी रोग के लिए सर्जरी के बाद जीवन की गुणवत्ता नहीं। क्लीन ऑर्थोप रिलेट Res. 2018; 476(3):535-545. डीओआइ:10.1007/एस11999.00000000000000065.
- सीगल आरएल, मिलर केडी, वागले एनएस, जेमल ए. कैंसर के आंकड़े, 2023। सीए कैंसर जे क्लीन। 2023; 73(1):17-48. डीओआइ:10.3322/सीएएसी.21763.
- पॉपर एचएच। फेफड़ों के कैंसर की प्रगति और मेटास्टेसिस। कैंसर मेटास्टेसिस रेव 2016; 35(1):75-91. डीओआइ:10.1007/एस10555-016-9618-0.
- गाइ जीपी, एकवुमे डीयू, याब्रॉफ केआर, एट अल संयुक्त राज्य अमेरिका में वयस्कों के बीच कैंसर से बचने का आर्थिक बोझ। जे क्लिन ओन्कोल। 2013; 31(30):3749-3757. डीओआइ:10.1200/जेसीओ.2013.49.1241.
- "अमेरिकी वयस्क आबादी में मेटास्टेटिक हड्डी रोग के प्रचलित मामलों की अनुमानित संख्या"। क्लीन एपिडेमिओल। 2012;4:87-93. डीओआइ:10.2147/सीएलईपी. एस28339.
- ब्लैंक एटी, लर्मन डीएम, पटेल एनएम, रैप टीबी। क्या मेटास्टैटिक हड्डी रोग में पैथोलॉजिकल फ्रैक्चर के उपचार की तुलना में रोगनिरोधी हस्तक्षेप अधिक लागत प्रभावी है? क्लीन ऑर्थोप रिलैट Res. 2016; 474(7):1563-1570. डीओआइ:10.1007/एस11999-016-4739-एक्स.
- Gutowski मुख्य ंयायाधीश, Zmistowski बी, Fabbri एन, Boland पीजे, हीली जेएच. गुर्दे और फेफड़ों के कैंसर के रोगियों में जैविक एजेंटों का उपयोग ऊरु मेटास्टेस के हमारे शल्य चिकित्सा प्रबंधन को प्रभावित करना चाहिए? क्लीन ऑर्थोप रिलेट Res. 2019; 477(4):707-714. डीओआइ:10.1097/CORR.00000000000000434.
- मिलर बीजे, सोनी ईईसी, गिब्स सीपी, स्कारबोरो एमटी। लंबी हड्डी मेटास्टेस के लिए इंट्रामेडुलरी नाखून: वे असफल क्यों होते हैं? हड्डी रोग। 2011; 34(4). डीओआइ:10.3928/01477447-20110228-12.
- Arpornsuksant पी, मॉरिस सीडी, फोर्सबर्ग JA, लेविन के रूप में. इंट्रामेडुलरी नाखून स्थिरीकरण के बाद स्थानीय मेटास्टेटिक घाव प्रगति के साथ कौन से कारक जुड़े हैं? क्लीन ऑर्थोप Relat Res. 2022; 480(5):932-945. डीओआइ:10.1097/CORR.00000000000002104.
Cite this article
Rizk पीए, Werenski जो, Lozano-Calderon एसए. एक पैथोलॉजिकल सबट्रोकेन्टरिक फ्रैक्चर के निर्धारण के लिए कार्बन फाइबर प्रत्यारोपण। जे मेड अंतर्दृष्टि। 2024; 2024(443). डीओआइ:10.24296/जोमी/443.



