O Uso de Hastes Fotodinâmicas para Reforço Ósseo em Combinação com Artroplastia Total Complexa do Quadril no Cenário de Osteíte por Radiação
Main Text
Table of Contents
Aqui, apresentamos um caso de linfoma difuso de grandes células B (LDGCB) com envolvimento esquelético em um homem geriátrico. Inicialmente apresentando dor no quadril esquerdo, o paciente foi diagnosticado com LDGCB afetando o acetábulo esquerdo. O tratamento subsequente com radioterapia sistêmica e radioterapia resultou em osteíte por radiação, osteoartrite e colapso acetabular, necessitando de intervenção cirúrgica.
O plano de tratamento envolveu artroplastia total do quadril (ATQ) com hastes intramedulares fotodinâmicas (PDNs) para estabilização pélvica, aumentadas com aumentos de tântalo para suporte aprimorado. Os PDNs forneceram estabilidade estrutural, minimizando a interferência em futuras intervenções oncológicas. O procedimento cirúrgico consistiu na inserção meticulosa de PDNs e colocação de aumentos de tântalo, alcançando estabilidade e alinhamento ideais do componente acetabular.
Este caso ressalta o uso estratégico de PDNs e aumentos de tântalo para o tratamento de defeitos acetabulares importantes em pacientes com patologias complexas que necessitam de ATQ para estabilização pélvica. Essas técnicas oferecem vantagens no monitoramento radiográfico pós-operatório da doença e precisão no planejamento da radioterapia. A abordagem multidisciplinar enfatiza a importância de selecionar cuidadosamente os implantes apropriados para otimizar os resultados em oncologia ortopédica.
Estabilização pélvica; unhas fotodinâmicas; osteíte por radiação; artroplastia total do quadril complexa.
Abordar o linfoma difuso de grandes células B (LDGCB) com envolvimento esquelético exige uma abordagem diferenciada, considerando a interação da progressão da doença, localização da lesão, características do paciente e opções de tratamento. Embora o paradigma do tratamento tenha evoluído para o manejo não cirúrgico, abrangendo quimioterapia sistêmica avançada e radioterapia, os potenciais efeitos secundários dessas terapias merecem uma consideração cuidadosa, particularmente considerando a melhora da sobrevida do paciente. Pacientes com lesões acetabulares e/ou osteíte por radiação apresentam desafios únicos, pois pacientes mais velhos, comórbidos e com integridade óssea comprometida podem ser inadequados para ATQ isolada. Portanto, estratégias menos invasivas que ofereçam estabilidade estrutural e restauração da biomecânica são altamente desejáveis, como a colocação percutânea de hastes intramedulares fotodinâmicas para estabilização pélvica isoladamente ou antes de ATQ complexa. A estabilização com balões fotodinâmicos não impede futuras artroplastias ou reconstruções.
Um homem branco geriátrico apresentou queixa de dor no quadril, que, na biópsia, revelou LDGCB do acetábulo esquerdo. Foi submetido a linfoma sistêmico e radioterapia, apresentando resposta favorável. No entanto, imagens subsequentes indicaram perda da integridade acetabular e migração superior da cabeça femoral dentro da coluna anterior, atribuída à osteíte induzida por radiação. Após a conclusão da radioterapia sistêmica e de radiação, a cirurgia foi planejada para tratar a osteíte de radiação e a discrepância resultante no comprimento da perna. Isso envolveu ATQ complexa com estabilização das colunas pélvicas usando PDNs. A aplicação percutânea de PDNs foi utilizada para aumentar a estabilidade da ATQ, incorporando aumentos de tântalo para maior suporte.
O exame musculoesquelético dos membros inferiores, seis meses antes da intervenção cirúrgica, revelou uma marcha normal, mas levemente antálgica, principalmente em longas distâncias. Depois de caminhar cerca de 100 a 150 metros, o paciente sentiu dor bilateral no quadril, que era mais intensa no quadril esquerdo. A palpação não revelou edema ou sensibilidade. A amplitude de movimento foi restrita em ambos os quadris com diminuição da rotação interna do quadril esquerdo, medindo aproximadamente 10 a 15 graus, enquanto a rotação externa permaneceu preservada em 45 graus bilateralmente. Não houve restrições à flexão do quadril, flexão e extensão do joelho ou flexão e extensão do tornozelo. Neurologicamente, o paciente exibiu força muscular e sensação normais nos miótomos L1-S2 e dermátomos, respectivamente, sem déficits observados. A dormência na parte inferior dos pés foi atribuída ao efeito da quimioterapia (por exemplo, ciclofosfamida, doxorrubicina, prednisolona, rituximabe e vincristina). O exame vascular revelou pulsos pediosos e tibiais posteriores palpáveis, enquanto a integridade da pele estava intacta em todos os membros inferiores.
Após exame subsequente três meses antes da cirurgia, foram observadas reduções notáveis na flexão, rotação interna, rotação externa e abdução no quadril esquerdo. Além disso, o encurtamento significativo do membro foi atribuído à migração cranial da cabeça do fêmur.
Na apresentação, a radiografia da pelve demonstrou perda de espaço articular do quadril esquerdo, osteófitos, cistos subcondrais e migração proximal do fêmur com alterações da articulação sacroilíaca. Erosão superior leve do acetábulo acompanhada de esclerose atribuída ao linfoma. Alterações degenerativas na articulação sacroilíaca e na sínfise púbica também estavam presentes. Além disso, a fixação transpedicular na junção lombossacral com marcadores de enxerto intersomático decorrentes de cirurgia de fusão lombar realizada oito anos antes para doença degenerativa do disco lombar.
As radiografias subsequentes, realizadas três meses antes da cirurgia, não revelaram nenhuma alteração substantiva na aparência de lesões escleróticas e líticas mistas na hemipelve esquerda, de acordo com o linfoma tratado. Isso foi acompanhado por remodelamento acetabular e migração cranial do fêmur proximal, com alterações degenerativas na articulação do quadril esquerdo (Figura 1). Os achados da tomografia computadorizada (TC) alinharam-se aos radiografados, confirmando a patologia observada (Figura 2).
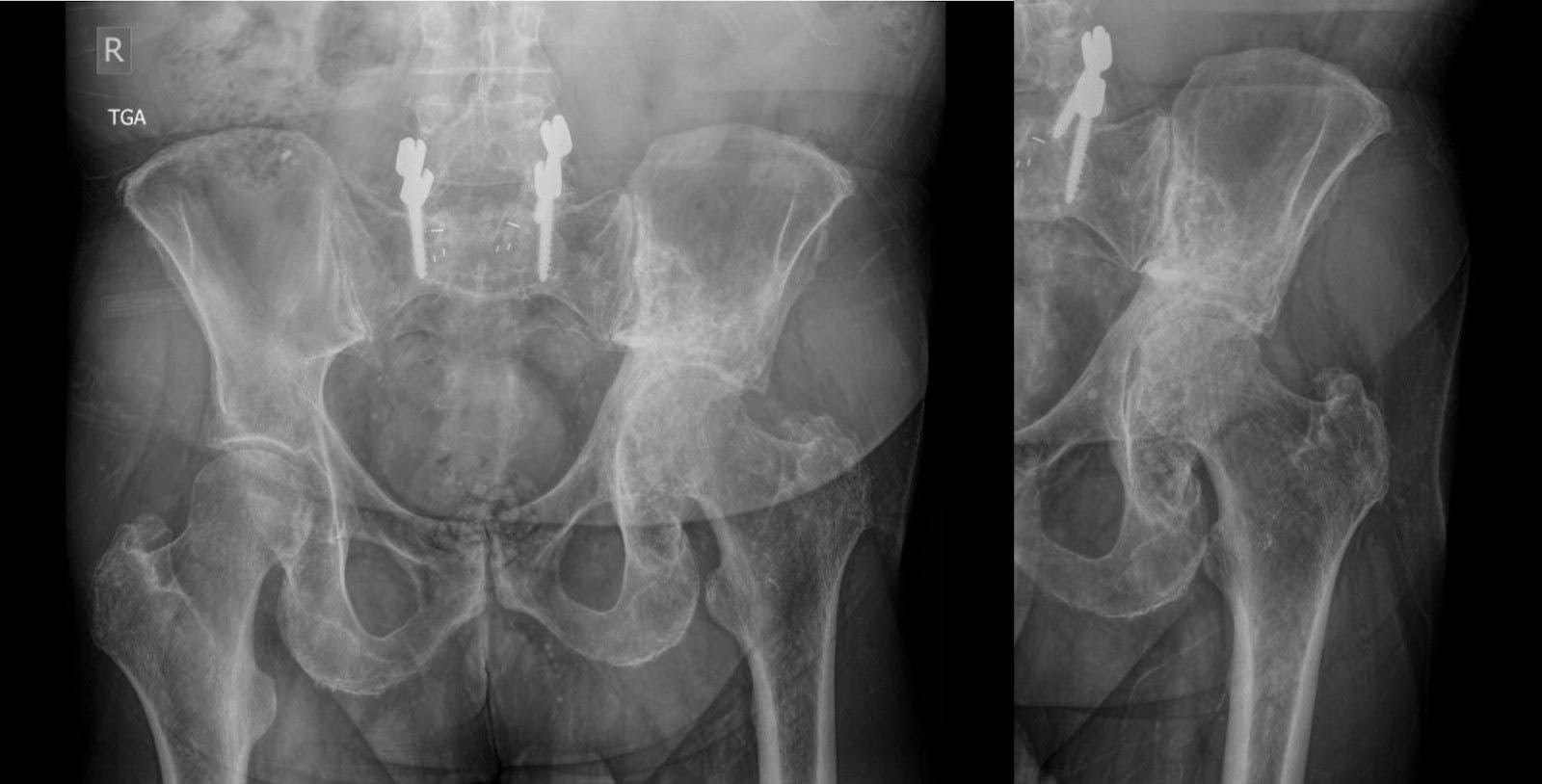
Figura 1. Radiografias anteroposteriores (AP) da pelve três meses antes da cirurgia. Lesão principalmente esclerótica da hemipelve esquerda, consistente com linfoma tratado. Alterações estruturais do acetábulo com remodelação e migração superior do fêmur proximal.
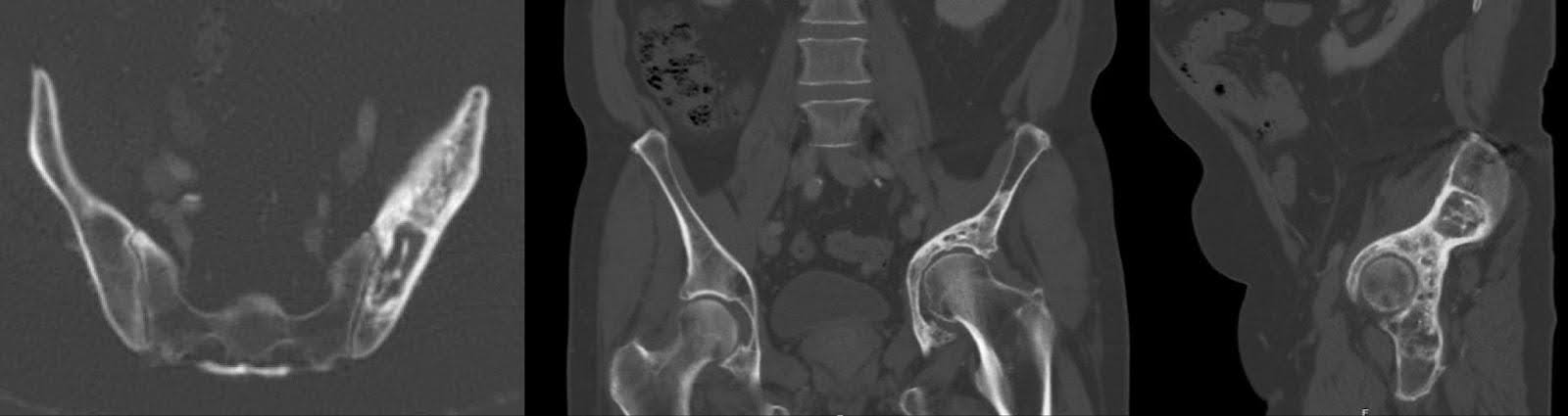
Figura 2. Incidências axial, coronal e sagital da TC da pelve três meses antes da cirurgia. Lesão mista esclerótica/lítica do acetábulo redemonstrando linfoma tratado. Colapso do teto acetabular e migração do fêmur proximal para a área supra-acetabular com protrusão.
O LDGCB é o subtipo mais prevalente de linfoma não-Hodgkin, constituindo aproximadamente 30 a 40% de todos os casos. 1 O diagnóstico geralmente ocorre entre a quinta e a sexta décadas de vida. Sua etiologia é multifatorial e pode envolver predisposições genéticas, desregulação imunológica, bem como exposições virais, ambientais e ocupacionais. 2,3 É marcada pela proliferação de células linfopoiéticas, muitas vezes originadas no interior do osso, e tem o potencial de causar destruição localizada da arquitetura óssea, predispondo o indivíduo a fraturas patológicas. 4 Clinicamente, o LDGCB pode apresentar dor esquelética secundária à destruição e desestabilização óssea. Essa dor pode irradiar, principalmente quando há envolvimento de componentes localizados de tecidos moles, como nervos, músculos ou vasos, dependendo da localização da lesão. Sintomas sistêmicos como febre, sudorese noturna e perda de peso também podem fazer parte da constelação de sintomas. 2,4,5 A imagem geralmente revela destruição óssea radiolúcida com envolvimento de tecidos moles, evidente na radiografia simples. A ressonância nuclear magnética (RNM) geralmente mostra hipointensidade relativa nas sequências T1 no canal medular, indicando substituição da medula óssea. Além disso, as sequências T2 geralmente exibem hiperintensidade tanto na extensão intramedular quanto na extramedular. 6 Aproximadamente quatro anos antes da cirurgia de estabilização pélvica, a RM da paciente revelou lesão hipointensa em T1 e hiperintensa em T2 no acetábulo esquerdo e osso inominado, compatível com processo patológico nessas áreas (Figura 3). As massas de tecidos moles proeminentes frequentemente observadas na apresentação para LDGCB podem progredir sem intervenção sistêmica. As modalidades de tratamento padrão para LDGCB envolvem quimioterapia e radioterapia localizada. 7 O LDGCB tem um prognóstico moderado a favorável, com taxas de sobrevida em 5 anos variando de 60 a 70% após a terapia de primeira linha. 1
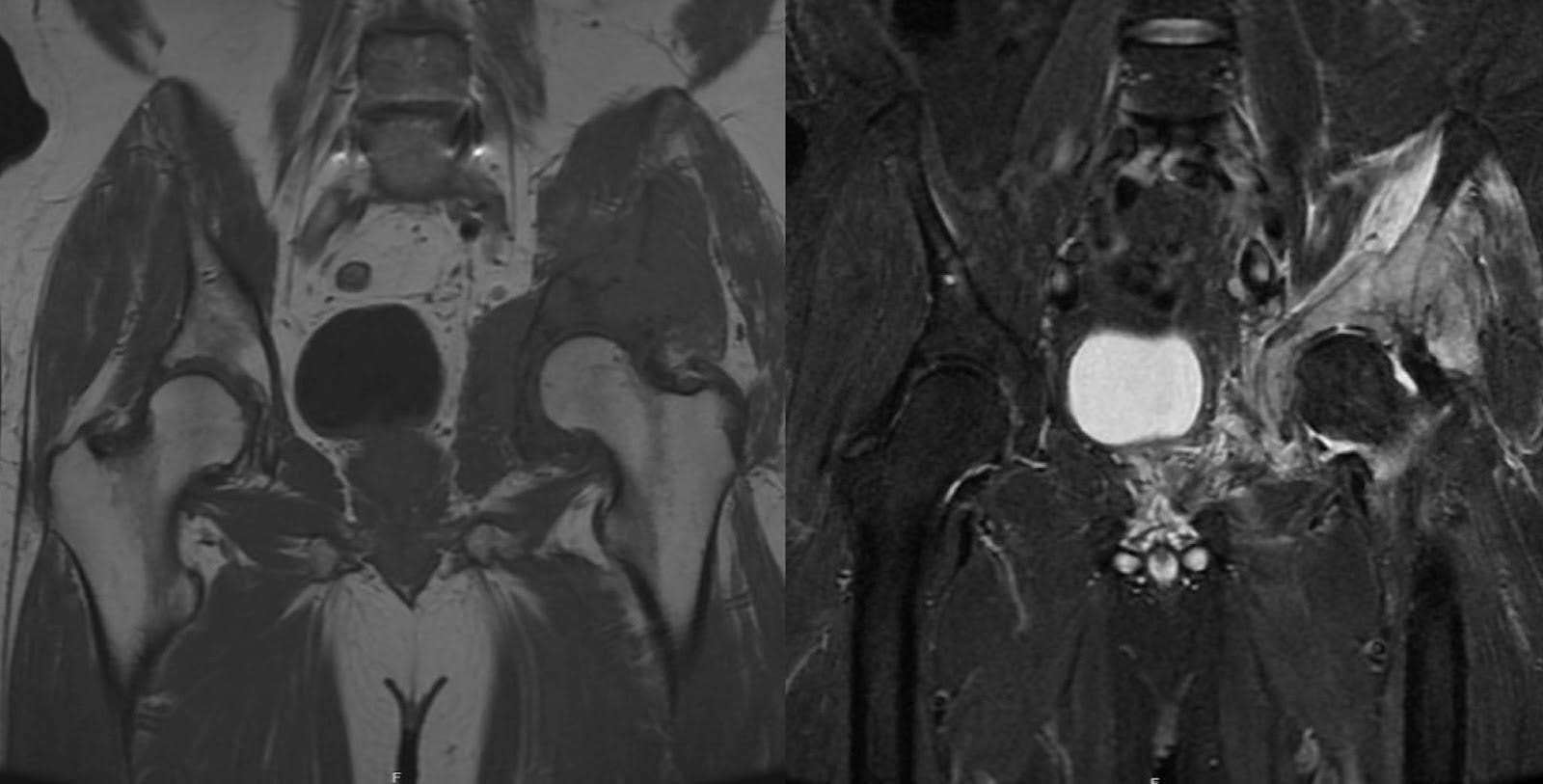
Figura 3. Ressonância magnética pré-operatória, realizada aproximadamente quatro anos antes da cirurgia de estabilização pélvica. A RM mostrou lesão hipointensa em T1 e hiperintensa em T2 no acetábulo esquerdo e osso inominado, sugestiva de processo patológico.
Embora o linfoma seja geralmente responsivo à radioterapia, os efeitos a longo prazo no osso, conhecidos como osteíte por radiação, permanecem incompletamente compreendidos. A osteíte por radiação pode se manifestar como osteopenia, ruptura da arquitetura trabecular e irregularidades corticais, tornando o osso suscetível a fraturas e remodelação anormal. Essas alterações predispõem o osso afetado a fraturas e processos de remodelação aberrantes. Esse risco se intensifica em ossos longos e regiões de sustentação de peso, como o acetábulo, potencialmente culminando em osteoartrite progressiva. 8,9 Além disso, a radiação envolvendo células condrais contribui substancialmente para essas alterações degenerativas. 10
A ATQ continua sendo uma intervenção cirúrgica amplamente utilizada e confiável para a osteoartrite, abrangendo um espectro de complexidades, desde a osteoartrite degenerativa primária até casos envolvendo deformidades e defeitos pélvicos devido a doenças prévias ou outras patologias. 11–13 Os avanços na metalurgia e na ciência dos materiais aumentaram a durabilidade da ATQ desde sua ampla adoção. Os aumentos, uma técnica utilizada para tratar defeitos pélvicos, facilitam o preenchimento de defeitos ósseos integrando o invólucro hemisférico do componente acetabular com uma face de metal trabecular, promovendo o crescimento biológico e fixando com fixação por parafuso. 14,15 Os métodos de aumento, incluindo cimento e balões fotodinâmicos, oferecem suporte estrutural, o que é particularmente crucial para pacientes oncológicos. Balões fotodinâmicos inseridos por via percutânea fornecem estabilidade para a taça acetabular, complementando a função dos aumentos. Essa combinação torna-se cada vez mais significativa à medida que a terapia direcionada do carcinoma melhora e a expectativa de vida aumenta, alcançando alívio da dor e corrigindo defeitos acetabulares, como evidenciado ao abordar a discrepância no comprimento das pernas em casos específicos. 16,17
Existem várias opções de tratamento para a osteoartrite do quadril, desde injeções de esteróides até intervenção cirúrgica. 18 No entanto, em casos caracterizados por patologias multifocais, como osteíte por radiação e migração superior da cabeça femoral, a reconstrução articular surge como a opção ideal de tratamento. A hemiartroplastia não é uma opção adequada devido ao acetábulo não hemisférico e erodido. Embora a ATQ in situ seja uma opção, ela pode piorar a discrepância no comprimento do membro e alterar a biomecânica, levando ao aumento da instabilidade e do risco de luxação. 19 A reconstrução com um componente acetabular jumbo pode abordar a alteração do espaço articular e o grande defeito, mas requer alargamento acetabular prolongado, resultando em potencial perda óssea. 20
Por outro lado, a utilização de um componente acetabular de tamanho padrão com aumentos oferece preservação óssea, embora a fixação do parafuso possa ser dificultada pela osteíte por radiação. Superar esse desafio requer atenção meticulosa para alcançar a profundidade adequada do parafuso. Outras estratégias reconstrutivas dependem de grandes construções triflange personalizadas ou construções complexas de gaiola de copo. Essas opções são eficazes, mas apresentam um risco significativo de infecção e instabilidade. 21,22 As construções de gaiola de copo também são uma opção para grandes reconstruções acetabulares, mas apresentam risco de instabilidade e infecção. 23 Esses grandes construtos podem aumentar a morbidade intraoperatória e complicar o monitoramento radiográfico da doença após a cirurgia. 24–26 A utilização de PDNs como aumentos é uma alternativa minimamente invasiva que pode fornecer fixação conectada a uma haste endosteal que abrange a coluna pélvica, restaurando efetivamente o centro de rotação. 27
Nos casos de linfoma pélvico, a arquitetura óssea pode entrar em colapso durante o tempo que leva para a radiação e a quimioterapia fazerem efeito, principalmente nas articulações de sustentação de peso. À medida que qualquer pressão é exercida no acetábulo estruturalmente enfraquecido, a cabeça femoral pode migrar proximalmente para cima, causando discrepância no comprimento do membro e uma amplitude de movimento restrita. As terapias sistêmicas, no entanto, permitem a cicatrização óssea com tratamento da doença e consolidação óssea. A osteíte por radiação, combinada com amplitude de movimento limitada, pode acelerar o desgaste acetabular, causando dor. A prioridade da ATQ é o alívio da dor, seguido da correção da discrepância no comprimento do membro. Essa abordagem pode ser reforçada ainda mais pela estabilização da PDN do acetábulo, melhorando assim os resultados do tratamento e melhorando a qualidade de vida do paciente.
Os PDNs oferecem uma solução versátil para a reconstrução acetabular, servindo como estabilizadores primários das colunas pélvicas, facilitando a fixação segura dos implantes em procedimentos reconstrutivos. Sua excepcional resistência às forças de compressão, torção e tração e a facilidade de entrega por meio de um cateter flexível permitem a restauração anatômica precisa da coluna acetabular. Com a inserção flexível e a cura do PDN após o preenchimento volumétrico, existem vários pontos de contato dentro do osso, levando a uma estabilidade geral aprimorada e menor risco de falha mecânica devido à concentração de tensão dentro do implante. 28 Além disso, sua radioluscência permite imagens nítidas sem interferência de artefatos metálicos durante o monitoramento radiográfico da doença. Os PDNs permitem a fixação de parafusos dentro do material curado, facilitando a integração perfeita com construções endoprotéticas, preservando o potencial de osseointegração local. 16 Sua resistência longitudinal superior e estabilidade rotacional eliminam a necessidade de estabilização adicional do parafuso e distribuem efetivamente a resistência mecânica por todo o implante. Além disso, as características mecânicas dos PDNs estão mais próximas do osso em comparação com o metal e, portanto, têm um risco menor de proteção contra estresse, levando a uma melhor construção integrada dentro do osso. 28 Apesar dessas vantagens, o encarceramento de PDNs dentro de um cateter balão de polietileno pode restringir o crescimento ósseo. No entanto, a ausência de cimento ou substratos semelhantes pode promover maior osseointegração em comparação com as construções convencionais. 16
Essa complexa substituição do quadril envolveu a reconstrução da articulação, o reforço da pelve com PDNs e a neurolisação do nervo ciático. O procedimento foi realizado sob anestesia geral, e o paciente foi classificado como American Society of Anesthesiologists (ASA) Physical State III.
O paciente foi inicialmente posicionado em decúbito ventral, com botas de compressão aplicadas bilateralmente. Todas as proeminências ósseas foram apropriadamente acolchoadas para proteção. A fixação segura foi garantida com rolos de peito em uma mesa plana de Jackson. Antibióticos profiláticos pré-operatórios (2 g de Ancef) foram administrados, com posterior redosagem a cada quatro horas durante todo o procedimento.
Uma pequena incisão transversal foi cuidadosamente feita na espinha ilíaca póstero-inferior direita, seguida pela colocação de um rastreador de navegação e aquisição de um giro intraoperatório do braço O. Utilizando orientação de navegação juntamente com fluoroscopia, incisões adicionais foram feitas na espinha ilíaca póstero-inferior esquerda e na proeminência isquiática. Posteriormente, uma broca de 3,2 mm foi meticulosamente avançada para delinear as trajetórias dos balões. Empregando um furador reto, garantimos um posicionamento preciso sobre o ponto de entrada, enquanto a broca de 3,2 mm serviu como guia. Após a confirmação da colocação ideal do fio na área supra-acetabular e na coluna posterior por meio de imagens fluoroscópicas em várias incidências, incluindo oblíqua ilíaca, pélvica ântero-posterior, entrada e oblíquo obturador, a broca foi trocada por um fio-guia de 2 mm. Em seguida, o alargamento da trajetória de ambos os balões foi realizado com atenção cuidadosa aos detalhes.
O desbridamento apresentou desafios consideráveis devido à esclerose e à rápida progressão da osteíte pós-radiação do paciente. Foram dimensionados dois balões: um medindo 22 mm x 140 mm para a área supra-acetabular e outro de 22 mm x 120 mm para a coluna posterior. A inserção do balão prosseguiu, seguida de insuflação com polímero, garantindo o preenchimento ideal das trajetórias e regiões dos defeitos ósseos. A cura do polímero ocorreu sem complicações (Figura 4). O sistema de colocação foi posteriormente excisado para ambos os balões, com irrigação completa de ambos os locais. O fechamento envolveu sutura em camadas, utilizando 0 polidioxanona (PDS) para camadas profundas e 2-0 PDS para camadas superficiais. O fechamento da pele foi obtido usando 3-0 Monocryl, Dermabond, Telfa e Tegaderms para o tratamento ideal da ferida.
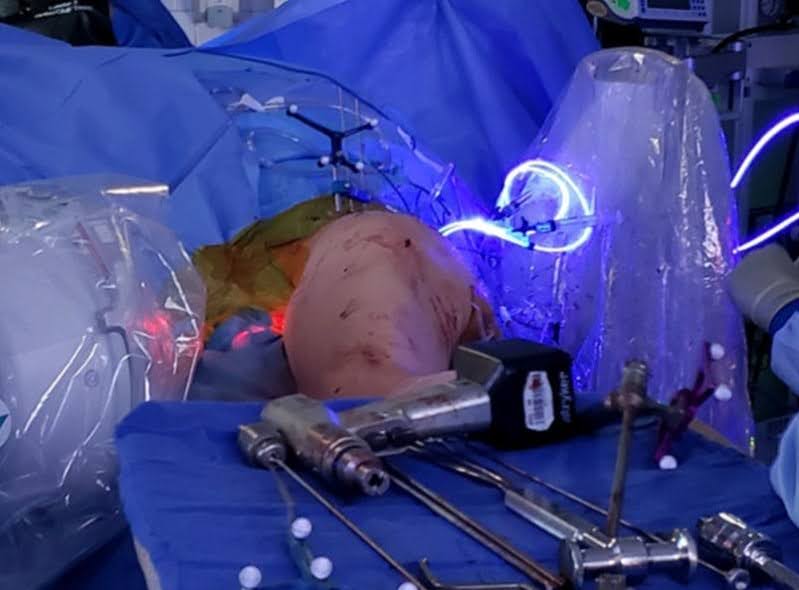
Figura 4. Processo de cura. Os PDNs recozimento de luz com fluoroscopia no local para monitorar a inflação do implante. (Reaproveitado com permissão de Fourman MS, Ramsey DC, Newman ET, Raskin KA, Tobert DG, Lozano-Calderon S. Como faço: estabilização percutânea de lesões metastáticas sacrais e periacetabulares sintomáticas com hastes fotodinâmicas. J Surg Oncol. 2021; 124(7):1192-1199. DOI:10.1002/jso.26617.).
Nesse ponto, o paciente foi transferido para decúbito lateral usando uma pegada de quadril na mesma mesa plana Jackson. Uma incisão longitudinal após a abordagem posterolateral do quadril esquerdo foi feita com uma lâmina de 10 e posterior dissecção dos tecidos subcutâneos foi realizada por eletrocautério. A fáscia foi incisada longitudinalmente e o glúteo máximo foi dividido, com descolamento dos 50% superiores da tipoia e dos rotadores externos como uma única unidade com a cápsula. Dado o crescimento excessivo significativo da pelve, um corte in situ foi feito após a colocação de dois afastadores Cobra, seguido pela identificação da porção intramedular do osso usando um localizador de canal.
Foi realizada brochagem sequencial do fêmur até a haste tamanho 6. Isso resultou em excelente restauração da anteversão e sensação satisfatória do canal, sem mobilização discernível da tentativa em rotação interna e externa. O broche foi deixado in situ para minimizar o sangramento.
A coluna posterior estava totalmente exposta e o nervo ciático foi identificado para neurólise da fúrcula isquiática até a coxa proximal, antecipando o alongamento esperado durante a reconstrução. Após a remoção da cabeça, foi alcançada a visualização completa do acetábulo, incluindo seu centro superior de migração. Foram utilizados alargadores sequenciais, fresando no ponto mais baixo do acetábulo, com o ligamento transverso servindo como referência anatômica para a determinação da anteversão e abdução. O alargamento sequencial começou em 44 mm para realinhar medialmente o acetábulo nativo, progredindo até o tamanho 54 mm. Um aumento de 15 mm de espessura foi fixado com três parafusos de 6,5 mm de 30, 45 e 40 mm de comprimento, obtendo excelente fixação.
A superfície acetabular foi preparada até que o sangramento ósseo fosse alcançado. Posteriormente, o acetábulo foi preenchido com 30 cc de enxerto ósseo esponjoso cortical. Em seguida, um copo de revisão de 56 furos múltiplos foi inserido e fixado com oito parafusos de 6,5 mm com comprimento de 15 a 50 mm de diâmetro. A compatibilidade de um copo de dupla mobilidade com uma dupla mobilidade -4 e haste de 28/52 mm foi determinada como adequada para corrigir a discrepância no comprimento do membro. Os componentes finais foram inseridos suavemente sem dificuldade, com radiografias intraoperatórias confirmando o posicionamento adequado do implante. Foi realizada irrigação abundante e não foram utilizados drenos. A hemostasia satisfatória foi alcançada e o reparo dos rotadores externos e da cápsula foi realizado com túneis ósseos e pontos Ethibond #5. O fechamento do intervalo entre os rotadores externos e o glúteo mínimo foi realizado com pontos PDS #1 interrompidos. Posteriormente, o PDS # 1 foi usado para camadas fasciais profundas. A camada subcutânea profunda foi fechada com 0 pontos interrompidos PDS e a camada superficial com 2-0 pontos interrompidos PDS. O fechamento da pele foi completado com Monocryl 3-0 e Dermabond, seguido da aplicação de um curativo estéril com Telfa e Tegaderm. O paciente saiu da anestesia sem complicações, mantendo a integridade neurovascular e restaurando o comprimento do membro inferior esquerdo. O paciente apresentou contratura em flexão do quadril com necessidade de fisioterapia; no entanto, uma pequena liberação da cápsula anterior mostrou-se insuficiente dada a gravidade da contratura. A duração do caso foi de 386 minutos, com perda sanguínea estimada em 400 mL. O paciente permanece vivo 18 meses após a cirurgia, com acompanhamentos formais em duas semanas, seis semanas, três meses, quatro meses, seis meses e nove meses. No último acompanhamento, ele relatou melhora no controle da dor, recuperou a deambulação, passeou com o cachorro diariamente e completou mais de 30 sessões de fisioterapia.
Aqui apresentamos o caso de um homem geriátrico com DLBCL acetabular esquerdo. O paciente respondeu favoravelmente à quimioterapia e radioterapia; no entanto, o acompanhamento subsequente revelou colapso persistente do acetábulo e migração superior da cabeça femoral. Essas alterações foram atribuídas à osteíte por radiação após o tratamento e ao colapso da doença antes do efeito total do tratamento. Para lidar com a discrepância resultante no comprimento da perna, interrupções biomecânicas e dor, o paciente foi submetido à estabilização percutânea com PDNs para melhorar a qualidade da fixação de uma ATQ complexa realizada utilizando aumentos de tântalo.
Seis meses após a cirurgia, o paciente demonstrou amplitude de movimento completa no quadril esquerdo, porém relatando dor localizada durante a rotação interna. A flexão e extensão do quadril estavam dentro dos limites da normalidade. Clinicamente, o paciente exibiu comprimento de perna quase adequado, mas exibiu uma marcha antálgica com comprimento de passada esquerdo reduzido em comparação com o direito. Apesar de participar de mais de 30 sessões de fisioterapia, o paciente experimentou fadiga e dor moderadas durante a deambulação, necessitando de pausas frequentes após caminhar distâncias moderadas. A dor na virilha esquerda e na lateral do quadril ainda aumenta durante os períodos translacionais e prolongados de atividade. As radiografias da articulação do quadril e da pelve revelaram ATQ esquerda bem alinhada com aumentos de tântalo em posições ideais, sem sinais de soltura (Figura 5).
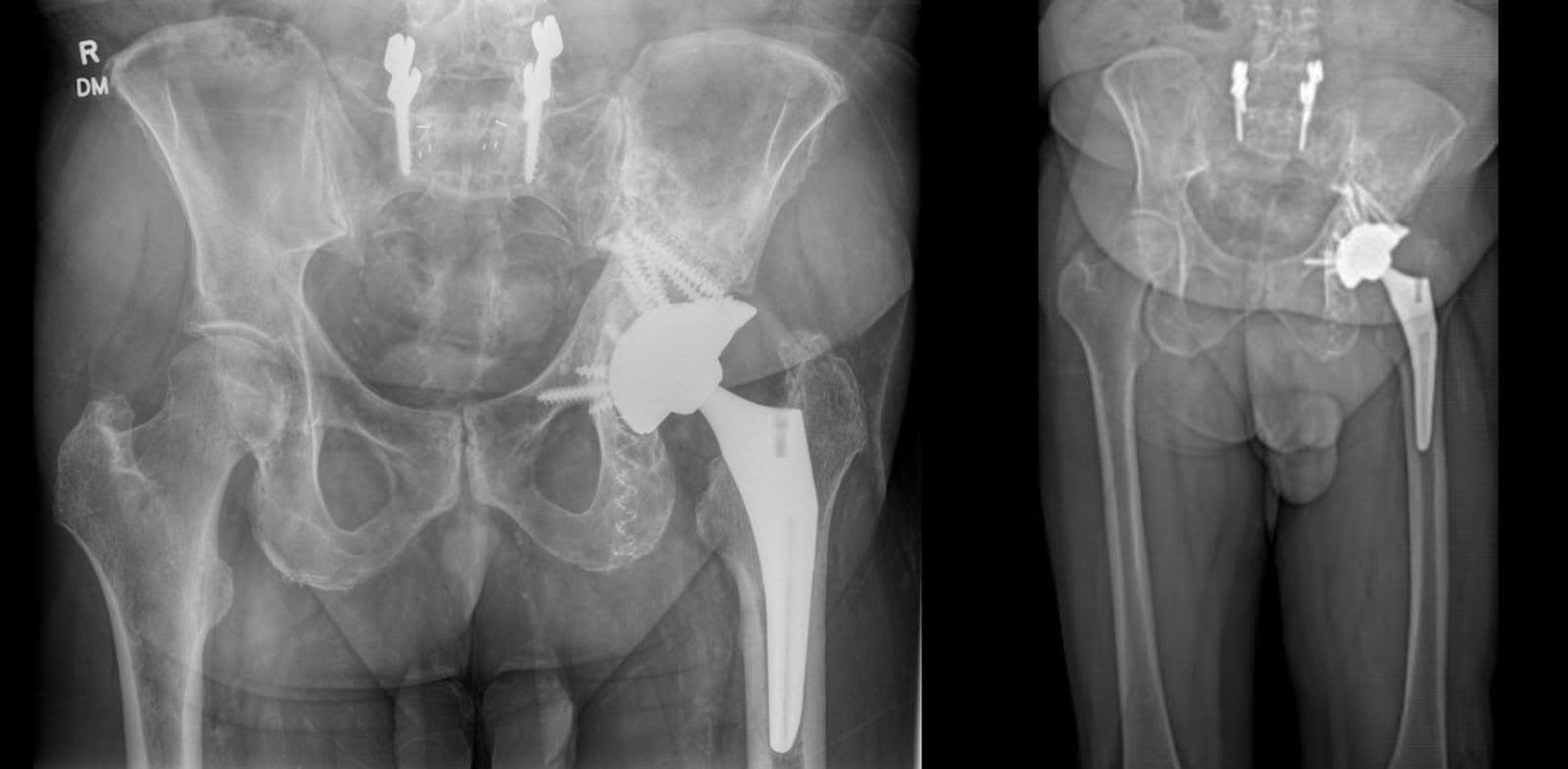
Figura 5. Radiografia AP da pelve seis meses após a cirurgia. Alinhamento estável após artroplastia total do quadril esquerdo com aumento acetabular, juntamente com fixação do osso isquiático e ilíaco esquerdo com hastes fotodinâmicas. Nenhuma evidência de fratura periprotética.
O linfoma com envolvimento esquelético impõe um desafio multifacetado aos cirurgiões ortopédicos, estendendo suas responsabilidades além do tratamento do tumor primário para lidar com os efeitos tardios da quimioterapia sistêmica ou radioterapia. Esta doença requer uma abordagem abrangente e multidisciplinar que integre a experiência de cirurgiões ortopédicos, oncologistas médicos e oncologistas de radiação. Central para essa abordagem é a utilização de marcadores imuno-histoquímicos bem estabelecidos, como a expressão de CD20, que não apenas auxiliam no diagnóstico de DLBCB, mas também informam a seleção de regimes de tratamento apropriados, ou seja, o protocolo de quimioterapia R-CHOP amplamente empregado. 29 Embora esses tratamentos sejam cruciais para o controle da doença, eles podem afetar significativamente a estrutura e a função óssea. A radioterapia, por exemplo, pode diminuir as lesões matando diretamente as células do linfoma ou interrompendo seu material genético. No entanto, também pode alterar a estrutura primária do colágeno ósseo, degradar a cartilagem e induzir osteíte por radiação. 9,30 Consequentemente, o enfraquecimento ou perda do estoque ósseo pode predispor os pacientes à osteoartrite subsequente, muitas vezes necessitando de reconstrução articular por meio de artroplastia.
A ATQ é uma cirurgia eficaz e bem tolerada para o tratamento da osteoartrite. No entanto, pode ser um desafio técnico realizar quando defeitos acetabulares estão presentes. Existem várias técnicas para reconstruir defeitos acetabulares, cada uma com suas próprias vantagens e desvantagens. 31 Portanto, não existe uma única opção melhor para o tratamento dos defeitos acetabulares, especialmente em pacientes oncológicos. Várias técnicas são publicadas, incluindo construções de gaiola de copo, implantes personalizados e aplicações de aumento. 21,23,32 Uma técnica promissora para a reconstrução de defeitos acetabulares envolve a utilização de PDNs para reconstruir a arquitetura acetabular e usá-la como um andaime para fixar internamente o componente acetabular.
Avanços futuros na ATQ e na reconstrução acetabular oferecem perspectivas promissoras com o surgimento de novas tecnologias que abordam defeitos ósseos em componentes acetabulares. A evolução dos implantes personalizados utilizando a tecnologia de impressão 3D representa um caminho significativo para aumentar a eficiência e a conveniência da artroplastia de revisão total do quadril. Além disso, a utilização de substitutos ósseos na ATQ é cada vez mais viável à medida que os avanços nos materiais substitutos ósseos continuam a progredir.33 Além disso, o amálgama de telas metálicas com enxerto ósseo de impactação foi delineado como uma abordagem alternativa, apresentando resultados promissores com acompanhamento de médio a longo prazo. 34
O equipamento especializado necessário para o procedimento inclui balões fotodinâmicos e o monômero que os acompanha para injeção. Além disso, uma unidade de fonte de luz é essencial para o processo de cura do PDN. Uma mesa radiotransparente é indispensável para a inserção da PDN, principalmente porque a utilização pélvica requer visualização radiográfica, facilitada por fluoroscopia ou tomografia computadorizada intraoperatória para navegação. A preferência do autor se inclina para a navegação intraoperatória por TC devido à sua capacidade de aumentar a precisão da perfuração, especialmente nos casos em que o estoque ósseo comprometido prejudica o feedback tátil.
O autor correspondente (SALC) recebe apoio de pesquisa e atua como palestrante e consultor pago da IlluminOss Medical Inc.
O paciente referido neste artigo em vídeo deu seu consentimento informado para ser filmado e está ciente de que informações e imagens serão publicadas online.
References
- Li S, Young KH, Medeiros LJ. Linfoma difuso de grandes células B. Patologia. 2018; 50(1):74-87. DOI:10.1016/j.pathol.2017.09.006.
- Sehn LH, Salles G. Linfoma difuso de grandes células B. N Engl J Med. 2021; 384(9):842-858. DOI:10.1056/NEJMra2027612.
- Cerhan JR, Kricker A, Paltiel O, et al. Histórico médico, estilo de vida, histórico familiar e fatores de risco ocupacionais para linfoma difuso de grandes células B: o Projeto de Subtipos de Linfoma Não-Hodgkin InterLymph. J Natl Cancer Inst Monogr. 2014; 2014(48):15-25. DOI:10.1093/jncimonographs/lgu010.
- Yohannan B, Rios A. Linfoma primário difuso de grandes células B do osso. J Hematol. 2023; 12(2):75-81. DOI:10.14740/jh1087.
- Baar J, Burkes RL, Gospodarowicz M. Linfoma ósseo não-Hodgkin primário. Semin Oncol. 1999; 26(3):270-275.
- Shah HJ, Keraliya AR, Jagannathan JP, Tirumani SH, Lele VR, DiPiro PJ. Linfoma difuso de grandes células B na era da oncologia de precisão: como a imagem é útil. Coreano J Radiol. 2017; 18(1):54-70. DOI:10.3348/kjr.2017.18.1.54.
- Atualização de 2021 sobre linfoma difuso de grandes células B: uma revisão dos dados atuais e possíveis aplicações na estratificação e gerenciamento de risco. Am J Hematol. 2021; 96(5):617-629. DOI:10.1002/ajh.26151.
- Fu AL, Greven KM, Maruyama Y. Osteíte por radiação e fraturas por insuficiência após irradiação pélvica para malignidades ginecológicas. Am J Clin Oncol. 1994; 17(3):248-254. DOI:10.1097/00000421-199406000-00015.
- Willey JS, Lloyd SAJ, Nelson GA, Bateman TA. Radiação ionizante e perda óssea: exploração espacial e aplicações de terapia clínica. Clin Rev Bone Miner Metab. 2011; 9(1):54-62. DOI:10.1007/s12018-011-9092-8.
- Margulies BS, Horton JA, Wang Y, Damron TA, Allen MJ. Efeitos da radioterapia nos condrócitos in vitro. Calcif Tissue Int. 2006; 78(5):302-313. DOI:10.1007/S00223-005-0135-3.
- Ferguson RJ, Palmer AJ, Taylor A, Porter ML, Malchau H, Glyn-Jones S. Substituição do quadril. Lanceta. 2018; 392(10158):1662-1671. DOI:10.1016/S0140-6736(18)31777-X.
- Stiehl JB, Saluja R, Diener T. Reconstrução de defeitos principais da coluna e descontinuidade pélvica na revisão da artroplastia total do quadril. J Artroplastia. 2000; 15(7):849-857. DOI:10.1054/arth.2000.9320.
- Caminhante RH. Reconstrução pélvica/artroplastia total do quadril para insuficiência acetabular metastática. Clin Orthop Relat Res. 1993;( 294):170-175.
- Melnic CM, Salimy MS, Hosseinzadeh S, et al. Aumentos de metal trabecular na perda óssea acetabular associada a malignidade grave. Quadril Int. 2023; 33(4):678-684. DOI:10.1177/11207000221110787.
- Karuppal R. Fixação biológica da artroplastia total do quadril: fatos e fatores. J Orthop. 2016; 13(3):190-192. DOI:10.1016/j.jor.2016.06.002.
- Heng M, Fourman MS, Mitrevski A, Berner E, Lozano-Calderon SA. Aumentando a perda óssea acetabular patológica com hastes fotodinâmicas para apoiar a artroplastia total primária do quadril. Artro hoje. 2022;18:1-6. DOI:10.1016/j.artd.2022.08.022.
- Fourman MS, Ramsey DC, Newman ET, Raskin KA, Tobert DG, Lozano-Calderon S. Como faço: estabilização percutânea de lesões metastáticas sacrais e periacetabulares sintomáticas com hastes fotodinâmicas. J Surg Oncol. 2021; 124(7):1192-1199. DOI:10.1002/jso.26617.
- Diagnóstico e tratamento da osteoartrite de quadril e joelho: uma revisão. JAMA. 2021; 325(6):568-578. DOI:10.1001/jama.2020.22171.
- D'Angelo F, Murena L, Zatti G, Cherubino P. A substituição total instável do quadril. Indiano J Orthop. 2008; 42(3):252-259. DOI:10.4103/0019-5413.39667.
- McKenna DP, Price A, McAleese T, Dahly D, McKenna P, Cleary M. Tendências do tamanho do copo acetabular na artroplastia total do quadril. Mundo J Orthop. 2024; 15(1):39-44. DOI:10.5312/wjo.v15.i1.39.
- Sershon RA, McDonald JF, Nagda S, Hamilton WG, Engh CA. Copos triflange personalizados: 20 anos de experiência. J Artroplastia. 2021; 36(9):3264-3268. DOI:10.1016/j.arth.2021.05.005.
- Meding JB, Meding LK. Implantes acetabulares triflange personalizados: seguimento médio de 10 anos. J Artroplastia. 2023; 38(7S):S201-S205. DOI:10.1016/j.arth.2023.03.035.
- Wang CX, Huang Z da, Wu BJ, Li WB, Fang XY, Zhang WM. Solução de gaiola de copo para defeitos acetabulares maciços: uma revisão sistemática e meta-análise. Cirurgia Orthop. 2020; 12(3):701-707. DOI:10.1111/os.12710.
- Marco RA, Sheth DS, Boland PJ, Wunder JS, Siegel JA, Healey JH. Resultado funcional e oncológico da reconstrução acetabular para o tratamento da doença metastática. J Bone Joint Surg Am. 2000; 82(5):642-651. DOI:10.2106/00004623-200005000-00005.
- Wunder JS, Ferguson PC, Griffin AM, Pressman A, Bell RS. Metástases acetabulares: planejamento para reconstrução e revisão dos resultados. Clin Orthop Relat Res. 2003;( 415 Suppl):S187-97. DOI:10.1097/01.blo.0000092978.12414.1d.
- Allan DG, Bell RS, Davis A, Langer F. Reconstrução acetabular complexa para tumor metastático. J Artroplastia. 1995; 10(3):301-306. DOI:10.1016/S0883-5403(05)80178-0.
- Su Y, Lin Y, Yang R, et al. Aprendendo com a amostragem de headspace: um reator versátil de alto rendimento para geração de vapor fotoquímico. Química Anal. 2022; 94(46):16265-16273. DOI:10.1021/acs.analchem.2c04401.
- Gausepohl T, Pennig D, Heck S, Gick S, Vegt PA, Bloco JE. Manejo eficaz de fraturas ósseas com o Sistema de Estabilização Óssea Fotodinâmica Illuminoss: experiência clínica inicial do Registro da União Europeia. Orthop Rev (Pavia). 2017; 9(1):6988. DOI:10.4081/or.2017.6988.
- Choi CH, Park YH, Lim JH, et al. Implicação prognóstica da avaliação imuno-histoquímica semiquantitativa da expressão de CD20 no linfoma difuso de grandes células B. J Pathol Transl Med. 2016; 50(2):96-103. DOI:10.4132/jptm.2016.01.12.
- Donaubauer AJ, Deloch L, Becker I, Fietkau R, Frey B, Gaipl US. A influência da radiação no osso e nas células ósseas - efeitos diferenciais nos osteoclastos e osteoblastos. Int J Mol Sci. 2020; 21(17). DOI:10.3390/ijms21176377.
- Petrie J, Sassoon A, Haidukewych GJ. Descontinuidade pélvica: soluções atuais. Articulação Óssea J. 2013; 95-B (11 Suppl A): 109-113. DOI:10.1302/0301-620X.95B11.32764.
- Ying J, Cheng L, Li J, et al. Tratamento do defeito ósseo acetabular na revisão da artroplastia total do quadril usando aumento acetabular de tântalo impresso em 3D. Cirurgia Orthop. 2023; 15(5):1264-1271. DOI:10.1111/os.13691.
- Romagnoli M, Casali M, Zaffagnini M, et al. Fosfato tricálcico como substituto ósseo no tratamento de defeitos ósseos acetabulares maciços em cirurgia de revisão de quadril: uma revisão sistemática e experiência clínica inicial com 11 casos. J Clin Med. 2023; 12(5). DOI:10.3390/jcm12051820.
- Yang C, Zhu K, Dai H, Zhang X, Wang Q, Wang Q. Acompanhamento de médio a longo prazo de defeito ósseo acetabular grave após revisão de artroplastia total do quadril usando enxerto ósseo impactado e tela metálica. Cirurgia Orthop. 2023; 15(3):750-757. DOI:10.1111/os.13651.
Cite this article
Werenski JO, Rizk PA, Lozano-Calderon SA. O uso de hastes fotodinâmicas para reforço ósseo em combinação com artroplastia total complexa do quadril no cenário de osteíte por radiação. J Med Insight. 2025; 2025(441). DOI:10.24296/jomi/441.



