Thymectomie robotique pour la myasthénie grave
Main Text
Table of Contents
La myasthénie grave est une maladie auto-immune affectant la transmission de l’acétylcholine impliquée dans la contraction des muscles squelettiques. L’approche des patients myasthéniques est complexe car le traitement optimal implique une technique multidisciplinaire de thérapies médicales et chirurgicales combinées. Le traitement médical à base d’acétylcholinestérases et d’immunomodulateurs peut soulager les symptômes et éliminer les sensations de fatigue et de faiblesse. La thymectomie chirurgicale peut aider en réduisant les symptômes, en prévenant les récidives et en réduisant les besoins quotidiens en médicaments. La thymectomie était traditionnellement réalisée par voie transsternale, mais les techniques mini-invasives et robotiques sont devenues de plus en plus courantes. Ici, nous présentons notre approche de la thymectomie totale robotisée par une approche du côté gauche.
La myasthénie grave est une maladie auto-immune affectant les récepteurs nicotiniques postsynaptiques de l’acétylcholine qui contrôlent la fonction musculaire squelettique volontaire. Ceci est généralement médié par des anticorps anti-récepteur de l’acétylcholine (anti-AChR). Le début et l’ampleur de la maladie peuvent varier considérablement, mais impliquent généralement un certain degré de faiblesse progressive des yeux, des extrémités ou des muscles oropharyngés/respiratoires. 1 En conjonction avec le traitement médical, la chirurgie est devenue la norme de soins, car les patients post-thymectomie sont plus susceptibles d’avoir une amélioration et/ou une résolution des symptômes avec moins de recours au traitement médical. 2, 3
Il s’agit d’une femme de 23 ans qui a reçu un diagnostic de myasthénie grave généralisée positive aux anti-AChR il y a plusieurs années. Sa principale plainte était la fatigue, la faiblesse faciale et la vision double. Elle a été maintenue avec de la prednisone et de la pyridostigmine tous les jours, mais ses symptômes se sont progressivement aggravés. Elle a maintenant besoin de doses croissantes de corticostéroïdes et de perfusions d’immunoglobulines intraveineuses pour contrôler les symptômes. Elle est par ailleurs en bonne santé et n’a pas d’antécédents médicaux ou chirurgicaux pertinents. Elle n’a pas d’antécédents familiaux de myasthénie grave ou d’une autre maladie auto-immune.
L’examen physique a révélé une jeune femme d’apparence saine avec des signes vitaux normaux. Elle n’a pas de déficits sensoriels, les réflexes tendineux sont tous normaux et il n’y a pas de faiblesse à l’effort des membres supérieurs ou inférieurs. Elle souffre d’une légère ptose qui est provoquée lorsqu’elle maintient le regard vers le haut pendant environ une minute.
Le patient a subi une tomodensitométrie transversale du thorax qui a montré une hyperplasie thymique sans thymome dominant. Il n’y avait pas de lymphadénopathie associée ou d’invasion des structures environnantes. Une image représentative est illustrée à la figure 1.
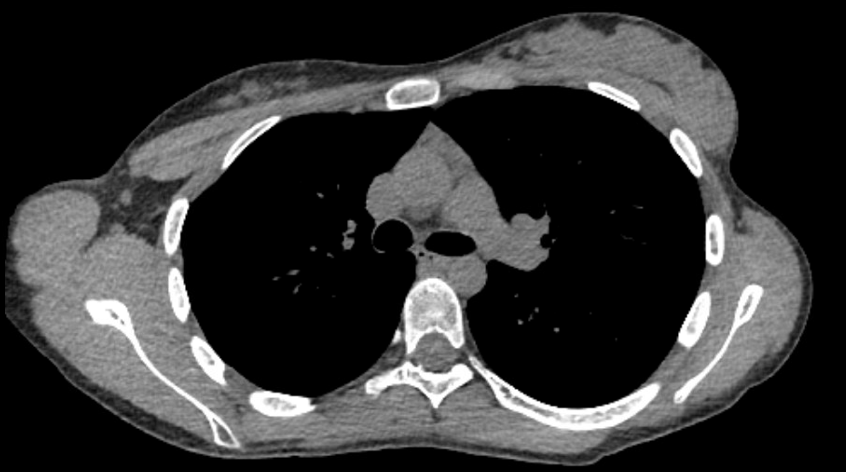 Graphique 1. Coupe transversale représentative de la tomodensitométrie axiale montrant une hyperplasie thymique sans thymome dominant.
Graphique 1. Coupe transversale représentative de la tomodensitométrie axiale montrant une hyperplasie thymique sans thymome dominant.
Le traitement de la myasthénie grave est généralement multidisciplinaire et nécessite une coopération entre les neurologues et les chirurgiens thoraciques. Après le diagnostic, les patients subissent généralement une combinaison de traitements médicaux, notamment des acétylcholinestérases comme la pyridostigmine, des muscariniques comme la propanthéline et des immunomodulateurs comme les corticostéroïdes, le méthotrexate ou le cyclophosphamide. La perfusion d’immunoglobulines intraveineuses (IgIV) peut être nécessaire pour les maladies réfractaires. 1
Une fois contrôlés selon un régime stable, la plupart des patients sont orientés vers une thymectomie chirurgicale, ce qui réduit la dépendance aux traitements médicaux et atténue les symptômes signalés.
Notre vidéo montre une thymectomie totale robotisée via une approche du thorax gauche. En utilisant des techniques thoracoscopiques ou robotiques, les thymectomies mini-invasives sont de plus en plus pratiquées à l’aide d’approches subxiphoïdes, gauches, droites ou bilatérales. Rarement, une approche transsternale peut être nécessaire pour les grosses tumeurs ou celles avec une composante invasive. 4 à 6
Notre patient avait déjà contrôlé une myasthénie qui a maintenant nécessité une escalade des traitements médicaux. On pensait que la thymectomie pourrait lui permettre de se sevrer de ses médicaments actuels sans récurrence des symptômes.
Les patients atteints de myasthénie grave doivent être optimisés avant de subir une thymectomie chirurgicale. Après la chirurgie, les patients non optimisés peuvent souffrir d’une « crise myasthénique », qui se manifeste par une faiblesse profonde, une insuffisance respiratoire et une incapacité à se sevrer du ventilateur. Pour éviter cela, nous avons planifié notre intervention une semaine après sa dernière perfusion d’IgIV et lui avons également administré des stéroïdes peropératoires à dose de stress. De plus, des techniques d’anesthésie spécialisées, y compris l’évitement des paralytiques et l’anesthésie intraveineuse totale, ont été utilisées pour éviter les complications myasthéniques postopératoires potentielles.
Nous présentons ici une thymectomie totale robotisée par approche thoracique gauche. Cette procédure implique l’ablation de l’intégralité du thymus et de la graisse péricardique associée. Les bords de cette résection comprennent les nerfs phréniques gauche et droit latéralement, le sternum antérieurement, le péricarde postérieur, le diaphragme inférieur et les cornes supérieures du thymus supérieures. Tout le tissu adipeux à l’intérieur de ces limites est réséqué en prenant soin de ne pas blesser les structures voisines importantes, y compris la veine innommée, le cœur, l’aorte et les nerfs phréniques bilatéraux.
Le patient est positionné en décubitus dorsal avec une bosse sous le côté opératoire. Cela permet une exposition complète de la poitrine gauche tout en laissant tomber l’épaule hors du champ pour éviter les collisions robotiques. L’entrée se fait dans la poitrine au niveau de la ligne axillaire antérieure dans le 4e espace intercostal à l’aide d’un trocart robotisé de 8 mm. Deux trocarts robotiques de 8 mm sont ensuite placés sous visualisation directe, l’un dans la ligne médio-claviculaire dans le pli sous-mammaire et l’autre dans la ligne axillaire postérieure dans le 3e espace intercostal. Enfin, un port assistant de 12 mm est triangulé entre les deux ports inférieurs dans l’espace intercostal 5e ou 6. Une fois que tous les ports de travail ont été placés, le robot est amarré. La caméra est positionnée dans le port robotique central entre les deux ports de travail. Bien qu’il existe de nombreuses options disponibles, nos instruments de choix comprennent une pince Cadière dans la main gauche et une longue pince bipolaire dans la main droite.
La dissection commence aussi bas que possible juste médialement par rapport au nerf phrénique. Le tissu adipeux du médiastin est mobilisé hors du diaphragme sous-jacent et du péricarde de manière caudale à céphalale. En utilisant une combinaison de dissection émoussée et d’électrocautérisation, la mobilisation se poursuit médialement et supérieurement jusqu’à ce que la veine innominée soit rencontrée. Cette zone est abordée avec une prudence méticuleuse et toutes les veines drainantes vers l’innommé sont contrôlées avec des clips cautérisés ou chirurgicaux. Les cornes supérieures droite et gauche du thymus sont rétractées vers le bas et disséquées librement. Enfin, la dissection est portée dans le thorax droit. La plèvre médiastinale droite peut être ouverte pour permettre l’identification du nerf phrénique droit.
Une fois le thymus et la graisse médiastinale complètement mobilisés, l’échantillon est extrait à l’aide d’un sac de récupération de l’orifice de l’assistant. Un seul drain Blake est utilisé pour le drainage thoracique et placé à travers l’une des incisions du port robotisé. Le robot est déconnecté et le reste des ports est retiré et fermé avec des sutures sous-cuticulaires.
En postopératoire, le drain pleural a été surveillé et dans les limites normales. Le drain Blake a été retiré le lendemain matin et le patient a reçu son congé le premier jour postopératoire. La pathologie finale était compatible avec une hyperplasie thymique. Lors du suivi à 9 mois, le patient est généralement asymptomatique, à l’exception d’une diplopie légère accompagnée d’une fatigue extrême. Elle a été sevrée à une faible dose de prednisone et n’a plus besoin de perfusions d’IgIV.
- Constantine Poulos, MD : rédaction, révision et édition
- Tong-Yan Chen, MD : production vidéo, écriture, révision et montage
- Lana Schumacher, MD : production vidéo, écriture, révision et montage
Tous les auteurs ont déclaré qu’il n’y avait pas de conflits d’intérêts.
Le patient visé dans cet article vidéo a donné son consentement éclairé pour être filmé et est conscient que des informations et des images seront publiées en ligne.
Animation ajoutée post-publication le 10/03/2025. Aucune modification n’a été apportée au contenu de l’article.
References
- Vincent A, Palace J, Hilton-Jones D. Myasthénie grave. Lancet. 2001; 357(9274):2122-2128. doi :10.1016/S0140-6736(00)05186-2.
- Gronseth GS, Barohn R, Narayanaswami P. Avis de pratique : thymectomie pour la myasthénie grave (mise à jour des paramètres de pratique) : rapport du sous-comité d’élaboration, de diffusion et de mise en œuvre des lignes directrices de l’American Academy of Neurology. Neurologie. 2020; 94(16):705-709. doi :10.1212/WNL.000000000009294.
- Wolfe GI, Kaminski HJ, Aban IB, et al. Essai randomisé de thymectomie dans la myasthénie grave. N Engl J Med. 2016; 375(6):511-522. doi :10.1056/NEJMoa1602489.
- Marulli G, Comacchio GM, Rea F. Thymectomie robotique. J Vis Surg. 2017;3:68. doi :10.21037/jovs.2017.05.01.
- Wei B, Cerfolio R. Thymectomie robotisée. J Vis Surg. 2016;2:136. doi :10.21037/jovs.2016.07.17.
- Holleran TJ, Napolitano MA, Crowder HR, Sparks AD, Antevil JL, Trachiotis GD. Résultats cliniques et approche technique de la thymectomie dans l’administration de la santé des anciens combattants. Ann Thorac Surg. 2022; 113(5):1648-1655. doi :10.1016/j.athoracsur.2021.05.020.
Cite this article
Poulos CM, Chen TY, Schumacher L. Thymectomie robotique pour la myasthénie grave. J Med Insight. 2024; 2024(426). doi :10.24296/jomi/426.



