下颌体切开复位和内固定及下颌旁联合骨折联合上颌下颌骨固定和断牙拔除术
Main Text
Table of Contents
这是一个讨论一名 21 岁男性的病例,他因机动车事故而患有非粉碎性下颌联合骨和身体骨折,需要切开复位内固定术 (ORIF) 而没有术后上下颌固定术 (MMF)。骨折因牙根断裂而复杂化,需要拔除。术中 MMF 后,进行 ORIF。使用两个锁定的四孔 2 mm 厚的迷你板对副联合骨折进行电镀,在骨折两侧使用两个锁定螺钉,一个板沿牙槽表面(单皮质螺钉),一个沿基底表面(双皮质螺钉)。对于右侧身体骨折,通过经颊套管针入路使用三维锁定梯板,以获得正确放置螺钉所需的额外暴露。一旦硬件得到保护,患者就被从 MMF 中取出,并确认病前闭塞的恢复。最后,使用可吸收缝合线和 Dermabond(氰基丙烯酸酯粘合剂)进行防水粘膜闭合。
下颌骨骨折;副联合;symphysis,身体;生物 力学;扭转的;张力;加压、迷你板、方头螺钉、上下颌固定、MMF、颌间固定、IMF。
联合和副联合骨折约占下颌骨骨折的 15-29%。1、 2 下颌体骨折通常占所有骨折的 11-36% 左右。一般来说,袭击或机动车事故 (MVA) 是两种骨折类型的最常见原因。3、 4 这些骨折占下颌骨骨折病例的绝大多数,本文旨在提出最新的管理策略。
该患者是一名 21 岁的男性,他在 MVA 后遭受了开放性、移位和非粉碎性左联合旁骨折和闭合性、移位和非粉碎性右体骨折(图1)。患者的 BMI 为 21,ASA 为 2,既往未接受过手术。其他损伤包括腰横突骨折、右侧气胸伴右肋骨骨折和肺挫伤。
经检查,发现患者有开放性咬合畸形伴牙关紧闭。左侧副联合骨折处有开放性牙龈撕裂伤。患者左侧 V3 分布也有创伤后感觉减退。9 号、 10 号、 21 号和 22 号牙齿缺失或断裂。
三维重建的非对比 CT 颌面扫描显示左侧近联合骨折和右侧体骨折,以及左尖下颌牙(牙齿 #22)和牙根骨折(图1)。术后 CT 扫描,如本例所示,可以确认适当的复位和固定(图2)。
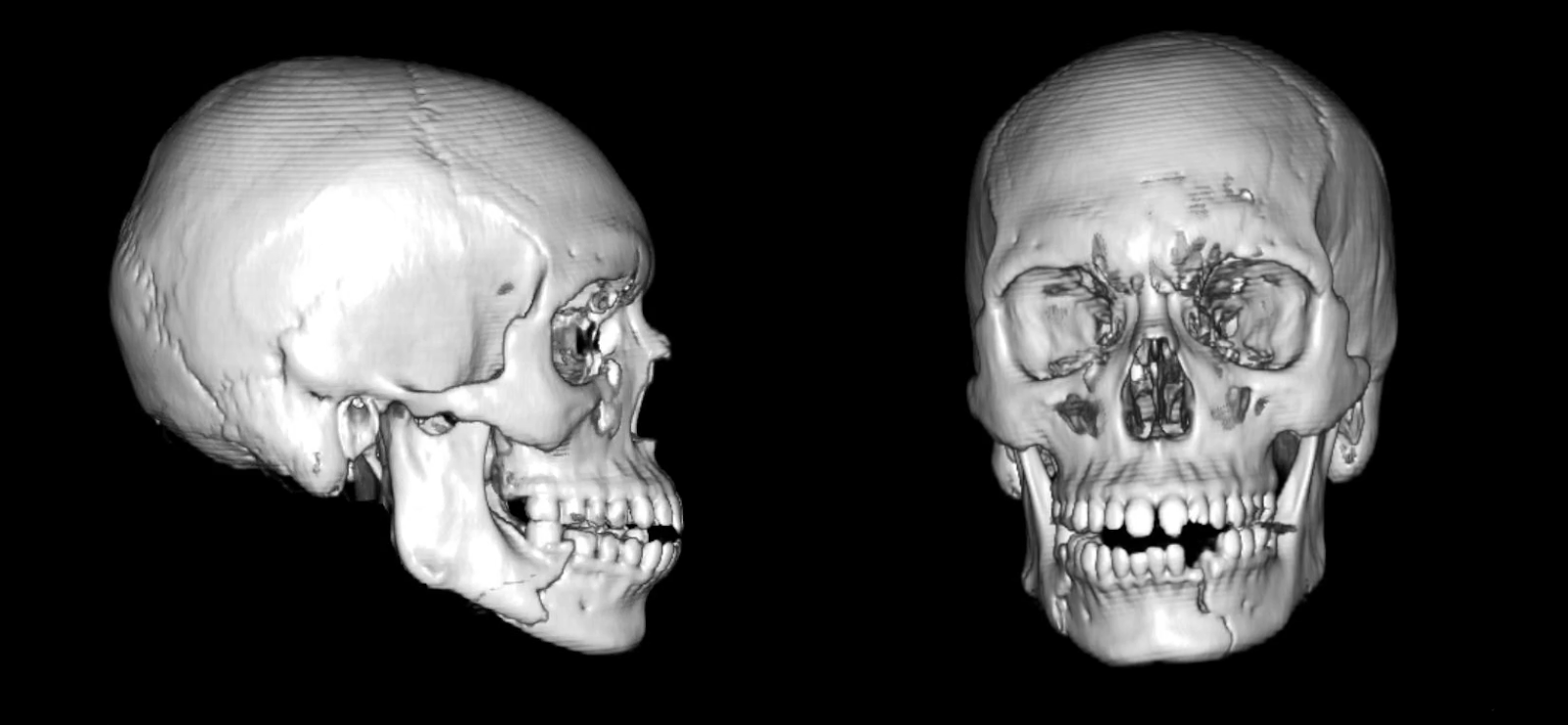 图 1.术前 CT。扫描显示移位和非粉碎性右半身以及移位和非粉碎性左副联合骨折。
图 1.术前 CT。扫描显示移位和非粉碎性右半身以及移位和非粉碎性左副联合骨折。
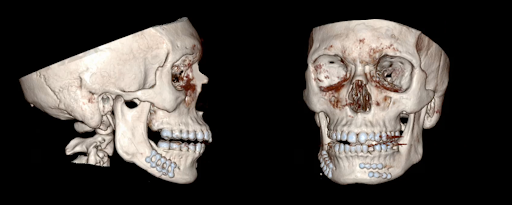 图 2.术后 CT。扫描显示右体 ORIF 和左侧联合旁骨折后近解剖骨缩小。
图 2.术后 CT。扫描显示右体 ORIF 和左侧联合旁骨折后近解剖骨缩小。
对于副联合骨折和体骨折,通常进行切开复位和内固定术 (ORIF)。极少数情况下,如果咬合充分且牙列健康的患者存在非移位的良好骨折,则可以考虑单独使用非刚性上下颌固定术 (MMF) 进行闭合复位。5、 6 长期 MMF 的主要缺点包括患者不适、颞下颌关节强直风险增加、无法保持足够的口腔卫生以及气道受损的可能性。总之,ORIF 联合或不联合术后 MMF 可提供最可靠的病前闭塞、骨愈合和早期功能恢复。
治疗目标包括 1) 在骨折部位实现骨愈合和 2) 恢复病前闭塞。骨不连可导致慢性骨髓炎和各种感染并发症。咬合不正会导致患者不适以及咀嚼困难,具体取决于严重程度。
患者接受了 1) 术中 MMF,2) 拔牙 #22,3) 副联合和身体骨折的 ORIF。手术时间为 1.5 h,失血量为 110 mL。患者术后病程无明显变化,次日出院。术后即刻 CT 扫描显示解剖骨附近缩小,硬件放置充分,有一小块保留的牙根(图2)。术后 8 个月时,患者目前表现良好,闭塞恢复正常,无硬件故障或感染迹象。他的术前 V3 感觉异常随着感觉的恢复而消退。未来的计划包括考虑分阶段提取剩余的牙根。
一般来说,如果没有其他需要优先考虑的危及生命的损伤,最好在 2 周内进行修复。早期手术可防止组织水肿、肉芽、骨性老茧或畸形愈合的形成。选择门诊手术和间隔随访有助于避免不必要的长时间住院,但没有强有力的数据表明延迟修复会增加并发症的发生率。然而,值得注意的是,延迟修复可能会导致更多的技术挑战,正如某些研究中手术时间延长所表明的那样。7–10 最好避免由于移位节段之间的早期骨结合而延迟修复超过 2 周。去除移位骨折部位之间新形成的骨痂和肉芽会增加手术难度。有时,进行截骨术以去除骨结合的节段,导致骨咬合不正。
在病例发生之前,应与麻醉团队讨论外科气道管理。
对于孤立性下颌骨骨折的患者,通过鼻气管途径保护气道,以便通过术中 MMF 和口腔内作恢复病前闭塞。对于并发面中部或 LeFort 骨折伴内侧支撑骨折且可能需要刚性固定的患者,可以考虑颏下插管或气管切开术以控制气道。颏下插管通过避免气管切开瘢痕和可能延长重症监护病房住院时间,为年轻患者提供了卓越的美容效果(图3)。对于有明显口底或舌底水肿或心肺储备不佳的患者,通过气管插管可能具有挑战性。对于此类患者,考虑气管切开术可能更安全。
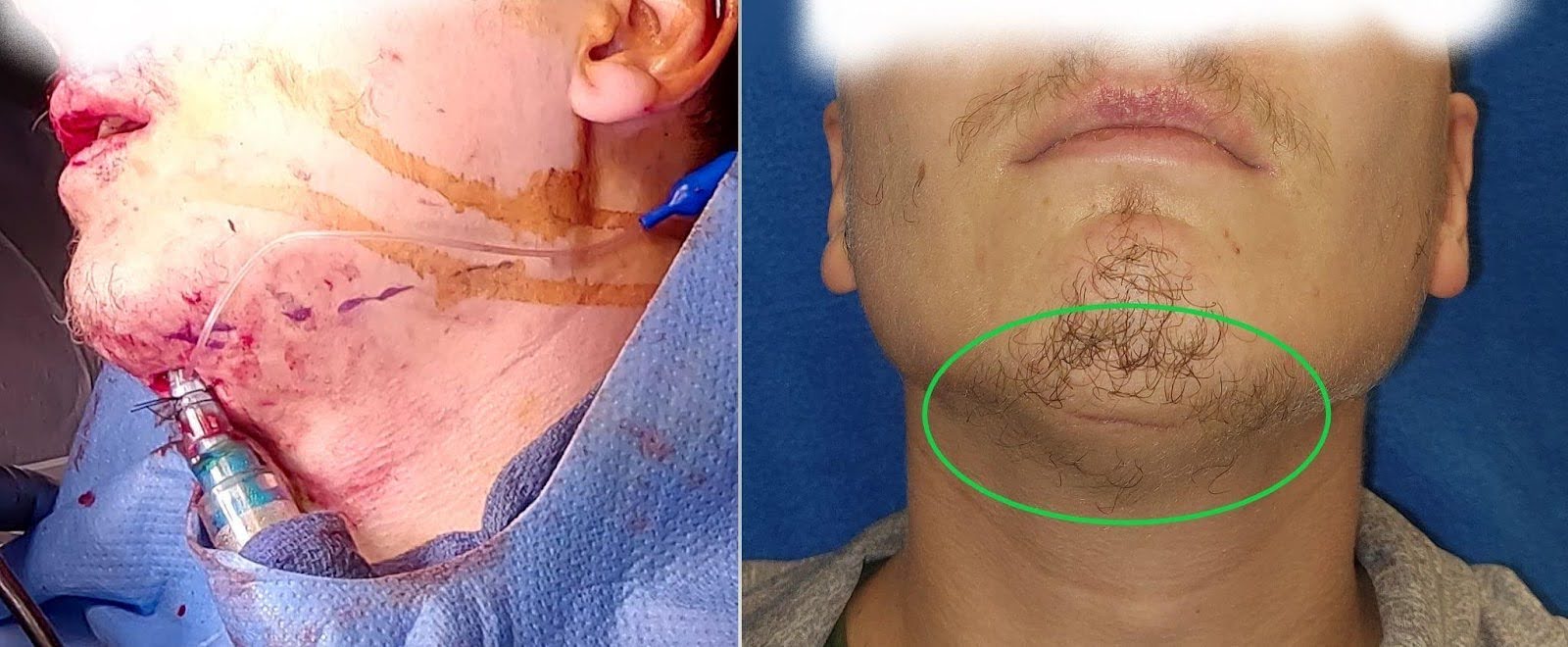 图 3.颏下插管。左图显示了术中颏下插管的使用,以允许 LeFort 内侧支撑受累和下颌骨骨折修复。右图显示了沿着伪装良好的颏下区域的美容最佳薄疤痕。
图 3.颏下插管。左图显示了术中颏下插管的使用,以允许 LeFort 内侧支撑受累和下颌骨骨折修复。右图显示了沿着伪装良好的颏下区域的美容最佳薄疤痕。
Betadine 涂料经口内和外用涂抹在双侧面部和颈部,为任何不可预见的外部入路做好准备。通常,口内前庭入路可充分进入联合、副联合和身体骨折。可能需要使用套管的额外经颊外入路,以改善位于小体后部、房角和髁下区域的骨折的暴露。外部入路通常用于需要使用 Risdon 切口进行开放修复的髁下骨折,或者当粉碎性或严重移位性骨折应用重建板时。
在做切口之前,使用利多卡因和肾上腺素注射剂来促进软组织从骨骼中抽血和水分离。在这种特殊情况下,在评估开放性骨折部位周围粘膜的活力时,最初没有注射局部,以防需要粘膜清创以实现可靠的粘膜闭合。一旦我们确定粘膜出血适当并且不需要粘膜或软组织清创,我们就会局部注射以增强止血。
第一步是充分暴露所有骨折。在左侧副联合区域上做一个前庭切口,形成骨膜下组织平面,注意保持约 2-3 毫米的粘膜袖口,以便在病例结束时防水闭合。使用骨膜电梯将骨膜下解剖一直进行到下颌骨的下缘。下颌骨下缘和沿骨折线的骨排列可作为适当复位的视觉参考。
对于下颌体骨折,前庭切口可以向后向角延伸。应避免该区域过多的粘膜悬垂(距牙列宽 2-3 毫米),以优化骨折和硬件可视化。骨膜下夹层再次向下移动到下颌骨的下缘,如有必要,还可以向下移动到下颌骨的后缘,因为这些边界可以作为骨缩小的视觉参考。
在暴露副联合或身体骨折时,必须注意颏神经,这是下牙槽神经(颅神经 V3)的末端分支。它为同侧下面部、下唇和下颌牙齿提供感觉神经支配。颏孔是一个容易骨折的薄弱区域,通常位于第一和第二前磨牙之间。11 粘膜下剥离术可能会损伤神经。在难以识别神经的情况下,应首先通过在靠近中线的骨膜下组织平面向外侧解剖来识别颏孔。一旦确定了颏孔,就可以更远地跟踪颏神经,在不损伤神经的情况下进行安全的粘膜下剥离。
一旦暴露出所有骨折,如有指征,应进行拔牙和骨清创术。在涉及骨碎片的情况下,未附着在骨膜上的松散骨块被去除,直至健康的出血骨。如果遇到受损的牙列或牙槽骨折,咨询口腔颌面外科团队可以帮助决定在术中去除受损的牙齿或考虑牙齿修复。在这个特殊案例中,牙根断裂并被评估为无法存活。进行拔牙以防止可能导致未来硬件感染的迟发性牙源性感染。拔牙的一个主要缺点是它会在骨骼中留下缝隙,这会导致结构不稳定,尤其是多处相邻骨折时。
接下来,进行 MMF 以恢复病前闭塞。在这种情况下,使用颌间固定 (IMF) 螺钉进行临时术中固定,以在切开复位期间维持术前闭塞。放置 IMF 螺钉时,必须避免齿根,假设牙根长度大约是牙冠高度的两倍,其中 IMF 螺钉放置在预期的齿根之间。与使用 IMF 螺钉的电动螺丝刀相比,使用手动扭矩螺丝刀的一个优点是,如果在放置螺钉时无意中遇到齿根,作员可以获得更多的触觉反馈。如果发生这种情况,可以调整螺钉放置的方向以避免受伤。
接下来,从最容易复位的骨折开始进行 ORIF,从而更容易观察并减少粉碎。齿状段内的骨折应始终首先固定。如果存在多发齿状节段骨折,应首先固定粉碎性最轻或最前部的骨折。下颌前部骨折,例如副联合骨折,通常比体、房角或髁下骨折更容易进行钢板固定。对较容易骨折的骨折进行刚性固定的原因是,第一次骨折修复的任何骨复位误差都会导致后续骨折部位的复合骨复位误差,并导致咬合不正。
在这种情况下,首先解决左侧副联合骨折。通过使用骨复位钳将骨折相互压缩,进一步细化了骨复位。在此过程中,使用下颌骨的下缘和病前咬合来确认适当的骨缩小。在这种特定情况下,使用两个锁定的四孔 1 mm 轮廓迷你板对骨折进行电镀,在骨折两侧使用两个锁定螺钉,一个板沿牙槽表面(单皮质螺钉),一个沿基底表面(双皮质螺钉)。使用深度计,可以测量下缘板的双皮质螺钉的适当长度。
适当复位和固定副联合骨折后,接近右体骨折。在这种情况下,为了抵消身体骨折的扭转力,使用了三维锁定梯板。12 或者,可以放置两个单独的迷你板。三维梯板的优点是熔合的下板和上板之间具有额外的稳定性。这有助于将两块单独的钢板放置在不可见的区域(例如后体骨折或房角骨折)。第三种选择包括在体骨折的下缘使用承重重建板,该板的强度足以抵抗压缩力和张开力,无论有没有弓杆。在这种情况下,由于正确放置螺钉需要额外的暴露,因此使用了经颊套管针入路。在穿刺器放置过程中,在板中心上方与任何面神经分支的路径平行,在皮肤板中心做一个小的皮肤切口,并使用钝器进行口腔内解剖。一旦硬件得到保护,患者就被从 MMF 中取出,并确认病前闭塞的恢复。
最后,进行水密粘膜闭合。为了防止硬件感染,应尽量减少唾液暴露。在粘膜撕裂伤明显或组织质量差的情况下,可以沿舌侧将缝合线绕在牙齿上,以提供更坚固的锚定缝合,并避免切口因颊侧牵引而裂开。闭合前,用 Betadine 油漆和生理盐水进行大量口内冲洗。更深的结构,包括颏肌,这是下唇和下巴的唯一电梯,应重新悬吊,以防止长期下巴下垂。9、 13重悬较深的结构还提供了一个额外的血管化层,以降低硬件挤压和伤口破裂的风险。然后用可吸收缝合线缝合粘膜,例如在这种情况下中断的 Vicryl。为了改善水密闭合,资深作者 (TL) 经常使用 Dermabond(氰基丙烯酸酯胶粘剂)来密封粘膜伤口,作为缝合辅助剂,同时提供抑菌和止血特性。14-16 岁
这种情况代表了一种相对常见的面部创伤类型。在本节中,我们将讨论影响该特定患者治疗计划的关键概念。首先,我们将讨论每个亚位点独有的下颌骨骨折的生物力学,并演示这些骨折部位常用的板配置。了解每个骨折部位特有的主要骨移位模式将确定最佳硬件配置。
副联合骨折是从犬齿到犬齿的任何骨折。根据生物力学研究,发生在副联合或联合的常见骨移位模式是下颌骨的基部(下)缘变宽,而下颌骨的牙槽(上)缘压缩(图 4A)。17 因此,在 ORIF 期间,优先考虑下缘板,因为它提供了大部分结构稳定性来抵消张开力。可以通过使用较厚的承重板或使用带有额外螺丝孔的板来提供额外的稳定性。18-20 岁
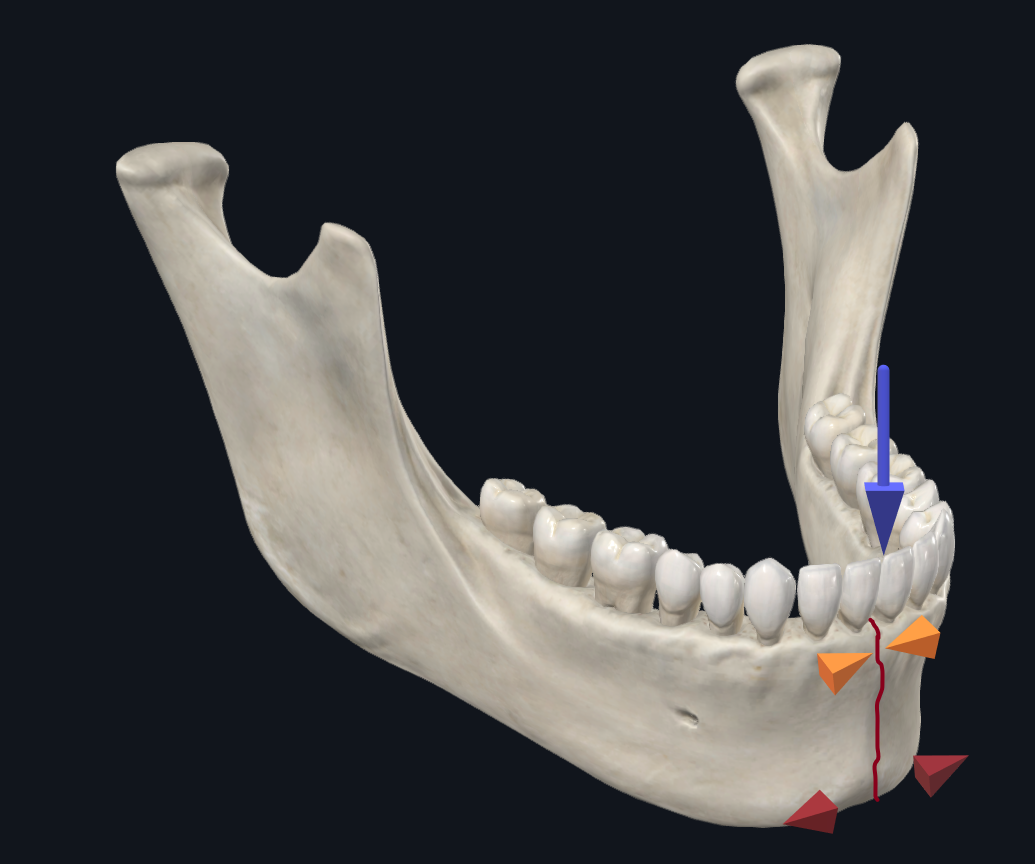
图 4A. Symphyseal 骨折的生物力学。在门牙负荷下,下颌骨下缘有变宽的趋势,而下颌骨的上缘会压缩。
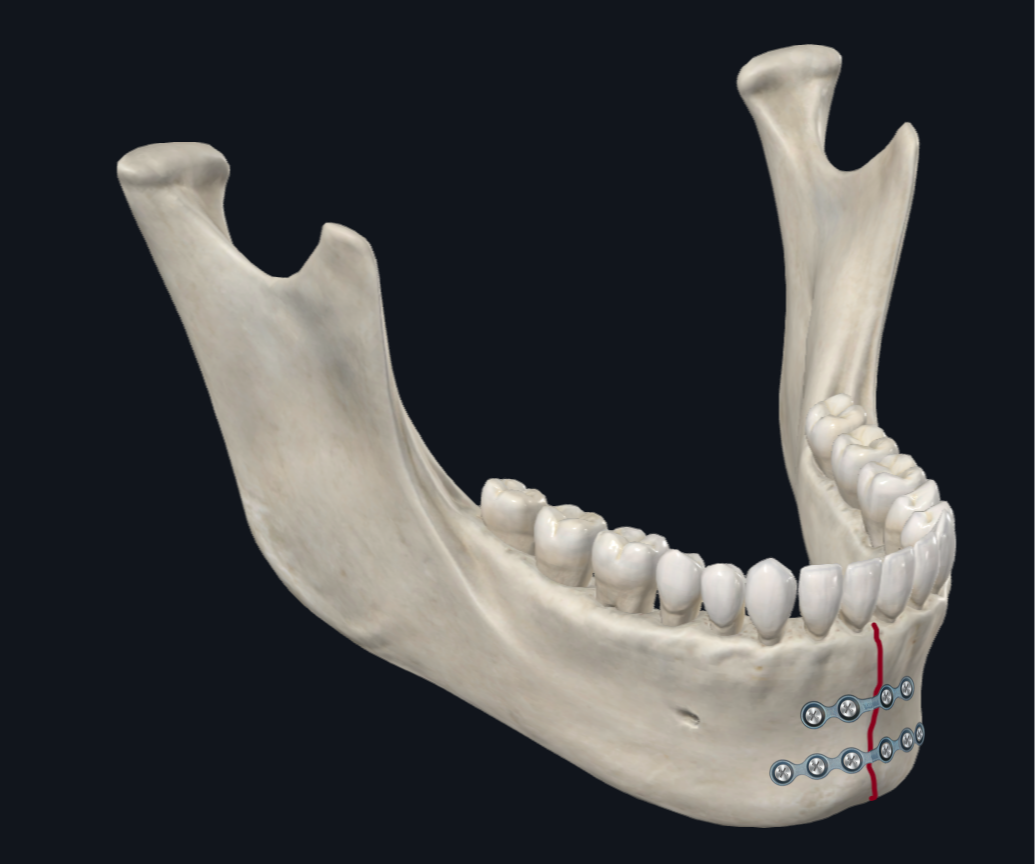
图 4B. 副联合板配置。 重点放在沿下缘板的电镀上。如果需要额外的稳定性,可以考虑使用两个迷你板(1 毫米厚度轮廓),下边界板是 6 孔板而不是 4 孔板。
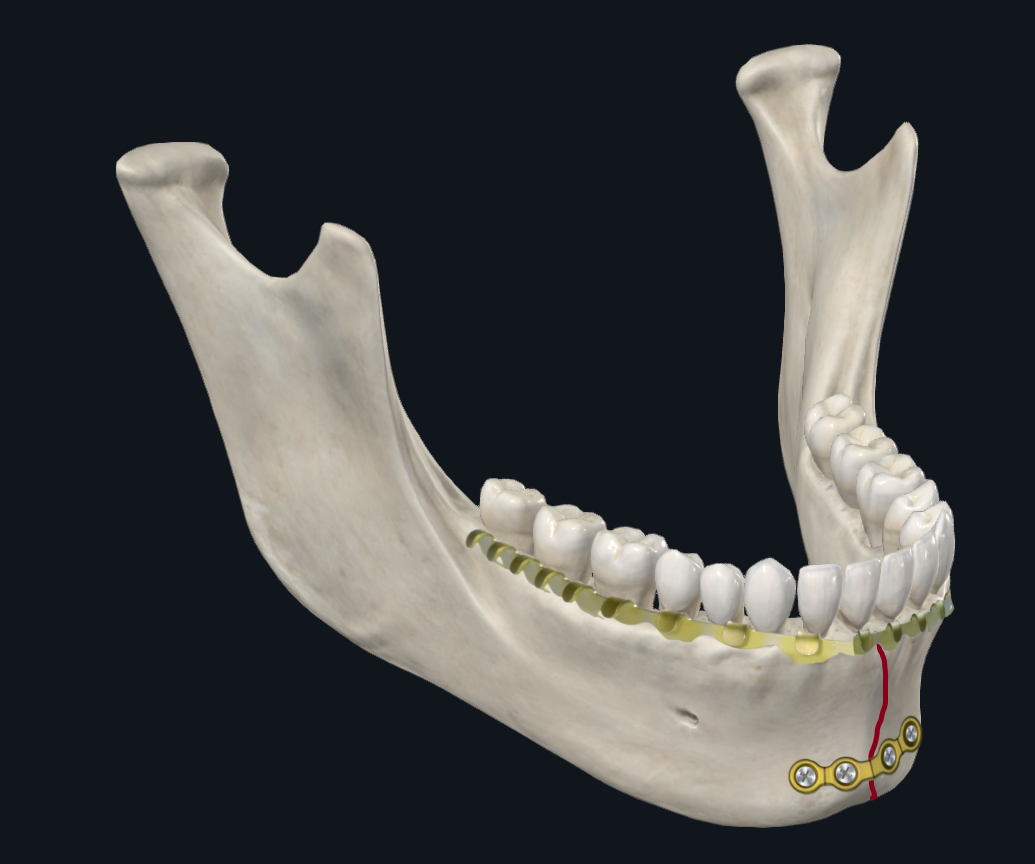
图 4C. 副联合板配置。 或者,较厚(2 毫米厚度轮廓)的单个下缘板可以与用作张力带的弓杆一起使用,从而沿下颌骨的上缘提供额外的稳定性。
相比之下,具有切牙负荷力的角骨折往往会导致沿牙槽边界增宽和基底边界受压(图5A)。Champy 板背后的想法是,它通过仅抵抗沿上缘的张开力来提供足够的稳定性。然而,当磨牙负荷处于一定角度时,沿基底缘有相反的趋势加宽,而牙槽缘压缩(图 5B)。17 Abraha 等人的一项生物力学研究在模拟角骨折修复期间,将单个牙槽边界板(Champy 固定)的使用与使用第二个下缘板的双平面固定进行了比较,发现双平面固定技术提供了卓越的稳定性。21,同样,Alkan 等人发现 3D 弯曲角支柱板提供了比 Champy 板更有利的生物力学稳定性,但与双平面板放置没有显着差异。12 因此,对于房角骨折,资深作者 (TL) 更喜欢使用沿上缘板有 5 或 6 个孔,沿下缘板有 4 个孔的三维板,通过经颊套管针入路放置(图 5C)。
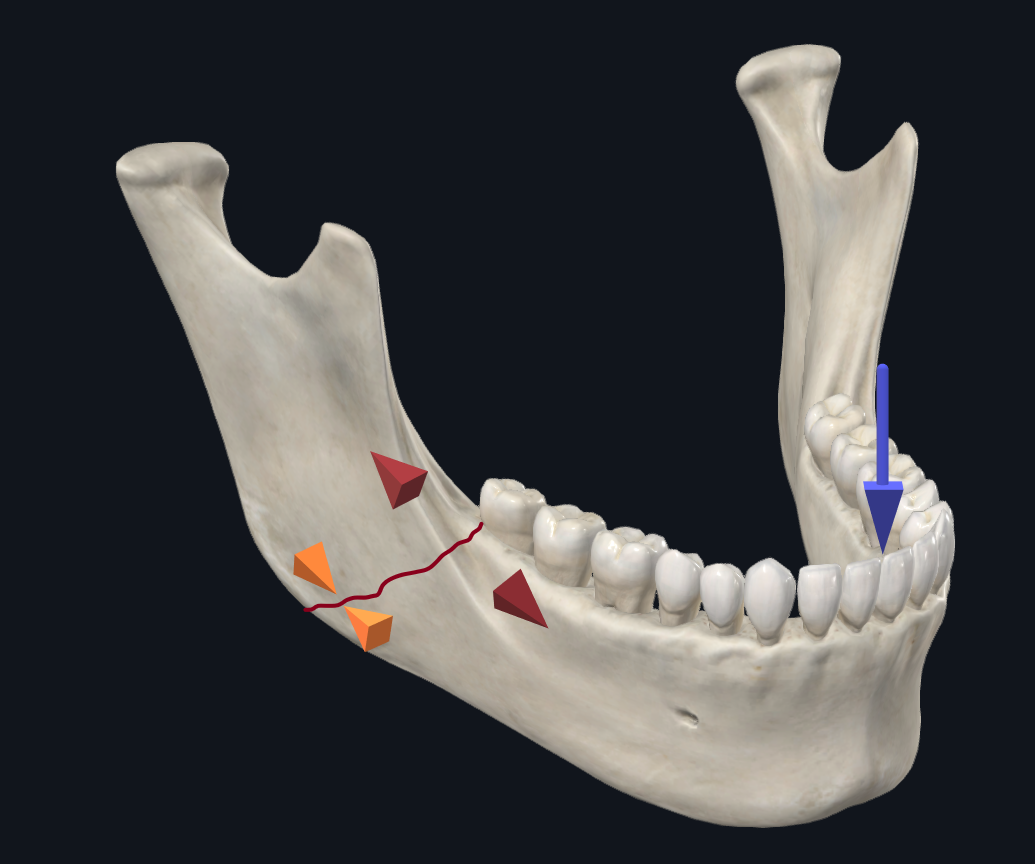
图 5A. 切牙载荷下的角度骨折生物力学。切开加载导致沿上缘张开力,沿下缘产生压缩。
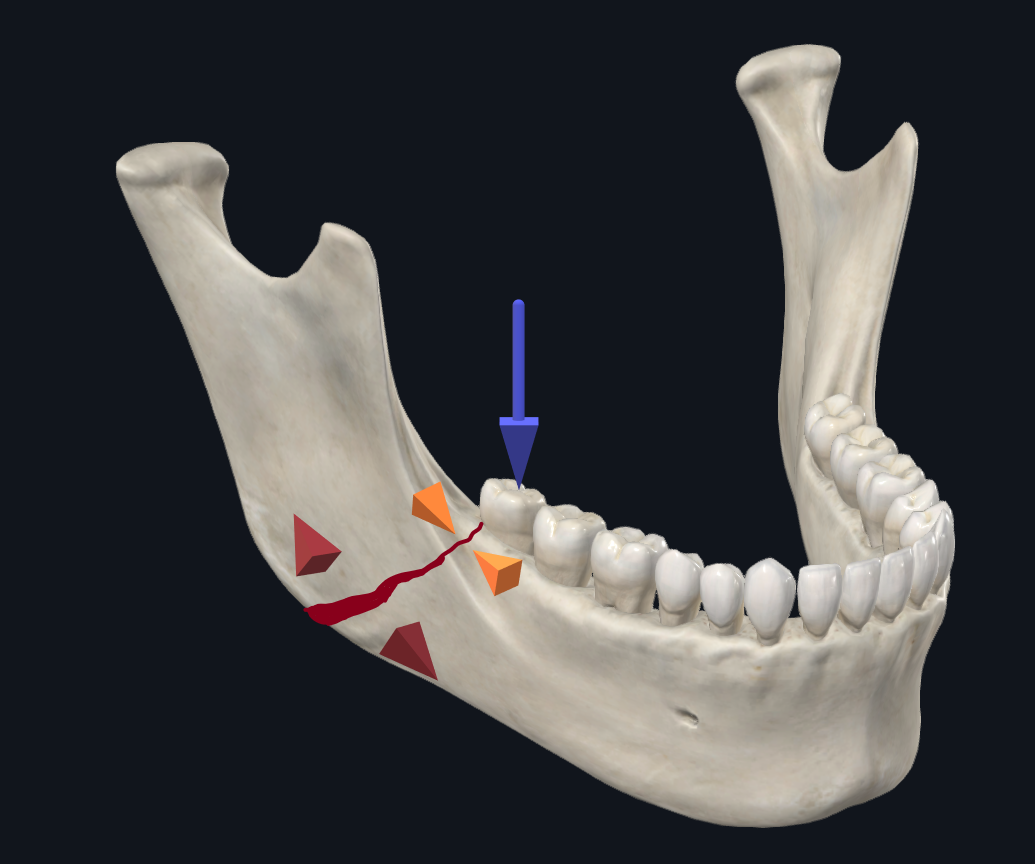
图 5B. 具有摩尔载荷的角度骨折生物力学。磨牙负荷导致沿上缘压缩,而下缘会变宽。
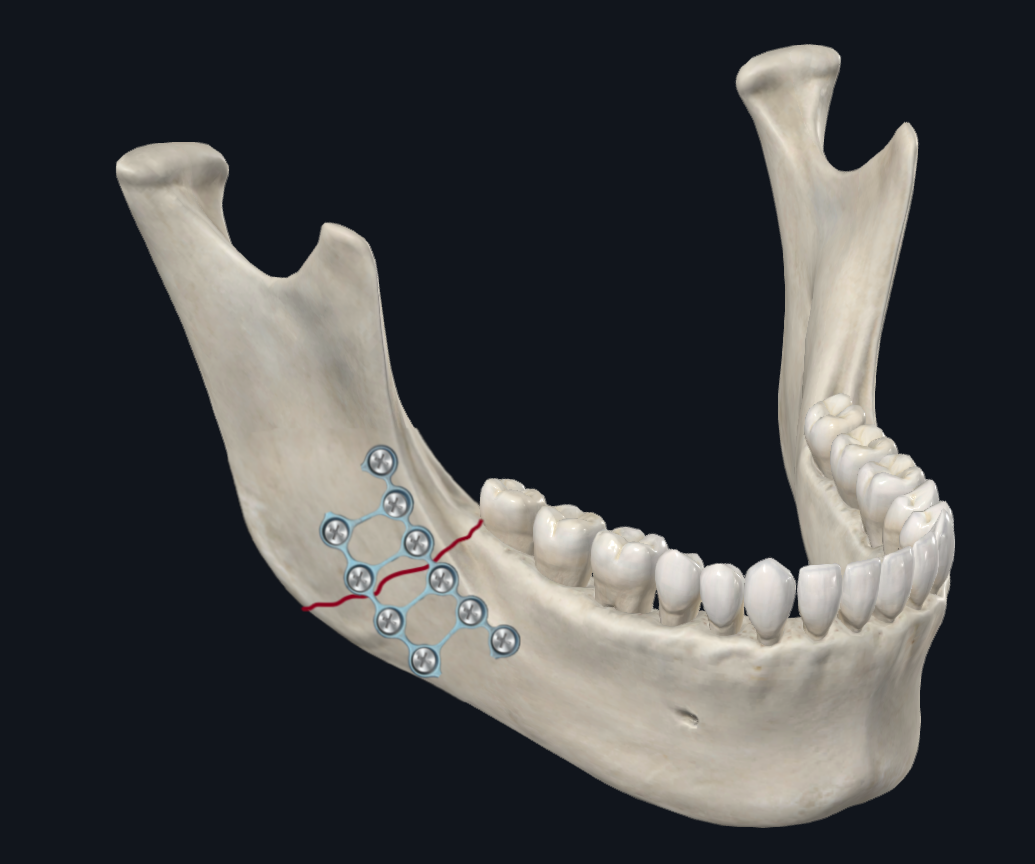
图 5C. 角板配置。这显示了连接牙槽板和基底板的三维梯板的使用。
下颌体是下颌角和副联合之间的过渡区。因此,扭转力在该区域占主导地位,以及由加载力的前后位置决定的下边界位移或上边界位移(图 6A)。17 着眼于钢板配置的生物力学研究建议使用两块钢板而不是一块钢板来稳定体骨折,以解决该区域可能发生的扭转位移。22 资深作者 (TL) 更喜欢放置两个迷你板或一个三维板来治疗身体骨折(图 6B)。资深作者 (DH) 使用的另一种电镀配置是在下缘放置一块较厚的钢板以及下颌牙列上的弓杆,以压缩骨折的牙槽面,抵抗压缩力和张开力(图 6C)。这样做的好处是避免了牙槽板的螺钉放置,这可能会伤害牙根。继发于伤口裂开的肺泡板暴露的风险也降低。
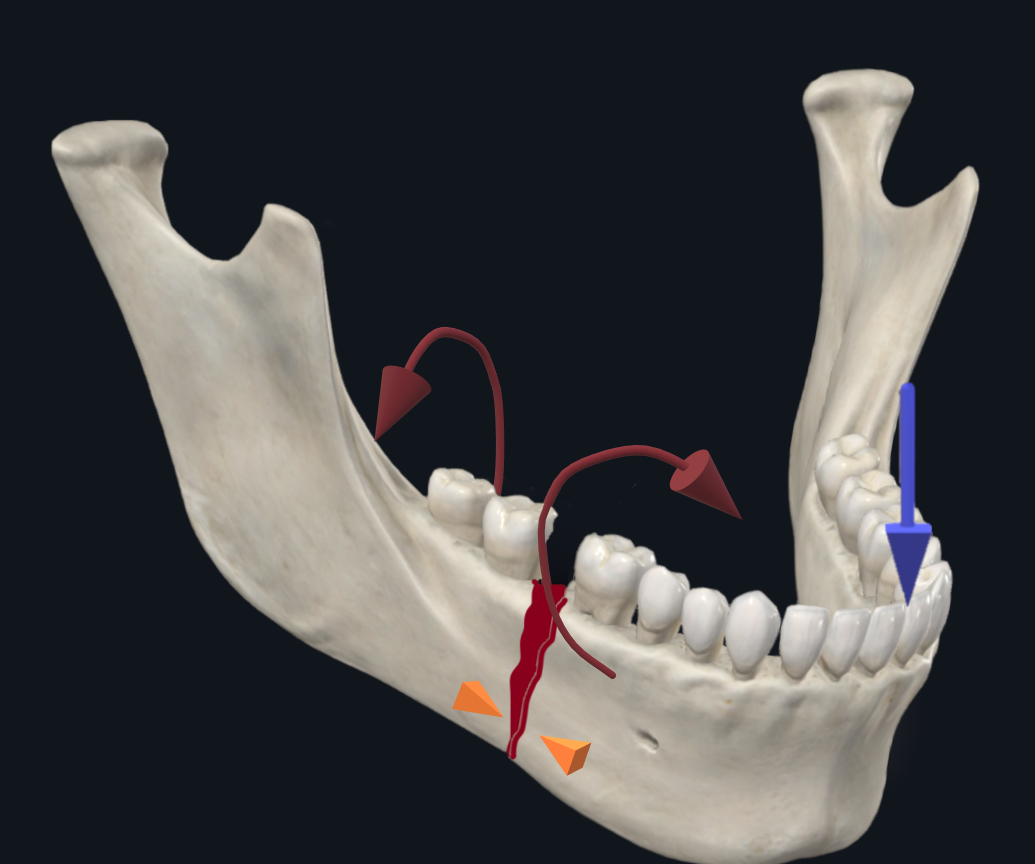
图 6A. 下颌体骨折。 体骨折沿下缘/基底缘受压,并在牙槽缘张开。这些是断裂线前后节段上的额外相反扭转力。
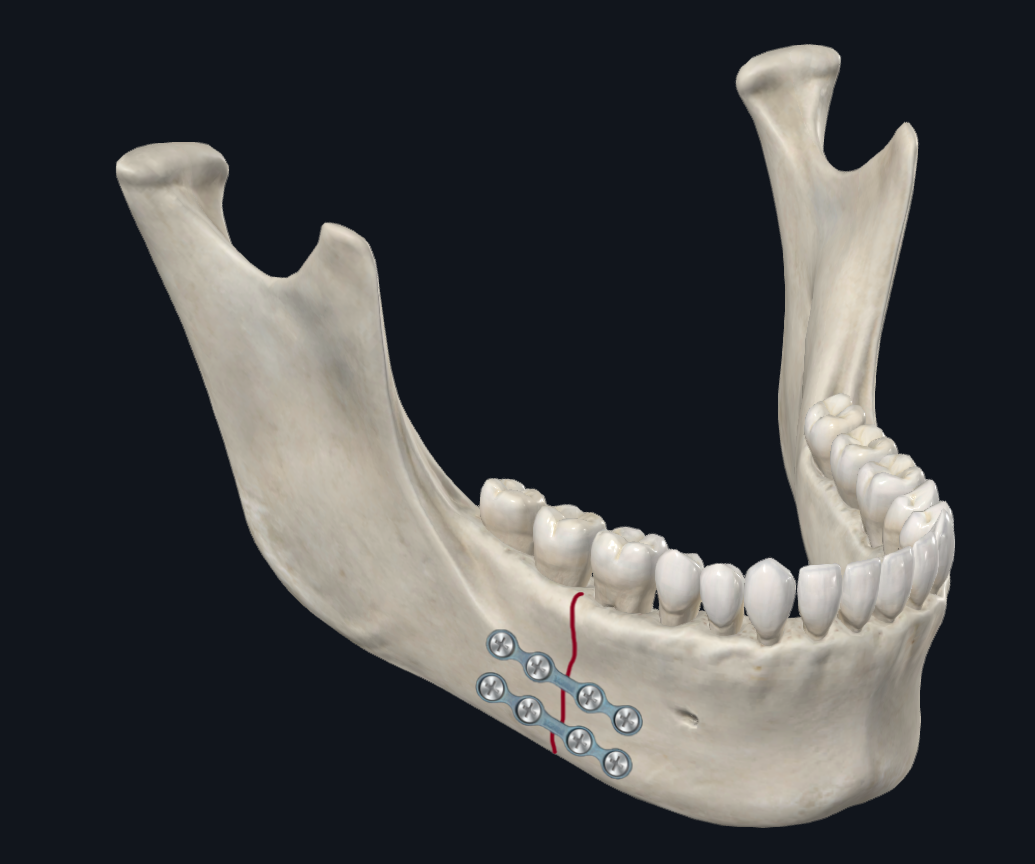
图 6B. 体骨折镀层。 使用两个迷你板的配置。
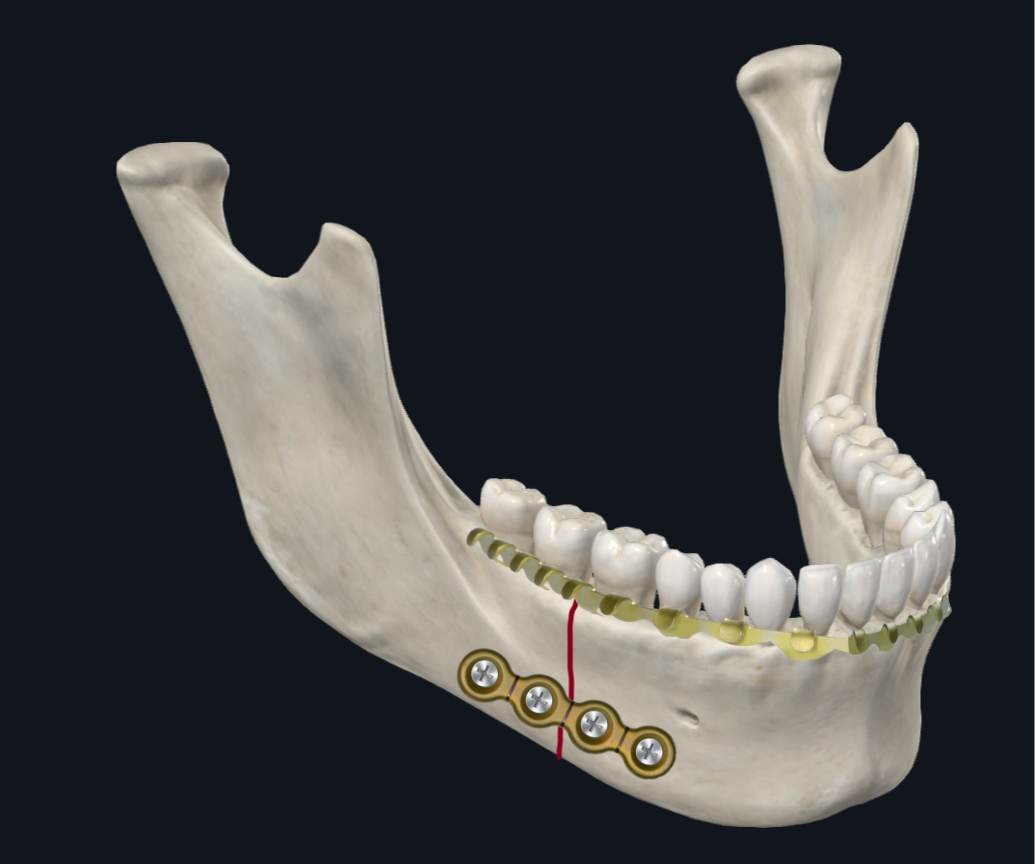
图 6C. 体骨折镀层。 在下颌牙列上使用单个较厚的下缘板和弓杆的配置。
一旦外科医生熟悉了各个骨折部位的生物力学,选择正确类型的硬件对于手术的整体成功至关重要。对于骨折线两侧均存在足够骨量的非粉碎性骨折,迷你钢板已成为提供 ORIF 的标准方法。这些被认为是负载共享类型的硬件,这意味着在骨骼愈合过程中,负载在硬件和骨骼之间共享。
然而,对于骨折线两侧骨量不足的粉碎性骨折或节段性骨缺损,使用承重类型的钢板,通常称为重建钢板。对于承重类型的硬件,整个负载力都由硬件承受。
在颅面外伤的情况下,与过时的加压板相比,迷你板提供了更好的骨适应性,而无需双皮质螺钉固定。这促进了半刚性固定(负荷共享),从而改善皮质骨灌注,并在愈合过程中形成适当的骨性骨痂。23
迷你板提供锁定或非锁定版本。锁定迷你板通过将螺钉头螺纹固定到螺纹板上,最大限度地减少了板和骨头之间的移动。在收紧过程中,这可以稳定骨段,而不会将它们拉向骨板,并降低因骨表面过度压缩而可能导致骨坏死的风险。一个主要优点是,即使钢板适应不理想,锁定钢板也能提供足够的刚性固定,误差范围为钢板与骨表面偏移 0-3 毫米。另一方面,即使板偏移 1 mm,非锁定板也显示出明显的弱化(屈服载荷、屈服位移和刚度)。24 理想情况下,螺钉应垂直于板拧紧;但是,大多数现代锁定硬件系统可以容忍高达 10-30 度的偏差,具体取决于制造商。6 缺点是可能会增加硬件成本,因为锁定螺钉通常比非锁定螺钉成本更高。但是,硬件成本的增加可能会作时间相关成本的减少所抵消。锁定系统的另一个缺点是螺钉拧紧到骨头中的触觉反馈丢失,这仅由螺钉锁定到板上的扭矩感觉提供。
非锁定系统在机制上有所不同,它将板固定在与骨骼齐平的位置。这种收紧能力在理论上存在减少底层骨骼血液供应的风险,这可能导致骨坏死和硬件过早失效。必须将钢板精确适应到骨接触面上,以防止因微小的力传递而导致固定不当。票价:9、 20、 24、 25 元这往往会导致更长的手术时间用于实现完美的钢板适应,并可能在可视化和手术通路受限的髁下骨折和房角骨折中带来重大挑战。比较相同尺寸、固定原理和设计的钢板的系统评价表明,在短期内,锁定钢板需要的术后 MMF 固定次数较少,但总体并发症发生率相似。6、 9、 20、 2529 尽管资深作者 (TL) 通常更喜欢为他的绝大多数病例使用锁定系统,但每个病例都应该根据外科医生的专业知识和偏好考虑成本和放置的难易程度。
螺钉放置和断裂稳定性的生物力学决定了应放置的螺钉总数。一般来说,骨折两侧有 2 个螺钉的 4 孔钢板足以治疗骨量足够健康的非粉碎性骨折。然而,裂缝两侧有 3 个螺钉的 6 孔板提供了更高的结构稳定性。30 Haug 等人的一项生物力学研究表明,在断裂线的两侧使用三个螺钉比在两侧使用两个螺钉提供更高的稳定性。然而,与在断裂线两侧使用 4 个螺钉相比,在断裂线的两侧使用 3 个螺钉的稳定性略有提高。30 因此,对于需要额外支撑的不太稳定的骨折,应在断裂线两侧使用 3 个螺钉。
传统做法规定在牙槽边界使用单皮质螺钉,以防止对牙根和牙槽下神经的意外伤害。重要的是要记住,单独钻孔会对这些结构造成内在的伤害风险。18 牙根,尤其是身体区域的牙根,紧贴颊(外)皮质骨,通常深度约为 2-2.5 毫米。31 另一方面,双皮质固定在理论上提供了更高的稳定性以促进愈合,但是,它存在意外牙根和下牙槽神经损伤的潜在风险。生物力学模型表明,单皮质和双皮质螺钉都可以实现并保持足够的骨复位,而切牙和磨牙负荷的下颌移位没有显着差异。23 最终,决定应基于外科医生的自由裁量权和对在特定情况下是否可以安全使用双皮质螺钉的评估。
另一种刚性固定方法包括使用方头螺钉,特别是在具有皮质重叠或倾斜方向的骨碎片中。6 这在 1976 年得到普及,用于没有明显间隙的非粉碎性副联合骨折。6、 31、 32 这些螺钉包含仅啮合远端骨碎片的螺纹,在远端段和螺钉头之间压缩骨。与其他固定方法相比,方头螺钉技术在抵抗磨牙上的力负荷方面具有轻微的优势。6、 19、 33、 34 1 个带弓杆的单个方头螺钉或 2 个不带 MMF 的方头螺钉都是固定下颌前部骨折的好方法。31-33 尽管如此,将方头螺钉垂直于骨折线放置在技术上具有挑战性,并且依赖于螺钉的可用性和外科医生的专业知识,因此不太常用。
骨折修复的另一种选择是使用较厚的重建板,以发挥其“承载”能力。6、 35 重建钢板用于粉碎性骨折和节段性骨缺损。这些板可去除作用在发生碎片分离的张力区作用于骨骼的外在力。生物力学研究表明,重建板在抵抗扭转载荷方面与方头螺钉相匹配,性能优于梯板和平行迷你板。票价:18、 19、 34 元对于下颌垂直高度较短或下颌骨萎缩的老年或女性患者,这种较厚的钢板可能优于使用 2 个单独的迷你钢板。18 然而,它的放置可能既麻烦又昂贵,在大多数其他情况下,可以通过在非粉碎性骨折中使用 2 个双平面迷你板来实现足够的稳定性。在临床实践中,其用途主要用于严重的下颌骨缺损、骨量不良的粉碎性骨折、存在严重骨髓炎或需要使用其承重特性的节段性下颌骨缺损。6
总之,副联合和体骨折的理想钢板配置应基于骨折部位的生物力学以及患者相关变量。对于非粉碎性副联合骨折,在骨折线两侧使用迷你钢板使用 2 或 3 个螺钉是可以接受的。对于副联合骨折,下缘钢板被认为更重要,一些作者建议使用单个较厚的下板,而不是 2 个迷你钢板。18 其他有效的维修选项包括使用方头螺钉。对于身体骨折,关键是抵抗扭转力。沿下颌缘和上颌缘使用单个三维板与 2 个单独的微型板已被证明可提供相似的结果和稳定性。或者,在副联合骨折、体骨折或房角骨折中,弓杆可以替代上钢板,以尽量减少上板相关的并发症。最后,单个较厚的下板是一种传统且久经考验的方法,尤其是在术后 MMF 固定同时进行的情况下。18
沿断裂线的牙齿管理可能具有挑战性。任何未拔除的受累牙齿都有可能发生坏死,尤其是在存在慢性感染的情况下,这可能导致骨不连。相反,拔除任何牙齿都会导致剩余下颌骨的结构不稳定。资深作者提倡一种更保守的方法,强调通过牙髓治疗和预防性抗生素挽救存活牙齿的潜力。牙冠附近的垂直牙根骨折和水平骨折不太有利于未来的牙髓治疗,应考虑拔牙。
在我们的案例中,患者的牙根被一分为二,最大限度地减少了未来修复的机会。在咨询了口腔颌面外科医生后,提取了牙根。拔牙的适应症包括严重的牙周病、无法修复的牙冠、垂直牙根断裂或任何干扰正确下颌骨复位的错位牙齿。2、 9、 37
在这种特殊情况下,术中仅使用临时 MMF 进行骨缩小,与传统手术治疗一致。术后 MMF 的使用也是一种标准治疗方案,其促进骨结合的功效是无可争议的。然而,常规的术后 MMF 存在固有的风险,包括气道受损、牙龈损伤、颞下颌关节不动或强直、口腔卫生困难以及患者不依从或不满。Saman 等人的一项研究分析了 413 例下颌骨骨折(非粉碎性联合骨折、副联合骨折或房角骨折)。在患者中,54% 接受了术后 MMF 治疗,而其余 46% 则没有。该研究发现伤口裂开、感染、板移除、骨不连、畸形愈合和咬合不正没有显着差异,支持根据当前的回顾性研究选择性使用术后 MMF。
术后 MMF 可能对严重粉碎性或节段性下颌骨缺损有益。对于不适合螺钉放置的轻微移位的髁下骨折或髁头骨折,刚性 MMF 后使用弹性也可以在愈合过程中保持适当的咬合。理想情况下,真正的髁突头或囊内骨折患者应接受 MMF 治疗,以允许达到病前闭塞的最短时间范围。39 同样,有残留轻微咬合差异的患者也可能受益于短期(1-2 周)的 MMF 以促进愈合。票价:38、 40、 41 元不建议不依从、精神或神经反应迟钝、或有癫痫发作或恶心和呕吐障碍、严重气道或肺部疾病或智力障碍的患者使用 MMF。42
Stryker 颅面下颌骨板套装。
没什么可透露的。
本视频文章中提到的患者已同意拍摄,并且知道信息和图像将在网上发布。
References
- 莫塔梅迪 MH。颌面骨折的评估:一项对 5 名患者进行的 237 年研究。 J 口腔上颌外科。2003 年 1 月;61(1):61-4. doi:10.1053/joms.2003.50049.
- Rahpeyma A, Khajehahmadi S, Abdollahpour S. 下颌联合/副联合骨折伴门牙脱落:防止下牙弓收缩。 颅颌创伤侦查2016 年 3 月;9(1):15-9. doi:10.1055/s-0035-1551542.
- King RE、Scianna JM、Petruzzelli GJ。下颌骨骨折类型:郊区创伤中心体验。Am J 耳鼻喉癌。2004 年 9 月至 10 月;25(5):301-7.doi:10.1016/j.amjoto.2004.03.001.
- Koshy JC、Feldman EM、Chike-Obi CJ、Bullocks JM。下颌骨创伤管理的珍珠。 Semin Plast 外科。2010 年 11 月;24(4):357-74. doi:10.1055/s-0030-1269765.
- Jain P, Rathee M. 下颌体骨折。[更新于 2023 年 4 月 10 日]。在:StatPearls [互联网]。金银岛(佛罗里达州):StatPearls Publishing;2023 年 1 月-.可从: https://www.ncbi.nlm.nih.gov/books/NBK553119/。
- AY 颌面外科内固定原理。在:Bonanthaya K、Panneerselvam E、Manuel S、Kumar VV、Rai A,编辑。临床医生的口腔颌面外科。施普林格自然;2021.
- 巴克 DA,公园 SS。下颌骨骨折的固定是否紧急?喉镜。2011 年 5 月;121(5):906-7.doi:10.1002/lary.21777.
- James J, Farrell Tt, Stevens M, Looney S, Faigen A, Anderson J. 下颌骨骨折和相关并发症的开放修复时间。 J 口腔上颌外科。2020 年 1 月;78(1):101-107. doi:10.1016/j.joms.2019.09.009.
- 佩雷斯 D,埃利斯 E III。下颌骨骨折修复和二次重建的并发症。 Semin Plast 外科。2020 年 11 月;34(4):225-231. doi:10.1055/s-0040-1721758.
- Webb LS、Makhijani S、Khanna M 等人。下颌骨骨折立即修复和延迟修复的结局比较。 Can J Plast 外科。2009 年冬季;17(4):124-6. doi:10.1177/229255030901700401.
- 忠诚的 PK,Butt F,Ogeng'o JA。肯尼亚人群骨外颏神经的分支模式。 颅颌创伤侦查2013 年 12 月;6(4):251-6. doi:10.1055/s-0033-1356756.
- Alkan A, Celebi N, Ozden B, et al. 不同钢板技术修复下颌角骨折的生物力学比较。 Speaking Surg Oral Med Oral Pathol Oral Radiol Endod. 2007 年;104(6):752-6.
- Shah A, Patel A, Steinbacher D. 使用两个迷你板覆盖下颌骨骨折的软组织。 颅颌创伤侦查2012 年 12 月;5(4):253-4. doi:10.1055/s-0032-1329543.
- Borie E, Rosas E, Kuramochi G, Etcheberry S, Olate S, Weber B. 氰基丙烯酸酯胶粘剂的口服应用:文献综述。 生物医学研究国际。2019;2019:8217602. doi:10.1155/2019/8217602.
- Kazzi MG, Silverberg M. 使用 2-辛基氰基丙烯酸酯 (dermabond((R))) 修复儿科舌头撕裂伤。 J Emerg Med.2013 年 12 月;45(6):846-8. doi:10.1016/j.jemermed.2013.05.004.
- Sagar P, Prasad K, Lalitha RM, Ranganath K. 氰基丙烯酸酯用于口内伤口闭合:一种可能吗? Int J Biomater.2015;2015:165428. doi:10.1155/2015/165428.
- Tams J, van Loon JP, Otten E, Rozema FR, Bos RR.下颌骨不同骨折部位的弯曲和扭转力矩的三维研究:体外研究。 国际口腔上颌外科杂志。1997 年 10 月;26(5):383-8. doi:10.1016/s0901-5027(97)80803-x.
- Ellis E,第 3 名。下颌联合/身体骨折的 2 种骨板方法的研究。 J 口腔上颌外科。2011 年 7 月;69(7):1978-87. doi:10.1016/j.joms.2011.01.032.
- 马德森 MJ,麦克丹尼尔 CA,豪格 RH。用于重建下颌联合/副联合骨折的电镀技术的生物力学评估。 J 口腔上颌外科。2008 年 10 月;66(10):2012-9. doi:10.1016/j.joms.2008.06.013.
- Lee T, Sawhney R, Ducic Y. 下颌骨联合和副联合区骨折的微型板固定:对 218 名患者的回顾。 JAMA 面部 Plast 外科手术。2013 年 3 月 1 日;15(2):121-5. doi:10.1001/jamafacial.2013.307.
- Mehari Abraha H, Iriarte-Diaz J, Reid RR, Ross CF, Panagiotopoulou O. 下颌骨骨折修复中的骨折固定技术和咀嚼侧冲击颌力学。 JBMR Plus.2022 年 1 月;6(1):e10559。 doi:10.1002/jbm4.10559.
- De Medeiros RC、de Moura AL、Sawazaki R 等人。使用 2.0 mm 锁定固定系统模拟下颌体骨折的技术的比较体外力学评估。J 颅颌外科杂志 2015 年 4 月;43(3):302-5. doi:10.1016/j.jcms.2014.11.012.
- Joshi U, Kurakar M. 下颌骨骨折舌稳定性评估:使用 FEM 分析进行单皮质固定与双皮质固定。 J Maxillofac 口腔外科。2018 年 12 月;17(4):514-519. doi:10.1007/s12663-017-1073-0.
- 豪格 RH,街道 CC,戈尔茨 M.板适应会影响稳定性吗?锁定板和非锁定板的生物力学比较。 J 口腔上颌外科。2002 年 11 月;60(11):1319-26. doi:10.1053/joms.2002.35732.
- Harjani B, Singh RK, Pal US, Singh G. 下颌骨重建中的锁定与非锁定重建板。 Natl J Maxillofac 外科。2012 年 7 月;3(2):159-65. doi:10.4103/0975-5950.111371.
- Batbayar EO, Dijkstra PU, Bos RRM, van Minnen B. 下颌骨骨折中锁定和非锁定钢板系统的并发症。 国际口腔上颌外科杂志。2019 年 9 月;48(9):1213-1226. doi:10.1016/j.ijom.2019.02.019.
- 柯林斯 CP、皮林吉安-伦纳德 G、托拉斯 A、阿尔卡尔德 R.一项前瞻性随机临床试验,比较 2.0 毫米锁定板与 2.0 毫米标准钢板治疗下颌骨骨折。 J 口腔上颌外科。2004 年 11 月;62(11):1392-5. doi:10.1016/j.joms.2004.04.020.
- 赫尔福德 AS,埃利斯 E III。使用锁定重建骨板/螺钉系统进行下颌手术。 J 口腔上颌外科。1998 年 11 月;56(11):1261-5. doi:10.1016/s0278-2391(98)90605-x.
- Sarkar DF, Mishra N, Samal D, et al. 锁定与非锁定钢板系统治疗下颌骨骨折:一项随机比较研究。 J 颅颌外科杂志。2021 年 3 月;49(3):184-190. doi:10.1016/j.jcms.2021.01.006.
- 豪格 RH。螺丝编号和长度对两种张力带电镀方法的影响。 J 口腔上颌外科。1993 年 2 月;51(2):159-62. doi:10.1016/s0278-2391(10)80015-1.
- Al-Jandan BA, Al-Sulaiman AA, Marei HF, Syed FA, Almana M. 下颌骨的厚度及其在单皮质螺钉放置中的临床意义。CBCT 分析。 国际口腔上颌外科杂志。2013 年 1 月;42(1):77-81. doi:10.1016/j.ijom.2012.06.009.
- Niederdellmann H, Schilli W, Duker J, Akuamoa-Boateng E. 使用方头螺钉对下颌骨折进行接骨术。 国际口腔外科杂志。1976 年 6 月;5(3):117-21. doi:10.1016/s0300-9785(76)80059-2.
- 埃利斯 E III,加利 GE。下颌前部骨折的方头螺钉固定。 J 口腔上颌外科。1991 年 1 月;49(1):13-21;讨论 21-2. doi:10.1016/0278-2391(91)90259-o.
- Emam HA, Stevens 先生弓杆可以代替第二个方头螺钉治疗下颌前部骨折吗? J 口腔上颌外科。2012 年 2 月;70(2):378-83. doi:10.1016/j.joms.2011.08.010.
- Richardson M, Hayes J, Jordan JR, Puckett A, Fort M. 下颌跨板技术与标准钢板技术治疗下颌联合骨折的生物力学评价。 外科研究实践。2015;2015:569030. doi:10.1155/2015/569030.
- Coletti DP, Caccamese JF Jr, Norby C, Edwards S, von Fraunhofer JA.螺纹和锥形锁定重建板的比较分析。 J 口腔上颌外科。2007 年 12 月;65(12):2587-93. doi:10.1016/j.joms.2006.05.054.
- Kumar PP, Sridhar BS, Palle R, Singh N, Singamaneni VK, Rajesh P. 下颌骨骨折线牙齿的预后。 J Pharm 生物联合科学。2014 年 7 月;6(增刊 1):S97-S100。 doi:10.4103/0975-7406.137397.
- Spinnato G, Alberto PL. 下颌骨骨折线中的牙齿。 Atlas Oral Maxillofac 外科 Clin North Am。2009 年 3 月;17(1):15-8. doi:10.1016/j.cxom.2008.10.006.
- Saman M, Kadakia S, Ducic Y. 下颌骨骨折切开复位后的术后上颌下颌固定。 JAMA 面部 Plast 外科手术。2014 年 11 月至 12 月;16(6):410-3. doi:10.1001/jamafacial.2014.543.
- Kumar I, Singh V, Bhagol A, Goel M, Gandhi S. 需要还是不需要用迷你钢板接骨术补充上下颌骨固定? 口腔颌外科2011 年 3 月;15(1):27-30. doi:10.1007/s10006-010-0229-6.
- Park JM, Jang YW, Kim SG, et al. 下髁头和/或颈部骨折体外复位和闭合治疗预后的比较研究。 J 口腔上颌外科。2010 年 12 月;68(12):2986-93. doi:10.1016/j.joms.2010.02.034.
- Chritah A, Lazow SK, Berger JR. 经口 2.0 毫米锁定微板固定下颌骨折加 1 周上下颌骨固定:一项前瞻性研究。 J 口腔上颌外科。2005 年 12 月;63(12):1737-41. doi:10.1016/j.joms.2005.08.022.
- Ezhilarasi SKR.IMF 颌面骨折 ORIF 后 - 病例报告和文献综述。 创伤xilla。2022;4:1-3。 doi:10.1177/26323273211073785.
- 科尼利厄斯 CP,埃伦菲尔德 M.MMF 螺钉的使用:手术技术、适应症、禁忌症和文献综述中的常见问题。 颅颌创伤侦查 2010 年 6 月;3(2):55-80. doi:10.1055/s-0030-1254376.
Cite this article
Sheen D, Yu C, Debs S, Kwak P, Vahidi N, Hawkins D, Lee T. 下颌体和副联合骨折的切开复位和内固定与上下颌骨固定和断牙拔除。 J Med Insight. 2024;2024(414). doi:10.24296/jomi/414.







