Redução Aberta e Fixação Interna de Corpo Mandibular e Fraturas Parassínfisárias com Fixação Maxilomandibular e Extração de Dente Quebrado
Main Text
Table of Contents
Trata-se de um caso que discute um homem de 21 anos que sofreu fraturas parassínficas mandibulares e corporais não cominutivas em decorrência de um acidente automobilístico, necessitando de fixação interna de redução aberta (RAFI) sem fixação maxilomandibular (MMF) pós-operatória. A fratura foi complicada por uma raiz dentária quebrada, que exigiu extração. Após o MMF intraoperatório, foi realizada RAFI. A fratura parassínfise foi plaqueada com duas miniplacas bloqueadas de quatro orifícios e 2 mm de espessura, utilizando dois parafusos bloqueados em cada lado da fratura, com uma placa ao longo da superfície alveolar (parafuso monocortical) e outra ao longo da superfície basal (parafuso bicortical). Para a fratura do corpo direito, uma placa de escada de bloqueio tridimensional foi usada por meio de uma abordagem de trocarte transbucal para exposição adicional necessária para a colocação adequada do parafuso. Uma vez que o hardware foi garantido, o paciente foi retirado do MMF e a restauração da oclusão pré-mórbida foi confirmada. Por fim, foi realizado o fechamento estanque da mucosa com suturas absorvíveis e Dermabond (adesivo de cianoacrilato).
Fratura de mandíbula; parassínfise; sínfise corporal; Biomecânica; Torção; tensão; compressão, miniplaca, parafuso de retardo, fixação maxilomandibar, MMF, fixação intermaxilar, IMF.
As fraturas da sínfise e da parassínfise compreendem cerca de 15 a 29% das fraturas mandibulares. 1, 2 As fraturas do corpo mandibular geralmente compreendem cerca de 11 a 36% de todas as fraturas. Geralmente, agressão ou acidentes com veículos motorizados (MVAs) são as causas mais comuns de ambos os tipos de fratura. 3, 4 Essas fraturas compreendem a grande maioria dos casos de fratura mandibular, e este artigo serve para apresentar estratégias de manejo atualizadas.
Este paciente era um homem de 21 anos que sofreu uma fratura de parassínfise esquerda aberta, deslocada e não cominutiva e uma fratura de corpo direito fechada, deslocada e não cominutiva após AMIU (Figura 1). O paciente apresentava IMC 21, ASA 2 e nenhuma cirurgia prévia. Outras lesões incluíram fratura do processo transverso lombar, pneumotórax direito com fratura de costela direita e contusões pulmonares.
No exame, o paciente apresentava deformidade de mordida aberta com trismo. Houve laceração gengival aberta sobre a fratura da parassínfise esquerda. O paciente também apresentava hipoestesia pós-traumática sobre a distribuição V3 no lado esquerdo. Os dentes números 9, 10, 21 e 22 estavam faltando ou quebrados.
A tomografia computadorizada (TC) maxilofacial sem contraste com reconstrução tridimensional mostrou fratura parassínfise do lado esquerdo e fratura do corpo do lado direito, juntamente com um dente mandibular da cúspide esquerda (dente #22) com raiz fraturada (Figura 1). A TC pós-operatória, como neste caso, pode confirmar a redução e fixação adequadas (Figura 2).
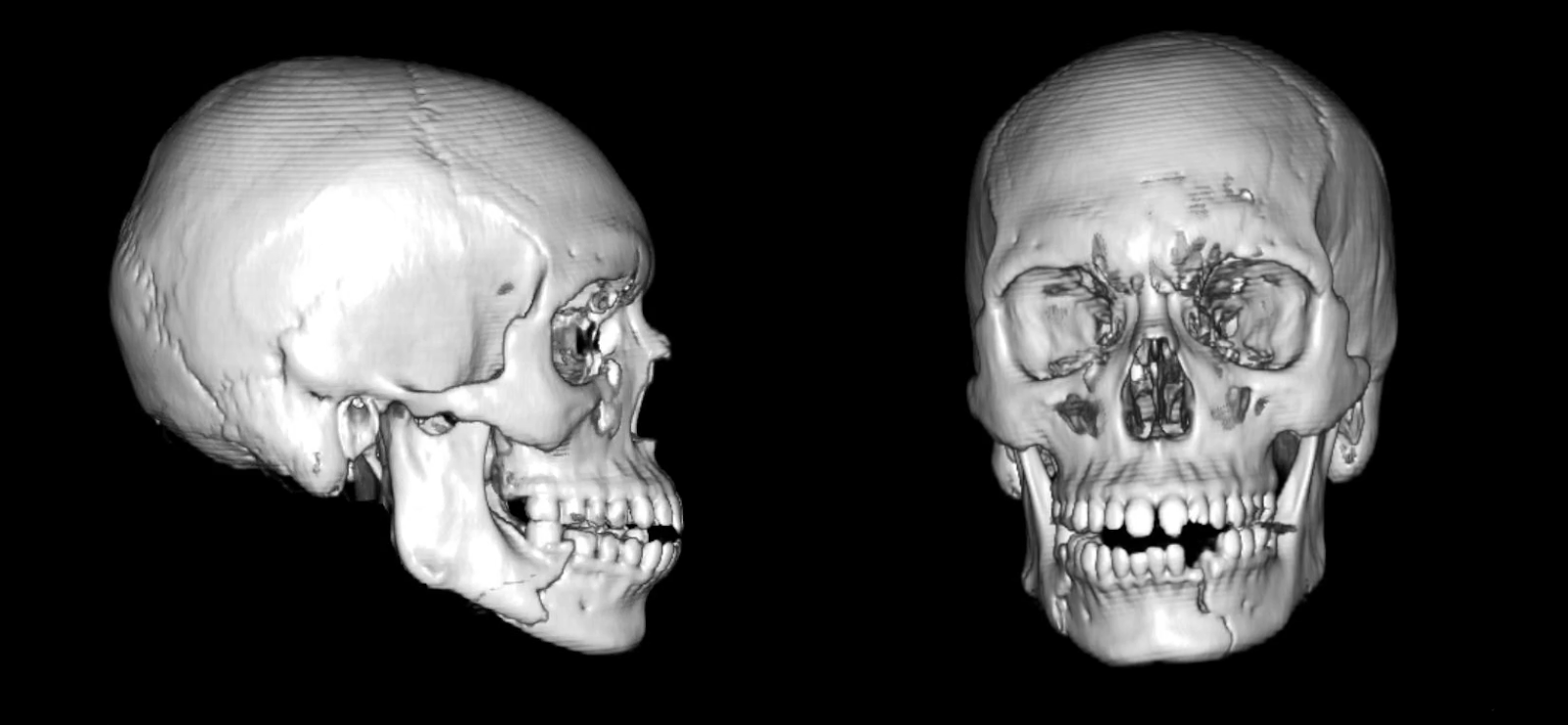 Figura 1. TC pré-operatória. Exames demonstrando o corpo direito deslocado e não cominutivo e fraturas parassínfisas esquerdas deslocadas e não cominutivas.
Figura 1. TC pré-operatória. Exames demonstrando o corpo direito deslocado e não cominutivo e fraturas parassínfisas esquerdas deslocadas e não cominutivas.
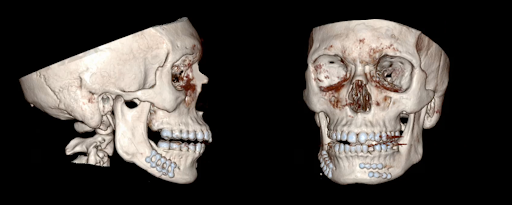 Figura 2. TC pós-operatória. Exames que demonstram redução óssea quase anatômica após RAFI de fraturas do corpo direito e da parassínfise esquerda.
Figura 2. TC pós-operatória. Exames que demonstram redução óssea quase anatômica após RAFI de fraturas do corpo direito e da parassínfise esquerda.
Para fraturas parassínfisárias e corporais, a redução aberta e fixação interna (RAFI) é normalmente realizada. Raramente, a redução fechada pode ser considerada com fixação maxilomandibular não rígida (MMF) isolada se houver fraturas favoráveis não deslocadas em pacientes com oclusão adequada e dentição saudável. 5, 6 A principal desvantagem do MMF prolongado inclui desconforto do paciente, aumento do risco de anquilose da articulação temporomandibular, incapacidade de manter uma higiene bucal adequada e potencial de comprometimento das vias aéreas. Em resumo, a RAFI com ou sem MMF pós-operatória oferece a restauração mais confiável da oclusão pré-mórbida, consolidação óssea e retorno à função inicial.
Os objetivos do tratamento incluem 1) alcançar a consolidação óssea nos locais das fraturas e 2) restaurar a oclusão pré-mórbida. A pseudoartrose pode levar à osteomielite crônica e várias complicações infecciosas. A má oclusão pode causar desconforto ao paciente, bem como dificuldade na mastigação, dependendo da gravidade.
O paciente foi submetido a 1) MMF intraoperatório, 2) extração dentária do dente #22, 3) RAFI de fraturas parassínfisárias e corporais. O tempo operatório foi de 1,5 horas com 110 mL de perda sanguínea. O paciente teve um curso pós-operatório normal e recebeu alta no dia seguinte. A tomografia computadorizada pós-operatória imediata revelou redução óssea quase anatômica com colocação adequada de hardware, com um pequeno fragmento de raiz dentária retida (Figura 2). Aos 8 meses de pós-operatório, o paciente está bem com retorno da oclusão normal sem sinais de falha de hardware ou infecção. Sua parestesia V3 pré-operatória foi resolvida com o retorno da sensação normal. O plano futuro envolve a consideração da extração da raiz do dente restante de forma escalonada.
Em geral, o reparo dentro de 2 semanas é ideal se não houver outras lesões com risco de vida que exijam priorização. A cirurgia precoce previne a formação de edema tecidual, granulação, calosidades ósseas ou má união. Optar por cirurgia ambulatorial com acompanhamento intervalado pode ajudar a evitar internações hospitalares prolongadas desnecessárias, mas não há dados fortes que sugiram que um reparo tardio aumente as taxas de complicações. No entanto, vale ressaltar que o reparo tardio pode levar a mais desafios técnicos, conforme indicado por tempos cirúrgicos prolongados em alguns estudos. 7–10 É melhor evitar atrasar o reparo além de 2 semanas devido à união óssea precoce entre os segmentos deslocados. A remoção do calo recém-formado e a granulação entre os locais de fratura deslocados podem aumentar a dificuldade cirúrgica. Às vezes, as osteotomias são realizadas para remover segmentos da união óssea com deslocamento ósseo macroscópico, resultando em má oclusão.
Antes do caso, o manejo cirúrgico das vias aéreas deve ser discutido com a equipe de anestesia.
Para pacientes que sofreram fraturas isoladas da mandíbula, as vias aéreas são protegidas por via nasotraqueal para permitir a restauração da oclusão pré-mórbida com MMF intraoperatório e manipulação intraoral. Em pacientes com fraturas concomitantes do terço médio da face ou de LeFort com fraturas do contraforte medial que podem exigir fixação rígida, pode-se considerar a intubação submentoniana ou traqueostomia para controle das vias aéreas. A intubação submentoniana oferece cosmese superior em pacientes jovens, evitando uma cicatriz de traqueostomia e potencialmente uma permanência prolongada na unidade de terapia intensiva (Figura 3). A passagem do tubo endotraqueal pode ser desafiadora em pacientes com edema significativo do assoalho da boca ou da língua ou naqueles com baixa reserva cardiopulmonar. Nesses pacientes, pode ser mais seguro considerar a traqueostomia.
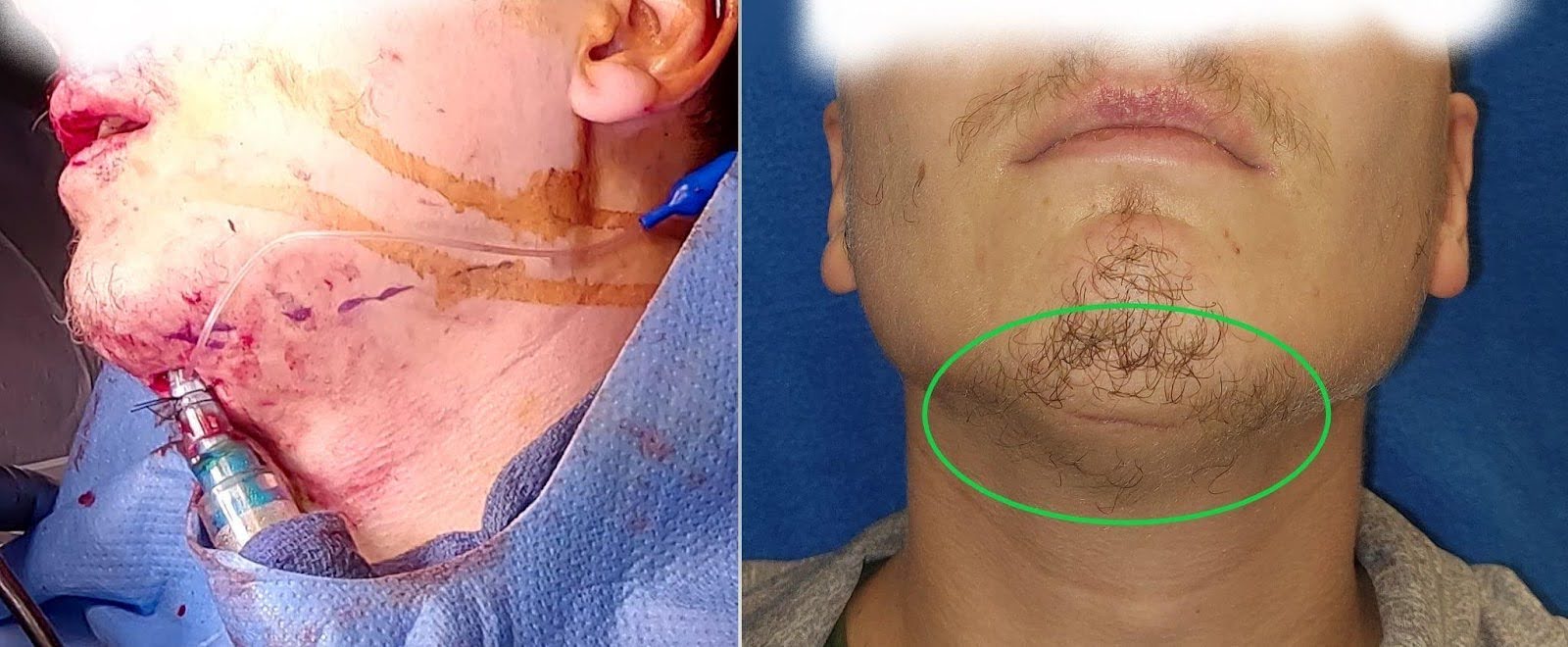 Figura 3. Intubação submentoniana. A imagem à esquerda demonstra o uso intraoperatório de intubação submentoniana para permitir LeFort com envolvimento do contraforte medial e reparos de fratura de mandíbula. A imagem à direita demonstra a cicatriz fina cosmeticamente ideal ao longo da região submentoniana que está bem camuflada.
Figura 3. Intubação submentoniana. A imagem à esquerda demonstra o uso intraoperatório de intubação submentoniana para permitir LeFort com envolvimento do contraforte medial e reparos de fratura de mandíbula. A imagem à direita demonstra a cicatriz fina cosmeticamente ideal ao longo da região submentoniana que está bem camuflada.
A tinta Betadine é aplicada intraoralmente e externamente no rosto e pescoço bilaterais para se preparar para quaisquer abordagens externas imprevistas. Geralmente, uma abordagem vestibular intraoral fornece acesso adequado à sínfise, parassínfise e fraturas corporais. Abordagens transbucais externas adicionais usando o trochar podem ser necessárias para melhorar a exposição de fraturas localizadas nas regiões posterior do corpo, ângulo e subcondilar. As abordagens externas são normalmente reservadas para fraturas subcondilianas que requerem reparo aberto usando uma incisão de Risdon, por exemplo, ou quando uma placa de reconstrução está sendo aplicada para fraturas cominutivas ou severamente deslocadas.
Antes de fazer incisões, a lidocaína com injeções de epinefrina é usada para promover hemostasia e hidrodissecção de tecidos moles para longe do osso. Neste caso particular, o local não foi injetado inicialmente enquanto se avaliava a viabilidade da mucosa ao redor do local da fratura exposta, caso o desbridamento da mucosa fosse necessário para obter um fechamento confiável da mucosa. Depois de determinarmos que a mucosa sangra adequadamente e nenhum desbridamento da mucosa ou dos tecidos moles é necessário, injetamos localmente para aumentar a hemostasia.
O primeiro passo é obter uma exposição adequada de todas as fraturas. Uma incisão vestibular é feita em um plano de tecido subperiosteal sobre a região parassínfise esquerda, com o cuidado de manter cerca de 2 a 3 mm de balonete mucoso para fechamento estanque na conclusão do caso. A dissecção subperiosteal é realizada até a borda inferior da mandíbula usando um elevador periosteal. A borda inferior da mandíbula e o alinhamento ósseo ao longo da linha de fratura servem como referências visuais para a redução adequada.
Para a fratura do corpo mandibular, a incisão vestibular pode ser estendida posteriormente em direção ao ângulo. O excesso de saliência da mucosa (mais de 2 a 3 mm da dentição) nessa área deve ser evitado para otimizar a fratura e a visualização do hardware. A dissecção subperiosteal é novamente realizada até a borda inferior da mandíbula e, se necessário, a borda posterior da mandíbula, pois essas bordas servem como referências visuais para a redução óssea.
Ao expor uma fratura parassínfise ou corporal, deve-se estar atento ao nervo mentoniano, um ramo terminal do nervo alveolar inferior (nervo craniano V3). Ele fornece inervação sensorial para a face inferior ipsilateral, lábio inferior e dentes mandibulares. O forame mentoniano é uma região fraca propensa a fraturas e geralmente está localizada entre o primeiro e o segundo dentes pré-molares. 11 O nervo pode ser lesado durante a dissecção da submucosa. Em situações com dificuldade em identificar o nervo, o forame mentoniano deve ser identificado primeiro dissecando-se no plano do tecido subperiosteal próximo à linha média para fora lateralmente. Uma vez identificado o forame mentoniano, o nervo mentoniano pode ser seguido mais distalmente para realizar a dissecção segura da submucosa sem lesar o nervo.
Uma vez expostas todas as fraturas, é realizada a extração dentária e o desbridamento ósseo, se indicado. Nos casos que envolvem fragmentos ósseos, pedaços soltos de osso que não estão presos ao periósteo são removidos até o osso sangrante saudável. Se forem encontradas dentições danificadas ou fraturas alveolares, a consulta com uma equipe de cirurgia bucomaxilofacial pode ajudar na decisão de remover dentes danificados no intraoperatório ou considerar a reabilitação dentária. Neste caso específico, a raiz do dente foi fraturada e foi avaliada como inviável. A extração dentária foi realizada para prevenir infecção odontogênica tardia que pode levar a futuras infecções de hardware. Uma grande desvantagem da extração dentária é que ela deixa uma lacuna no osso, o que pode contribuir para a instabilidade estrutural, especialmente com múltiplas fraturas adjacentes.
Em seguida, o MMF foi realizado para restaurar a oclusão pré-mórbida. Neste caso, parafusos de fixação intermaxilar (IMF) foram usados para permitir a fixação temporária intraoperatória para manter a oclusão pré-operatória durante a redução aberta. Ao colocar parafusos IMF, as raízes dentárias devem ser evitadas assumindo que o comprimento da raiz dentária é aproximadamente duas vezes a altura da coroa com os parafusos IMF colocados entre as raízes dentárias esperadas. Uma vantagem de usar uma chave de fenda de torque manual em vez de usar uma chave de fenda acionada por energia para parafusos IMF é que o operador recebe maior feedback tátil se as raízes dos dentes forem encontradas inadvertidamente durante a colocação do parafuso. Se isso ocorrer, a direção de colocação do parafuso pode ser ajustada para evitar ferimentos.
Em seguida, a RAFI é realizada começando com a fratura que é mais facilmente redutível, proporcionando uma visualização mais fácil e menos cominuição. As fraturas dentro de um segmento dentado devem sempre ser fixadas primeiro. Se houver múltiplas fraturas do segmento dentado, a fratura menos cominutiva ou mais anterior deve ser fixada primeiro. As fraturas da mandíbula anterior, como as fraturas parassínfisas, são geralmente mais fáceis de colocar placas do que as fraturas do corpo, do ângulo ou subcondilar. A razão para começar com a fixação rígida de uma fratura mais fácil é que quaisquer erros na redução óssea do primeiro reparo da fratura resultarão na composição do erro de redução óssea nos locais de fratura subsequentes e causarão má oclusão.
Neste caso, a fratura da parassínfise esquerda foi abordada primeiro. A redução óssea foi ainda mais refinada comprimindo as fraturas umas contra as outras usando pinças de redução óssea. Durante esse processo, a borda inferior da mandíbula e a oclusão pré-mórbida são usadas para confirmar a redução óssea adequada. Neste caso específico, a fratura foi plaqueada com duas miniplacas bloqueadas de quatro furos de perfil de 1 mm, utilizando dois parafusos bloqueados em cada lado da fratura, com uma placa ao longo da superfície alveolar (parafusos monocorticais) e outra ao longo da superfície basal (parafusos bicorticais). Usando medidores de profundidade, o comprimento adequado dos parafusos bicorticais pode ser medido para a placa de borda inferior.
Após a devida redução e fixação da fratura parassínfise, a fratura do corpo direito foi abordada. Neste caso, para neutralizar as forças de torção para a fratura do corpo, foi utilizada uma placa de escada de bloqueio tridimensional. 12 Alternativamente, pode-se colocar duas miniplacas separadas. A vantagem de uma placa de escada tridimensional é a estabilidade adicional entre as placas inferior e superior, que são fundidas. Isso facilita a colocação de duas placas separadas em áreas mal visualizadas (como fraturas posteriores do corpo ou angulares). Uma terceira opção inclui o uso de uma placa de reconstrução de suporte de carga na borda inferior da fratura do corpo, que é forte o suficiente para resistir às forças de compressão e abertura, com ou sem uma barra de arco. Nesse caso, devido à exposição adicional necessária para a colocação adequada do parafuso, foi utilizada uma abordagem de trocarte transbucal. Durante a colocação do trocarte, uma pequena incisão na pele é feita paralela ao caminho de qualquer ramificação do nervo facial logo acima do centro da placa, e um instrumento rombudo é usado para dissecar intraoralmente. Uma vez que o hardware foi fixado, o paciente foi retirado do MMF e a restauração da oclusão pré-mórbida foi confirmada.
Por fim, foi realizado o fechamento estanque da mucosa. Para evitar infecção de hardware, a exposição à saliva deve ser minimizada. Em casos com laceração significativa da mucosa ou má qualidade do tecido, as suturas podem ser enroladas ao redor do dente ao longo do aspecto lingual para fornecer uma sutura de ancoragem mais forte e evitar a deiscência da incisão devido à tração vestibular. Antes do fechamento, é realizada irrigação intraoral abundante com tinta Betadine e soro fisiológico. Estruturas mais profundas, incluindo o músculo mentual, que é o único elevador do lábio inferior e do queixo, devem ser ressuspensas para evitar a ptose do queixo a longo prazo. 9, 13 A ressuspensão das estruturas mais profundas também fornece uma camada vascularizada adicional para diminuir o risco de extrusão de hardware e quebra da ferida. A mucosa é então fechada com suturas absorvíveis, como Vicryl interrompido neste caso. Para melhorar o fechamento estanque, o Dermabond (adesivo de cianoacrilato) é frequentemente usado pelo autor sênior (TL) para selar a ferida mucosa, atuando como um adjuvante de sutura, proporcionando propriedades bacteriostáticas e hemostáticas. 14–16
Este caso representa um tipo relativamente comum de trauma facial. Nesta seção, discutiremos os principais conceitos que influenciaram o plano de tratamento para esse paciente em particular. Em primeiro lugar, discutiremos a biomecânica das fraturas da mandíbula que são exclusivas de cada sublocal e demonstraremos as configurações de placas comumente utilizadas para esses locais de fratura. Compreender os padrões de deslocamento ósseo predominantes exclusivos para cada local de fratura determinará a configuração ideal do hardware.
Uma fratura parassínfise é qualquer fratura que se estende de canino a canino. Com base em estudos biomecânicos, um padrão comum de deslocamento ósseo que ocorre na parassínfise ou sínfise é que a borda basal (inferior) da mandíbula se alarga, enquanto a borda alveolar (superior) da mandíbula se comprime (Figura 4A). 17 Como tal, durante a RAFI, a placa de borda inferior é priorizada, pois fornece a maior parte da estabilidade estrutural para neutralizar as forças de dispersão. Pode-se fornecer estabilidade adicional usando uma placa de suporte de carga mais espessa ou usando uma placa com orifícios de parafuso adicionais. 18–20
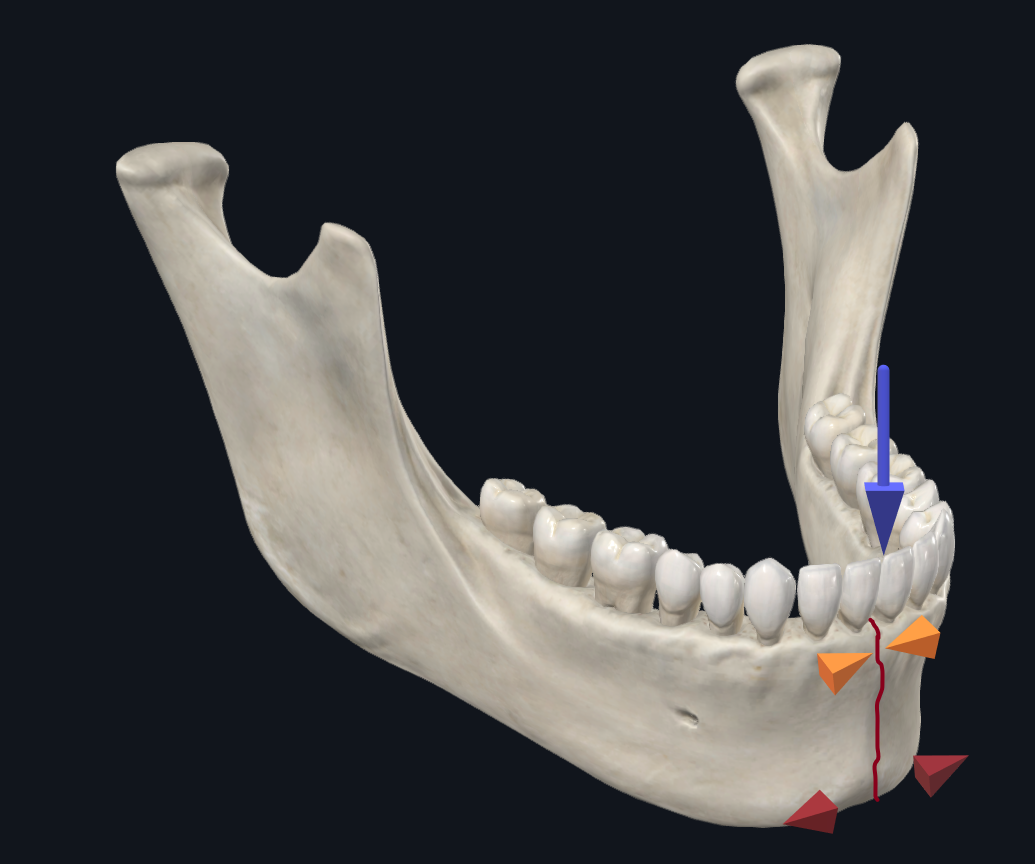
Figura 4A. Biomecânica das fraturas sínfisárias. Com a carga dos incisivos, há uma tendência de a borda inferior da mandíbula se alargar enquanto a borda superior da mandíbula se comprimirá.
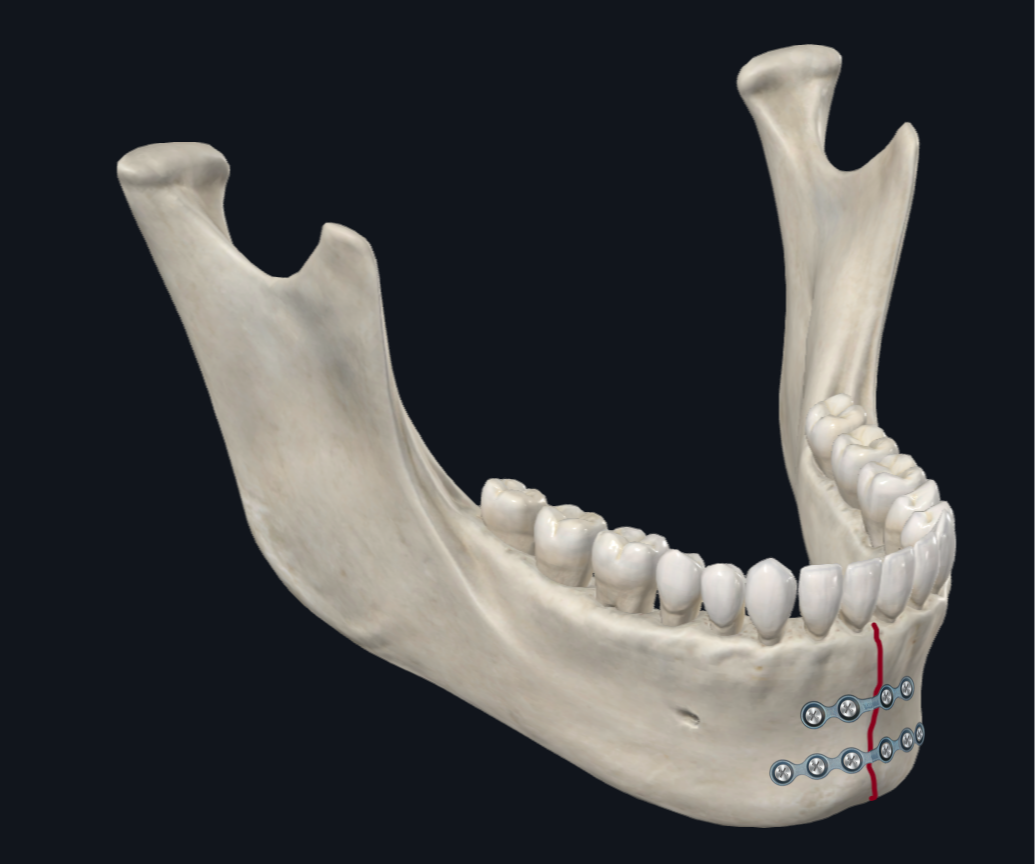
Figura 4B. Configuração do revestimento da parassínfise. A ênfase é colocada no revestimento ao longo da placa da borda inferior. Pode-se considerar o uso de duas miniplacas (perfil de 1 mm de espessura) com a placa de borda inferior sendo uma placa de 6 furos em vez de uma placa de 4 furos, se desejar estabilidade adicional.
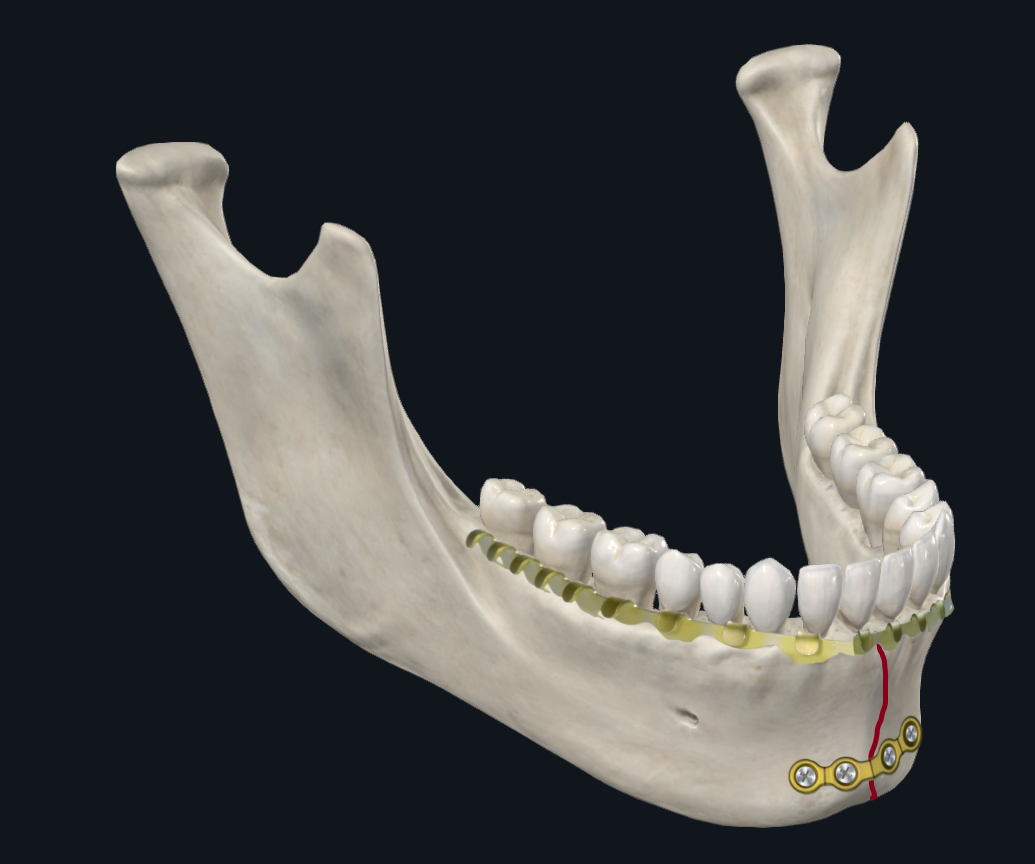
Figura 4C. Configuração do revestimento da parassínfise. Alternativamente, uma placa de borda inferior única mais espessa (perfil de 2 mm de espessura) pode ser usada com uma barra de arco que atua como uma faixa de tensão, o que proporciona maior estabilidade ao longo da borda superior da mandíbula.
Por outro lado, as fraturas angulares com forças de carga dos incisivos tendem a causar alargamento ao longo da borda alveolar e compressão na borda basal (Figura 5A). A ideia por trás da placa Champy é que ela fornece estabilidade suficiente ao se proteger contra forças espalhadas apenas ao longo da borda superior. No entanto, com a carga molar no ângulo, há uma tendência oposta ao longo da borda basal para se alargar, enquanto a borda alveolar se comprime (Figura 5B). 17 Um estudo biomecânico de Abraha et al. comparou o uso de uma única placa de borda alveolar (fixação de Champy) com a fixação biplanar com uma segunda placa de borda inferior durante uma simulação de reparos de fratura angular, e verificou que a técnica de fixação biplanar proporcionou estabilidade superior. 21, Da mesma forma, Alkan et al. descobriram que a placa de haste de ângulo curvo 3D forneceu estabilidade biomecânica mais favorável do que a placa de Champy, mas não foi significativamente diferente da colocação da placa biplanar. 12 Para fraturas angulares, o autor sênior (TL), portanto, prefere o uso de uma placa tridimensional com 5 ou 6 orifícios ao longo da placa da borda superior e 4 orifícios ao longo da placa da borda inferior, colocada por meio de uma abordagem de trocarte transbucal (Figura 5C).
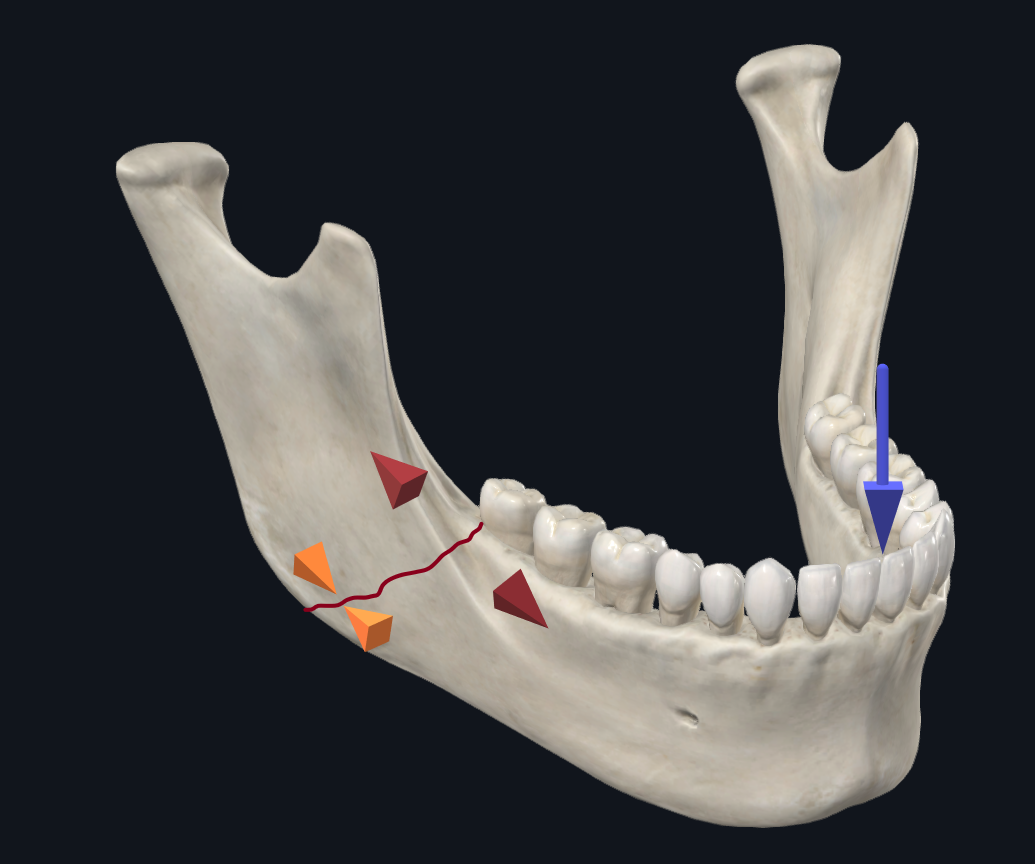
Figura 5A. Biomecânica da Fratura do Ângulo com Carga Incisivo. O carregamento incisivo resulta em forças de dispersão ao longo da borda superior e compressão ao longo da borda inferior.
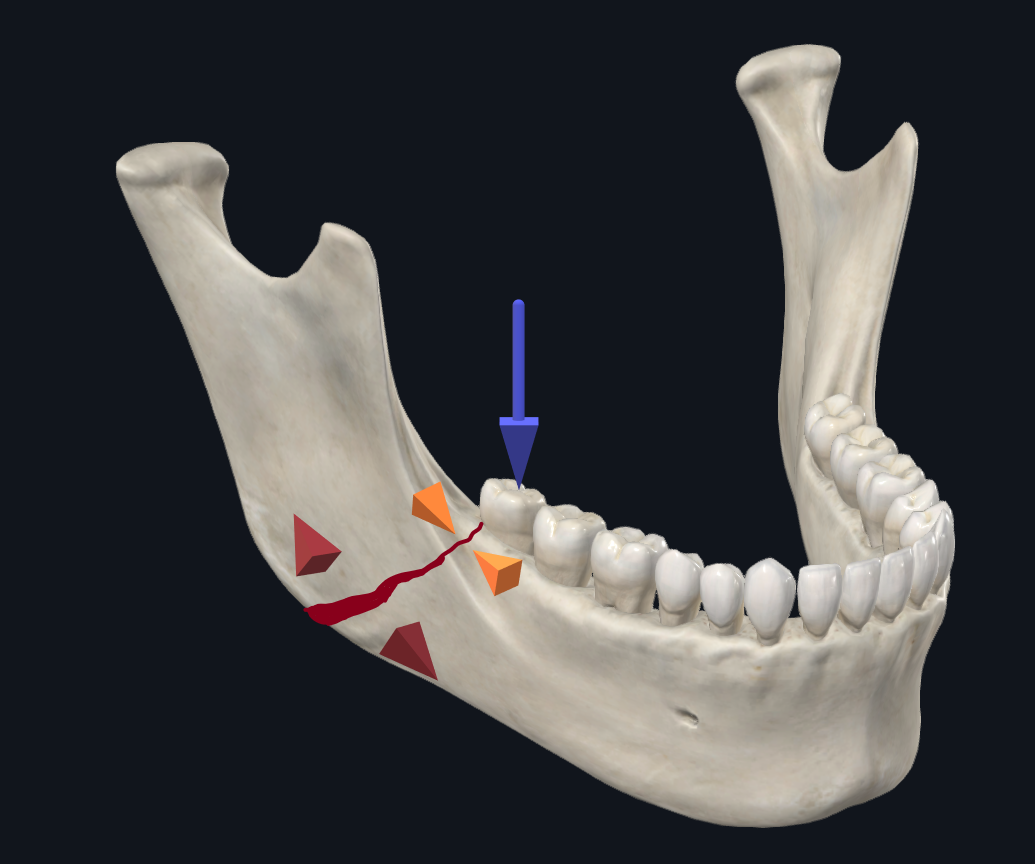
Figura 5B. Biomecânica da fratura angular com carga molar. A carga molar resulta em compressão ao longo da borda superior, enquanto a borda inferior se alarga.
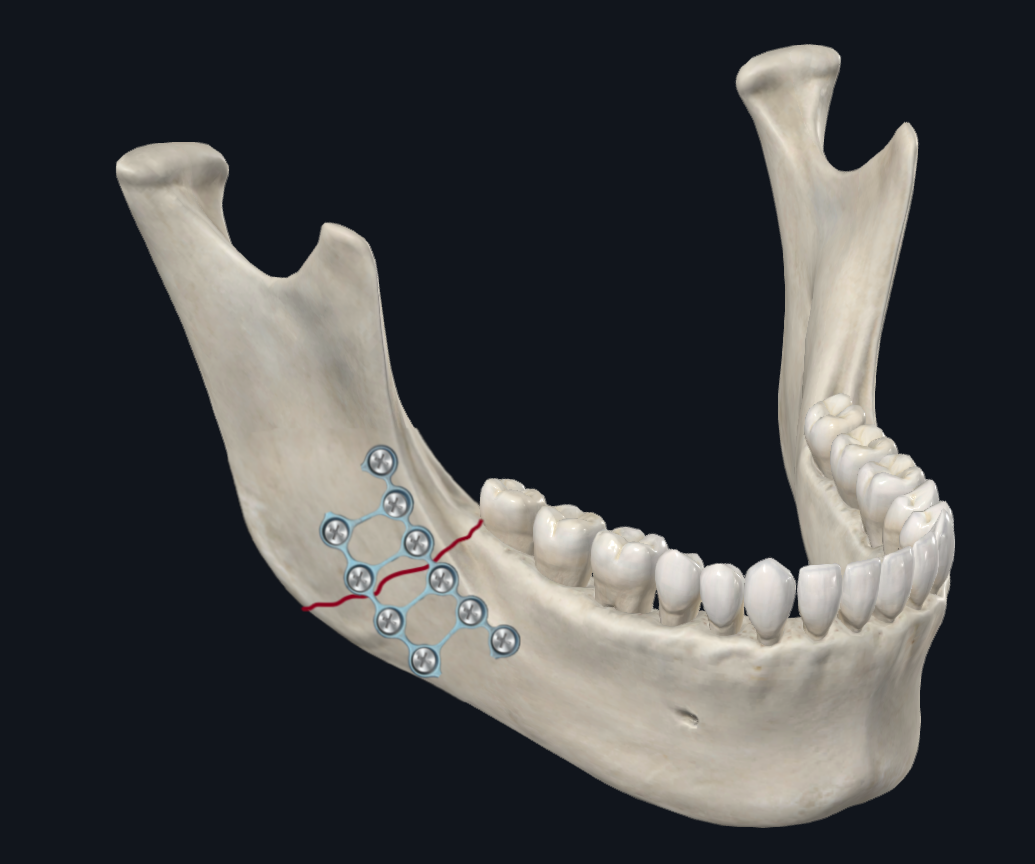
Figura 5C. Configuração da placa angular. Isso mostra o uso de uma placa escada tridimensional, que liga as placas alveolar e basal.
O corpo mandibular é uma zona de transição entre o ângulo mandibular e a parassínfise. Como tal, as forças de torção predominam nesta região, juntamente com o deslocamento da borda inferior ou superior, ditado por quão anterior ou posterior as forças de carga estão localizadas (Figura 6A). 17 Estudos biomecânicos que analisam a configuração da placa recomendam estabilizar uma fratura do corpo com duas placas em vez de uma única placa para lidar com o deslocamento torcional que pode ocorrer nessa região. 22 O autor sênior (TL) prefere a colocação de duas miniplacas ou uma placa tridimensional para fraturas corporais (Figura 6B). Uma configuração alternativa de placa usada pelo autor sênior (DH) é colocar uma placa mais espessa na borda inferior junto com uma barra de arco na dentição mandibular para comprimir o aspecto alveolar da fratura, resistindo às forças compressivas e de abertura (Figura 6C). Isso oferece a vantagem de evitar a colocação do parafuso da placa alveolar, o que pode potencialmente ferir as raízes dos dentes. Há também uma diminuição do risco de exposição da placa alveolar secundária à deiscência da ferida.
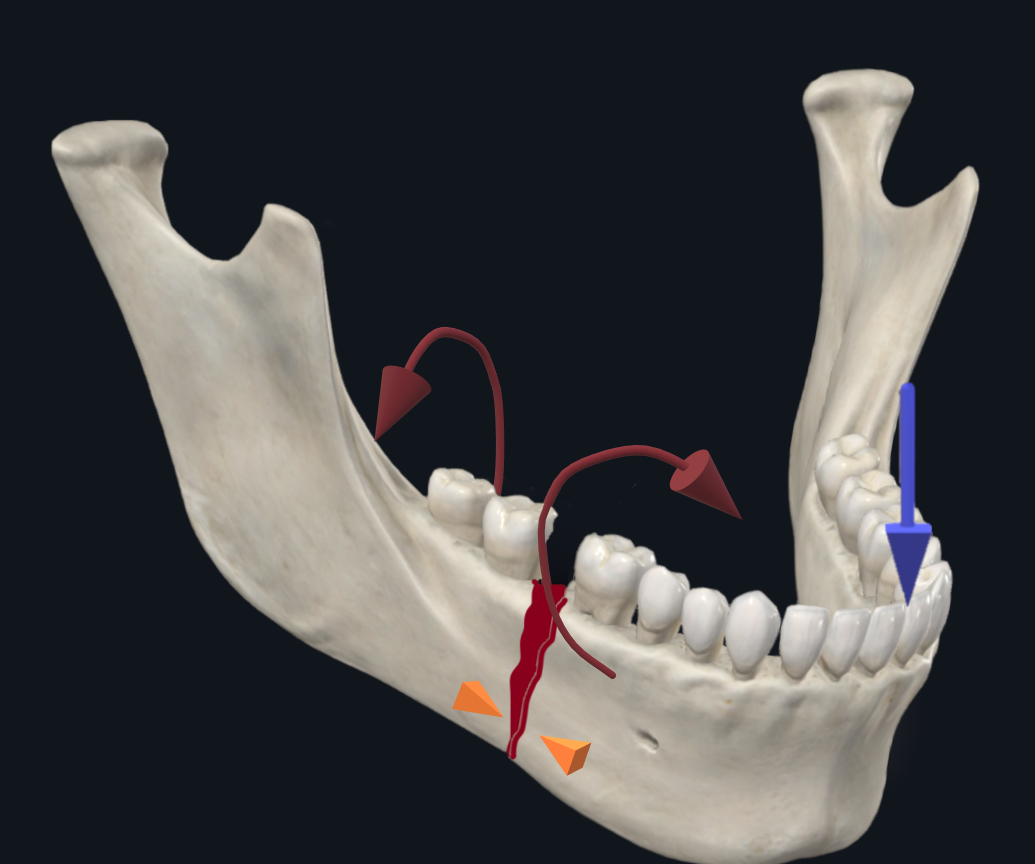
Figura 6A. Fratura do corpo mandibular. As fraturas corporais sofrem compressão ao longo da borda inferior/basal com espalhamento na borda alveolar. Estas são forças de torção opostas adicionais nos segmentos anterior e posterior à linha de fratura.
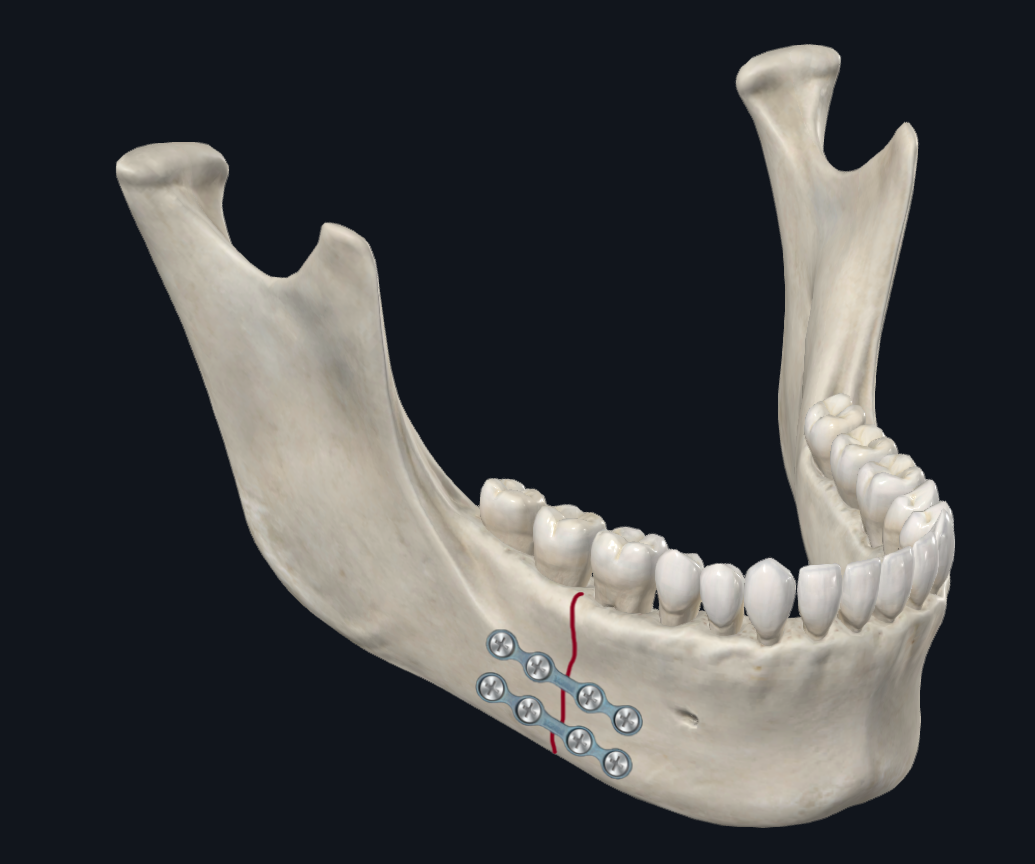
Figura 6B. Placa de fratura corporal. Configuração usando duas miniplacas.
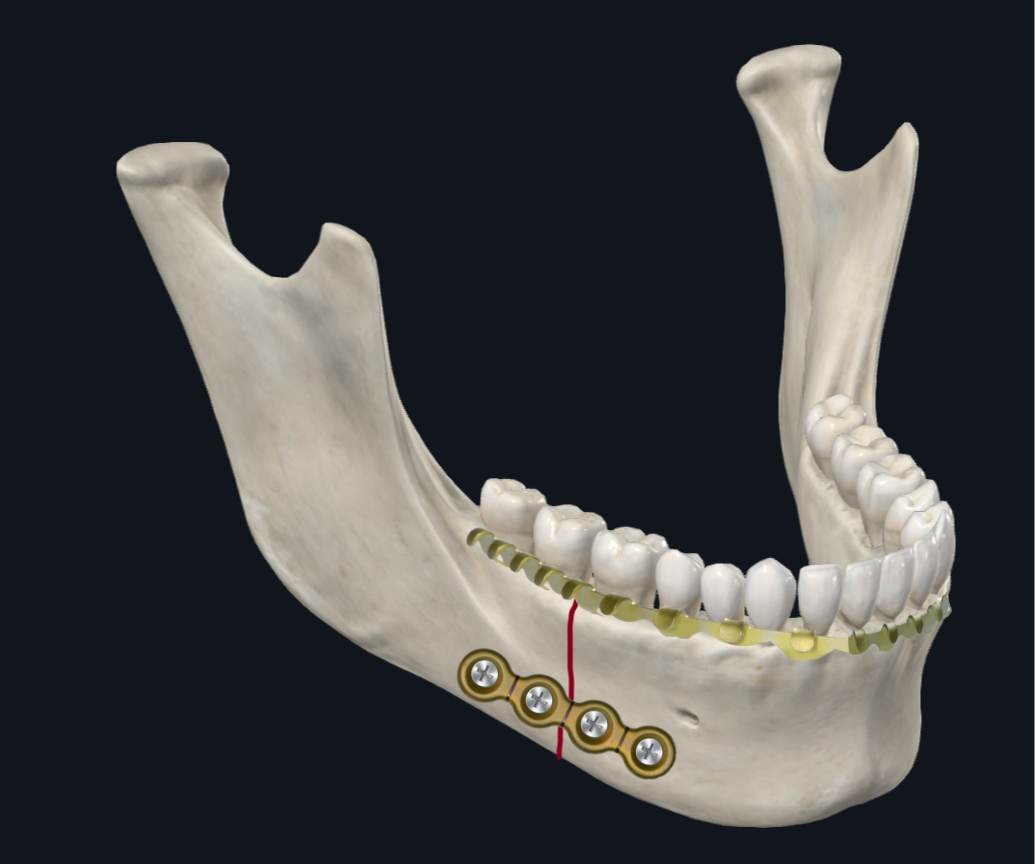
Figura 6C. Placa de fratura corporal. Configuração usando uma única placa de borda inferior mais espessa e barra de arco na dentição mandibular.
Uma vez que um cirurgião esteja familiarizado com a biomecânica de locais de fratura individuais, selecionar o tipo certo de hardware é crucial para o sucesso geral da cirurgia. Para fraturas não cominutivas com estoque ósseo adequado presente em ambos os lados da linha de fratura, as miniplacas tornaram-se um método padrão de fornecimento de RAFI. Estes são considerados um tipo de hardware de compartilhamento de carga, o que significa que a carga é compartilhada entre o hardware e o osso durante o processo de cicatrização óssea.
No entanto, para fraturas cominutivas ou defeitos ósseos segmentares com estoque ósseo inadequado presente em ambos os lados da linha de fratura, é usado um tipo de placa de suporte de carga, que é comumente chamada de placa de reconstrução. Com o tipo de hardware de suporte de carga, toda a força das cargas é suportada pelo hardware.
No cenário de trauma craniofacial, quando comparadas às placas de compressão ultrapassadas, as miniplacas oferecem melhor adaptabilidade óssea sem a necessidade de fixação com parafuso bicortical. Isso promove a fixação semirrígida (compartilhamento de carga), levando a uma melhor perfusão óssea cortical e à formação de calos ósseos apropriados durante a cicatrização. 23
As miniplacas vêm com versões com ou sem travamento. As miniplacas de travamento minimizam o movimento entre a placa e o osso, prendendo as roscas da cabeça do parafuso a uma placa rosqueada. Durante o aperto, isso estabiliza os segmentos ósseos sem puxá-los em direção à placa e reduz o risco de necrose óssea que pode ocorrer devido à compressão excessiva na superfície óssea. Uma grande vantagem é que as placas bloqueadas fornecem fixação rígida adequada, mesmo com adaptação da placa abaixo do ideal, com margens de erro variando de 0 a 3 mm de deslocamento da placa da superfície óssea. As placas sem travamento, por outro lado, mostram um enfraquecimento significativo (carga de escoamento, deslocamento de escoamento e rigidez) mesmo com 1 mm de deslocamento da placa. 24 O parafuso deve ser idealmente apertado perpendicularmente à placa; No entanto, a maioria dos sistemas de hardware de travamento modernos tolera até 10 a 30 graus de desvio, dependendo do fabricante. 6 Uma desvantagem é o custo de hardware potencialmente aumentado, pois os parafusos de travamento geralmente custam mais do que os parafusos não travados. No entanto, o aumento no custo de hardware pode ser neutralizado por uma diminuição no custo relacionado ao tempo operatório. Outra desvantagem do sistema de travamento é a perda de feedback tátil do aperto do parafuso no osso, que é fornecido apenas pelo torque sentido do parafuso travando diretamente na placa.
Os sistemas sem travamento diferem no mecanismo, prendendo a placa rente ao osso. Essa capacidade de aperto representa um risco teórico de reduzir o suprimento de sangue para o osso subjacente, o que pode levar à necrose óssea e falha prematura do hardware. A adaptação precisa da placa à superfície de contacto ósseo é obrigatória para evitar uma fixação inadequada causada por pequenas transferências de força. 9, 20, 24, 25 Isso tende a resultar em tempos operatórios mais longos gastos para alcançar a adaptação perfeita da placa e pode criar um desafio significativo em fraturas subcondilares e angulares, onde a visualização e o acesso cirúrgico são limitados. Revisões sistemáticas comparando placas com as mesmas dimensões, princípios de fixação e desenho demonstraram que, em curto prazo, as placas bloqueadas exigiram menos casos de fixação pós-operatória de MMF, mas produziram taxas gerais de complicações semelhantes. 6, 9, 20, 2529 Embora o autor sênior (TL) geralmente prefira usar um sistema de travamento para a grande maioria de seus casos, cada caso deve ser adaptado, considerando o custo e a facilidade de colocação de acordo com a experiência e preferência do cirurgião.
A biomecânica da colocação do parafuso e a estabilidade da fratura determinam o número total de parafusos que devem ser colocados. Geralmente, placas de 4 orifícios com 2 parafusos em cada lado de uma fratura são adequadas para fraturas não cominutivas com estoque ósseo suficientemente saudável. No entanto, placas de 6 furos com 3 parafusos em cada lado da fratura proporcionam estabilidade estrutural significativamente maior. 30 Um estudo biomecânico de Haug et al demonstrou que o uso de três parafusos de cada lado do traço de fratura fornece significativamente mais estabilidade do que o uso de dois parafusos de cada lado. No entanto, o uso de 4 parafusos em cada lado da linha de fratura fornece estabilidade marginalmente melhorada quando comparado ao uso de 3 parafusos em cada lado. 30 Portanto, 3 parafusos de cada lado da linha de fratura devem ser utilizados para fraturas menos estáveis que requerem suporte adicional.
A prática convencional dita o uso de parafusos monocorticais na borda alveolar para evitar lesões inadvertidas nas raízes dentárias e no nervo alveolar inferior. É importante lembrar que existe um risco inerente de lesões a essas estruturas apenas pela perfuração. 18 As raízes dos dentes, particularmente na região do corpo, estão próximas ao osso cortical vestibular (externo), normalmente com cerca de 2 a 2,5 mm de profundidade. 31 A fixação bicortical, por outro lado, fornece estabilidade teoricamente melhorada para facilitar a cicatrização, no entanto, traz riscos potenciais de lesão inadvertida da raiz do dente e do nervo alveolar inferior. Modelos biomecânicos indicam que os parafusos monocorticais e bicorticais podem alcançar e manter a redução óssea adequada sem diferenças significativas no deslocamento mandibular da carga incisiva e molar. 23 Em última análise, a decisão deve ser baseada na discrição do cirurgião e na avaliação se os parafusos bicorticais podem ser empregados com segurança em casos específicos.
Outro método de fixação rígida inclui o uso de parafusos de fixação, particularmente em fragmentos ósseos que têm sobreposição cortical ou orientações oblíquas. 6 Isso foi popularizado em 1976 para uso em fraturas parassínfisárias não cominutivas sem lacunas significativas. 6, 31, 32 Esses parafusos contêm roscas que se encaixam apenas no fragmento ósseo distal, comprimindo o osso entre o segmento distal e a cabeça do parafuso. A técnica do parafuso de retardo mostrou ter uma ligeira superioridade em relação aos outros métodos de fixação para resistir à carga de força nos dentes molares. 6, 19, 33, 34 1 parafuso de fixação simples com uma barra de arco ou 2 parafusos de fixação sem MMF podem ser uma boa maneira de proteger fraturas mandibulares anteriores. 31-33 No entanto, a colocação de parafusos perpendiculares às linhas de fratura é tecnicamente desafiadora e depende da disponibilidade do parafuso e da experiência do cirurgião, tornando-os menos comumente empregados.
Outra alternativa para o reparo de fraturas envolve o uso de uma placa de reconstrução mais espessa por sua capacidade de "suporte de carga". 6, 35 O revestimento de reconstrução é usado em fraturas cominutivas e defeitos ósseos segmentares. Essas placas removem as forças extrínsecas que atuam no osso nas zonas de tensão, onde ocorre a separação do fragmento. Estudos biomecânicos indicam que as placas de reconstrução correspondem aos parafusos de retardo na resistência a cargas de torção, superando as placas de escada e miniplacas paralelas. 18, 19, 34 Essa placa mais espessa pode ser superior ao uso de 2 miniplacas separadas para pacientes idosos ou do sexo feminino com alturas verticais mandibulares mais curtas ou mandíbulas atróficas. 18 Sua colocação, no entanto, pode ser complicada e cara e, na maioria dos outros casos, a estabilidade adequada pode ser alcançada com o uso de 2 miniplacas biplanares em fraturas não cominutivas. Na prática clínica, seu uso é indicado principalmente para defeitos mandibulares significativos, fraturas cominutivas com estoque ósseo pobre, presença de osteomielite grave ou defeitos mandibulares segmentares que necessitam do uso de suas propriedades de suporte de carga. 6
Em resumo, a configuração ideal da placa para parassínfise e fraturas corporais deve ser baseada na biomecânica dos locais de fratura, bem como nas variáveis relacionadas ao paciente. Para fraturas parassínfisárias não cominutivas, é aceitável o uso de 2 ou 3 parafusos em ambos os lados da linha de fratura com miniplacas. Para fraturas parassínfisárias, a placa da borda inferior é considerada mais importante e alguns autores recomendam o uso de uma única placa inferior mais espessa em vez de 2 miniplacas. 18 Outras opções de reparo válidas incluem o uso de parafusos de fixação. Para fraturas corporais, a chave é resistir às forças de torção. O uso de uma única placa tridimensional versus 2 miniplacas separadas ao longo das bordas inferiores e superiores da mandíbula demonstrou fornecer resultados e estabilidade semelhantes. Alternativamente, uma barra de arco pode substituir a placa superior em fraturas parassínfisas, corporais ou angulares para minimizar as complicações relacionadas à placa superior. Finalmente, uma única placa inferior mais espessa é uma abordagem tradicional e testada pelo tempo, especialmente se a fixação pós-operatória do MMF for realizada simultaneamente. 18
O manejo de dentes ao longo de uma linha de fratura pode ser desafiador. Quaisquer dentes envolvidos que não sejam extraídos têm o potencial de sofrer necrose, principalmente na presença de infecções crônicas, o que pode levar à não união. Por outro lado, extrair qualquer dente pode levar à instabilidade estrutural na mandíbula restante. Os autores seniores defendem uma abordagem mais conservadora, enfatizando o potencial de recuperação de dentes viáveis por meio de tratamentos endodônticos e antibióticos profiláticos. Fraturas radiculares verticais e horizontais próximas à coroa são menos favoráveis para cuidados endodônticos futuros, e a extração deve ser considerada.
Em nosso caso, a raiz do dente do paciente foi dividida ao meio, minimizando a chance de restauração futura. Após consulta com um cirurgião bucomaxilofacial, a raiz do dente foi extraída. As indicações para remoção de dentes incluem doença periodontal grave, coroas não restauráveis, fraturas radiculares verticais ou quaisquer dentes desalinhados que interfiram na redução mandibular adequada. 2, 9, 37
Neste caso em particular, apenas o MMF temporário no intraoperatório foi utilizado para redução óssea, de acordo com o tratamento cirúrgico convencional. O uso de MMF pós-operatório também tem sido um protocolo de tratamento padrão e sua eficácia na promoção da consolidação óssea é incontestável. No entanto, o MMF pós-operatório de rotina apresenta riscos inerentes, incluindo comprometimento das vias aéreas, lesão gengival, imobilidade ou anquilose da articulação temporomandibular, dificuldade com a higiene bucal e não adesão ou insatisfação do paciente. Um estudo de Saman et al. analisou 413 fraturas de mandíbula (fraturas sínfisas, parassínfisas ou angulares não cominutivas). Entre os pacientes, 54% foram tratados com MMF pós-operatório, enquanto os 46% restantes não foram. O estudo não encontrou diferenças significativas na deiscência da ferida, infecção, remoção da placa, pseudoartrose, má consolidação e má oclusão, apoiando o uso seletivo de MMF pós-operatório de acordo com os estudos retrospectivos atuais.
O MMF pós-operatório pode ser benéfico para defeitos mandibulares graves cominutivos ou segmentares. O MMF rígido seguido de elásticos também pode manter a oclusão adequada durante a cicatrização para fraturas subcondilianas minimamente deslocadas ou fraturas da cabeça condilar não passíveis de colocação de parafusos. Idealmente, os pacientes com fraturas verdadeiras da cabeça condilar ou intracapsular devem ser colocados em MMF pelo menor período de tempo permitido para atingir a oclusão pré-mórbida. 39 Da mesma forma, os pacientes que apresentam discrepâncias oclusais menores residuais também podem se beneficiar de um curto período (1–2 semanas) de MMF para permitir a cicatrização. 38, 40, 41 O MMF não é recomendado para pacientes não aderentes, psiquiátrica ou neurologicamente obnubilados, ou com convulsões ou distúrbios de náuseas e vômitos, doença pulmonar ou das vias aéreas graves ou deficiência intelectual. 42
Conjunto de placas de mandíbula craniofacial Stryker.
Nada a divulgar.
O paciente referido neste artigo em vídeo deu seu consentimento informado para ser filmado e está ciente de que informações e imagens serão publicadas online.
References
- Motamedi MH. Uma avaliação das fraturas maxilofaciais: um estudo de 5 anos com 237 pacientes. J Cirurgia Maxilofaca Oral. Janeiro de 2003; 61(1):61-4. DOI:10.1053/joms.2003.50049.
- Rahpeyma A, Khajehahmadi S, Abdollahpour S. Fratura sínfise / parassínfise mandibular com perda do dente incisivo: prevenindo a constrição do arco inferior. Reconstrução de Trauma Craniomaxilofaco. Março de 2016; 9(1):15-9. DOI:10.1055/s-0035-1551542.
- Rei RE, Scianna JM, Petruzzelli GJ. Padrões de fratura de mandíbula: uma experiência de centro de trauma suburbano. Am J Otolaringol. setembro-outubro de 2004; 25(5):301-7. DOI:10.1016/j.amjoto.2004.03.001.
- Koshy JC, Feldman EM, Chike-Obi CJ, Bullocks JM. Pérolas do tratamento do trauma mandibular. Cirurgia de Semin Plast. Novembro de 2010; 24(4):357-74. DOI:10.1055/s-0030-1269765.
- Jain P, Rathee M. Fratura do corpo da mandíbula. [Atualizado em 10 de abril de 2023]. In: StatPearls [Internet]. Ilha do Tesouro (FL): Publicação StatPearls; 2023 janeiro-. Disponível a partir de: https://www.ncbi.nlm.nih.gov/books/NBK553119/.
- A. Y. Princípios de Fixação Interna em Cirurgia Maxilofacial. Em: Bonanthaya K, Panneerselvam E, Manuel S, Kumar VV, Rai A, eds. Cirurgia Oral e Maxilofacial para o Clínico. Natureza Springer; 2021.
- Barker DA, Parque SS. A fixação de fraturas de mandíbula é urgente? Laringoscópio. Maio de 2011; 121(5):906-7. DOI:10.1002/lary.21777.
- James J, Farrell Tt, Stevens M, Looney S, Faigen A, Anderson J. Tempo para abrir o reparo de fraturas mandibulares e complicações associadas. J Cirurgia Maxilofaca Oral. Janeiro de 2020; 78(1):101-107. DOI:10.1016/j.joms.2019.09.009.
- Perez D, Ellis E III. Complicações do reparo da fratura mandibular e reconstrução secundária. Cirurgia de Semin Plast. Novembro de 2020; 34(4):225-231. DOI:10.1055/s-0040-1721758.
- Webb LS, Makhijani S, Khanna M, et al. Uma comparação dos resultados entre o reparo imediato e tardio das fraturas mandibulares. Pode J Plast Surg. Inverno de 2009; 17(4):124-6. DOI:10.1177/229255030901700401.
- Loyal PK, Butt F, Ogeng'o JA. Padrão de ramificação do nervo mental extraósseo em uma população queniana. Reconstrução de Trauma Craniomaxilofaco. Dezembro de 2013; 6(4):251-6. DOI:10.1055/s-0033-1356756.
- Alkan A, Celebi N, Ozden B, et al. Comparação biomecânica de diferentes técnicas de revestimento no reparo de fraturas do ângulo mandibular. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007; 104(6):752-6.
- Shah A, Patel A, Steinbacher D. Cobertura de tecidos moles para fraturas mandibulares usando duas miniplacas. Reconstrução de Trauma Craniomaxilofaco. Dezembro de 2012; 5(4):253-4. DOI:10.1055/s-0032-1329543.
- Borie E, Rosas E, Kuramochi G, Etcheberry S, Olate S, Weber B. Aplicações orais de adesivos de cianoacrilato: uma revisão da literatura. Biomed Res Int. 2019;2019:8217602. DOI:10.1155/2019/8217602.
- Kazzi MG, Silverberg M. Reparo pediátrico de laceração da língua usando 2-octil cianoacrilato (dermabond((R))). J Emerg Med. Dezembro de 2013; 45(6):846-8. DOI:10.1016/j.jemermed.2013.05.004.
- Sagar P, Prasad K, Lalitha RM, Ranganath K. Cianoacrilato para fechamento intraoral de feridas: uma possibilidade? Int J Biomater. 2015;2015:165428. DOI:10.1155/2015/165428.
- Tams J, van Loon JP, Otten E, Rozema FR, Bos RR. Estudo tridimensional dos momentos de flexão e torção para diferentes locais de fratura na mandíbula: um estudo in vitro. Int J Oral Maxillofac Surg. Outubro de 1997; 26(5):383-8. DOI:10.1016/s0901-5027(97)80803-x.
- Ellis E, 3º. Um estudo de 2 métodos de placas ósseas para fraturas da sínfise mandibular/corpo. J Cirurgia Maxilofaca Oral. Julho de 2011; 69(7):1978-87. DOI:10.1016/j.joms.2011.01.032.
- Madsen MJ, McDaniel CA, Haug RH. Uma avaliação biomecânica das técnicas de placas usadas para reconstruir fraturas da sínfise mandibular/parassínfise. J Cirurgia Maxilofaca Oral. Outubro de 2008; 66(10):2012-9. DOI:10.1016/j.joms.2008.06.013.
- Lee T, Sawhney R, Ducic Y. Fixação de miniplacas de fraturas das regiões sínfise e parassínfise da mandíbula: uma revisão de 218 pacientes. JAMA Facial Plast Surg. 1º de março de 2013; 15(2):121-5. DOI:10.1001/jamafacial.2013.307.
- Mehari Abraha H, Iriarte-Diaz J, Reid RR, Ross CF, Panagiotopoulou O. Técnica de fixação de fraturas e mecânica da mandíbula de impacto lateral mastigado no reparo de fraturas de mandíbula. JBMR Plus. janeiro de 2022; 6(1):e10559. DOI:10.1002/jbm4.10559.
- De Medeiros RC, de Moura AL, Sawazaki R, et al. Avaliação mecânica comparativa in vitro da técnica utilizando um sistema de fixação bloqueada de 2,0 mm para fraturas simuladas do corpo mandibular. J Craniomaxilofaque Surg. 2015 abril; 43(3):302-5. DOI:10.1016/j.jcms.2014.11.012.
- Joshi U, Kurakar M. Avaliação da estabilidade lingual na fratura da mandíbula: fixação monocortical versus bicortical usando análise FEM. J Maxillofac Cirurgia Oral. Dezembro de 2018; 17(4):514-519. DOI:10.1007/s12663-017-1073-0.
- Haug RH, Rua CC, Goltz M. A adaptação da placa afeta a estabilidade? Uma comparação biomecânica de placas de travamento e não travamento. J Cirurgia Maxilofaca Oral. Novembro de 2002; 60(11):1319-26. DOI:10.1053/joms.2002.35732.
- Harjani B, Singh RK, Pal US, Singh G. Placas de reconstrução sem travamento v / s na reconstrução mandibular. Natl J Maxillofac Surg. Julho de 2012; 3(2):159-65. DOI:10.4103/0975-5950.111371.
- Batbayar EO, Dijkstra PU, Bos RRM, van Minnen B. Complicações dos sistemas de placas bloqueadas e não bloqueadas nas fraturas mandibulares. Int J Oral Maxillofac Surg. Setembro de 2019; 48(9):1213-1226. DOI:10.1016/j.ijom.2019.02.019.
- Collins CP, Pirinjian-Leonard G, Tolas A, Alcalde R. Um ensaio clínico prospectivo randomizado comparando placas bloqueadas de 2,0 mm com placas padrão de 2,0 mm no tratamento de fraturas de mandíbula. J Cirurgia Maxilofaca Oral. Novembro de 2004; 62(11):1392-5. DOI:10.1016/j.joms.2004.04.020.
- Herford AS, Ellis E III. Uso de um sistema de placa óssea de reconstrução bloqueada/parafuso para cirurgia mandibular. J Cirurgia Maxilofaca Oral. Novembro de 1998; 56(11):1261-5. DOI:10.1016/s0278-2391(98)90605-x.
- Sarkar DF, Mishra N, Samal D, et al. Sistema de placas bloqueadas versus não bloqueadas no tratamento de fraturas mandibulares: um estudo comparativo randomizado. J Craniomaxilofaque Surg. Março de 2021; 49(3):184-190. DOI:10.1016/j.jcms.2021.01.006.
- Haug RH. Os efeitos do número e comprimento do parafuso em dois métodos de chapeamento de banda de tensão. J Cirurgia Maxilofaca Oral. Fevereiro de 1993; 51(2):159-62. DOI:10.1016/S0278-2391(10)80015-1.
- Al-Jandan BA, Al-Sulaiman AA, Marei HF, Syed FA, Almana M. Espessura do osso vestibular na mandíbula e seu significado clínico na colocação de parafusos monocorticais. Uma análise CBCT. Int J Oral Maxillofac Surg. Janeiro de 2013; 42(1):77-81. DOI:10.1016/j.ijom.2012.06.009.
- Niederdellmann H, Schilli W, Duker J, Akuamoa-Boateng E. Osteossíntese de fraturas mandibulares usando parafusos de lag. Int J Cirurgia Oral. Junho de 1976; 5(3):117-21. DOI:10.1016/S0300-9785(76)80059-2.
- Ellis E III, Ghali GE. Fixação com parafuso de retardo de fraturas mandibulares anteriores. J Cirurgia Maxilofaca Oral. Janeiro de 1991; 49(1):13-21; discussão 21-2. DOI:10.1016/0278-2391(91)90259-o.
- Emam HA, Stevens MR. Uma barra de arco pode substituir um segundo parafuso de retardo no tratamento de fraturas mandibulares anteriores? J Cirurgia Maxilofaca Oral. fevereiro de 2012; 70(2):378-83. DOI:10.1016/j.joms.2011.08.010.
- Richardson M, Hayes J, Jordan JR, Puckett A, Fort M. Avaliação biomecânica de uma técnica de placa de abrangência mandibular em comparação com técnicas de placa padrão para tratar fraturas da sínfise mandibular. Surg Res Pract. 2015;2015:569030. DOI:10.1155/2015/569030.
- Coletti DP, Caccamese JF Jr, Norby C, Edwards S, von Fraunhofer JA. Análise comparativa das placas de reconstrução bloqueadas roscadas e cônicas. J Cirurgia Maxilofaca Oral. Dezembro de 2007; 65(12):2587-93. DOI:10.1016/j.joms.2006.05.054.
- Kumar PP, Sridhar BS, Palle R, Singh N, Singamaneni VK, Rajesh P. Prognóstico de dentes na linha de fraturas mandibulares. J Pharm Bioallied Sci. Julho de 2014; 6 (Suppl 1): S97-S100. DOI:10.4103/0975-7406.137397.
- Dentes na linha de fraturas mandibulares. Atlas Oral Maxillofac Surg Clin North Am. Março de 2009; 17(1):15-8. DOI:10.1016/j.cxom.2008.10.006.
- Saman M, Kadakia S, Ducic Y. Fixação maxilomandibular pós-operatória após redução aberta de fraturas de mandíbula. JAMA Facial Plast Surg. Nov-Dez 2014; 16(6):410-3. DOI:10.1001/jamafacial.2014.543.
- Kumar I, Singh V, Bhagol A, Goel M, Gandhi S. Fixação maxilomandibular suplementar com osteossíntese de miniplaca necessária ou não? Cirurgia Maxilofaca Oral. Março de 2011; 15(1):27-30. DOI:10.1007/s10006-010-0229-6.
- Park JM, Jang YW, Kim SG, et al. Estudo comparativo do prognóstico de uma redução extracorpórea e um tratamento incruento em fraturas de cabeça e/ou pescoço do côndilo mandibular. J Cirurgia Maxilofaca Oral. Dezembro de 2010; 68(12):2986-93. DOI:10.1016/j.joms.2010.02.034.
- Chritah A, Lazow SK, Berger JR. Fixação transoral de miniplaca bloqueada de 2,0 mm de fraturas mandibulares mais 1 semana de fixação maxilomandibular: um estudo prospectivo. J Cirurgia Maxilofaca Oral. Dezembro de 2005; 63(12):1737-41. DOI:10.1016/j.joms.2005.08.022.
- Ezhilarasi SKR. FMI após RAFI em fraturas maxilofaciais - relato de caso e revisão da literatura. O Traumaxilla. 2022;4:1-3. DOI:10.1177/26323273211073785.
- Cornelius CP, Ehrenfeld M. O uso de parafusos MMF: técnica cirúrgica, indicações, contraindicações e problemas comuns na revisão da literatura. Reconstrução de Trauma Craniomaxilofaco. Junho de 2010; 3(2):55-80. DOI:10.1055/s-0030-1254376.
Cite this article
Sheen D, Yu C, Debs S, Kwak P, Vahidi N, Hawkins D, Lee T. Redução aberta e fixação interna do corpo mandibular e fraturas parassínfisárias com fixação maxilomandibular e extração de dente quebrado. J Med Insight. 2024; 2024(414). DOI:10.24296/jomi/414.







