Offene Reposition und interne Fixation von Unterkieferkörper- und Parasymphysenfrakturen mit maxillomandibulärer Fixation und Zahnbruchextraktion
Main Text
Table of Contents
In diesem Fall geht es um einen 21-jährigen Mann, der infolge eines Autounfalls sowohl an nicht zerkleinerten Unterkiefer-Parasymphysen- als auch an Körperfrakturen litt und eine offene Reposition (ORIF) ohne postoperative maxillomandibuläre Fixation (MMF) erforderte. Die Fraktur wurde durch eine gebrochene Zahnwurzel erschwert, die eine Extraktion erforderte. Nach intraoperativer MMF wurde ORIF durchgeführt. Die parasymphysäre Fraktur wurde mit zwei verriegelnden, vierlochigen, 2 mm dicken Miniplatten unter Verwendung von zwei Verriegelungsschrauben auf beiden Seiten der Fraktur plattiert, wobei eine Platte entlang der Alveolarfläche (monokortikale Schraube) und eine entlang der basalen Oberfläche (bikortikale Schraube) verwendet wurde. Für die rechte Körperfraktur wurde eine dreidimensionale Verriegelungsleiterplatte über einen transbukkalen Trokarzugang verwendet, um eine zusätzliche Belichtung zu gewährleisten, die für eine korrekte Schraubenplatzierung erforderlich ist. Nachdem die Hardware gesichert war, wurde der Patient aus der MMF genommen und die Wiederherstellung der prämorbiden Okklusion bestätigt. Schließlich wurde der wasserdichte Schleimhautverschluss mit resorbierbaren Nähten und Dermabond (Cyanacrylat-Klebstoff) durchgeführt.
Fraktur des Unterkiefers; Parasymphyse; Symphyse, Körper; Biomechanik; Drillung; Spannung; Kompression, Miniplatte, Zugschraube, maxillomandibuläre Fixation, MMF, intermaxilläre Fixation, IMF.
Frakturen der Symphyse und Parasymphyse machen etwa 15–29 % der Unterkieferfrakturen aus. 1, 2 Unterkieferkörperfrakturen machen in der Regel etwa 11–36 % aller Frakturen aus. Im Allgemeinen sind Körperverletzung oder Kraftfahrzeugunfälle (MVAs) die häufigsten Ursachen für beide Frakturtypen. 3, 4 Diese Frakturen machen eine große Mehrheit der Fälle von Unterkieferfrakturen aus, und dieser Artikel dient dazu, aktuelle Behandlungsstrategien vorzustellen.
Bei diesem Patienten handelte es sich um einen 21-jährigen Mann, der nach MVA eine offene, verschobene und nicht zerkleinerte linke Parasymphysenfraktur und nach MVA eine geschlossene, verschobene und nicht zerkleinerte Fraktur des rechten Körpers erlitt (Abbildung 1). Der Patient hatte einen BMI von 21, ASS 2 und keine vorherigen Operationen. Weitere Verletzungen waren eine Fraktur des Lendenfortsatzes, ein rechter Pneumothorax mit rechter Rippenfraktur und Lungenprellungen.
Bei der Untersuchung wurde bei der Patientin eine offene Bissdeformität mit Trismus festgestellt. Es gab eine offene Zahnfleischrisswunde über der linken Parasymphysefraktur. Der Patient hatte auch eine posttraumatische Hypästhesie über die V3-Verteilung auf der linken Seite. Die Zähne Nr. 9, 10, 21 und 22 fehlten oder waren gebrochen.
Eine kontrastmittellose CT-Kiefer- und Gesichtsuntersuchung mit einer dreidimensionalen Rekonstruktion zeigte eine linksseitige parasymphysäre Fraktur und eine rechtsseitige Körperfraktur zusammen mit einem linken Eckzahn (Zahn #22) mit einer frakturierten Wurzel (Abbildung 1). Postoperative CT-Scans, wie in diesem Fall, können die korrekte Reposition und Fixierung bestätigen (Abbildung 2).
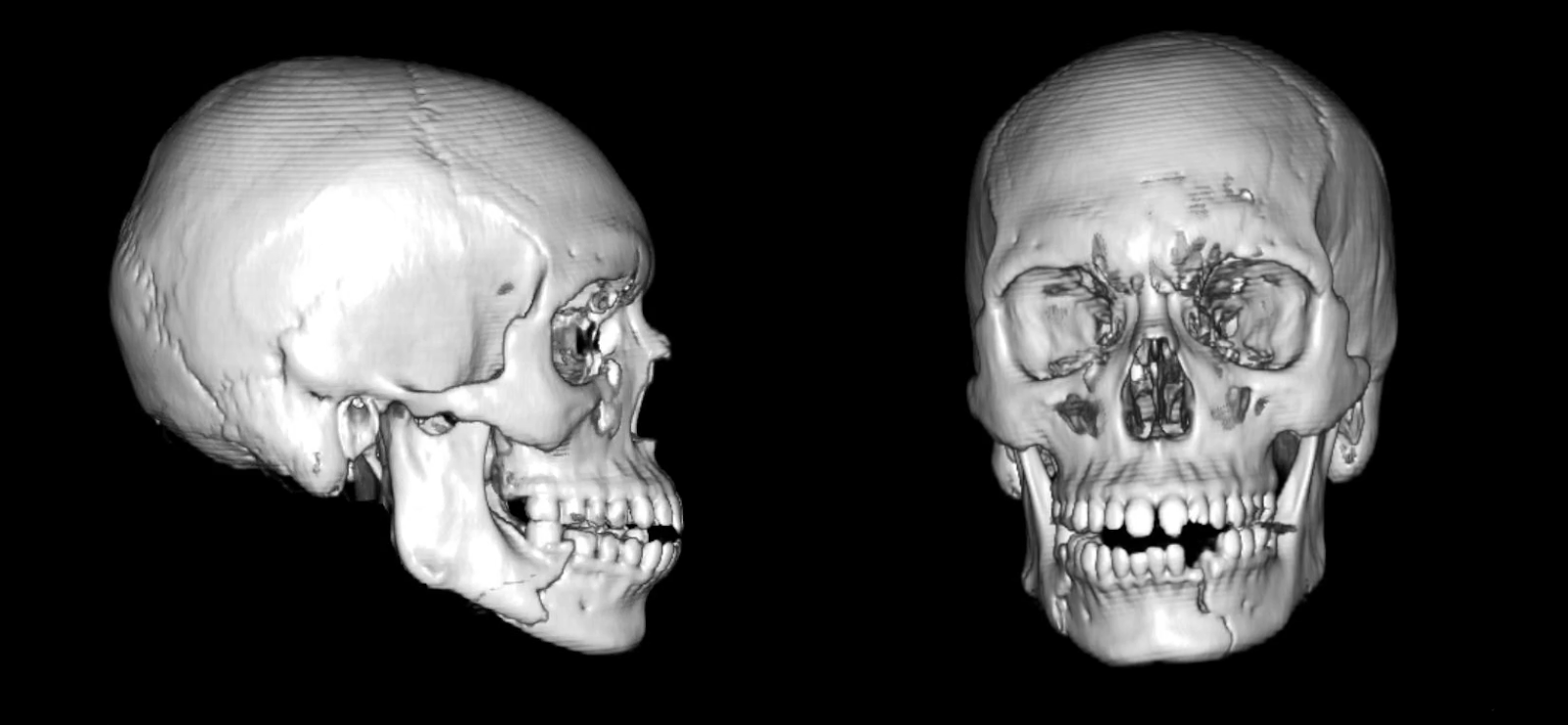 Abbildung 1. Präoperative CT. Scans, die den verschobenen und nicht zerkleinerten rechten Körper sowie die verschobenen und nicht zerkleinerten linken Parasymphysenfrakturen zeigen.
Abbildung 1. Präoperative CT. Scans, die den verschobenen und nicht zerkleinerten rechten Körper sowie die verschobenen und nicht zerkleinerten linken Parasymphysenfrakturen zeigen.
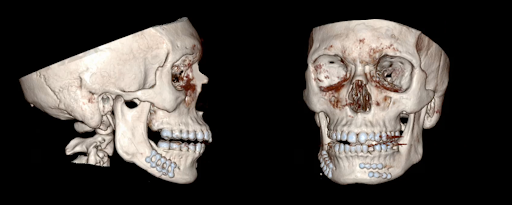 Abbildung 2. Postoperative CT. Scans, die eine nahe anatomische Knochenreduktion nach ORIF von rechten und linken parasymphysischen Frakturen zeigen.
Abbildung 2. Postoperative CT. Scans, die eine nahe anatomische Knochenreduktion nach ORIF von rechten und linken parasymphysischen Frakturen zeigen.
Sowohl bei parasymphysären als auch bei Körperfrakturen wird in der Regel eine offene Reposition und interne Fixation (ORIF) durchgeführt. In seltenen Fällen kann eine geschlossene Reposition mit nicht-starrer maxillomandibulärer Fixation (MMF) allein in Betracht gezogen werden, wenn bei Patienten mit adäquater Okklusion und gesundem Gebiss nicht dislozierte günstige Frakturen vorliegen. 5, 6 Zu den Hauptnachteilen einer verlängerten MMF gehören Unwohlsein beim Patienten, ein erhöhtes Risiko für eine Ankylose des Kiefergelenks, die Unfähigkeit, eine angemessene Mundhygiene aufrechtzuerhalten, und das Potenzial für eine Beeinträchtigung der Atemwege. Zusammenfassend lässt sich sagen, dass ORIF mit oder ohne postoperative MMF die zuverlässigste Wiederherstellung des prämorbiden Verschlusses, der knöchernen Vereinigung und der Rückkehr zur frühen Funktion bietet.
Zu den Behandlungszielen gehören 1) das Erreichen einer knöchernen Vereinigung an den Frakturstellen und 2) die Wiederherstellung des prämorbiden Verschlusses. Pseudarthrose kann zu chronischer Osteomyelitis und verschiedenen infektiösen Komplikationen führen. Zahnfehlstellungen können je nach Schweregrad zu Beschwerden beim Patienten sowie zu Schwierigkeiten beim Kauen führen.
Der Patient unterzog sich 1) einer intraoperativen MMF, 2) einer zahnärztlichen Extraktion von Zahn #22, 3) ORIF sowohl von parasymphysären als auch von Körperfrakturen. Die Operationszeit betrug 1,5 Stunden mit einem Blutverlust von 110 ml. Der Patient hatte einen unauffälligen postoperativen Verlauf und wurde am nächsten Tag entlassen. Eine unmittelbare postoperative CT-Untersuchung ergab eine nahezu anatomische Knochenreduktion mit adäquater Hardwareplatzierung mit einem kleinen Fragment der retinierten Zahnwurzel (Abbildung 2). 8 Monate postoperativ geht es dem Patienten derzeit gut und er kehrt zur normalen Okklusion zurück, ohne Anzeichen eines Hardwarefehlers oder einer Infektion. Seine präoperative V3-Parästhesie löste sich mit der Rückkehr der normalen Empfindung auf. Der zukünftige Plan sieht vor, die Extraktion der verbleibenden Zahnwurzel in einer stufenweisen Weise zu erwägen.
Im Allgemeinen ist eine Reparatur innerhalb von 2 Wochen optimal, wenn es keine anderen lebensbedrohlichen Verletzungen gibt, die eine Priorisierung erfordern. Eine frühzeitige Operation verhindert die Bildung von Gewebeödemen, Granulation, knöchernen Schwielen oder Fehlbildungen. Die Entscheidung für eine ambulante Operation mit Intervall-Nachsorge kann dazu beitragen, unnötig lange Krankenhausaufenthalte zu vermeiden, aber es gibt keine aussagekräftigen Daten, die darauf hindeuten, dass eine verzögerte Reparatur die Komplikationsraten erhöht. Es ist jedoch erwähnenswert, dass eine verzögerte Reparatur zu technischeren Herausforderungen führen kann, was in bestimmten Studien durch verlängerte Operationszeiten angezeigt wird. 7–10 Uhr Es ist am besten, eine Verzögerung der Reparatur über 2 Wochen hinaus aufgrund einer frühen knöchernen Verbindung zwischen verschobenen Segmenten zu vermeiden. Die Entfernung von neu gebildetem Kallus und die Granulation zwischen verschobenen Frakturstellen können die chirurgischen Schwierigkeiten erhöhen. Manchmal werden Osteotomien durchgeführt, um Segmente der knöchernen Verbindung mit grober Knochenverschiebung zu entfernen, die zu Zahnfehlstellungen führt.
Vor dem Fall sollte das chirurgische Atemwegsmanagement mit dem Anästhesieteam besprochen werden.
Bei Patienten, die isolierte Unterkieferfrakturen erlitten haben, wird der Atemweg über den nasotrachealen Weg gesichert, um eine Wiederherstellung des prämorbiden Verschlusses mit intraoperativer MMF und intraoraler Manipulation zu ermöglichen. Bei Patienten mit gleichzeitigen Mittelgesichts- oder LeFort-Frakturen mit medialen Stützfrakturen, die eine starre Fixierung erfordern können, kann eine submentale Intubation oder Tracheostomie zur Kontrolle der Atemwege in Betracht gezogen werden. Die submentale Intubation bietet bei jungen Patienten eine überlegene Kosmetik, indem sie eine Tracheostomienarbe und möglicherweise einen längeren Aufenthalt auf der Intensivstation vermeidet (Abbildung 3). Das Passieren des Endotrachealtubus kann bei Patienten mit erheblichem Mundboden- oder Zungenödem oder bei Patienten mit geringer kardiopulmonaler Reserve eine Herausforderung darstellen. Bei solchen Patienten kann es sicherer sein, stattdessen eine Tracheotomie in Betracht zu ziehen.
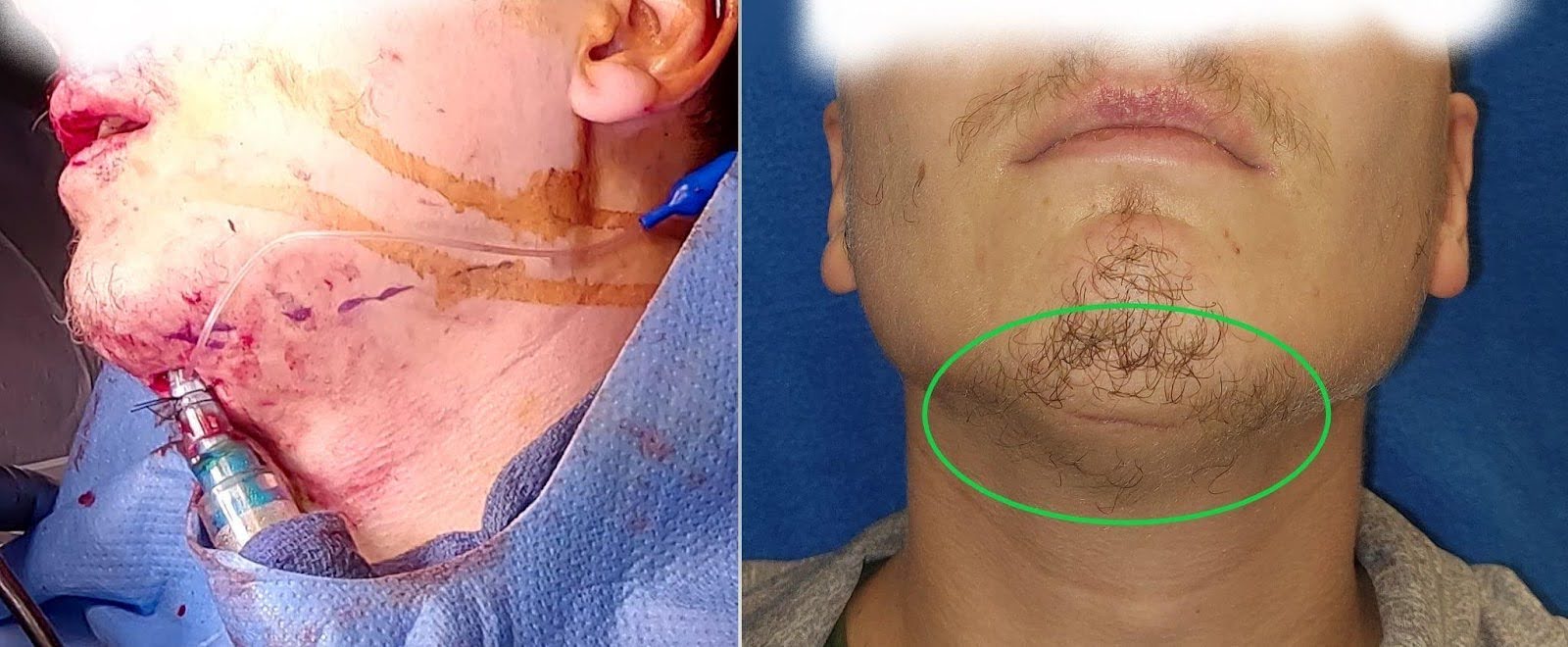 Abbildung 3. Submentale Intubation. Das linke Bild zeigt die intraoperative Anwendung der submentalen Intubation, um LeFort mit Beteiligung des medialen Stützpfeilers und Reparatur von Unterkieferfrakturen zu ermöglichen. Das rechte Bild zeigt die kosmetisch optimale dünne Narbe entlang der submentalen Region, die gut getarnt ist.
Abbildung 3. Submentale Intubation. Das linke Bild zeigt die intraoperative Anwendung der submentalen Intubation, um LeFort mit Beteiligung des medialen Stützpfeilers und Reparatur von Unterkieferfrakturen zu ermöglichen. Das rechte Bild zeigt die kosmetisch optimale dünne Narbe entlang der submentalen Region, die gut getarnt ist.
Betadin-Farbe wird intraoral und extern auf das beidseitige Gesicht und den Hals aufgetragen, um sich auf unvorhergesehene äußere Zugänge vorzubereiten. In der Regel bietet ein intraoraler vestibulärer Zugang einen adäquaten Zugang zur Symphyse, Parasymphyse und zu Körperfrakturen. Zusätzliche externe transbukkale Zugänge unter Verwendung des Trochars können erforderlich sein, um die Exposition bei Frakturen im hinteren Körper-, Winkel- und Subkondylärbereich zu verbessern. Externe Zugänge sind in der Regel subkondylären Frakturen vorbehalten, die eine offene Reparatur erfordern, z. B. mit einem Risdon-Schnitt, oder wenn eine Rekonstruktionsplatte für Trümmerfrakturen oder stark verschobene Frakturen angelegt wird.
Vor dem Einschnitt wird Lidocain mit Adrenalin-Injektionen verwendet, um die Blutstillung und Hydrodissektion des Weichgewebes vom Knochen weg zu fördern. In diesem speziellen Fall wurde zunächst keine lokale Injektion durchgeführt, während die Lebensfähigkeit der Schleimhaut um die offene Frakturstelle herum beurteilt wurde, falls ein Schleimhautdebridement erforderlich ist, um einen zuverlässigen Schleimhautverschluss zu erreichen. Sobald wir festgestellt haben, dass die Schleimhaut angemessen blutet und kein Schleimhaut- oder Weichteildebridement erforderlich ist, injizieren wir lokal, um die Blutstillung zu verbessern.
Der erste Schritt besteht darin, eine angemessene Freilegung aller Frakturen zu erreichen. Ein vestibulärer Schnitt wird in eine subperiostale Gewebeebene über der linken parasymphysären Region vorgenommen, wobei darauf geachtet wird, dass etwa 2–3 mm der Schleimhautmanschette für einen wasserdichten Verschluss am Ende des Falles erhalten bleiben. Die subperiostale Dissektion wird mit Hilfe eines Periostlifters bis zum unteren Rand des Unterkiefers durchgeführt. Der untere Rand des Unterkiefers und die knöcherne Ausrichtung entlang der Frakturlinie dienen als visuelle Referenz für eine korrekte Reposition.
Bei der Unterkieferkörperfraktur kann der vestibuläre Schnitt nach posterior zum Winkel hin verlängert werden. Ein übermäßiger Schleimhautüberhang (breiter als 2–3 mm vom Gebiss) in diesem Bereich sollte vermieden werden, um die Fraktur und die Hardware-Visualisierung zu optimieren. Die subperiostale Dissektion wird wiederum bis zum unteren Rand des Unterkiefers und ggf. bis zum hinteren Rand des Unterkiefers durchgeführt, da diese Ränder als visuelle Referenz für die Knochenreduktion dienen.
Bei der Freilegung einer Parasymphysen- oder Körperfraktur muss man auf den Nervus mentalis achten, einen terminalen Ast des Nervus alveolaris inferior (Hirnnerv V3). Es sorgt für eine sensorische Innervation des ipsilateralen unteren Gesichts, der Unterlippe und der Unterkieferzähne. Das Foramen mentalis ist eine schwache Region, die anfällig für Frakturen ist und typischerweise zwischen dem ersten und dem zweiten Prämolaren liegt. 11 Der Nerv kann bei der submukösen Dissektion verletzt werden. In Situationen, in denen es schwierig ist, den Nerv zu identifizieren, sollte das Foramen mentalis zunächst durch Präparieren in der subperiostalen Gewebeebene in der Nähe der Mittellinie nach außen lateral identifiziert werden. Sobald das Foramen mentalis identifiziert ist, kann der Nervus mentalis distaler verfolgt werden, um eine sichere submuköse Dissektion durchzuführen, ohne den Nerv zu verletzen.
Sobald alle Frakturen freigelegt sind, wird eine Zahnextraktion und ein Knochendebridement durchgeführt, falls dies angezeigt ist. Bei knöchernen Fragmenten werden lose Knochenstücke, die nicht an der Knochenhaut befestigt sind, bis hin zu gesundem blutendem Knochen entfernt. Wenn ein beschädigtes Gebiss oder Alveolarfrakturen auftreten, kann die Konsultation mit einem Team für Mund-, Kiefer- und Gesichtschirurgie bei der Entscheidung helfen, beschädigte Zähne intraoperativ zu entfernen oder eine zahnärztliche Rehabilitation in Betracht zu ziehen. In diesem speziellen Fall war die Zahnwurzel frakturiert und wurde als nicht lebensfähig beurteilt. Die Zahnextraktion wurde durchgeführt, um eine verzögerte odontogene Infektion zu verhindern, die zu zukünftigen Hardwareinfektionen führen kann. Ein großer Nachteil der Zahnextraktion ist, dass sie eine Lücke im Knochen hinterlässt, die zu struktureller Instabilität beitragen kann, insbesondere bei mehreren benachbarten Frakturen.
Als nächstes wurde eine MMF durchgeführt, um die prämorbide Okklusion wiederherzustellen. In diesem Fall wurden intermaxilläre Fixationsschrauben (IMF) verwendet, um eine temporäre, intraoperative Fixation zu ermöglichen, um die präoperative Okklusion während der offenen Reposition aufrechtzuerhalten. Bei der Platzierung von IMF-Schrauben müssen Zahnwurzeln vermieden werden, indem davon ausgegangen wird, dass die Zahnwurzellänge etwa doppelt so hoch ist wie die Kronenhöhe, wenn IMF-Schrauben zwischen den erwarteten Zahnwurzeln platziert werden. Ein Vorteil der Verwendung eines manuellen Drehmomentschraubendrehers gegenüber der Verwendung eines kraftbetriebenen Schraubendrehers für IMF-Schrauben besteht darin, dass der Bediener eine erhöhte taktile Rückmeldung erhält, wenn beim Platzieren der Schraube versehentlich Zahnwurzeln auftreten. In diesem Fall kann die Richtung der Schraubenplatzierung angepasst werden, um Verletzungen zu vermeiden.
Als nächstes wird ORIF durchgeführt, beginnend mit dem Bruch, der am leichtesten reduzierbar ist, was eine einfachere Visualisierung und weniger Zerkleinerung ermöglicht. Frakturen innerhalb eines Zahnsegments sollten immer zuerst fixiert werden. Wenn mehrere Frakturen des Zahnsegments vorliegen, sollte zuerst die am wenigsten zerkleinerte oder vorderste Fraktur fixiert werden. Vordere Unterkieferfrakturen, wie z. B. parasymphysäre Frakturen, sind im Allgemeinen leichter zu plattieren als Körper-, Winkel- oder subkondyläre Frakturen. Der Grund für den Beginn der starren Fixierung einer leichteren Fraktur besteht darin, dass Fehler bei der Knochenreduktion ab der ersten Frakturreparatur zu einer Verschlimmerung des Knochenreduktionsfehlers an nachfolgenden Frakturstellen führen und zu Zahnfehlstellungen führen.
In diesem Fall wurde zuerst die linke parasymphysäre Fraktur behandelt. Die Knochenreduktion wurde weiter verfeinert, indem die Frakturen mit einer Knochenreduktionszange gegeneinander gedrückt wurden. Während dieses Prozesses wird die untere Grenze des Unterkiefers und der prämorbiden Okklusion verwendet, um die korrekte Knochenreduktion zu bestätigen. In diesem speziellen Fall wurde die Fraktur mit zwei verriegelnden Miniplatten mit vier Löchern und einem 1-mm-Profil unter Verwendung von zwei Verriegelungsschrauben auf beiden Seiten der Fraktur mit einer Platte entlang der Alveolaroberfläche (monokortikale Schrauben) und einer entlang der Basalfläche (bikortikale Schrauben) plattiert. Mit Hilfe von Tiefenmessern kann die richtige Länge der Bikortikalschrauben für die untere Randplatte gemessen werden.
Nach richtiger Reposition und Fixierung der parasymphysären Fraktur wurde die rechte Körperfraktur behandelt. Um den Torsionskräften für den Körperbruch entgegenzuwirken, kam in diesem Fall eine dreidimensional verschließbare Leiterplatte zum Einsatz. 12 Alternativ kann man zwei separate Miniplatten platzieren. Der Vorteil einer dreidimensionalen Leiterplatte ist die zusätzliche Stabilität zwischen der unter- und der oberen Platte, die verschmolzen sind. Dies erleichtert die Platzierung von zwei separaten Platten in schlecht sichtbaren Bereichen (z. B. Hinterkörper- oder Winkelfrakturen). Eine dritte Option umfasst die Verwendung einer tragenden Rekonstruktionsplatte am unteren Rand der Körperfraktur, die stark genug ist, um sowohl Druck- als auch Spreizkräften zu widerstehen, mit oder ohne Fußgewölbestange. In diesem Fall wurde wegen der zusätzlichen Exposition, die für die korrekte Platzierung der Schrauben erforderlich war, ein transbukkaler Trokaransatz verwendet. Während der Trokarplatzierung wird ein kleiner Hautschnitt parallel zum Weg der Gesichtsnervenäste direkt über der Mitte der Platte gemacht, und ein stumpfes Instrument wird zur intraoralen Präparation verwendet. Nachdem die Hardware gesichert war, wurde der Patient aus dem MMF genommen und die Wiederherstellung des prämorbiden Verschlusses bestätigt.
Zuletzt wurde ein wasserdichter Schleimhautverschluss durchgeführt. Um Hardwareinfektionen zu verhindern, sollte die Speichelbelastung minimiert werden. In Fällen mit signifikanter Schleimhautverletzung oder schlechter Gewebequalität können Nähte entlang der lingualen Seite um den Zahn geschlungen werden, um eine stärkere Verankerungsnaht zu gewährleisten und eine Dehiszierung des Schnitts durch bukkale Traktion zu vermeiden. Vor dem Verschluss wird eine umfangreiche intraorale Spülung mit Betadinfarbe und normaler Kochsalzlösung durchgeführt. Tiefere Strukturen, einschließlich des Musculus mentalis, der der einzige Aufzug der Unterlippe und des Kinns ist, sollten resuspendiert werden, um eine langfristige Kinnptosis zu verhindern. 9, 13 Durch die Resuspension der tieferen Strukturen entsteht auch eine zusätzliche vaskularisierte Schicht, um das Risiko einer Hardware-Extrusion und eines Wundbruchs zu verringern. Die Schleimhaut wird dann mit resorbierbaren Nähten verschlossen, wie in diesem Fall mit unterbrochenem Vicryl. Um den wasserdichten Verschluss zu verbessern, wird Dermabond (Cyanacrylat-Klebstoff) vom Seniorautor (TL) häufig verwendet, um die Schleimhautwunde zu versiegeln, indem es als Nahtzusatz fungiert und gleichzeitig bakteriostatische und hämostatische Eigenschaften bietet. 14–16 Uhr
Dieser Fall stellt eine relativ häufige Art von Gesichtstrauma dar. In diesem Abschnitt werden wir Schlüsselkonzepte diskutieren, die den Behandlungsplan für diesen speziellen Patienten beeinflusst haben. Zunächst werden wir die Biomechanik von Unterkieferfrakturen diskutieren, die für jede Unterstelle einzigartig sind, und häufig verwendete Plattenkonfigurationen für diese Frakturstellen aufzeigen. Das Verständnis der vorherrschenden Knochenverlagerungsmuster, die für jede Frakturstelle einzigartig sind, wird die optimale Hardwarekonfiguration bestimmen.
Eine parasymphysäre Fraktur ist jede Fraktur, die sich von Eckzahn zu Eckzahn erstreckt. Basierend auf biomechanischen Studien besteht ein häufiges knöchernes Verschiebungsmuster, das an der Parasymphyse oder Symphyse auftritt, darin, dass sich der basale (untere) Rand des Unterkiefers verbreitert, während der alveoläre (obere) Rand des Unterkiefers zusammengedrückt wird (Abbildung 4A). 17 Daher wird bei der ORIF die untere Randplatte bevorzugt, da sie den größten Teil der strukturellen Stabilität bietet, um Spreizkräften entgegenzuwirken. Für zusätzliche Stabilität kann man sorgen, indem man eine dickere, tragende Platte oder eine Platte mit zusätzlichen Schraubenlöchern verwendet. 18–20 Uhr
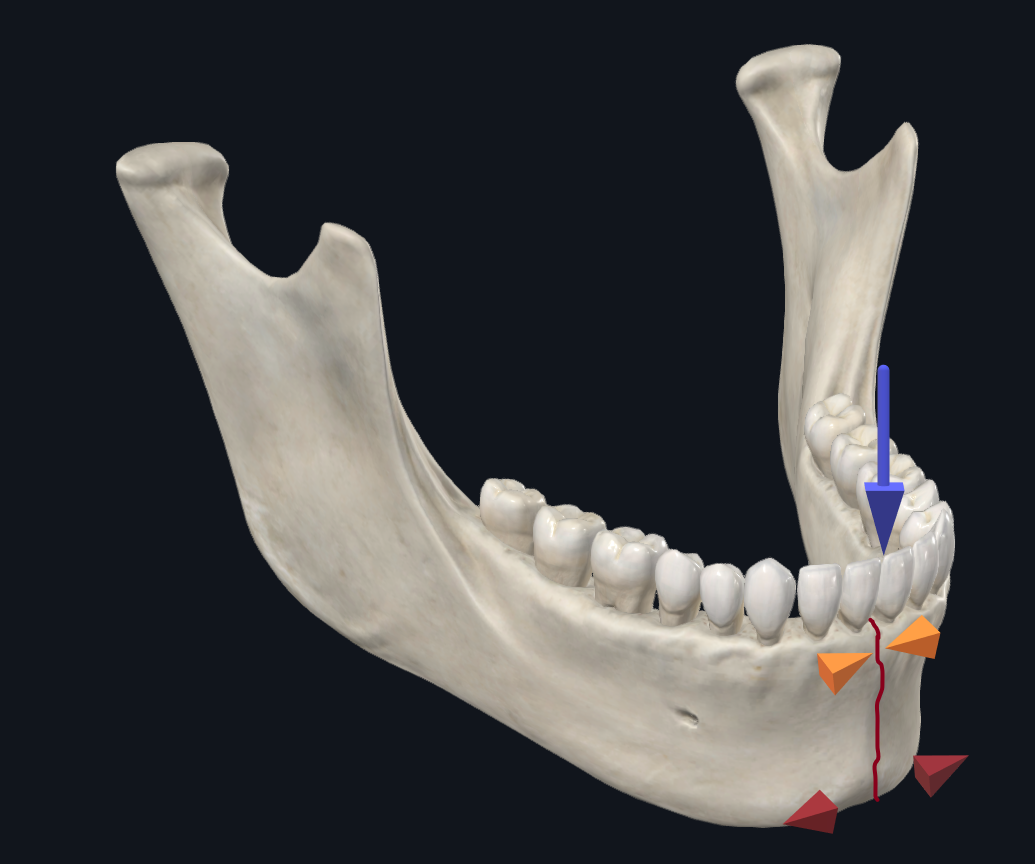
Abbildung 4A. Biomechanik von Symphysenfrakturen. Bei der Belastung mit dem Schneidezahn besteht die Tendenz, dass sich der untere Rand des Unterkiefers verbreitert, während sich der obere Rand des Unterkiefers zusammendrückt.
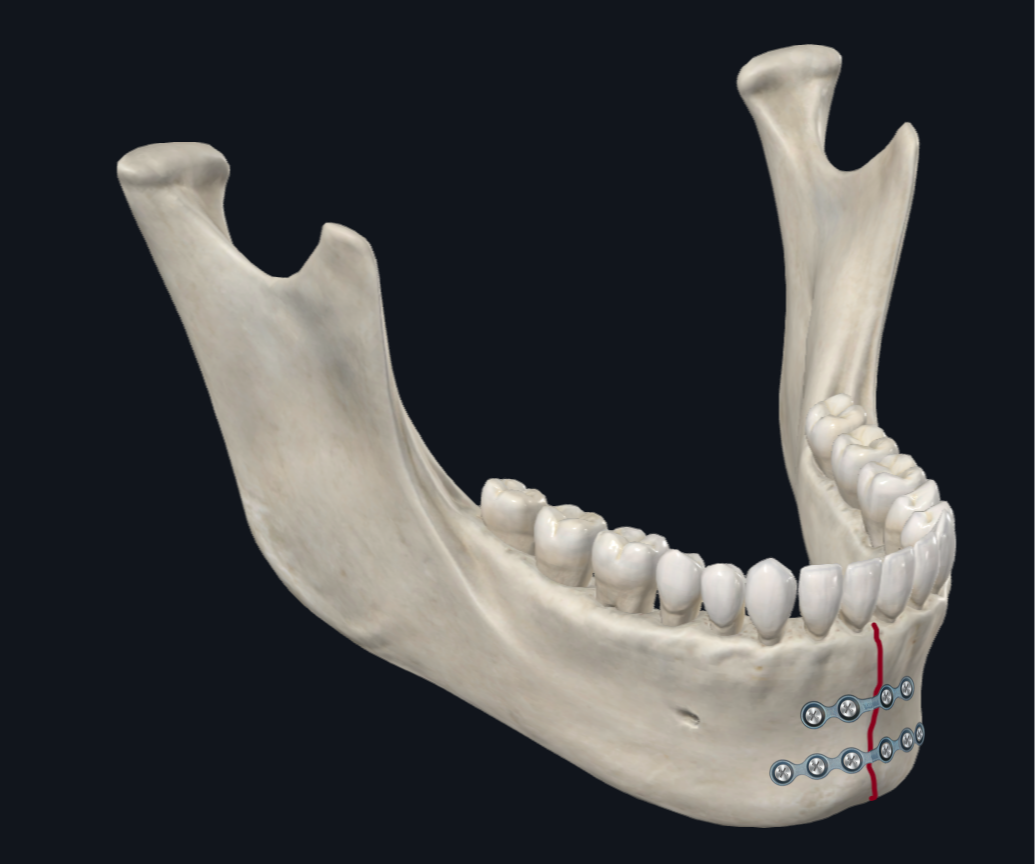
Abbildung 4B. Konfiguration der Parasymphyse-Beschichtung. Der Schwerpunkt liegt auf der Beschichtung entlang der unteren Randplatte. Bei zusätzlicher Stabilität kann die Verwendung von zwei Miniplatten (1 mm Dickenprofil) in Betracht gezogen werden, wobei die untere Randplatte eine 6-Loch-Platte anstelle einer 4-Loch-Platte ist.
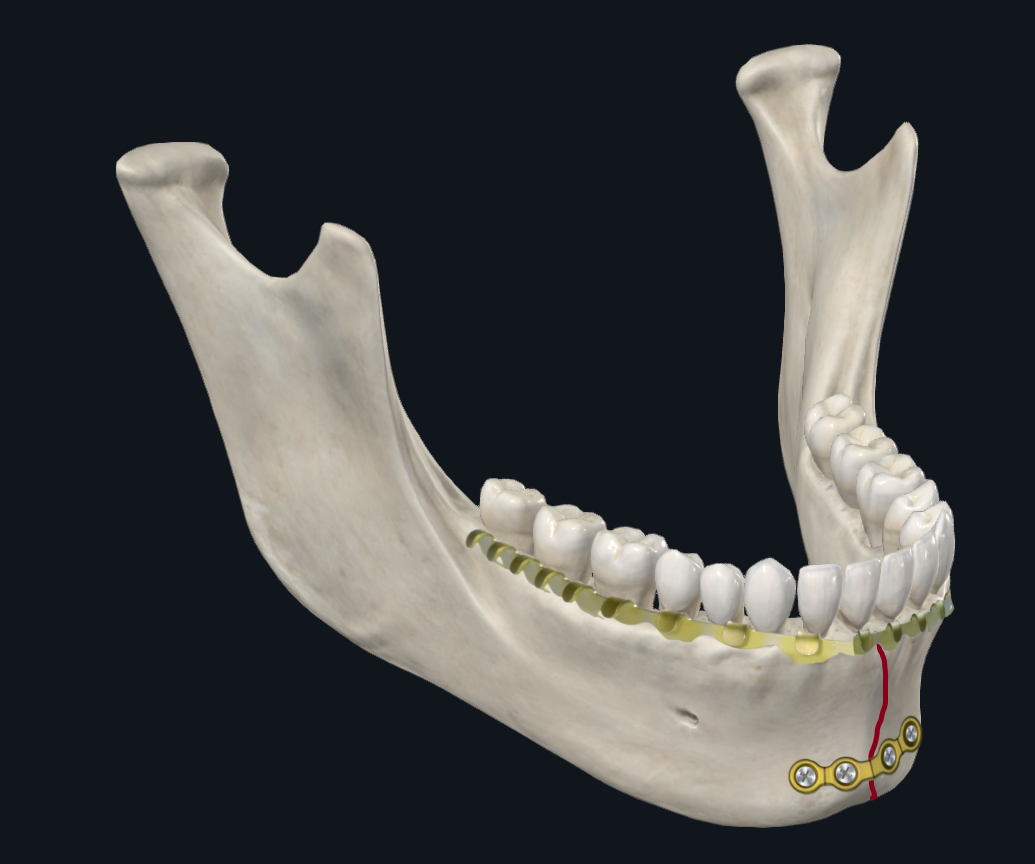
Abbildung 4C. Konfiguration der Parasymphyse-Beschichtung. Alternativ kann eine dickere (2 mm dickes Profil) einzelne untere Randplatte mit einer Bogenstange verwendet werden, die als Zugband fungiert und zusätzliche Stabilität entlang des oberen Randes des Unterkiefers bietet.
Im Gegensatz dazu führen Winkelfrakturen mit Schneidezahnbelastungskräften tendenziell zu einer Verbreiterung entlang des Alveolarrandes und zu einer Kompression am basalen Rand (Abbildung 5A). Die Idee hinter der Champy-Platte ist, dass sie ausreichend Stabilität bietet, indem sie allein entlang des oberen Randes gegen Spreizkräfte beschichtet wird. Bei molarer Belastung im Winkel besteht jedoch eine entgegengesetzte Tendenz entlang des basalen Randes, sich zu verbreitern, während sich der Alveolarrand zusammendrückt (Abbildung 5B). 17 Eine biomechanische Studie von Abraha et al. verglich die Verwendung einer einzelnen alveolären Grenzplatte (Champy-Fixation) mit einer biplanaren Fixation mit einer zweiten unteren Grenzplatte während einer Simulation von Winkelfrakturreparaturen und stellte fest, dass die biplanare Fixationstechnik eine überlegene Stabilität bot. In ähnlicher Weise fanden Alkan et al. heraus, dass die 3D-Bogenwinkel-Strebenplatte eine günstigere biomechanische Stabilität als die Champy-Platte bot, sich aber nicht signifikant von der biplanaren Plattenplatzierung unterschied. 12 Für Winkelfrakturen bevorzugt der Seniorautor (TL) daher die Verwendung einer dreidimensionalen Platte mit 5 oder 6 Löchern entlang der oberen Randplatte und 4 Löchern entlang der unteren Randplatte, die durch einen transbukkalen Trokarzugang platziert ist (Abbildung 5C).
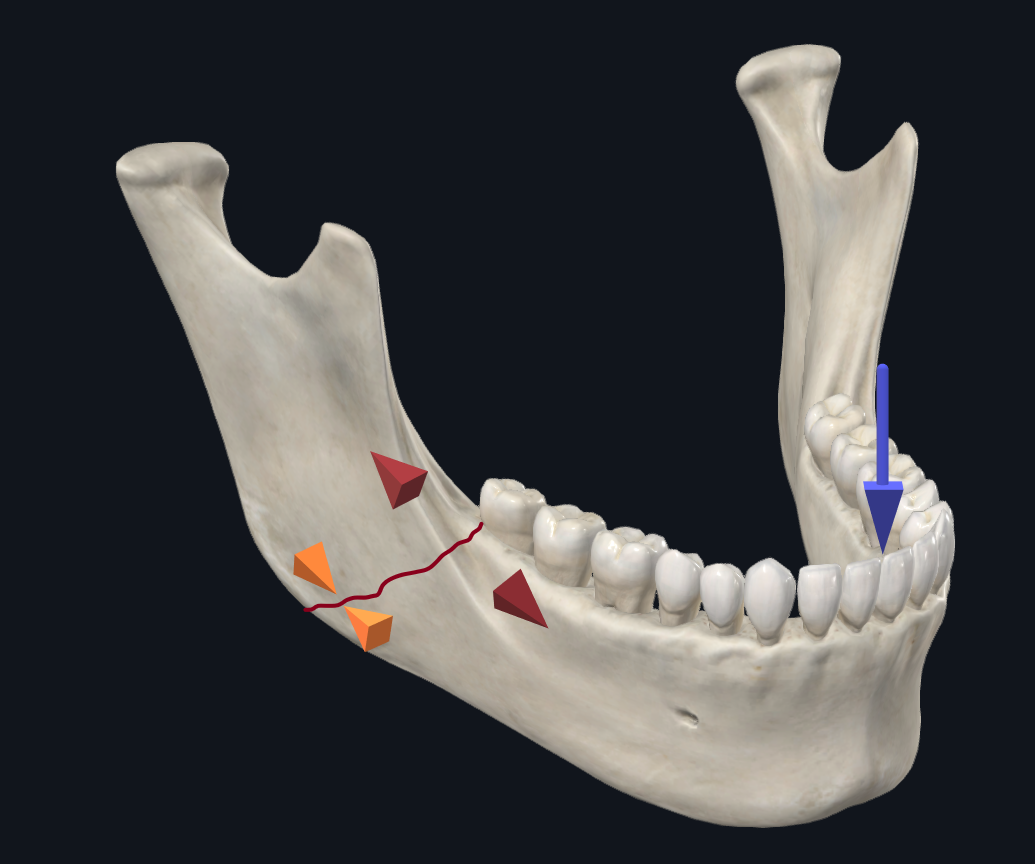
Abbildung 5A. Biomechanik der Winkelfraktur mit Schneidezahnbelastung. Inzisierende Belastungen führen zu Spreizkräften entlang des oberen Randes und Kompressionen entlang des unteren Randes.
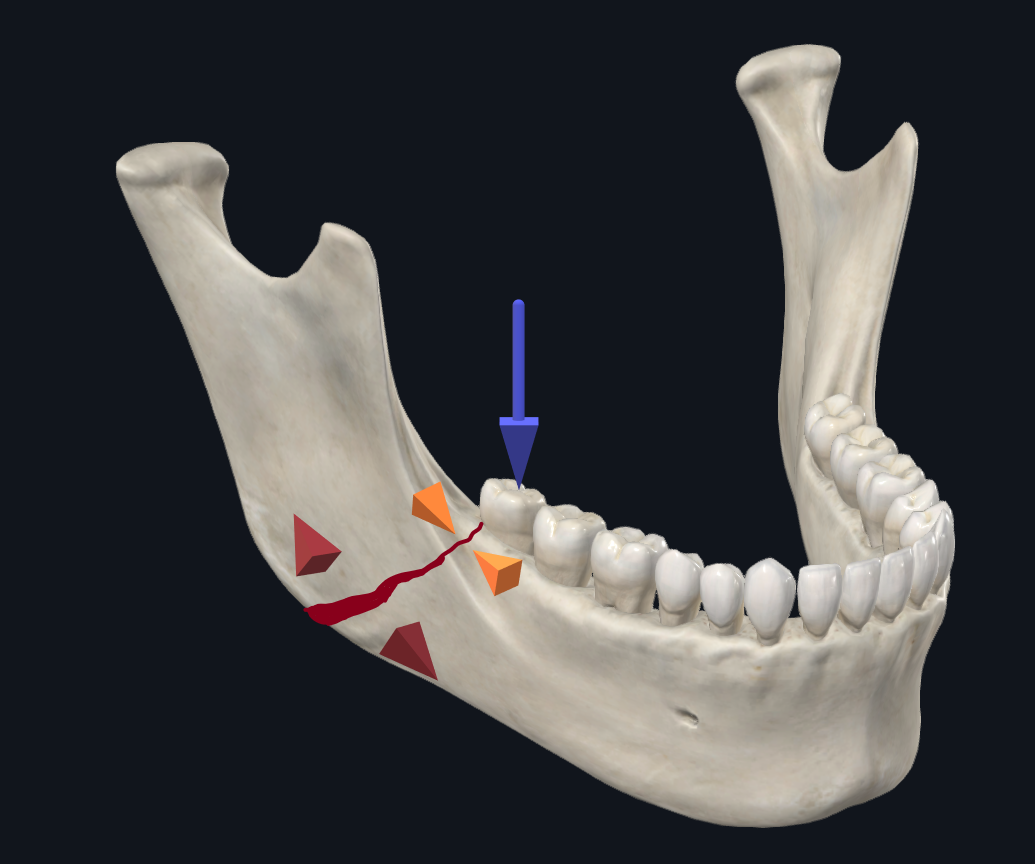
Abbildung 5B. Biomechanik der Winkelfraktur mit molarer Belastung. Die molare Belastung führt zu einer Kompression entlang des oberen Randes, während sich der untere Rand verbreitert.
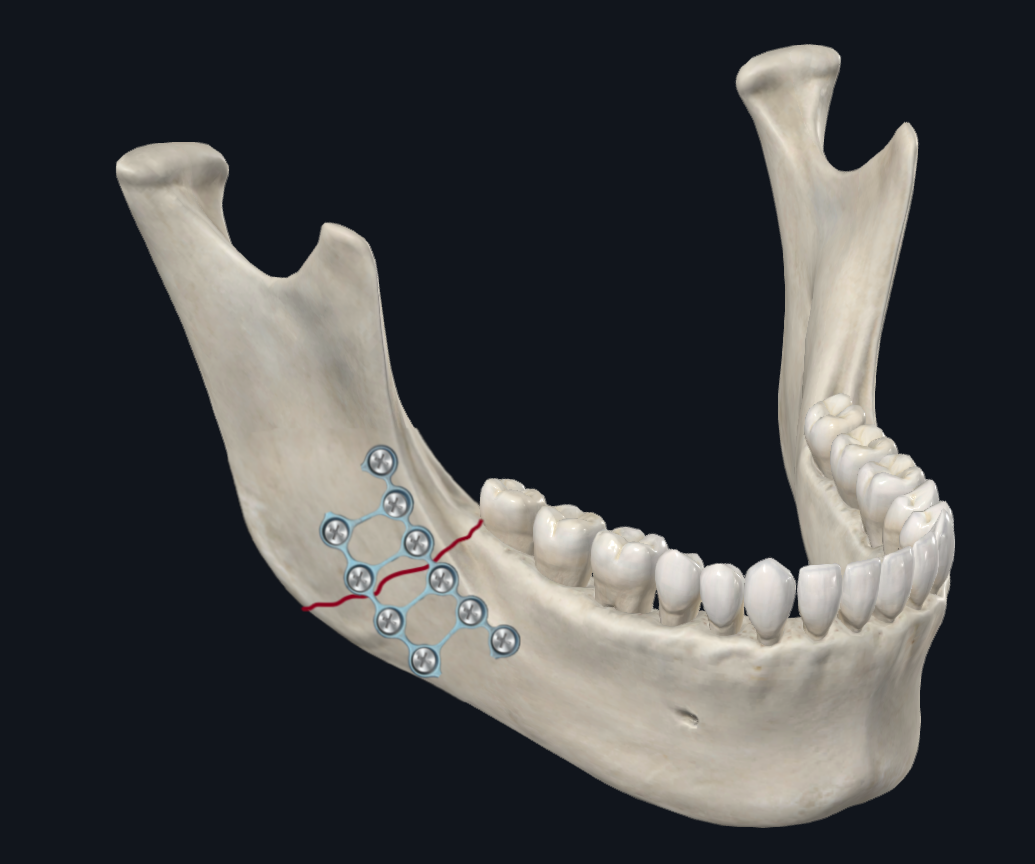
Abbildung 5C. Konfiguration der Winkelplatte. Dies zeigt die Verwendung einer dreidimensionalen Leiterplatte, die die Alveolar- und Basalplatte miteinander verbindet.
Der Unterkieferkörper ist eine Übergangszone zwischen dem Unterkieferwinkel und der Parasymphyse. Daher überwiegen in diesem Bereich die Torsionskräfte, zusammen mit einer unter- oder oberen Randverschiebung, die davon abhängt, wie die Belastungskräfte nach vorne oder hinten angeordnet sind (Abbildung 6A). 17 Biomechanische Studien, die sich mit der Plattenkonfiguration befassen, empfehlen, eine Körperfraktur mit zwei Platten anstelle einer einzigen Platte zu stabilisieren, um die Torsionsverschiebung zu berücksichtigen, die in diesem Bereich auftreten kann. 22 Der Seniorautor (TL) bevorzugt die Platzierung von zwei Miniplatten oder einer dreidimensionalen Platte für Körperfrakturen (Abbildung 6B). Eine alternative Plattierungskonfiguration, die vom Seniorautor (DH) verwendet wird, besteht darin, eine dickere Platte am unteren Rand zusammen mit einem Bogenbalken auf dem Unterkiefergebiss, um den alveolären Aspekt der Fraktur zu komprimieren und sowohl den Druck- als auch den Spreizkräften zu widerstehen (Abbildung 6C). Dies bietet den Vorteil, dass eine Schraubenplatzierung der Alveolarplatte vermieden wird, die möglicherweise die Zahnwurzeln verletzen kann. Es besteht auch ein verringertes Risiko für eine Exposition der Alveolarplatte infolge einer Wunddehiszenz.
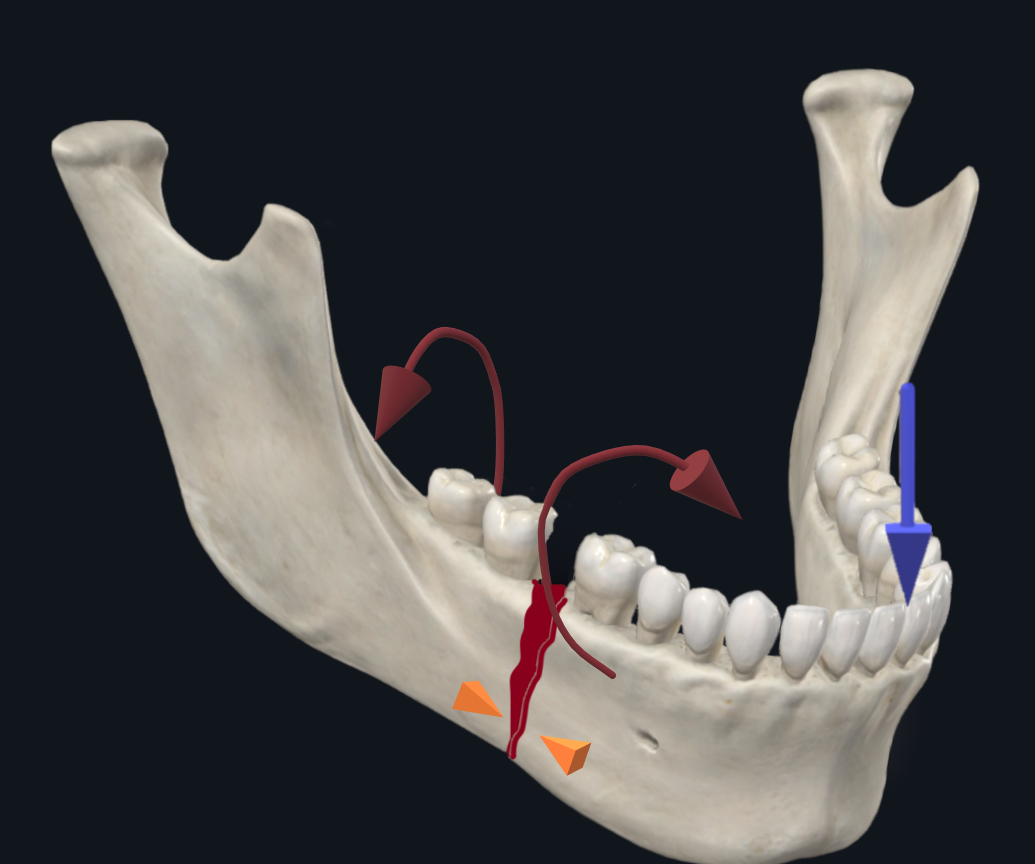
Abbildung 6A. Fraktur des Unterkieferkörpers. Bei Körperfrakturen kommt es zu einer Kompression entlang der unteren/basalen Grenze mit Spreizung an der Alveolargrenze. Dabei handelt es sich um zusätzliche gegenläufige Torsionskräfte, die auf die Segmente anterior und posterior der Frakturlinie wirken.
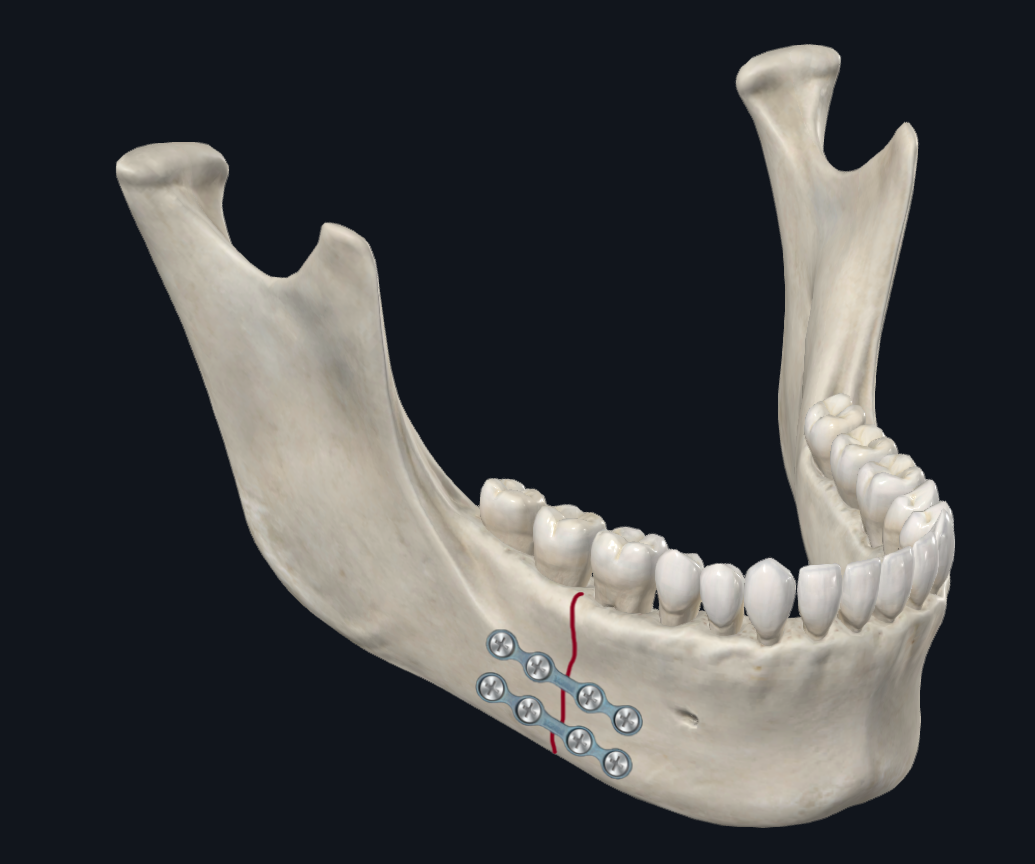
Abbildung 6B. Beschichtung von Körperfrakturen. Konfiguration mit zwei Miniplatten.
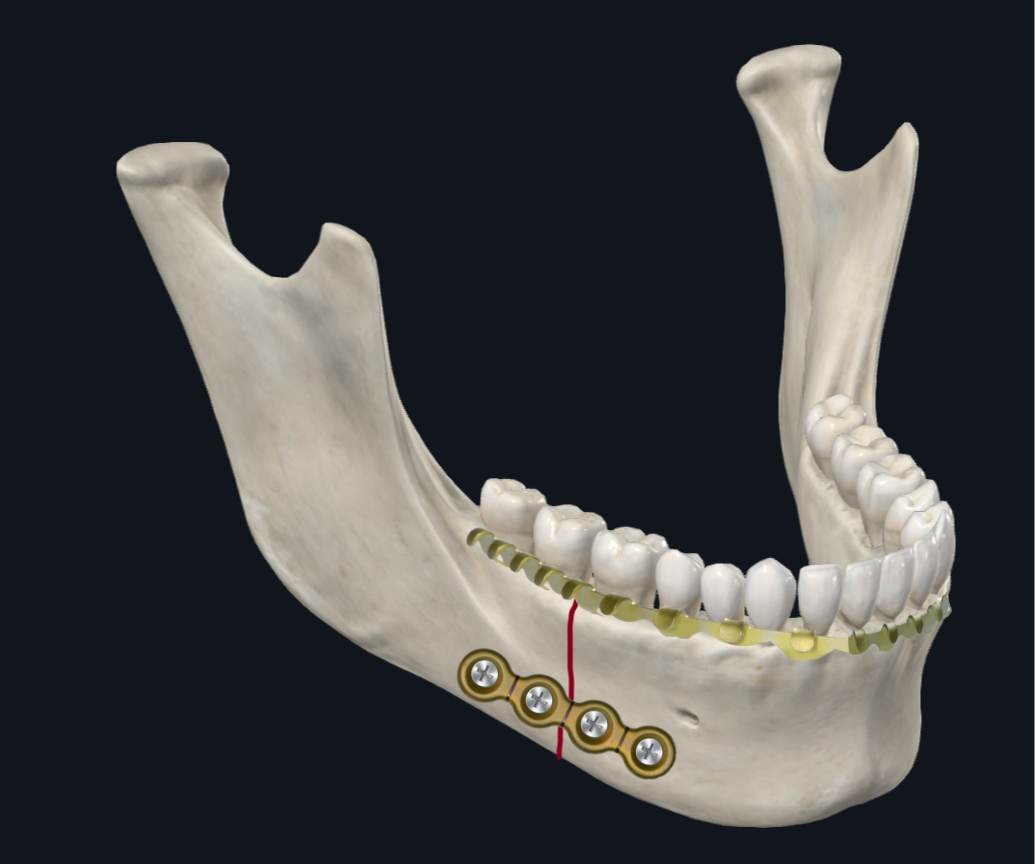
Abbildung 6C. Beschichtung von Körperfrakturen. Konfiguration mit einer einzigen dickeren unteren Grenzplatte und einem Bogenbalken am Unterkiefergebiss.
Sobald ein Chirurg mit der Biomechanik der einzelnen Frakturstellen vertraut ist, ist die Auswahl der richtigen Art von Hardware entscheidend für den Gesamterfolg der Operation. Bei nicht-zerkleinerten Frakturen mit ausreichendem Knochenbestand auf beiden Seiten der Frakturlinie haben sich Miniplatten zu einer Standardmethode für die ORIF-Versorgung entwickelt. Diese werden als Lastverteilungs-Hardware betrachtet, was bedeutet, dass die Last während des Knochenheilungsprozesses zwischen der Hardware und dem Knochen aufgeteilt wird.
Bei Trümmerfrakturen oder segmentalen Knochendefekten mit unzureichendem Knochenbestand auf beiden Seiten der Frakturlinie wird jedoch eine tragende Platte verwendet, die allgemein als Rekonstruktionsplatte bezeichnet wird. Bei der tragenden Art der Hardware wird die gesamte Kraft der Lasten von der Hardware ausgehalten.
Bei kraniofazialen Traumata bieten Miniplatten im Vergleich zu veralteten Kompressionsplatten eine verbesserte Anpassungsfähigkeit des Knochens, ohne dass eine bikortikale Schraubenfixierung erforderlich ist. Dies fördert die halbstarre Fixierung (Lastverteilung), was zu einer verbesserten kortikalen Knochendurchblutung und der Bildung eines entsprechenden knöchernen Kallus während der Heilung führt. 23
Miniplates sind in verriegelbarer oder nicht verriegelnder Version erhältlich. Verriegelungs-Miniplatten minimieren die Bewegung zwischen Platte und Knochen, indem sie die Gewinde des Schraubenkopfes an einer Gewindeplatte befestigen. Während der Straffung werden so knöcherne Segmente stabilisiert, ohne sie in Richtung Platte zu ziehen, und das Risiko von Knochennekrosen, die durch übermäßige Kompression auf der Knochenoberfläche auftreten können, verringert. Ein großer Vorteil besteht darin, dass Verriegelungsplatten auch bei suboptimaler Plattenanpassung mit Fehlermargen von 0 bis 3 mm Plattenversatz von der Knochenoberfläche eine adäquate starre Fixierung bieten. Nicht sperrende Bleche zeigen dagegen schon bei 1 mm Plattenversatz eine deutliche Schwächung (Streckgrenze, Streckgrenze und Steifigkeit). 24 Die Schraube sollte idealerweise senkrecht zur Platte angezogen werden; Die meisten modernen Schließsysteme tolerieren jedoch je nach Hersteller eine Abweichung von bis zu 10–30 Grad. 6 Ein Nachteil sind möglicherweise erhöhte Hardwarekosten, da Verriegelungsschrauben in der Regel mehr kosten als nicht sichernde Schrauben. Der Anstieg der Hardwarekosten kann jedoch durch eine Verringerung der betriebszeitbedingten Kosten neutralisiert werden. Ein weiterer Nachteil des Verriegelungssystems ist der Verlust der taktilen Rückmeldung des Anziehens der Schraube in den Knochen, die nur durch das Drehmoment erzeugt wird, das von der Schraubenverriegelung direkt auf der Platte zu spüren ist.
Nicht verriegelnde Systeme unterscheiden sich in ihrem Mechanismus, indem sie die Platte bündig mit dem Knochen befestigen. Diese Verschraubungsfähigkeit stellt ein theoretisches Risiko dar, die Blutversorgung des darunter liegenden Knochens zu verringern, was zu Knochennekrosen und vorzeitigem Hardwareversagen führen kann. Eine präzise Anpassung der Platte an die Knochenkontaktfläche ist zwingend erforderlich, um eine Fehlfixierung durch geringfügige Kraftübertragungen zu vermeiden. 9, 20, 24, 25 Dies führt tendenziell zu längeren Operationszeiten, die für das Erreichen einer perfekten Plattenanpassung aufgewendet werden, und kann bei subkondylären Frakturen und Winkelfrakturen, bei denen die Visualisierung und der chirurgische Zugang eingeschränkt sind, eine erhebliche Herausforderung darstellen. Systematische Übersichtsarbeiten, die Platten mit denselben Abmessungen, Fixationsprinzipien und demselben Design verglichen, haben gezeigt, dass Verriegelungsplatten kurzfristig weniger postoperative MMF-Fixierungen erforderten, aber insgesamt ähnliche Komplikationsraten ergaben. 6, 9, 20, 2529 Obwohl der leitende Autor (TL) im Allgemeinen die Verwendung eines Schließsystems für die überwiegende Mehrheit seiner Fälle bevorzugt, sollte jeder Fall unter Berücksichtigung der Kosten und der einfachen Platzierung entsprechend der Expertise und den Vorlieben des Chirurgen maßgeschneidert werden.
Die Biomechanik der Schraubenplatzierung und der Frakturstabilität bestimmt die Gesamtzahl der Schrauben, die platziert werden sollten. Im Allgemeinen sind 4-Loch-Platten mit 2 Schrauben auf jeder Seite einer Fraktur für nicht zerkleinerte Frakturen mit ausreichend gesundem Knochenbestand ausreichend. 6-Loch-Platten mit 3 Schrauben auf beiden Seiten des Bruchs sorgen jedoch für eine deutlich höhere strukturelle Stabilität. 30 Eine biomechanische Studie von Haug et al. zeigte, dass die Verwendung von drei Schrauben auf beiden Seiten der Frakturlinie signifikant mehr Stabilität bietet als die Verwendung von zwei Schrauben auf beiden Seiten. Die Verwendung von 4 Schrauben auf beiden Seiten der Bruchlinie bietet jedoch eine geringfügig verbesserte Stabilität im Vergleich zur Verwendung von 3 Schrauben auf jeder Seite. 30 Daher sollten 3 Schrauben auf beiden Seiten der Frakturlinie für weniger stabile Frakturen verwendet werden, die zusätzliche Unterstützung erfordern.
Die konventionelle Praxis schreibt die Verwendung von monokortikalen Schrauben an der Alveolargrenze vor, um eine versehentliche Verletzung der Zahnwurzeln und des Nervus alveolaris inferior zu verhindern. Es ist wichtig, sich daran zu erinnern, dass ein inhärentes Verletzungsrisiko für diese Strukturen allein durch Bohrungen besteht. 18 Die Zahnwurzeln, insbesondere im Körperbereich, befinden sich in unmittelbarer Nähe des bukkalen (äußeren) kortikalen Knochens, typischerweise in einer Tiefe von etwa 2–2,5 mm. 31 Die bikortikale Fixation hingegen bietet theoretisch eine verbesserte Stabilität, um die Heilung zu erleichtern, birgt jedoch das potenzielle Risiko einer versehentlichen Verletzung der Zahnwurzel und des Nervus alveolaris inferior. Biomechanische Modelle deuten darauf hin, dass sowohl monokortikale als auch bikortikale Schrauben eine adäquate Knochenreduktion erreichen und aufrechterhalten können, ohne signifikante Unterschiede in der Unterkieferverlagerung sowohl durch die Schneidezahn- als auch durch die Molarenbelastung. 23 Letztendlich sollte die Entscheidung auf dem Ermessen des Chirurgen und der Bewertung beruhen, ob bikortikale Schrauben in bestimmten Fällen sicher eingesetzt werden können.
Eine weitere Methode der starren Fixierung ist die Verwendung von Zugschrauben, insbesondere in knöchernen Fragmenten, die eine kortikale Überlappung oder schräge Orientierungen aufweisen. 6 Dies wurde 1976 für den Einsatz bei nicht zerkleinerten parasymphysären Frakturen ohne signifikante Lücken populär gemacht. 6, 31, 32 Diese Schrauben enthalten Gewinde, die nur in das distale Knochenfragment eingreifen und den Knochen zwischen distalem Segment und Schraubenkopf zusammendrücken. Es zeigte sich, dass die Zugschraubentechnik im Vergleich zu den anderen Fixationsmethoden eine leichte Überlegenheit aufweist, um einer Kraftbelastung an den Backenzähnen zu widerstehen. 6, 19, 33, 34 Entweder 1 Einzelzugschraube mit einem Bogenstab oder 2 Zugschrauben ohne MMF können eine gute Möglichkeit sein, vordere Unterkieferfrakturen zu sichern. 31-33 Nichtsdestotrotz ist das Platzieren von Zugschrauben senkrecht zu den Frakturlinien eine technische Herausforderung und hängt von der Verfügbarkeit der Schrauben und der Expertise des Chirurgen ab, weshalb sie seltener eingesetzt werden.
Eine weitere Alternative für die Bruchreparatur besteht darin, eine dickere Rekonstruktionsplatte für ihre "Tragfähigkeit" zu verwenden. 6, 35 Die Rekonstruktionsplattierung wird bei Trümmerfrakturen und segmentalen Knochendefekten eingesetzt. Diese Platten entfernen extrinsische Kräfte, die an den Zugzonen auf den Knochen wirken, wo es zu einer Fragmenttrennung kommt. Biomechanische Studien deuten darauf hin, dass Rekonstruktionsplatten den Zugschrauben in Bezug auf die Widerstandsfähigkeit gegen Torsionsbelastungen entsprechen und damit Leiterplatten und parallele Miniplatten übertreffen. 18, 19, 34 Diese dickere Platte kann der Verwendung von 2 separaten Miniplatten für ältere oder weibliche Patienten mit kürzeren vertikalen Unterkieferhöhen oder atrophischen Mandibeln überlegen sein. 18 Seine Platzierung kann jedoch umständlich und kostspielig sein, und in den meisten anderen Fällen kann eine angemessene Stabilität durch die Verwendung von 2 biplanaren Miniplatten bei nicht zertrümmerten Frakturen erreicht werden. In der klinischen Praxis ist seine Anwendung vor allem bei signifikanten Unterkieferdefekten, Trümmerfrakturen mit schlechtem Knochenbestand, Vorliegen einer schweren Osteomyelitis oder segmentalen Unterkieferdefekten, die den Einsatz ihrer tragenden Eigenschaften erforderlich machen, indiziert. 6
Zusammenfassend lässt sich sagen, dass die ideale Plattenkonfiguration für Parasymphyse und Körperfrakturen auf der Biomechanik der Frakturstellen sowie patientenbezogenen Variablen basieren sollte. Bei nicht zerkleinerten parasymphysären Frakturen ist die Verwendung von entweder 2 oder 3 Schrauben auf beiden Seiten der Frakturlinie mit Miniplatten akzeptabel. Bei parasymphysären Frakturen wird die untere Randplatte als wichtiger angesehen, und einige Autoren haben empfohlen, eine einzelne, dickere untere Platte im Gegensatz zu 2 Miniplatten zu verwenden. 18 Zu den weiteren gültigen Reparaturmöglichkeiten gehört die Verwendung von Zugschrauben. Bei Körperfrakturen kommt es darauf an, Torsionskräften standzuhalten. Es wurde gezeigt, dass die Verwendung einer einzigen dreidimensionalen Platte im Vergleich zu 2 separaten Miniplatten entlang der unteren und oberen Unterkiefergrenze zu ähnlichen Ergebnissen und Stabilität führt. Alternativ kann ein Bogensteg die obere Platte bei Parasymphysen-, Körper- oder Winkelfrakturen ersetzen, um Komplikationen im Zusammenhang mit der oberen Platte zu minimieren. Schließlich ist eine einzelne, dickere untere Platte ein traditioneller und bewährter Ansatz, insbesondere wenn die postoperative MMF-Fixierung gleichzeitig durchgeführt wird. 18
Die Behandlung von Zähnen entlang einer Frakturlinie kann eine Herausforderung darstellen. Alle betroffenen Zähne, die nicht gezogen werden, können eine Nekrose erleiden, insbesondere bei chronischen Infektionen, die zu einer Pseudarthrose führen können. Umgekehrt kann die Extraktion von Zähnen zu einer strukturellen Instabilität des verbleibenden Unterkiefers führen. Die Seniorautoren plädieren für einen konservativeren Ansatz und betonen das Rettungspotenzial lebensfähiger Zähne durch endodontische Behandlungen und prophylaktische Antibiotika. Vertikale Wurzelfrakturen und horizontale Frakturen in der Nähe der Krone sind für die zukünftige endodontische Versorgung ungünstiger, und eine Extraktion sollte in Betracht gezogen werden.
In unserem Fall wurde die Zahnwurzel des Patienten in zwei Hälften geteilt, wodurch die Chance auf eine zukünftige Wiederherstellung minimiert wurde. Nach Rücksprache mit einem Mund-, Kiefer- und Gesichtschirurgen wurde die Zahnwurzel extrahiert. Zu den Indikationen für die Zahnentfernung gehören schwere Parodontalerkrankungen, nicht wiederherstellbare Kronen, vertikale Wurzelfrakturen oder Zahnfehlstellungen, die eine ordnungsgemäße Unterkieferverkleinerung beeinträchtigen. 2, 9, 37
In diesem speziellen Fall wurde intraoperativ nur eine temporäre MMF zur Knochenreduktion eingesetzt, in Anlehnung an die konventionelle chirurgische Behandlung. Die Verwendung von postoperativer MMF ist auch ein Standardbehandlungsprotokoll und ihre Wirksamkeit bei der Förderung des Knochenzusammenschlusses ist unbestritten. Eine routinemäßige postoperative MMF ist jedoch mit inhärenten Risiken verbunden, darunter eine Beeinträchtigung der Atemwege, Zahnfleischverletzungen, Immobilität des Kiefergelenks oder Ankylose, Schwierigkeiten bei der Mundhygiene und Nichteinhaltung oder Unzufriedenheit der Patienten. Eine Studie von Saman et al. analysierte 413 Unterkieferfrakturen (nicht-zerkleinerte Symphysen-, Parasymphysen- oder Winkelfrakturen). Von den Patienten wurden 54 % mit postoperativer MMF behandelt, während die restlichen 46 % dies nicht taten. Die Studie fand keine signifikanten Unterschiede in Bezug auf Wunddehiszenz, Infektion, Plattenentfernung, Pseudarthrose, Malunion und Malokklusion, was die selektive Anwendung von postoperativem MMF im Einklang mit aktuellen retrospektiven Studien unterstützt.
Eine postoperative MMF kann bei stark zerkleinerten oder segmentalen Unterkieferdefekten von Vorteil sein. Starre MMF, gefolgt von Gummibändern, kann auch während der Heilung eine korrekte Okklusion bei minimal verschobenen subkondylären Frakturen oder Kondylenkopffrakturen aufrechterhalten, die für eine Schraubenplatzierung nicht geeignet sind. Patienten mit echtem Kondylenkopf oder intrakapsulären Frakturen sollten idealerweise so kurz wie möglich in eine MMF aufgenommen werden, um einen prämorbiden Verschluss zu erreichen. 39 In ähnlicher Weise können auch Patienten, die verbleibende geringfügige okklusale Diskrepanzen aufweisen, von einer kurzen Periode (1-2 Wochen) der MMF profitieren, um eine Heilung zu ermöglichen. 38, 40, 41 MMF wird nicht empfohlen für Patienten, die nicht konform sind, psychiatrisch oder neurologisch benommen sind oder Anfalls- oder Übelkeits- und Erbrechensstörungen, schwere Atemwegs- oder Lungenerkrankungen oder geistige Behinderung haben. 42
Stryker kraniofaziales Unterkiefer-Beschichtungsset.
Nichts offenzulegen.
Der Patient, auf den sich dieser Videoartikel bezieht, hat seine Einverständniserklärung gegeben, gefilmt zu werden, und ist sich bewusst, dass Informationen und Bilder online veröffentlicht werden.
References
- Motamedi MH. Eine Beurteilung von Kieferfrakturen: eine 5-Jahres-Studie mit 237 Patienten. J Oral Maxillofac Surg. Januar 2003; 61(1):61-4. doi:10.1053/joms.2003.50049.
- Rahpeyma A, Khajehahmadi S, Abdollahpour S. Unterkiefersymphysen-/Parasymphysenfraktur mit Verlust des Schneidezahns: Verhinderung einer Verengung des unteren Fußgewölbes. Craniomaxillofac Trauma Reconstr. März 2016; 9(1):15-9. doi:10.1055/s-0035-1551542.
- König RE, Scianna JM, Petruzzelli GJ. Unterkieferfrakturmuster: eine Erfahrung in einem Vorstadt-Traumazentrum. Am J Otolaryngol. Sep-Okt 2004; 25(5):301-7. doi:10.1016/j.amjoto.2004.03.001.
- Koshy JC, Feldman EM, Chike-Obi CJ, Bullocks JM. Perlen des Unterkiefertrauma-Managements. Semin Plast Surg. November 2010; 24(4):357-74. doi:10.1055/s-0030-1269765.
- Jain P, Rathee M. Unterkiefer-Körperfraktur. [Aktualisiert am 10. April 2023]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Verlag; 2023 Jan-. Verfügbar ab: https://www.ncbi.nlm.nih.gov/books/NBK553119/.
- A. Y. Prinzipien der internen Fixation in der Kiefer- und Gesichtschirurgie. In: Bonanthaya K, Panneerselvam E, Manuel S, Kumar VV, Rai A, Hrsg. Mund-, Kiefer- und Gesichtschirurgie für den Kliniker. Springer Natur; 2021.
- Barker DA, Park SS. Ist eine Fixation von Unterkieferfrakturen dringend erforderlich? Laryngoskop. Mai 2011; 121(5):906-7. doi:10.1002/lary.21777.
- James J., Farrell Tt., Stevens M., Looney S., Faigen A., Anderson J. Zeit bis zur Eröffnung der Reparatur von Unterkieferfrakturen und damit verbundenen Komplikationen. J Oral Maxillofac Surg. Januar 2020; 78(1):101-107. doi:10.1016/j.joms.2019.09.009.
- Perez D, Ellis E III. Komplikationen bei der Reparatur von Unterkieferfrakturen und der sekundären Rekonstruktion. Semin Plast Surg. November 2020; 34(4):225-231. doi:10.1055/s-0040-1721758.
- Webb LS, Makhijani S, Khanna M, et al. Ein Vergleich der Ergebnisse zwischen sofortiger und verzögerter Reparatur von Unterkieferfrakturen. Can J Plast Surg. Winter 2009; 17(4):124-6. doi:10.1177/229255030901700401.
- Loyal PK, Butt F, Ogeng'o JA. Verzweigungsmuster des Nervus mentalis extraossius in einer kenianischen Bevölkerung. Craniomaxillofac Trauma Reconstr. Dezember 2013; 6(4):251-6. doi:10.1055/s-0033-1356756.
- Alkan A, Celebi N, Ozden B, et al. Biomechanischer Vergleich verschiedener Plattierungstechniken bei der Reparatur von Unterkieferwinkelfrakturen. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007; 104(6):752-6.
- Shah A, Patel A, Steinbacher D. Weichteilabdeckung bei Unterkieferfrakturen mit zwei Miniplatten. Craniomaxillofac Trauma Reconstr. Dezember 2012; 5(4):253-4. doi:10.1055/s-0032-1329543.
- Borie E, Rosas E, Kuramochi G, Etcheberry S, Olate S, Weber B. Orale Anwendungen von Cyanacrylat-Klebstoffen: eine Literaturübersicht. Biomed Res Int. 2019;2019:8217602. doi:10.1155/2019/8217602.
- Kazzi MG, Silverberg M. Reparatur von Zungenrissen bei Kindern mit 2-Octylcyanacrylat (Dermabond((R))). J Emerg Med. Dezember 2013; 45(6):846-8. doi:10.1016/j.jemermed.2013.05.004.
- Sagar P, Prasad K, Lalitha RM, Ranganath K. Cyanacrylat zum intraoralen Wundverschluss: eine Möglichkeit? Int J Biomater. 2015;2015:165428. doi:10.1155/2015/165428.
- Tams J, van Loon JP, Otten E, Rozema FR, Bos RR. Eine dreidimensionale Studie der Biege- und Torsionsmomente für verschiedene Frakturstellen im Unterkiefer: eine in vitro Studie. Int J Oral Maxillofac Surg. Oktober 1997; 26(5):383-8. doi:10.1016/s0901-5027(97)80803-x.
- Ellis E, 3. Platz. Eine Studie von 2 Knochenplattierungsmethoden für Frakturen der Unterkiefersymphyse/des Unterkieferkörpers. J Oral Maxillofac Surg. Juli 2011; 69(7):1978-87. doi:10.1016/j.joms.2011.01.032.
- Madsen MJ, McDaniel CA, Haug RH. Eine biomechanische Bewertung von Beschichtungstechniken, die zur Rekonstruktion von Unterkiefersymphysen-/Parasymphysenfrakturen verwendet werden. J Oral Maxillofac Surg. Oktober 2008; 66(10):2012-9. doi:10.1016/j.joms.2008.06.013.
- Lee T, Sawhney R, Ducic Y. Miniplattenfixation von Frakturen der symphysären und parasymphysären Regionen des Unterkiefers: eine Überprüfung von 218 Patienten. JAMA Gesichtsplast Chirurgie. 1. März 2013; 15(2):121-5. doi:10.1001/jamafacial.2013.307.
- Mehari Abraha H, Iriarte-Diaz J, Reid RR, Ross CF, Panagiotopoulou O. Frakturfixationstechnik und Kau-Seitenaufprall-Kiefermechanik bei der Reparatur von Unterkieferfrakturen. JBMR Plus. Januar 2022; 6(1):e10559. doi:10.1002/jbm4.10559.
- De Medeiros RC, de Moura AL, Sawazaki R, et al. Vergleichende in vitro mechanische Evaluierung der Technik unter Verwendung eines 2,0 mm Verriegelungsfixationssystems für simulierte Frakturen des Unterkieferkörpers. J Craniomaxillofac Chirurgie 2015 Apr; 43(3):302-5. doi:10.1016/j.jcms.2014.11.012.
- Joshi U, Kurakar M. Beurteilung der lingualen Stabilität bei Unterkieferfrakturen: monokortikale versus bikortikale Fixation mittels FEM-Analyse. J Maxillofac Orale Chirurgie. Dezember 2018; 17(4):514-519. doi:10.1007/s12663-017-1073-0.
- Haug RH, Straße CC, Goltz M. Beeinflusst die Plattenanpassung die Stabilität? Ein biomechanischer Vergleich von verriegelnden und nicht verriegelnden Platten. J Oral Maxillofac Surg. November 2002; 60(11):1319-26. doi:10.1053/joms.2002.35732.
- Harjani B, Singh RK, Pal US, Singh G. Locking v/s nicht lockende Rekonstruktionsplatten bei der Unterkieferrekonstruktion. Natl J Maxillofac Surg. Juli 2012; 3(2):159-65. doi:10.4103/0975-5950.111371.
- Batbayar EO, Dijkstra PU, Bos RRM, van Minnen B. Komplikationen von Verriegelungs- und nicht-Verriegelungsplattensystemen bei Unterkieferfrakturen. Int J Oral Maxillofac Surg. September 2019; 48(9):1213-1226. doi:10.1016/j.ijom.2019.02.019.
- Collins CP, Pirinjian-Leonard G, Tolas A, Alcalde R. Eine prospektive randomisierte klinische Studie, in der 2,0-mm-Verriegelungsplatten mit 2,0-mm-Standardplatten bei der Behandlung von Unterkieferfrakturen verglichen wurden. J Oral Maxillofac Surg. November 2004; 62(11):1392-5. doi:10.1016/j.joms.2004.04.020.
- Herford AS, Ellis E III. Verwendung eines verriegelnden Rekonstruktionsknochenplatten-/Schraubensystems für die Unterkieferchirurgie. J Oral Maxillofac Surg. November 1998; 56(11):1261-5. doi:10.1016/s0278-2391(98)90605-x.
- Sarkar DF, Mishra N, Samal D, et al. Locking versus non-locking plattating system bei der Behandlung von Unterkieferfrakturen: eine randomisierte Vergleichsstudie. J Craniomaxillofac Surg. März 2021; 49(3):184-190. doi:10.1016/j.jcms.2021.01.006.
- Haug RH. Die Auswirkungen von Schraubenanzahl und -länge auf zwei Methoden der Spannbandbeschichtung. J Oral Maxillofac Surg. Februar 1993; 51(2):159-62. doi:10.1016/s0278-2391(10)80015-1.
- Al-Jandan BA, Al-Sulaiman AA, Marei HF, Syed FA, Almana M. Dicke des bukkalen Knochens im Unterkiefer und seine klinische Bedeutung bei der Platzierung monokortikaler Schrauben. Eine DVT-Analyse. Int J Oral Maxillofac Surg. Januar 2013; 42(1):77-81. doi:10.1016/j.ijom.2012.06.009.
- Niederdellmann H, Schilli W, Duker J, Akuamoa-Boateng E. Osteosynthese von Unterkieferfrakturen mit Zugschrauben. Int J Orale Chirurgie. Juni 1976; 5(3):117-21. doi:10.1016/s0300-9785(76)80059-2.
- Ellis E III, Ghali GE. Zugschraubenfixation von vorderen Unterkieferfrakturen. J Oral Maxillofac Surg. Januar 1991; 49(1):13-21; Diskussion 21-2. doi:10.1016/0278-2391(91)90259-o.
- Emam HA, Stevens MR. Kann ein Fußgewölbestab eine zweite Zugschraube bei der Behandlung von vorderen Unterkieferfrakturen ersetzen? J Oral Maxillofac Surg. Februar 2012; 70(2):378-83. doi:10.1016/j.joms.2011.08.010.
- Richardson M, Hayes J, Jordan JR, Puckett A, Fort M. Biomechanische Bewertung einer Unterkiefer-Spannplattentechnik im Vergleich zu Standard-Plattierungstechniken zur Behandlung von Unterkiefer-Symphysenfrakturen. Surg Res Pract. 2015;2015:569030. doi:10.1155/2015/569030.
- Coletti DP, Caccamese JF Jr, Norby C, Edwards S, von Fraunhofer JA. Vergleichende Analyse der Rekonstruktionsplatten mit Gewinde und konischer Verriegelung. J Oral Maxillofac Surg. Dezember 2007; 65(12):2587-93. doi:10.1016/j.joms.2006.05.054.
- Kumar PP, Sridhar BS, Palle R, Singh N, Singamaneni VK, Rajesh P. Prognose der Zähne in der Linie der Unterkieferfrakturen. J Pharm Bioallied Sci. Juli 2014; 6 (Ergänzung 1): S97-S100. doi:10.4103/0975-7406.137397.
- Spinnato G, Alberto PL. Zähne in der Linie der Unterkieferfrakturen. Atlas Oral Maxillofac Surg Clin North Am. März 2009; 17(1):15-8. doi:10.1016/j.cxom.2008.10.006.
- Saman M, Kadakia S, Ducic Y. Postoperative maxillomandibuläre Fixation nach offener Reposition von Unterkieferfrakturen. JAMA Gesichtsplast Chirurgie. Nov.-Dez. 2014; 16(6):410-3. doi:10.1001/jamafacial.2014.543.
- Kumar I, Singh V, Bhagol A, Goel M, Gandhi S. Ergänzende maxillomandibuläre Fixation mit Miniplatten-Osteosynthese - erforderlich oder nicht? Orale Maxillofac Chirurgie. März 2011; 15(1):27-30. doi:10.1007/s10006-010-0229-6.
- Park JM, Jang YW, Kim SG, et al. Vergleichende Studie zur Prognose einer extrakorporalen Reduktion und einer geschlossenen Behandlung bei Unterkieferkondylenkopf- und/oder -halsfrakturen. J Oral Maxillofac Surg. Dezember 2010; 68(12):2986-93. doi:10.1016/j.joms.2010.02.034.
- Chritah A, Lazow SK, Berger JR. Transorale 2,0-mm-Locking-Miniplattenfixation von Unterkieferfrakturen plus 1 Woche maxillomandibuläre Fixation: eine prospektive Studie. J Oral Maxillofac Surg. Dezember 2005; 63(12):1737-41. doi:10.1016/j.joms.2005.08.022.
- Ezhilarasi SKR. IMF nach ORIF bei maxillofazialen Frakturen – Fallbericht und Literaturübersicht. Die Traumaxilla. 2022;4:1-3. doi:10.1177/26323273211073785.
- Cornelius CP, Ehrenfeld M. Die Verwendung von MMF-Schrauben: Operationstechnik, Indikationen, Kontraindikationen und häufige Probleme in der Literaturrecherche. Craniomaxillofac Trauma Reconstr. Juni 2010; 3(2):55-80. doi:10.1055/s-0030-1254376.
Cite this article
Sheen D, Yu C, Debs S, Kwak P, Vahidi N, Hawkins D, Lee T. Offene Reposition und interne Fixation von Unterkieferkörper- und Parasymphysenfrakturen mit maxillomandibulärer Fixation und Extraktion von gebrochenen Zahnen. J Med Insight. 2024; 2024(414). doi:10.24296/jomi/414.







