Rejuvenecimiento femoral con un aloinjerto osteocondral para la osteocondritis disecante
Main Text
Table of Contents
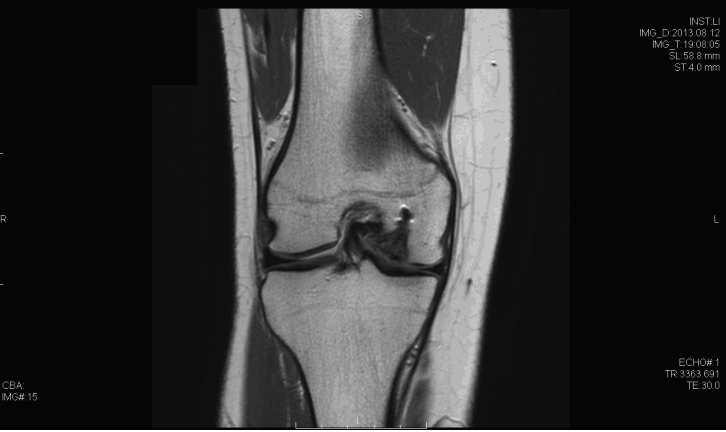
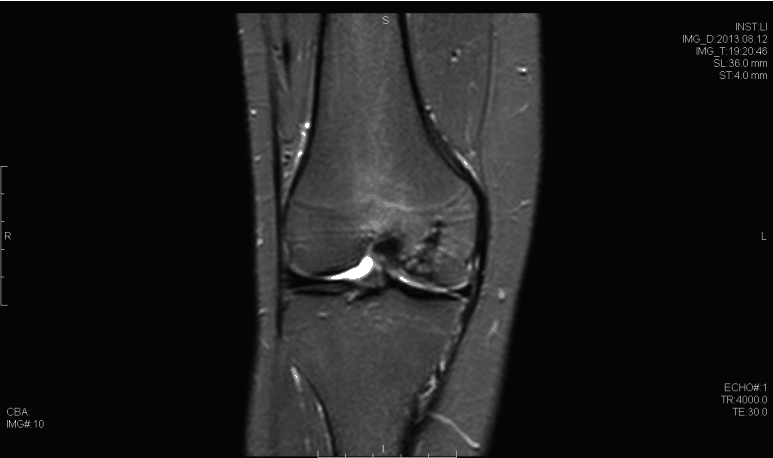
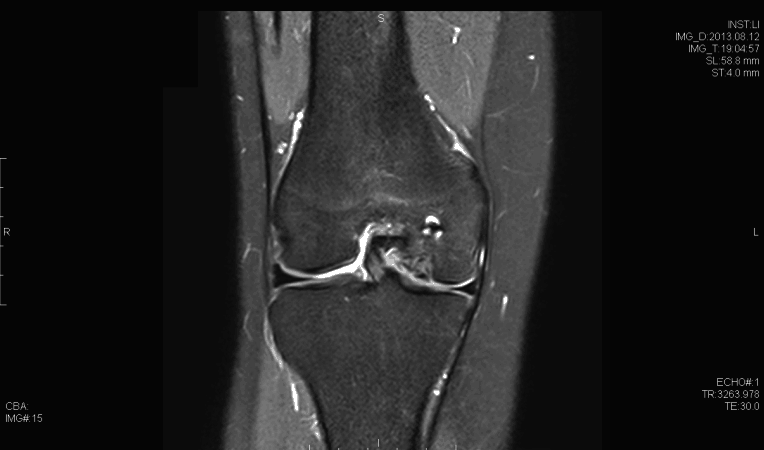
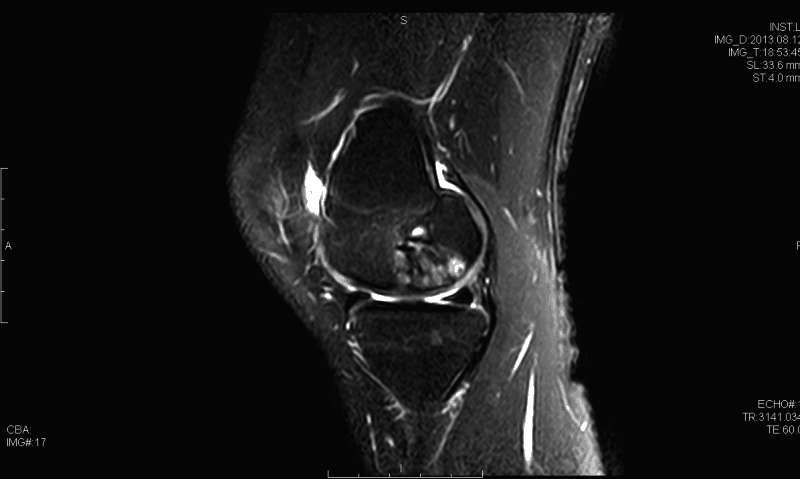
La osteocondritis disecante (TOC) de la rodilla tiene múltiples etiologías posibles. Entre estos se encuentran los microtraumatismos repetitivos, la interrupción de la osificación endocondral normal, así como los factores genéticos. La proporción de hombres a mujeres es de aproximadamente 4: 1 en los Estados Unidos y se ha encontrado que tiene la mayor incidencia en la población afroamericana. El diagnóstico generalmente se realiza mediante un examen físico en asociación con radiografías (vista de muesca de flexión) y resonancia magnética. Las lesiones generalmente se encuentran en el aspecto lateral del cóndilo femoral medial. La artroscopia sigue siendo el estándar de oro para evaluar la estabilidad de las lesiones de TOC. Muchas lesiones inestables pueden tratarse con estabilización, y la restauración del cartílago puede proporcionar beneficios; sin embargo, los datos a largo plazo siguen siendo limitados.
Un historial de los problemas de rodilla del paciente debe incluir las siguientes preguntas:- ¿Ha habido alguna lesión en el pasado? ¿Algún tratamiento quirúrgico previo?
- ¿Cuáles son las actividades a las que el paciente le gustaría volver?
- ¿Qué limitaciones en la actividad, si las hay, han ocurrido como resultado del dolor de rodilla?
- ¿Hay dolor o inestabilidad presentes en reposo? ¿Interfiere con el sueño?
- ¿El paciente ha recibido tratamientos conservadores que incluyen fisioterapia, reposo, medicamentos antiinflamatorios? Si es así, ¿hasta qué punto ayudaron?
- Dolor, dolor de rodilla anterior relacionado con la actividad,
- Marcha antálgica,
- Derrame (solo en lesiones inestables)
- Síntomas mecánicos (también solo en lesiones inestables)
- Área suavizada del cartílago intacto
- Discontinuidad parcial del cartílago, estable en el sondeo
- Discontinuidad completa, "muerto in situ"
- Fragmento dislocado
- Pequeño cambio de señal, sin márgenes claros
- Fragmento de TOC con márgenes claros sin líquido entre el fragmento y el hueso
- Líquido parcialmente visible entre el fragmento y el hueso
- El fluido rodea completamente el fragmento
- Fragmento desplazado
References
- Mubarak SJ, Carroll NC. Osteocondritis juvenil disecante de la rodilla: etiología. Clin Orthop Relat Res. 1981;157:200-211. https://journals.lww.com/clinorthop/Citation/1981/06000/Juvenile_Osteochondritis_Dissecans_of_the_Knee_.33.aspx.
- Robertson WBS, Kelly BT, Green DW. Osteocondritis disecante de la rodilla en niños. Curr Opin Pediatr. 2003;15(1):38-44. doi:10.1097/00008480-200302000-00007.
- Wall EJ, Vourazeris J, Myer GD, et al. El potencial curativo de la osteocondritis juvenil estable dissecans lesiones de rodilla. J Articulación Ósea Surg Am. 2008;90(12):2655-2664. doi:10.2106/JBJS.G.01103.
- Kocher MS, Micheli LJ, Yaniv M, Zurakowski D, Ames A, Adrignolo AA. Resultado funcional y radiográfico de la osteocondritis juvenil de la rodilla tratada con perforación artroscópica transarticular. Am J Sports Med. 2001;29(5):562-566. doi:10.1177/03635465010290050701.
- Adachi N, Deie M, Nakamae A, Ishikawa M, Motoyama M, Ochi M. Resultado funcional y radiográfico de osteocondritis dissecante juvenil estable de la rodilla tratado con perforación retroarticular sin injerto óseo. Artroscopia. 2009;25(2):145-152. doi:10.1016/j.arthro.2008.09.008.
- Kocher MS, Czarnecki JJ, Andersen JS, Micheli LJ. Fijación interna de la osteocondritis juvenil dissecans lesiones de la rodilla. Am J Sports Med. 2007;35(5):712-718. doi:10.1177/0363546506296608.
- Miura K, Ishibashi Y, Tsuda E, Sato H, Toh S. Resultados de la fijación artroscópica de la lesión osteocondritis disecante de la rodilla con tapones osteocondrales autógenos cilíndricos. Am J Sports Med. 2007;35(2):216-222. doi:10.1177/0363546506294360.
- Emmerson BC, Görtz S, Jamali AA, Chung C, Amiel D, Bugbee WD. Aloinjerto osteocondral fresco en el tratamiento de la osteocondritis disecante del cóndilo femoral. Am J Sports Med. 2007;35(6):907-914. doi:10.1177/0363546507299932.
- Gudas R, Simonaityte R, Cekanauskas E, Tamosiūnas R. Un estudio clínico prospectivo y aleatorizado de trasplante autólogo osteocondral versus microfractura para el tratamiento de la osteocondritis disecante en la articulación de la rodilla en niños. J Pediatr Orthop. 2009;29(7):741-748. doi:10.1097/BPO.0b013e3181b8f6c7.
Cite this article
Provencher M. Rejuvenecimiento femoral con un aloinjerto osteocondral para la osteocondritis disecante. J Med Insight. 2014;2014(4). doi:10.24296/jomi/4.