Torakofemoral Bypass: Retroperitoneal Bir Yaklaşım
Main Text
Table of Contents
Aortoiliak tıkanıklık hastalığı (AIOD) için cerrahi müdahale, AIOD yönetiminde hayati bir araç olmaya devam etmektedir. AIOD, genellikle ateroskleroza ikiner olarak ikincil olarak ikincil olarak infrarenal ve/veya iliak arterlerin tıkanmasından kaynaklanır. Burada, ailede hiperlipidemi ve kronik tütün kullanımı öyküsü olan genç, erkek bir hastanın retroperitoneal yaklaşımla torakofemoral bypass (TFB) prosedürü geçirdiği bir vakayı sunuyoruz. Yürürken iki taraflı bacak ağrısı, gece alt ekstremite ağrısı ve ilişkili düşük alt ekstremite nabızları gibi klasik semptomlarla karşılaştı. TFB, suprarenal aortaya uzanan agresif, yumuşak plak yükü nedeniyle tercih edilen yaklaşımdı; bu da endovasküler onarımı engelliyor ve standart infrarenal aortofemoral bypass (AFB) riskini artırıyordu. Bu video ve vaka raporu, TFB prosedürüne retroperitoneal yaklaşımın ayrıntılı açıklamasını ve AIOD için cerrahi müdahalelerin incelikli göstergelerini sunmaktadır. 1,2
Aortoiliak tıkanık hastalık (AIOD), çevresel arter hastalığının (PAD) karmaşık bir tezahürüdür; burada infrarenal aort ve/veya iliak arterlerin lümeninin ateroskleroza (genellikle kalsifikasyon ve lipid açısından zengin plak karışımı) ikincil olarak yok olduğu bir durumdur. Semptomatik PAD, primer aterosklerotik plakların lümenin daralması ve akışı sınırlaması ya da bu plakların embolik komplikasyonlarından kaynaklanan ikincil tıkanıklık nedeniyle meydana gelebilir. 1,2 AIOD, kalça/uyluk klodikasyonundan alt ekstremitelerde dinlenme ağrısına ve en şiddetli formda iskemik ülserasyona kadar ilerleyen semptomlarla sıkça ortaya çıkar. AIOD'un ortaya çıkışı için klasik tanım, Leriche tarafından yapılmıştır; onun aynı adlı sendromu kalça/uyluk klodikasyonu, femoral nabızların olmaması ve erektil disfonksiyondan oluşuyordu. 1,2 Eşzamanlı distal embolizasyon veya infrainguinal tıkanıklık ile ortaya çıktığında, AIOD kötü prognoza sahip kronik uzuv tehdidi işemiye (CLTI) yol açabilir. 3
Ateroskleroz ve dolayısıyla AIOD için en önemli risk faktörleri tütün kullanımı ve diyabettir. 1 Hiperlipidemi (yaşam tarzı kaynaklı veya erken başlangıçlı ailesel hiperlipidemi nedeniyle) AIOD'un gelişimine katkıda bulunur. Diğer risk faktörleri arasında artan yaş, aile geçmişi, erkek cinsiyeti ve ırk yer alır. 4,5
Genel nüfusta AIOD yaygınlığı %3,56 ile %14'ün üzerinde değişmektedir. 4,6 Çalışmalar, 70 ila 80 yaş aralığında %14 ila %23 arasında daha yüksek bir yaygınlık göstermiştir. 8,9 Nüfus yaşlanmaya devam ettikçe ve diyabet ile kardiyovasküler hastalık oranları arttıkça, AIOD'un yükünün artma potansiyeli olacaktır. Bu nedenle, erken müdahale için benzersiz risk altındaki hastaların belirlenmesi önemlidir.
Çalışma, Ankle-Brachial Index (ABI) ile başlatılmalıdır. 10-12 AIOD için klinik şüphe, anormal bir ABI ve yok/anormal femoral nabız muayenesi ile yüksek olmalıdır. Semptomatik hastada, hastalığın doğasını belirlemek ve müdahale için uygun risk tabakalarını oluşturmak amacıyla bilgisayarlı tomografi arteriogramı (CTA) ile çalışmalar yapılmalıdır. Ancak, hâlâ bazı hastalar semptomatik ve başlangıçta yürüyüş programları ve cilostazol gibi konservatif önlemlerle yönetilebilir. Bu hastaların CTA tedavisi yapmasına gerek yoktur çünkü istenmeyen radyasyon ve kontrast ortam maruziyeti olur. 13,14
Müdahale stratejisi ne olursa olsun, tüm hastalar kronik hastalıkların optimal tıbbi yönetimine ihtiyaç duyuyor; statin ve antitrombosit uygulaması için değerlendirme, egzersiz programı ve sigarayı bırakma dahil. 11,15,16 Müdahale gerektirenler için endovasküler tedavi genellikle ilk tedavi hattıdır; cerrahi bypass ise eşzamanlı anevrizma veya daha geniş hastalık yükü olanlar için ayrılmıştır.
Hasta, erken başlangıçlı ailede hiperlipidemi ve geçmişte tütün kullanımı (50 paket yıl) ile geçmişte tıbbi geçmişi olan 52 yaşında bir beyefendidir ve ilk olarak akut miyokard enfarktüsü nedeniyle koroner arter bypass grefti (CABG) için başvurmuştur. CABG için yapılan klinik değerlendirmede, infrarenal aort tıkanıklığı tespit edildi. Başarılı bir CABG ve kalp rehabilitasyonundan sonra damar kliniğinde değerlendirildi. Hasta, CABG sonrası sigarayı bırakmada başarı gösterdiğini bildirdi, ancak hâlâ 50 yardda iki taraflı uyluk/kalça/baldır bölgelerinde kramp ağrısı ile kısa mesafeli klodikasyonu öneriyor. Ayrıca, önemli bir kişisel hiperlipidemi öyküsü ve 50 yaşın altında indeks kardiyovasküler olayları olan birkaç birinci derece akrababasının aile geçmişi vardı. İskemik yaraları olmadan sağlıklı görünüyordu ancak femoral/popliteal ve pedal nabızları yoktu.
KTA, kalsifikasyon ve yumuşak aterosklerotik plak kombinasyonundan kaynaklanan bilateral böbrek arterler seviyesinde tam bir aort tıkanıklığı göstermiştir. Önemli olarak, bu durumda aterom, Şekil 1'de görüldüğü gibi superior mezenterik arter (SMA) seviyesine proksimal olarak uzanmış, bu da suprarenal klepçeleri karmaşıklaştırmış ve standart aortofemoral bypass (AFB) için uygun giriş akışını zayıflatmıştır. Suplaselyak aort arteriyel hastalıktan arınmıştı (Şekil 2). Tıkanıklık, epigastrik ve circumflex iliak arterial kollaterallerden akışın yeniden oluştuğu iki taraflı ortak femoral arterlere kadar uzandı. İki taraflı ortak femoral arterlerde (CFA) yaklaşık %60 stenozlu ateromatöz plak bulunuyordu ve ardından akış CFA bifurkasyonunun altında sağlamdı.
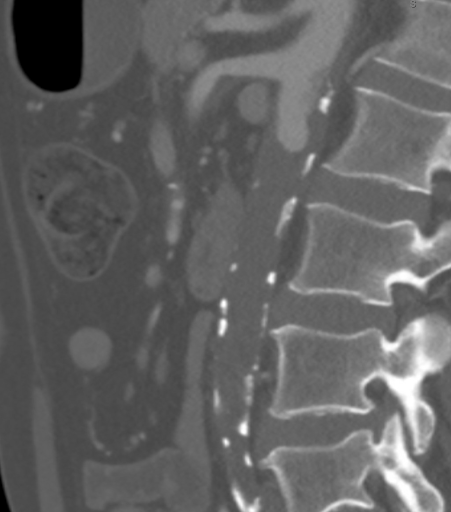
Şekil 1. CTA ile ateromanın yukarı mezenterik arter (SMA) seviyesine proksimal olarak uzandığını, bunun suprarenal kemplemeyi karmaşıklaştırdığını ve standart AFB için uygun giriş akışını tehlikeye atacağını gösterdi.
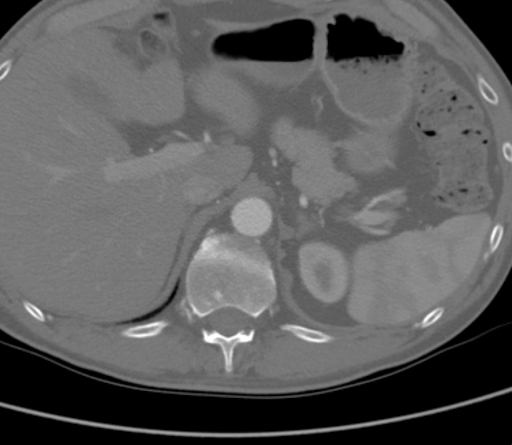
Şekil 2. CTA, supraceliak aortanın arteriyel hastalıktan arsız olduğunu gösterdi.
Klodikasyon olan her hastada olduğu gibi, tedavi için ilk seçenek konservativdir; optimal tıbbi tedavi ve sigarayı bırakma ile uygulanır. Ancak, giriş prosedürlerinin dayanıklılığı, uygun şekilde seçilmiş hastalarda düşük morbidite ve ölüm oranı ile birleşince, müdahaleyi konservatif önlemlere rağmen semptomatik kalanlar gibi hastalar için uygun kılar. Çevresel Arter Hastalığı Yönetimi için Toplumlar Arası Konsensasyon (TASC II)17 , hasta anatomisi ve eş hastalıklarına dayalı çeşitli tedavi seçeneklerini ve uygun seçimin gerekçelerini açıklamak için mükemmel bir rehberdir. Genel olarak, bu tür hastalarda, flush aort tıkanıklığı ve dış iliak tıkanıklığı olan CFA endarterektomisi gerektiren hastalar için açık cerrahi yaklaşım tercih edilen tedavidir. İnfrarenal aorttan bilateral CFA'ya açık cerrahi bypass +/- CFA endarterektomisi, şiddetli AOID için en yaygın rekonstrüksiyondur ve 10 yıllık açıklık %90'a kadar çıkmıştır. 17 Ancak, proksimal kelepçe bölgesindeki hastalık yükü veya önceki AFB'nin başarısız olması gibi bazı anatomik kısıtlamalar standart yaklaşımı sınırlayabilir; bu durumda, iniş torakik aortunu giriş olarak kullanarak bilateral CFA'ya bypass uygulanabilir bir yaklaşımdır. 5 yılda açıklık, distal inen torakosik aortaya torakotomi veya retroperitoneal yaklaşımla yapıldığında %80'den fazladır. 18 Aort seviyesinde ameliyatı engelleyen ciddi tıbbi komorbiditeleri olan bir hastada, aksilo-bifemoral bypass ve eşlik eden CFA endarterektomisi başka bir seçenek olabilir, ancak 5 yılda beklenen açıklık sadece %~50 olur.
Bu hasta, sigara bırakıp başarılı koroner revaskülerizasyondan sonra genç ve fit durumdadır. Semptomatik kaldı ve yaşı göz önüne alındığında, istihdam, günlük yaşam tarzı ve uzun vadeli sağlık için daha iyi egzersiz kapasitesini sağlamak için yürüme mesafesinin artırılmasını hâlâ istiyordu.
İnen torasik aortada alternatif bir aort giriş noktası kullanılması kararı, genellikle tipik bir kelepçe bölgesi juxtarenal içindeki yumuşak ateromun ikincil olarak kabul edilmesine yol açtı; bu da standart proksimal aort anastomozunu tehlikeye atırdı. Ayrıca, sol torakotomi yerine retroperitoneal yaklaşımın kullanılmasına karar verildi; çünkü bu, visseral ve böbrek damarlarının ameliyat içi dupleks değerlendirmesine olanak tanıyacak, yeterli giriş sağlanacak ve gerekirse eşlik eden visseral bypass yapılacaktı. Ayrıca, gençliği göz önüne alındığında, gerekirse gelecekte revaskülarizasiya için torakal boşluğun giriş noktasından ayrılabiliriz.
Torakofemoral bypass (TFB) adımları çoğu damar cerrahına tanıdık olmalıdır çünkü standart bir AFB ile aynı dizilemeleri taklit ederler, sadece alternatif bir giriş bölgesiyle. Hasta, bu hasta gibi endarterektomi yapılabilmesi için kalçaları mümkün olduğunca düz olacak şekilde modifiye edilmiş sağ lateral dekubüse yerleştirilir. Operasyon, retroperitoneum'un (RP) açık olduğu toplam süreyi sınırlamak için oblik kesiler yoluyla kasık maruziyetleriyle başlamalıdır; böylece hissetmez kayıpları azaltmak için bu sürede kalın. Eşzamanlı femoral endarterektomi beklendiğinde, yüzeysel femoral arter (SFA) ve profunda femoris (PA) ile profunda femoris'in (PA) plak olmayan bölgelere kadar kontrol edilmesi yeterli endarterektomi için çok önemlidir. AFB'deki başlıca arıza yeri femoral anastomozlardır, bu nedenle bu adıma titizlikle dikkat edilmesi gerekir.
Yeterli arteriyal diseksiyondan sonra, greft uzuvlarının femoral bölgeye geçerken sıkışmasını önlemek için inguinal bağ hafifçe bölünmelidir. Bu ayrıca, yüzeysel circumflex iliak venin distal dış iliak arteri (EIA) üzerinden dolaşması ve tünel açılmadan önce ligasyonun doğrudan görselleştirilmesine olanak tanır. Kasıklar nemli gazlı bezle dolu olmalı ve dikkat aorta maruz kalmaya yönelmeli.
Çoğu hastada 8. veya 9. interkostal boşluktan başlayarak eğri çizgili bir kesi yapılır; bu, diyaframın bölünmesini kolaylaştırarak yeterli proksimal kontrolü sağlamak için bu durumda görülür. Bu, daha sonra diyafragma fıtığına veya plevral efüzyona yol açabileceği ve gerekirse önlenmesi gerektiği düşünülerek yapılmalıdır. Bazı hastalarda torakal boşluğa resmi olarak girilmesi gerekmez, ancak gerekirse bunu yapmaktan çekinmeyin. Kesi daha sonra karın boyunca eğik olarak rectus abdominis kasının yan kenarına taşınır ve ardından göbek seviyesinin birkaç santimetre altına aşağıya doğru uzanır. Bu, karın kaslarının rektus kasının ayrılmasına izin vermeden bölünmesini sağlar. Transversus abdominis bölündükten sonra, RP düzlemi peritononun karın duvarından medial olarak küçümse geri çekilmesiyle oluşturulur. Düzlemi önce sol alt kuyrukta geliştirmek ve üreteri tespit etmek en kolay yol olur, böylece yaralanmadığından emin oluruz. Bu, iliak damarlara hızlı erişim sağlar ve düzlem yukarıdan geliştirilerek böbrek ve dalağı yukarı ve medial olarak kaldırır. Bu noktada, kanamayı önlemek ve sol böbrek arterini tanımlamak için lomber-böbrek veninin bağlanması yapılmalıdır.
Medial visseral rotasyon tamamlandıktan sonra, görselleştirmeye yardımcı olmak için bir Omni retraktor yerleştirilir ve diyaframın sol crusu koteriyle bölünerek supraceliak aortayı açığa çıkarır. Bu seviyede aortanın çevresel kontrolü, aort komplikasyonu yaşandığında tam çapraz kelepçeleme sağlanması için göbek bantıyla sağlanır. Tüneller daha sonra kasıklara doğrudan açılabilir. Sol tünel oldukça kolay olmalı çünkü üreter ve kolon medialize edilmiştir. Sağ kasık tüneli, aort bifurkasyonunu tespit etmek için nazik bir diseksiyon gerektirir ve ardından üreteri yukarıdan süpürerek, tırnaqla iliak damarları hissederek parmak diseksiyiyle süpürülür. Tünelleri her iki tarafta tutmak için kırmızı kauçuk kateterler yerleştirilir ve heparin uygulanır.
Proksimal kelepçe yerleştirilmeden önce, aortanın ateroma olmadığından emin olmak için steril dupleks ameliyat sırasında kullanmayı tercih ederiz. Arka plak durumunda, standart proksimal ve distal total klemp tercih edilebilir ve diyafram bölünmesiyle aortada daha üst diseksiyon yapılabilir. Bu durumda, duplekste supraceliak aort normaldi ve kontrol için yan ısıran Satinsky kelepçesi kullanıldı.
Klemp sabitlenip oklüz olduğu kontrol edildikten sonra, aortotomi bir elips dokusu çıkarmak için aort punch ile uzatılır ve greft eğimli şekilde dikilir. Greftin ana gövdesi, uzuvların her iki femoral artere ulaşabilmesi için yeterli uzunlukta bırakılmalıdır.
Proksimal anastomozdan sonra, greft hepparinize salin ile yıkanmalı, yumuşak kelepçeler kullanılmalı ve uzuvlar çok az fazlalıkla tünellenmelidir. Ameliyat daha sonra sağ kasıklara taşınmalı, SFA, PA ve EIA bu sırayla sıkıştırmalı, ardından belirtilmişse uzunlamasına arteriotomi ve endarterektomi yapılmalıdır, bu durumda olduğu gibi. Greft uzuvu daha sonra eğimli ve uçtan yana anastomoz edilir. Sol femoral anastomoz benzer şekilde yapılır, ardından her tamirin tamamlama dupleksi yapılır, ardından ayakların görsel ve nabız muayenesi yapılır; embolizasyon olmaması ve iyi hemodinamik sonuç alınması sağlanır.
Bu noktada, heparin protaminle geri çevrilir ve yeniden canlandırma ile hemostaza yardımcı olmak için yeni bir pıhtılaşma paneli gönderilir. Kasıklar son kapanacak şekilde açık bırakılmalı ve gerektiğinde kuru gazlı bez ve hemostatik maddelerle doldurulmalıdır. RP daha sonra hemostaz ve yıkama için kullanılan sıcak salin için titizlikle kontrol edilir. Diyafram açılmışsa, bu durumda olduğu gibi, bir göğüs tüpü yerleştirilir ve ardından diyafram kilitli, 0-0 monofilament dikişiyle kapatılır. Kaburgalar #2 örgülü dikişle yeniden yaklaşılır ve karın içeriği normal konuma döndürülür. RP kesi, #1 emilebilir monofilament dikişiyle kapalıdır ve kasıklar katmanlar halinde kapalıdır.
Tüm TFB için diyaframın bölünmesi RP maruziyeti nedeniyle gerekli olmasa da, dalak harekete geçirilirken görselleştirilmesini kolaylaştırabilir ve daha proksimal aort kontrolü sağlar. Bu özellikle, kronik sigara içmekten dolayı 'barrel-chest' vücut habitusuna sahip erkek hastalarda faydalıdır, bu durumda görüldüğü gibi. Diyafram, kesilmiş kenarlardan gelen kanayı azaltmak ve kasanın sonunda kapanmayı kolaylaştırmak için mor yüklü zımba ile endo GIA zımba ile bölünebilir. Kaburgalar yeniden yaklaşılırken dikiş çizgisinin gevşemesini önlediği için kapanışta kilitli dikiş tekniği kullanmayı tercih ediyoruz.
Supra-çölyak kelepçe yerinin görselleştirilmesi mükemmel olmalıdır çünkü yan ısıran kelepçe dikmek zahmetli olabilir. Yine de, kısmi kelepçenin fizyolojik etkileri ve visseral iskemi azalması cerrahın rahatsızlığından daha ağır basar. Uygun bir doku elipsini çıkarmak için aort punch kullanılarak proksimal anastomoz kolaylaştırılabilir. Yine de, bu durumda görüldüğü gibi, proksimal dikiş hattı onarım dikişleri gerektirebilir. Tekrar tekrar kelepçe yapma ihtiyacını önlemek için bunu kelepçe çıkarılmadan önce yapmak idealdir. Anastomozu, kelepçe çıkarılmadan önce bir ampullu şırıngayla heparinizlenmiş salin enjekte ederek dikiş hattındaki belirgin kusurları tespit etmeyi tercih ediyoruz. Kılepçe çıkarıldıktan sonra, kalan onarım dikişleri en iyi şekilde destek dikişleri ve hassas düğüm bağlama ile yapılır.
Ameliyat dışı çift profil değerlendirmenin avantajı küçümsedilemez. Her durumda proksimal anastomoz tamamlandıktan sonra bunu yapmayı tercih ediyoruz, böylece yeterli visseral perfüzyonun sıkıştırılmasından kaynaklanan komplikasyonlar olmamasını sağlayacağız. Nabız muayenesi ve/veya sürekli dalga doppler tek başına aldatıcı olabilir. Yeterli bir onarım sağlandığında, dikkat RP kesisinden uzaklaştırılabilir ve tüm dikkati femoral anastomozların gerçekleştirilmesine verilebilir.
Hastamızda görüldüğü gibi TFB için sol torakoreropik aort maruziyeti kullanma stratejisi, geleneksel torakotomi tekniğine göre bazı avantajlar sağlar. Bu maruziyetin en büyük avantajı, akciğer kaynaklı komplikasyonlardan kaçınmanın faydasıdır. 18 İkincil faydası ise, çölyak, superior mezenterik ve sol böbrek arterlerine doğrudan erişimdir; bu arterler belirtilirse revaskülarizasiye edilebilir. 18 Ayrıca, tünellere doğrudan erişilebildiği için daha zorlu alanlarda tünel kazmayı kolaylaştırır. Geleneksel iki çüklü yaklaşıma göre potansiyel dezavantajlar, dalak yaralanması olasılığının artması ve kesi fıtığının daha yüksek sıklığıdır.
Hastamız hastanede sorunsuz bir iyileşme geçirdi ve artık prosedürden bir yıldan fazla bir süre sonra normal ABI ve sınırsız fonksiyonel statüsüyle birlikte.
Sonuç olarak, TFB, hasta anatomisi ve aort hastalığı yükünün boyutu nedeniyle aksilyo-bifemoral bypass'a karşı güvenli ve etkili bir tedavi alternatifidir. En iyi klinik değerlendirme, hastanın deneyimine ve bireysel klinik sunumuna dayanarak ameliyat cerrahına verilmelidir. Hastamızda ve daha önce bildirilen serilerde görüldüğü gibi, TFB'nin seçilmiş hasta popülasyonlarında devam eden rolü devam etmektedir.
- Omni-retraktor.
Açıklanacak bir şey yok.
Bu video makalesinde bahsedilen hasta, çekimlere bilinçli onay vermiş ve bilgi ile görüntülerin çevrimiçi yayınlanacağının farkındadır.
Animasyon, 30/05/2025 tarihinde yayın sonrası eklendi. Makale içeriğinde herhangi bir değişiklik yapılmadı.
References
-
Frederick M, Newman J, Kohlwes J. Leriche sendromu. J Gen Stajyer Med. 2010 Ekim; 25(10):1102-4. doi:10.1007/s11606-010-1412-z.
-
Rodríguez SP, Sandoval F. Aortoiliac tıkayıcı hastalık, sessiz bir sendrom. BMJ Vaka Temsilcisi 2019 Temmuz 15; 12(7):E230770. doi:10.1136/bcr-2019-230770.
-
Narula N, Dannenberg AJ, Olin JW, et al. Kritik ekstremite iskemisi olan hastalarda periferik arter hastalığının patolojisi. J Coll Cardiol. 2018 Ekim 30; 72(18):2152-2163. doi:10.1016/j.jacc.2018.08.002.
-
Allison MA, Cushman M, Solomon C, et al. Ayak bileği-brakiyal indekste etnik köken ve değişiklik için risk faktörleri: Aterosklerozun Çok Etnikli Çalışması. J Vasc Cerrahi. 2009 Kasım; 50(5):1049-56. doi:10.1016/j.jvs.2009.05.061.
-
Criqui MH, Vargas V, Denenberg JO ve diğerleri. Etnik köken ve periferik arter hastalığı: San Diego Nüfus Çalışması. Dolaşım. 2005 Ekim 25; 112(17):2703-7. doi:10.1161/CIRCULATIONAHA.105.546507.
-
Berger JS, Hochman J, Lobach I, Adelman MA, Riles TS, Rockman CB. Değiştirilebilir risk faktörü yükü ve farklı vasküler bölgelerde periferik arter hastalığı prevalansı. J Vasc Cerrahi. 2013 Eylül; 58(3):673-81.e1. doi:10.1016/j.jvs.2013.01.053.
-
Diehm C, Schuster A, Allenberg JR, et al. 6880 birinci basamak hastasında yüksek periferik arter hastalığı ve komorbidite prevalansı: kesitsel çalışma. Ateroskleroz. 2004 Ocak; 172(1):95-105. doi:10.1016/s0021-9150(03)00204-1.
-
Olin JW, Deniz Sevgisi BA. Periferik arter hastalığı: hastalık ve tanı ve yönetimi hakkında güncel bilgiler. Mayo Klinik Proc. 2010 Temmuz; 85(7):678-92. doi:10.4065/mcp.2010.0133.
-
Selvin E, Erlinger TP. Amerika Birleşik Devletleri'nde periferik arter hastalığı prevalansı ve risk faktörleri: Ulusal Sağlık ve Beslenme İnceleme Anketi, 1999-2000 sonuçları. Dolaşım. 2004 10 Ağustos; 110(6):738-43. doi:10.1161/01.CIR.0000137913.26087.F0.
-
Guirguis-Blake JM, Evans CV, Redmond N, Lin JS. Ayak bileği-brakiyal indeks kullanılarak periferik arter hastalığı taraması: ABD Önleyici Hizmetler Görev Gücü için güncellenmiş kanıt raporu ve sistematik inceleme. JAMA. 2018 Temmuz 10; 320(2):184-196. doi:10.1001/jama.2018.4250.
-
Vasküler Cerrahi Derneği Alt Ekstremite Kılavuzları Yazı Grubu; Conte MS, Pomposelli FB, Clair DG ve diğerleri; Vasküler Cerrahi Derneği. Vasküler Cerrahi Derneği, alt ekstremitelerin aterosklerotik tıkayıcı hastalığı için uygulama kılavuzları: asemptomatik hastalık ve topallama yönetimi. J Vasc Cerrahi. 2015 Mart; 61(3 Ek):2S-41S. doi:10.1016/j.jvs.2014.12.009. Hata: J Vasc Surg. 2015 Mayıs; 61(5):1382.
-
Gerhard-Herman MD, Gornik HL, Barrett C, et al. 2016 Alt Ekstremite Periferik Arter Hastalığı Olan Hastaların Yönetimine İlişkin AHA/ACC Kılavuzu: Yönetici Özeti: Amerikan Kardiyoloji Koleji/Amerikan Kalp Derneği Klinik Uygulama Kılavuzları Görev Gücü Raporu. Dolaşım. 2017 Mart 21; 135(12):E686-E725. doi:10.1161/CIR.00000000000000470. Erratum in: Dolaşım. 2017 Mart 21; 135(12):E790. doi:10.1161/CIR.00000000000000501.
-
Ahmed S, Raman SP, Balıkçı EK. Aortoiliak tıkayıcı hastalıkta BT anjiyografi ve 3D görüntüleme: Leriche sendromunda kollateral yollar. Abdom Radyol (NY). 2017 Eylül; 42(9):2346-2357. doi:10.1007/s00261-017-1137-0.
-
Koelemay MJ, den Hartog D, Prins MH, Kromhout JG, Legemate DA, Jacobs MJ. Dupleks ultrasonografi ile alt ekstremite arter hastalığının teşhisi. Br J Cerrahi. 1996 Mart; 83(3):404-9. doi:10.1002/bjs.1800830336.
-
Gardner AW, Poehlman ET. Topallama ağrısının tedavisi için egzersiz rehabilitasyon programları. Bir meta-analiz. JAMA. 1995 27 Eylül; 274(12):975-80.
-
Weitz JI, Byrne J, Clagett GP ve diğerleri. Alt ekstremitelerin kronik arteriyel yetmezliğinin tanı ve tedavisi: eleştirel bir derleme. Dolaşım. 1996 1 Aralık; 94(11):3026-49. doi:10.1161/01.cir.94.11.3026. Erratum in: Dolaşım. 2000 Ağustos 29; 102(9):1074.
-
Norgren L, Hiatt WR, Dormandy JA, Nehler MR, Harris KA, Fowkes FG; TASC II Çalışma Grubu. Periferik Arter Hastalığının Yönetimi için Toplumlar Arası Fikir Birliği (TASC II). J Vasc Cerrahi. 2007 Ocak; 45 Ek S:S5-67. doi:10.1016/j.jvs.2006.12.037.
-
Crawford JD, Scali ST, Giles KA ve diğerleri. Torakofemoral baypasın güncel sonuçları. J Vasc Cerrahi. 2019 Nisan; 69(4):1150-1159.e1. doi:10.1016/j.jvs.2018.07.053.
Cite this article
Allan JM, Aucoin V, Pearce BJ. Torakofemoral baypas: retroperitoneal bir yaklaşım. J Med İçgörü. 2024; 2024(353). doi:10.24296/jomi/353.



