흉대퇴 우회술: 후복막 접근법
Main Text
대동맥장관절 폐쇄성 질환(AIOD)에 대한 외과적 개입은 여전히 AIOD 관리에서 중요한 도구입니다. AIOD는 동맥경화증에 이차적으로 발생하는 동맥경화증 및 장골동맥 폐쇄로 인해 발생합니다. 여기서는 가족성 고지혈증과 만성 담배 사용 병력이 있는 젊은 남성 환자가 흉측대퇴우회술(TFB) 시술을 후복막 접근법으로 받은 사례를 소개합니다. 그는 걷을 때 양측 다리 통증, 야간 하체 통증, 그리고 하체 맥박 감소와 연관된 전형적인 증상을 나타냈습니다. TFB는 신상부 대동맥까지 확장되는 공격적이고 부드러운 플라크 부담으로 혈관내 수리를 불가능하게 하고 표준 대동맥하 대퇴부 우회술(AFB) 위험이 증가하기 때문에 선호되었습니다. 이 영상과 증례 보고서는 TFB 시술에 대한 후복막 접근법과 AIOD 수술의 미묘한 적응증에 대한 상세한 설명을 제공합니다. 1,2
대장관절 폐색성 질환(AIOD)은 말초동맥질환(PAD)의 복합적인 증상으로, 대동맥경화증(종종 석회화와 지질이 풍부한 플라크의 혼합)에 이어 2차적으로 대동맥구부 내강이 파괴되는 상태입니다. 증상성 PAD는 원발성 죽상경화성 플라크가 내강을 좁히고 혈류를 제한하거나, 이 플라크의 색전적 합병증으로 인한 2차 폐색에 의해 발생할 수 있습니다. 1,2 AIOD는 엉덩이/허벅지 파행에서 진행되는 증상으로 자주 나타나며, 하체 휴식 통증, 그리고 가장 심한 형태의 허혈성 궤양으로 진행됩니다. AIOD의 전형적인 진단은 르리슈가 제시했으며, 그의 이름을 딴 증후군은 엉덩이/허벅지 파행, 대퇴맥박 부재, 발기부전으로 구성되어 있습니다. 1,2 원위 색전술이나 인위부 폐색이 동반될 경우, AIOD는 만성 사지 위협성 허혈(CLTI)을 초래할 수 있으며, 이는 예후가 좋지 않습니다. 3
동맥경화증, 그리고 따라서 AIOD의 가장 중요한 위험 요인은 담배 사용과 당뇨병입니다. 1 생활습관 유발 또는 조기 가족성 고지혈증에 의한 고지혈증도 AIOD 발병에 기여합니다. 기타 위험 요인으로는 나이 증가, 가족력, 남성 성별, 인종 등이 있습니다. 4,5
일반 인구에서 AIOD의 유병률은 3.56%에서 14% 이상까지 다양합니다. 4.6 연구에 따르면 70세에서 80세 사이에서 유병률이 14%에서 23%로 더 높았습니다. 8,9 인구가 계속 고령화되고 당뇨병과 심혈관 질환 발생률이 증가함에 따라 AIOD 부담이 더 커질 가능성이 있습니다. 따라서 조기 개입을 위해 독특하게 위험한 환자를 식별하는 것이 중요합니다.
검사는 발목-상완 지수(ABI)로 시작해야 합니다. 10-12 임상적 의심은 높게 의심되며, 비정상적인 ABI 및 대퇴맥박 검사 부재/비정상이어야 합니다. 증상이 있는 환자의 경우, 질병의 성격을 파악하고 적절한 위험 층화를 위해 컴퓨터 단층 동맥조영술(CTA)을 통해 정밀 검사를 진행해야 합니다. 하지만 여전히 증상이 있는 환자들도 있으며, 초기에는 걷기 프로그램이나 실로스타졸 같은 보존적 방법으로 관리할 수 있습니다. 이 환자들은 CTA를 받을 필요가 없는데, 이는 원치 않는 방사선 및 조영제 노출이 되기 때문입니다. 13, 14
중재 전략과 관계없이 모든 환자는 스타틴 및 항혈소판 투여 평가, 운동 습관, 금연 등 만성 질환에 대한 최적의 의학적 관리가 필요합니다. 11,15,16 개입이 필요한 경우, 혈관내 치료가 1차 치료로 간주되며, 동반 동맥류나 더 광범위한 질환 부담이 있는 환자에게는 수술적 우회술이 예약된다.
환자는 52세 남성으로, 조기 발병 가족성 고지혈증과 과거 담배 사용(50갑 연속)의 병력이 있으며, 급성 심근경색으로 인해 관상동맥 우회술(CABG)을 처음 받으러 내원했습니다. CABG 임상 평가 중 그는 대동맥 폐색이 발견되었습니다. 성공적인 CABG와 심장 재활을 마친 후, 그는 혈관 클리닉에서 평가를 받았습니다. 환자는 CABG 후 금연에 성공했다고 보고했으나, 50야드 거리에서 양쪽 허벅지/엉덩이/종아리에 경련이 있는 단거리 파행술을 여전히 지지하고 있습니다. 더불어 그는 고지혈증의 상당한 개인적 병력이 있었고, 50세 미만의 1도 친척 중 심혈관 지표 사건이 있는 가족력이 있었습니다. 허혈성 상처는 없어 보였으나 대퇴동맥/슬와동맥 및 족부 맥박이 없었습니다.
CTA는 석회화된 플라크와 연성 죽상동맥경화성 플라크의 조합으로 인해 양측 신동맥 수준에서 완전한 대동맥 폐색을 입증하였습니다. 특히 이 경우 죽상종이 상장간막동맥(SMA) 수준까지 근위까지 확장되어 있었으며, 이는 그림 1에서 볼 수 있듯이 상신장 클램프를 복잡하게 만들고 표준 대동맥대퇴동맥 우회술(AFB)의 적절한 유입을 방해했을 것입니다. 수플라세리아크 대동맥은 동맥 질환이 없었다(그림 2). 폐색은 양측 대퇴동맥까지 확장되어 상복부와 회선곡부 장골동맥 측측동맥에서 혈류가 재구성되었다. 양측 대퇴 동맥(CFA)에는 약 60%의 협착이 있는 죽상종성 플라크가 있었으며, CFA 분기점 아래에는 유출수가 온전했다.
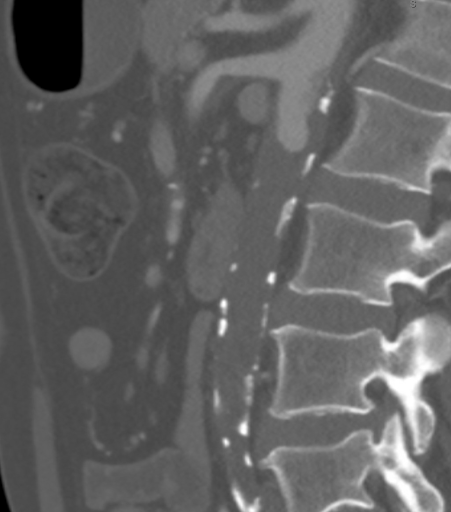
그림 1. CTA 결과, 동맥종이 상장간막동맥(SMA) 수준까지 근위로 확장되어 신장 위쪽 클램프를 복잡하게 만들고 표준 AFB에 적합한 유입을 방해했을 것입니다.
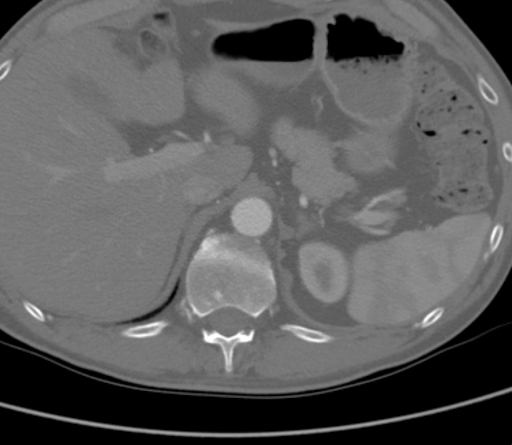
그림 2. CTA 결과 수플라세리아크 대동맥에 동맥 질환이 없음을 보여준다.
모든 간행 환자와 마찬가지로, 첫 번째 치료 옵션은 보존적 치료와 최적의 의학적 치료와 금연입니다. 그러나 유입 시술의 지속 능력과 적절히 선정된 환자의 낮은 이환율 및 사망률이 결합되어 보존적 조치에도 불구하고 증상이 남아 있는 환자들에게는 중재가 적합하다. 말초 동맥질환 관리를 위한 학회 간 합의(TASC II)17 는 다양한 치료 옵션과 환자 해부학적 및 동반 질환에 따른 적절한 선택의 근거를 설명하는 훌륭한 안내서입니다. 일반적으로 이처럼 플러시 대동맥 폐색과 외장골 폐색이 있어 CFA 내막 절제술이 필요한 환자에게는 개복 수술이 선호되는 치료법입니다. 심한 AOID에서 가장 흔한 재건술로, 10년 개폐 개폐 기간이 최대 90%에 달하는 것으로 보고됩니다. 17 그러나 근위 클램프 부위의 질병 부담이나 이전 AFB 실패와 같은 해부학적 제약이 표준 접근법을 제한할 수 있으며, 이 경우 하행 흉부 대동맥을 유입으로 이용해 양측 CFA를 우회하는 것이 유효한 접근법이다. 5년 시점에 개폐율은 흉부 원위 하행 대동맥 후복막 접근법 또는 흉부 후복막 접근법 중 80% 이상입니다. 18 대동맥 수술 불가의 중증 동반 질환이 있는 환자에서는, 겨드랑이-대퇴골 우회술과 동반 CFA 내막절제술이 또 다른 유효한 선택지가 될 수 있으나, 5년 후 예상 통투율은 ~50%에 불과하다.
이 환자는 금연과 성공적인 관상동맥 혈류순환 수술 후 젊고 건강한 상태입니다. 그는 증상이 남아 있었고, 나이에도 불구하고 취업, 일상 생활, 운동 능력을 높이기 위해 더 나은 도보 거리를 원했습니다.
하행 흉부 대동맥에 대체 대동맥 유입 부위를 사용하기로 한 결정은 일반적인 클램프 부위 겸상 부위 내 연성 상상종 때문에 대부분 부차적으로 이루어졌으며, 이는 표준 근위 대동맥 문합을 저해했을 것입니다. 또한, 좌측 흉강절개술 대신 후복막 접근법을 사용하기로 결정하는데, 이는 수술 중 내장 및 신장 혈관의 이중 평가를 통해 적절한 유입을 보장하고 필요 시 내장 우회술을 동시에 수행할 수 있기 때문입니다. 또한 그의 젊음을 고려하면, 필요하다면 흉강 유입 부위를 미래 혈관 재생을 위해 그대로 둘 수도 있습니다.
흉대퇴 우회술(TFB)의 단계는 대부분의 혈관외과 의사에게 익숙할 것이고, 표준 AFB와 유사한 시퀀싱을 모방하지만, 유입 부위가 대체로 달려 있습니다. 환자는 수정된 오른쪽 외측 탈출 부위에 위치하며, 엉덩이를 최대한 평평하게 하여 대퇴동맥 접근성이 충분히 확보되어 내막 절제술을 시행할 수 있도록 합니다. 수술은 사타구니를 비스듬한 절개를 통해 노출시키는 것으로 시작하여 후복막(RP)이 열리는 전체 시간을 제한하여 감각에 들지 않는 손실을 줄여야 합니다. 동반 대퇴동맥 내막 절제술이 예상되면, 충분한 내막 절제술을 위해 피라크가 없는 부위까지 심층 대퇴동맥(SFA)과 대퇴망원(PA)을 조절하는 것이 매우 중요합니다. AFB에서 주요 실패 부위는 대퇴골 문합부이므로 이 단계에 세심한 주의가 필요합니다.
적절한 동맥 박리 후에는 대퇴부 부위로 이동할 때 팔다리가 압박되지 않도록 서혜부 인대를 약간 갈라야 합니다. 또한 터널링 전에 표면 외장골동맥(EIA)을 따라 흐르는 표면 외곡설 장골정맥과 결찰을 직접 관찰할 수 있게 합니다. 사타구니는 촉촉한 거즈로 채워야 하고, 대동맥 노출 부위에 주의를 기울여야 합니다.
대부분의 환자에서 8번 또는 9번 늑간에서 곡선형 절개를 하는데, 이는 횡격막 분할을 용이하게 하여 적절한 근위 조절을 보장하기 위해 필요합니다. 이는 나중에 횡격막 탈장이나 흉막삼출로 이어질 수 있다는 점을 이해하고 필요하지 않으면 피해야 합니다. 일부 환자에서는 흉강을 정식으로 삽입할 필요가 없지만, 필요하다면 주저하지 말고 삽입하세요. 절개는 복부를 비스듬히 가로질러 복근 외측 경계까지 이어지고, 배꼽 아래쪽으로 몇 센티미터 아래로 확장됩니다. 이로 인해 복부 근육을 분열시키면서도 직근을 희생하지 않습니다. 복횡근을 분할한 후, 복막을 내측에서 무딘 방향으로 후퇴시켜 RP 평면을 만듭니다. 우리는 먼저 왼쪽 하부 사분면의 평면을 개발하고, 요관이 손상되지 않았는지 확인하기 위해 요관을 확인하는 것이 가장 쉽습니다. 이로 인해 장골혈관에 빠르게 접근할 수 있고, 평면을 위쪽으로 발달시켜 신장과 비장을 위쪽과 내측으로 들어 올릴 수 있습니다. 이 시점에서 출혈을 막고 왼쪽 신동맥을 확인하기 위해 요추-신장 정맥 결찰술을 시행해야 합니다.
내측 내장 회전이 완료되면 시각화를 돕기 위해 옴니 견인기를 삽입하고, 왼쪽 폭격막을 소작으로 분할하여 수플라세리아크 대동맥을 노출시킵니다. 이 부위에서 대동맥의 원형 조절은 제대 테이프를 사용하여 완전한 교차 클램프를 가능하게 하여 대동맥 합병증이 발생했을 때 가능합니다. 그 후 터널은 사타구니 쪽으로 무딘 형태로 만들 수 있습니다. 왼쪽 터널은 요관과 대장이 내측화되어 있어 꽤 쉬울 것입니다. 오른쪽 사타구니 터널은 대동맥 분기점을 확인하기 위해 부드럽게 박리한 후, 손톱으로 장골혈관을 만져보며 손가락 해리를 이용해 요관을 위쪽으로 쓸어야 합니다. 양쪽에 붉은 고무 카테터가 삽입되어 터널을 고정하고 헤파린이 투여됩니다.
근위 클램프 삽입 전에는 대동맥에 동맥종이 없는지 확인하기 위해 수술 중 무균 듀플렉스를 사용하는 것을 선호합니다. 후방 플라크가 있는 경우, 표준 근위 및 원위 전압 클램프가 바람직할 수 있으며, 횡격막 분할로 인해 대동맥에 더 우수한 박리가 가능합니다. 이 경우 수플라세리아크 대동맥은 듀플렉스에서 정상이었기 때문에 측면 물어뜯는 사틴스키 클램프를 사용해 조절을 했습니다.
클램프가 고정되고 폐쇄성 여부를 확인한 후, 대동맥 펀치로 대동맥 절개술을 연장하여 조직의 타원을 제거하고, 이식편을 경사면으로 하여 끝과 옆으로 꿰매습니다. 이식편의 본체는 팔다리가 양쪽 대퇴동맥에 닿을 수 있을 만큼 충분히 길게 남겨두어야 합니다.
근위 문합 후에는 이식편을 헤파린화된 식염수로 세척하고, 부드러운 클램프를 사용하며, 팔다리는 거의 중복 없이 터널 삽입해야 합니다. 수술은 오른쪽 사타구니로 이동하여 SFA, PA, EIA를 그 순서대로 클램프한 뒤, 필요 시 종동맥 절제술과 이 경우처럼 내막 절제술을 시행합니다. 이식 사지를 경사면으로 만들고 양옆으로 문합합니다. 좌측 대퇴골 문합술도 유사한 방식으로 시행되며, 각 수리 후 완주 이중부합을 시행한 뒤, 색전이 없고 혈역학적 결과가 양호한지 확인하기 위해 발의 시각 및 맥박 검사를 합니다.
이 시점에서 헤파린은 프로타민으로 역전시키고, 소생과 혈전을 돕기 위해 새로운 응고패널을 보내줍니다. 사타구니는 마지막까지 열어두고 닫아야 하며, 필요 시 마른 거즈와 지혈제로 채워야 합니다. 그 후 RP는 지혈 여부를 꼼꼼히 검사하고, 세척을 위해 사용하는 따뜻한 식염수를 사용합니다. 이 경우처럼 횡격막이 열린 경우, 흉관을 삽입한 후 0-0 단섬유 봉합사로 횡격막을 닫습니다. 갈비뼈는 #2 꼬인 봉합사로 다시 맞춰지고, 복부 내용물을 정상 위치로 되돌립니다. RP 절개부는 #1 흡수성 단섬유 봉합사로 닫히고, 사타구니는 여러 겹으로 닫힙니다.
모든 TFB에 RP 노출을 통해 횡격막 분할이 꼭 필요한 것은 아니지만, 비장이 움직이는 동안 시각화를 돕고 근위 대동맥 조절을 가능하게 합니다. 이는 특히 만성 흡연으로 인한 '배럴 체체' 신체 습관을 가진 남성 환자에게 유용하며, 이 사례에서 볼 수 있습니다. 다이어프램은 자주색 로드 스테이플러로 분할하여 절개 가장자리의 출혈을 줄이고 케이스 끝에서 닫히기 쉽게 할 수 있습니다. 우리는 봉합 시 잠금(locking suture) 기법을 선호하는데, 이는 갈비뼈를 재조정하는 동안 봉합선이 느슨해지는 것을 방지하기 때문입니다.
셀리악 상부 클램프 부위의 시각화는 매우 좋을 것이고, 옆으로 물는 클램프는 꿰매기가 번거로울 수 있습니다. 그럼에도 불구하고, 내장 허혈 감소를 위한 부분 클램프의 생리학적 효과가 외과의사의 불편함보다 크다. 대동맥 펀치를 사용해 적절한 타원형 조직을 제거함으로써 근위 문합을 촉진할 수 있습니다. 그럼에도 불구하고, 이 경우처럼 근위 봉합선은 수리 봉합이 필요할 수 있습니다. 클램프를 제거하기 전에 이 작업을 하는 것이 이상적이며, 이를 통해 여러 번 다시 클램프를 할 필요가 없습니다. 우리는 클램프를 제거하기 전에 구형 주사기로 헤파린화된 식염수를 주입하여 봉합선의 명백한 결함을 확인하여 문합을 검사하는 방식을 선호합니다. 클램프를 제거한 후에는 남은 봉합사를 플레젯 지지 봉합사와 정밀한 매듭 묶음으로 하는 것이 가장 좋습니다.
수술 중 이중 평가의 장점은 아무리 강조해도 지나치지 않습니다. 모든 경우에 근위 문합 완료 후에 시행하여 적절한 내장 관류 클램프 착용 시 합병증이 없도록 합니다. 맥박 검사나 연속파 도플러만으로는 속일 수 있습니다. 적절한 수리를 통해 RP 절개에서 주의를 돌리고 대퇴골 문합술에 온전히 집중할 수 있습니다.
우리 환자에서 본 TFB에 대해 좌측 흉측복막 대동맥 노출을 사용하는 전략은 전통적인 흉강 절개술 기법에 비해 몇 가지 장점을 제공합니다. 이 노출의 주요 장점은 폐 관련 합병증을 피할 수 있다는 점입니다. 18 부차적인 이점은 셀리악병, 상장간막, 좌측 신장동맥에 직접 접근할 수 있다는 점으로, 필요 시 혈류를 재정화할 수 있습니다. 18 또한, 터널에 직접 접근할 수 있어 더 까다로운 분야에서의 터널 건설이 용이해집니다. 전통적인 두 개의 공동 접근법에 비해 잠재적인 단점은 비장 손상 발생 가능성 증가와 절개 탈장 발생률 증가입니다.
우리 환자는 병원에서 별다른 사건 없이 회복했으며, 현재 수술 후 1년이 넘은 지금도 정상적인 ABI와 무제한 기능 상태를 유지하고 있습니다.
결론적으로, TFB는 환자의 해부학적 구조와 대동맥 질환 부담 정도가 불리할 때 겨드랑이-양퇴골 우회술에 대한 안전하고 효과적인 치료법 대안입니다. 최선의 임상 판단은 수술의사의 경험과 환자의 개별적인 임상 증상에 따라 위임되어야 합니다. 우리 환자와 이전에 보고된 시리즈에서 확인된 것처럼, TFB는 일부 환자 집단에서 여전히 중요한 역할을 하고 있습니다.
- 옴니-리트랙터.
공개할 것은 없습니다.
이 영상에서 언급된 환자는 촬영에 동의했으며, 정보와 이미지가 온라인에 게시될 것임을 인지하고 있습니다.
애니메이션은 2025년 5월 30일 출판 후 추가되었습니다. 기사 내용에는 변경이 없었습니다.
References
-
Frederick M, Newman J, Kohlwes J. Leriche 증후군. J Gen 인턴 의학 2010년 10월; 25(10):1102-4. 도:10.1007/S11606-010-1412-Z.
-
Rodríguez SP, Sandoval F. 대동맥 폐색 질환, 침묵의 증후군. BMJ 사례 대표 2019년 7월 15일; 12(7):e230770입니다. 도:10.1136/BCR-2019-230770.
-
Narula N, Dannenberg AJ, Olin JW 등 중증 사지 허혈 환자의 말초 동맥 질환 병리학. J Am Coll 카디올. 2018년 10월 30일; 72(18):2152-2163. 도:10.1016/j.jacc.2018.08.002.
-
앨리슨 MA, 쿠시먼 M, 솔로몬 C 등 발목-상완 지수의 변화에 대한 인종 및 위험 요인 : 죽상 동맥 경화증의 다민족 연구. J Vasc 외과 2009년 11월; 50(5):1049-56. doi:10.1016/j.jvs.2009.05.061입니다.
-
Criqui MH, Vargas V, Denenberg JO 등 인종 및 말초 동맥 질환 : 샌디에이고 인구 연구. 순환. 2005년 10월 25일; 112(17):2703-7. 도:10.1161/CIRCULATIONAHA.105.546507.
-
버거 JS, Hochman J, Lobach I, Adelman MA, 라일스 TS, 록맨 CB. 수정 가능한 위험 요인 부담 및 다양한 혈관 영역에서의 말초 동맥 질환의 유병률. J Vasc 외과 2013년 9월; 58(3):673-81.e1입니다. 도:10.1016/j.jvs.2013.01.053.
-
Diehm C, Schuster A, Allenberg JR 등 6880명의 1차 진료 환자에서 말초 동맥 질환 및 동반 질환의 높은 유병률: 횡단면 연구. 죽상동맥경화증. 2004년 1월; 172(1):95-105. 도:10.1016/S0021-9150(03)00204-1.
-
올린 JW, Sealove 학사. 말초 동맥 질환 : 질병에 대한 현재의 통찰력과 진단 및 관리. Mayo Clin Proc. 2010년 7월; 85(7):678-92. 도:10.4065/mcp.2010.0133.
-
Selvin E, Erlinger TP. 미국에서 말초 동맥 질환의 유병률 및 위험 요인 : 1999-2000 년 국민 건강 영양 조사 결과. 순환. 2004년 8월 10일; 110(6):738-43. 도:10.1161/01.CIR.0000137913.26087.F0.
-
Guirguis-Blake JM, 에반스 CV, Redmond N, Lin JS. 발목-상완 지수를 사용한 말초 동맥 질환 선별 검사: 미국 예방 서비스 태스크 포스를 위한 업데이트된 증거 보고서 및 체계적 검토. 자마. 2018년 7월 10일; 320(2):184-196. 도:10.1001/jama.2018.4250.
-
혈관 수술 학회 (Society for Vascular Surgery) 하지 지침 작성 그룹; Conte MS, Pomposelli FB, Clair DG 등; 혈관 외과 학회(Society for Vascular Surgery). 하지의 죽상동맥경화성 폐색성 질환에 대한 혈관외과학회(Society for Vascular Surgery) 진료지침: 무증상 질환 및 파행성 관리. J Vasc 외과 2015년 3월; 61 (3 지원): 2S-41S. 도:10.1016/j.jvs.2014.12.009. 정오표: J Vasc Surg. 2015년 5월; 61(5):1382.
-
Gerhard-Herman MD, Gornik HL, Barrett C, et al. 2016 하지 말초 동맥 질환 환자 관리에 대한 AHA/ACC 지침: 요약: 임상 진료 지침에 대한 미국 심장학회/미국 심장 협회 태스크포스 보고서. 순환. 2017년 3월 21일; 135(12):E686-E725입니다. 도:10.1161/CIR.0000000000000470. 정오표 에서: 순환. 2017년 3월 21일; 135(12):E790입니다. 도:10.1161/CIR.0000000000000501.
-
아메드 S, 라만 SP, Fishman EK. 대동맥 폐색 질환의 CT 혈관 조영술 및 3D 이미징: Leriche 증후군의 부수적 경로. 복부 Radiol (NY). 2017년 9월; 42(9):2346-2357. 도:10.1007/s00261-017-1137-0.
-
Koelemay MJ, 덴 Hartog D, Prins MH, Kromhout JG, Legemate DA, 제이콥스 MJ. 이중 초음파를 이용한 하지의 동맥 질환 진단. BR J 외과 1996년 3월; 83(3):404-9. doi:10.1002/bjs.1800830336입니다.
-
가드너 AW, Poehlman ET. 파행 통증 치료를 위한 운동 재활 프로그램. 메타 분석. 자마. 1995년 9월 27일; 274(12):975-80.
-
Weitz JI, Byrne J, Clagett GP 등 하지의 만성 동맥 기능 부전의 진단 및 치료 : 비판적 검토. 순환. 1996년 12월 1일; 94(11):3026-49. doi:10.1161/01.cir.94.11.3026입니다. 정오표 에서: 순환. 2000년 8월 29일; 102(9):1074.
-
노르그렌 L, Hiatt WR, Dormandy JA, Nehler MR, Harris KA, Fowkes FG; TASC II 실무 그룹. 말초 동맥 질환 관리를 위한 사회 간 합의(TASC II). J Vasc 외과 2007년 1월; 45 지원 S:S5-67. doi:10.1016/j.jvs.2006.12.037입니다.
-
크로포드 JD, 스칼리 ST, 자일스 KA 등 흉곽 우회술의 현대적 결과. J Vasc 외과 2019년 4월; 69(4):1150-1159.e1입니다. 도:10.1016/j.jvs.2018.07.053.
Cite this article
앨런 JM, Aucoin V, Pearce BJ. 흉대퇴골 우회술: 후복막 접근법. J 메드 인사이트. 2024; 2024(353). 도:10.24296/jomi/353.



