局所進行直腸がんに対するロボットによる下腹部前方切除術(迂回ループ回腸造瘻術)
Main Text
Table of Contents
このビデオは、新補助薬FOLFOXベースの化学放射線治療後の局所進行直腸がんに対するロボットによる低位前方切除を実演しています。肛門括約筋の侵食なしに1cmの遠位縁を達成できる直腸腫瘍には、低位前方切除が推奨されます。この手術の重要な要素の一つが、ロボット技術で強調される完全な直腸中膜解離です。今回の患者は肛門縁の6cm上に2.6cmの腫瘍があり、FOLFOXを8サイクル行い、その後固定放射線治療を受けました。ロボットによる低位前方切除術が行われ、最終的な病理検査で完全な病理的反応が示されました。
大腸がんはアメリカ合衆国におけるがん関連死亡の第3位の原因です。しかし、FOLFOXベースの全ネオアジュバント療法の追加により、直腸がんにおける全生存率の向上が示されています。治療後に完全な臨床反応を示す患者もいますが、継続的な監視が推奨されます。残存病変または再発のあるすべての患者には、低前方切除術(LAR)または腹閉陰切除術(APR)を含む手術が推奨されます。括約筋複合体上方の低位置腫瘍に対するロボットアプローチによるLARは、腫瘍切除時に中直腸の比類なき可視化を提供します。本ビデオでは、局所進行直腸がん患者に対して、ネオアジュバントFOLFOX化学放射線治療を受けた患者に対して、ロボットによる低位前方切除術を実演します。
患者は健康な50歳の女性で、2020年11月初旬に大腸内視鏡検査を受けて受診しました。肛門縁から約6〜12cmの位置で、不一致修復遺伝子を保有し、腔内円径の30%を占める中等分化直腸腺癌が確認されました。肛門側の端から約6〜7cmの位置で、直腸指針検査で腫瘤を触診しました。患者はこの病変から顕著に無症状でした。
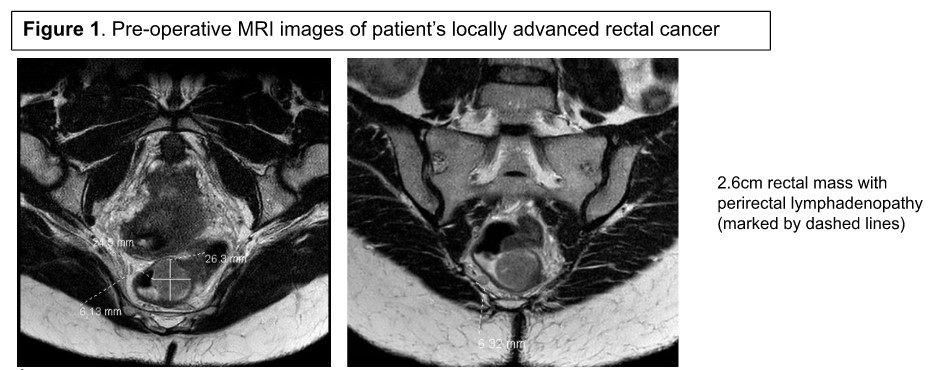
胸部、腹部、骨盤の軸方向画像を含むステージアップ検査では、遠隔または腹膜転移は陰性でした。さらにMRI検査が行われ、半円形の2.6cm直腸腫瘤と境界線の肥大した直腸中膜リンパ節が認められ、cT3、cN1、cM0(ステージIIIB)疾患に一致しました(図1)。彼女の発がん胚抗原(CEA)レベルは7.9 ng/mLでした。
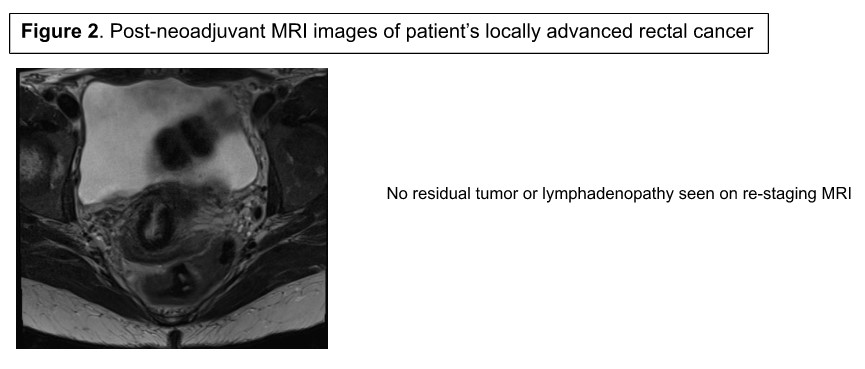
患者はネオアジュバント療法に紹介され、2020年7月にFOLFOXベースの化学放射線治療8サイクルが完了しました。再ステージMRIでは残留腫瘍や直腸周囲腺腫は認められませんでした(図2)。しかし、柔軟なS状結腸鏡検査では腫瘍レベルで残存病変を示唆する腺腫性組織が認められました。観察と手術のリスクと利益について多職種的に議論され、患者はロボットLARでの実施に同意しました。LARアプローチと同様に、適切な切除のためには1cmのマージンと少なくとも12個のリンパ節の完全な直腸中膜切除が必要です。
患者は手術室に運ばれ、仰向けに寝かせられ、腕を拉致された。腕と胴体はビーンバッグと安全ストラップの組み合わせで固定され、テーブルの位置変更による移動を防ぎました。ポートの配置は準備前に計画されており、図3に詳細が示されています。
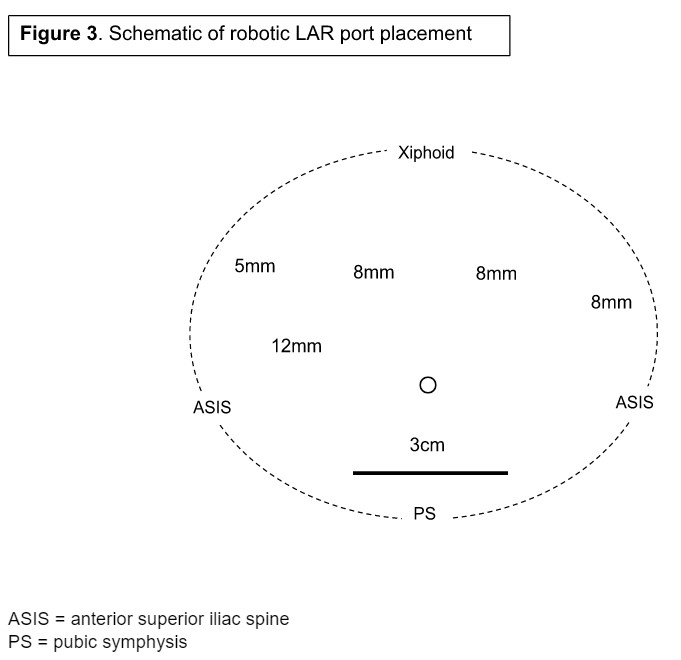
恥骨結合の約2指幅のところに3cmのファネンシュティール切開から始めました。この切開部は、最初のカメラポートと標本採取場所の両方となりました。アレクシスの傷保護装置が挿入され、12mmトロカーがポートから挿入されました。気腹を確立し、腹部を潜匿転移性疾患の有無を調べました。さらに、右下腹部ポート、前腸骨脊椎内側の1ハンド幅、腹部の左上腹部および左上腹部の等距離に8mmポートを追加で設置しました。最後に5mmのAirSeal作業ポートが腰椎領域に挿入され、右側下腹部と左上腹部ポートの間に三角位置を形成しました。迂回性造瘻を計画する場合は、右下部の象限のポート部位がよく使われます。その後、ダヴィンチロボットがドッキングされ、動作中の機器がトロカーに挿入されました。右下のポート部分は12mmに拡大され、カメラポートとして使われています。
次に患者は腹部内内容物の動員を容易にするため、右側を下にして軽度のトレンデレンブルグ体位に位置させました。網膜は頭側から横結腸まで掃き、小腸は右上腹部に収まっていました。解剖は側から内側へと始まり、S状結腸を骨盤のつばと側壁から解放しました。トルトの白い線は切開され、下行結腸とその腸間膜を近位に持ち上げて脾の屈曲の高さまで引き上げました。
動員後、次に下腸間膜動脈の脚を特定し、血管と後腹膜の間に平面を形成しました。これは以前の側側から内側への解離に拡張されました。偶発的な損傷を避けるため、この区間で尿管は明確に視覚化されました。
次に、頭を移動させて内側から外側への解離を完成させ、まずトレイツ靭帯のすぐ外側に腹膜を切開しました。下腸間膜静脈は特定され、包囲され、エネルギー装置で採取されました。この内側郭清は横中結腸の下、そして脾屈曲方向に外側に広がりました。上に重なる網膜アタッチメントと胃結腸靭帯は切開され、脾の屈曲を完全に解放し、大腸吻合のための十分な結腸長を確保しました。その後、内側の解離に注意が戻り、IMA根に向かって後方に伸ばされました。
近位部分の解離が完了すると、近位直腸を骨盤の縁と側壁から離し、下腹神経叢を慎重に保存しながら切り離しました。これにより、直腸中膜全体を後腹膜から持ち上げる正しい平面に入ることができました。直腸解離を終えた際、ダグラスの袋の周囲に腹膜反射を円周に切開し、さらに腹外直腸を後方で動員しました。残存腫瘍の下にあることを確認するために柔軟なシグモイドスコピー検査が行われました。
次に、グリーンロードのエンドGIAステープラーを2回発射し、剥離された遠位直腸を切断しました。大腸解離は、左の疝痛離脱部のすぐ遠位にあるIMAを結紮して完了しました。ICG血管造影で十分な灌流が確認された後、大腸間膜は近位切断のレベルまで分割されました。標本はその後、プファネンシュティール切開で外部に摘出されました。
提案された近位切断部位は結腸周脂肪を除去し、鋭く分割されました。自動の財布紐装置が使用され、プロリーン縫合糸をコロトミーに巻き付けました。28個のフランスEEAコロビディエンアンビルを腔内に挿入し、プロリーンを結び、結腸を腹膜腔に戻しました。
その後、気胸を再確立し、Covidienホチキスを肛門から挿入しました。スパイクは直腸ステープルラインの中央の後方に展開され、スパイクの周りにはプロリーンのバッグ紐が巻かれていました。金床はホチキスの先端に取り付けられ、発射されました。吻合部の上接には全厚の走行Vロック縫合糸が使用されました。フレキシブルシグモイドスコープを挿入して吻合部を検査し、漏れ検査を行いました。
腫瘍が肛門の縁から7cm以内に位置し、新補助療法で治療されていたため、一時的な迂回ループ回腸造突が準備されました。回腸弁の約20cm近位にある回腸の断片が特定され、掴まれた。右下腹部ポート部位の皮膚を切除し、軟組織を筋膜まで剥離しました。筋膜は十字形に切開され、筋繊維は分裂しました。選ばれた回腸のセグメントは難なく開口部を通して通されました。ストーマはターンブル・ブルック方式で成熟させられ、中断された三分割ビクリル縫合線が施されていました。
患者は手術に耐え、術後の回復は特に問題なく終わった。術後3日目に退院しました。最終病理検査では、残存腫瘍がなく、陽性リンパ節が0/24個で、完全な病理学的応答を示しました。彼女はフォローアップで見られ、現在も好調です。彼女のストーミーは手術から約12週間後に逆になります。
いくつかの前向きおよび後ろ向きレビューでは、低位前方切除における吻合漏の関連要因が検討されています。1 肛門の縁から<7 cmの低直腸腫瘍およびネオアジュバント化学放射線の場合、吻合漏れ率は高くなります。1、2 したがって、このような場合はループ回腸造瘻による一時的な迂回が推奨されます。
ロボットアプローチの利点に関しては、最近の研究で腹腔鏡手術に比べて完全な直腸中膜解離の率が高く、ほぼ完全または不完全の解離が少ないことが示されました。3 しかしながら、外科医の異なるアプローチの経験によって低位前方切除術が採用されるべきであることを忘れてはなりません。
特別な器具やインプラントは使いません。
特に開示することはない。
この動画で言及されている患者は撮影に同意しており、情報や画像がオンラインで公開されることを認識しています。
全くありません。
References
- Sciuto A、Merola G、De Palma GD、Sodo M、Pirozzi F、Bracale UM、Bracale U。腹腔鏡下大腸直腸手術後の吻合漏の予測因子。 ワールド・ジャーナル・ガストロエンテロール。2018;24(21):2247-60. DOI:10.3748/WJG.V24.i21.2247.
- パク・JS、チェ・GS、キム ・SHら。腹腔鏡下直腸癌切除後の吻合漏のリスク因子の多施設解析:韓国腹腔鏡下大腸直腸外科研究グループ。 アン・サージ。2013;257(4):665-71. doi:10.1097/SLA.0b013e31827b8ed9.
- バイク・SH、クォン・ヒ、キム・JS、ハー・H、ソン・SK、チョ・CH、キム・H。直腸がんのロボットと腹腔鏡による低位前方切除術:前向き比較研究の短期アウトカム。 アン外科腫瘍外科。2009;16(6):1480-7. DOI:10.1245/S10434-009-0435-3。
Cite this article
Harrison J, Francone T. 局所進行直腸がんに対するロボット下腹部切除術(迂回ループ回腸造瘻術)。 J Med Insight。 2022;2022(343). doi:10.24296/jomi/343。


