बृहदान्त्र कैंसर के लिए खुला बाएं कोलेक्टोमी: कोलोस्टोमी गठन के साथ बाएं बृहदान्त्र और अवग्रह लकीर
Main Text
Table of Contents
एक खुला कोलेक्टोमी बृहदान्त्र के सभी या हिस्से का लकीर है, आमतौर पर पेट में एक मिडलाइन चीरा के माध्यम से। इस प्रक्रिया को अक्सर आंत्र रुकावट, डायवर्टीकुलिटिस, सूजन आंत्र रोग और पेट के कैंसर जैसे कोलोनिक रोगों के उपचार के लिए संकेत दिया जाता है। इस मामले में रोगी एक C6 चतुर्भुज पुरुष था जो प्लीहा के लचीलेपन के पास कोलन कैंसर के साथ प्रस्तुत किया गया था। वह कोलोनिक डिस्मोटिलिटी और गंभीर कब्ज से भी पीड़ित था। उन्हें ऊपरी मिडलाइन लैपरोटॉमी के माध्यम से एक खुले बाएं कोलेक्टोमी के साथ इलाज किया गया था। प्रक्रिया के बारे में, एक बार पेट में प्रवेश करने के बाद, पेरिटोनियल गुहा का पता लगाया गया था, और ट्यूमर की पहचान की गई थी। बृहदान्त्र जुटाया गया था, अनुप्रस्थ बृहदान्त्र के साथ शुरू हुआ, जिसे पार्श्व-से-औसत दर्जे का फैशन में सही बृहदान्त्र के जुटाए जाने के बाद यकृत फ्लेक्सर को नीचे ले जाने के लिए बाद बढ़ाया गया था। इसके बाद, स्प्लेनिक फ्लेक्सर को अवरोही बृहदान्त्र के बाद जुटाया गया, फिर से पार्श्व-से-औसत दर्जे का फैशन में। एक बार जुटाए जाने के बाद, ट्रांससेक्शन के मार्जिन की पहचान की गई, और हस्तक्षेप करने वाले मेसोकोलोन को कट और टाई फैशन में लिगेट किया गया। बृहदान्त्र तो बाहर का अनुप्रस्थ शामिल करने के लिए और आईएलए स्टेपलर का उपयोग कर transected था, अवरोही, और समीपस्थ सिग्मॉइड बृहदान्त्र. अंत में, अनुप्रस्थ बृहदान्त्र के समीपस्थ कट अंत को बाएं तरफा अंत कोलोस्टॉमी के माध्यम से लाया गया था। इस वीडियो में, प्रक्रिया के प्रमुख चरणों का प्रदर्शन किया जाता है, और हम अपने इंट्राऑपरेटिव निर्णय लेने के बारे में विश्लेषण प्रदान करते हैं।
कोलन कैंसर एक घातक प्रक्रिया है जिसमें बृहदान्त्र के उपकला अस्तर शामिल हैं। यह दुनिया का तीसरा सबसे आम कैंसर है, जो लगभग 9% नए कैंसर निदान के लिए जिम्मेदार है। 1 कोलन कैंसर की घटना भौगोलिक रूप से परिवर्तनशील है, यह सुझाव देते हुए कि आनुवंशिक और जीवन शैली दोनों कारक रोग के विकास में योगदान करते हैं। पश्चिमी अफ्रीका में प्रति वर्ष प्रति 100,000 व्यक्तियों पर 3-4 मामलों की दर के साथ सबसे कम घटनाएं हैं, जबकि उत्तरी अमेरिका में प्रति 100,000 व्यक्तियों पर 26 की वार्षिक घटना है। 2 इसके अलावा, कोलन कैंसर सालाना 700,000 से अधिक मामलों के साथ कैंसर से संबंधित मौत का चौथा सबसे आम कारण है। 3 कुल मिलाकर, यह स्थिति विकसित और विकासशील दोनों देशों के लिए एक प्रमुख वैश्विक स्वास्थ्य समस्या का प्रतिनिधित्व करती है।
कोलन कैंसर के जोखिम कारकों में उम्र, पर्यावरणीय कारक और आनुवंशिक प्रवृत्ति शामिल हैं। निदान की औसत आयु पुरुषों के लिए 67 वर्ष और महिलाओं के लिए 71 वर्ष है। जबकि नियमित स्क्रीनिंग कॉलोनोस्कोपी के आगमन ने 50 वर्ष से अधिक उम्र के रोगियों में कोलन कैंसर की घटनाओं को कम करने में मदद की है, पिछले कई दशकों में मुख्य रूप से 40-49 आयु वर्ग के युवा रोगियों में कोलन कैंसर की घटनाओं में दोगुनी हो गई है। 5 युवा आबादी में घटनाओं में वृद्धि मोटापे, गतिहीन जीवन शैली, पश्चिमी आहार, चयापचय सिंड्रोम, साथ ही शराब और तंबाकू के उपयोग की बढ़ती दरों से जुड़ी हुई है। इन अवलोकनों को अन्य औद्योगिक देशों में समान रूप से देखा गया है। अंत में, पारिवारिक अध्ययनों से संकेत मिलता है कि 30% तक कोलन कैंसर बीमारी के विरासत में मिले रूप से संबंधित हैं, और लगभग 5% मामले अत्यधिक मर्मज्ञ कोलोरेक्टल कैंसर सिंड्रोम से जुड़े होते हैं जिनमें पारिवारिक एडिनोमेटस पॉलीपोसिस (एफएपी), लिंच सिंड्रोम और हैमार्टोमेटस स्थितियां शामिल हैं। 6
सर्जिकल लकीर कोलन कैंसर के लिए एकमात्र उपचारात्मक चिकित्सा बनी हुई है। एक बार निदान स्थापित हो जाने के बाद, आमतौर पर स्क्रीनिंग कॉलोनस्कोपी के माध्यम से, रोगियों को कैंसर पर अमेरिकी संयुक्त समिति (एजेसीसी) टीएनएम प्रणाली का उपयोग करके पूरी तरह से मंचन किया जाता है। स्थानीयकृत या क्षेत्रीय बीमारी वाले रोगियों के लिए, कम से कम 12 लिम्फ नोड्स की उपज के साथ कोलेक्टोमी देखभाल का मानक है। एडजुवेंट कीमोथेरेपी को उच्च जोखिम वाली विशेषताओं या सकारात्मक नोड स्थिति वाले रोगियों के लिए माना जाता है। अंत में, मेटास्टैटिक बीमारी के साथ पेश होने वाले रोगियों के लिए, इनमें से अधिकांश मामलों को लाइलाज माना जाता है और रोगियों को उपशामक कीमोथेरेपी के साथ इलाज किया जाता है। बेहतर सर्जिकल तकनीकों और कीमोथेरेपी के नियमों के साथ कोलन कैंसर के लिए उत्तरजीविता में काफी सुधार हुआ है। प्रारंभिक चरण की बीमारी के लिए औसत 5 साल की जीवित रहने की दर 90% से अधिक है; लिम्फ नोड्स की भागीदारी इसे लगभग 70% तक कम कर देती है, और मेटास्टैटिक बीमारी अभी भी 5 साल से अधिक जीवित रहने वाले 15% से कम रोगियों के साथ एक निराशाजनक रोग का निदान से जुड़ी है। 7
इस वीडियो में, हम एक 65 वर्षीय रोगी पर एक खुले बाएं कोलेक्टोमी करते हैं, जो ट्यूमर के लिए एक बड़े आंत्र रुकावट माध्यमिक के साथ प्रस्तुत किया गया था। इस प्रक्रिया में, बृहदान्त्र द्विपक्षीय रूप से जुटाया जाता है, जिसमें यकृत और प्लीहा दोनों फ्लेक्सर्स को हटाना शामिल है। डिस्टल अनुप्रस्थ, अवरोही, और समीपस्थ सिग्मॉइड बृहदान्त्र को उच्छेदित किया जाता है और एक अंत कोलोस्टॉमी बनाया जाता है। इसलिए, यह प्रक्रिया बृहदान्त्र के रोगग्रस्त हिस्से को पर्याप्त रूप से काटती है, प्रभावी रूप से इस स्थिति का इलाज करती है।
रोगी एक दर्दनाक C6 कॉर्ड की चोट के बाद क्वाड्रिप्लेजिया के साथ एक 65 वर्षीय पुरुष है जो नई शुरुआत मतली, उल्टी और अस्पष्टता के साथ एक बाहरी अस्पताल में प्रस्तुत किया गया था। उनके वर्कअप में अनुप्रस्थ बृहदान्त्र में एक बाधा द्रव्यमान के सबूत के साथ एक पेट सीटी स्कैन शामिल था। वह चिकित्सकीय रूप से स्थिर था और आगे की देखभाल के लिए मैसाचुसेट्स जनरल अस्पताल में स्थानांतरित कर दिया गया था। उनका चिकित्सा इतिहास पुरानी कब्ज के लिए उल्लेखनीय है, आवर्तक डिकुबिटस अल्सर को कई ऑपरेशनों के साथ इलाज किया जाता है, जिसमें एक गर्डलस्टोन प्रक्रिया शामिल है, और आवर्तक पाइलोनफ्राइटिस गुर्दे की पथरी की स्थिति के बाद लिथोट्रिप्सी और बाएं तरफा पर्क्यूटेनियस नेफ्रोस्टोमी ट्यूब प्लेसमेंट के लिए माध्यमिक है। उनके पास अमेरिकन सोसाइटी ऑफ एनेस्थिसियोलॉजिस्ट स्कोर (एएसए) 3 है और उनका बॉडी मास इंडेक्स (बीएमआई) 25 है। यह देखते हुए कि वह बाधित था, रोगी को निश्चित उपचार के लिए सीधे ऑपरेटिंग रूम में ले जाया गया।
रोगी की एक साधारण शारीरिक परीक्षा थी। कार्यालय में, वह एक व्हीलचेयर में प्रस्तुत किया और सामान्य महत्वपूर्ण के साथ कोई स्पष्ट संकट में नहीं था। उसकी आदत सामान्य थी। उनकी पेट की परीक्षा पूर्व सर्जिकल निशान, हर्निया का कोई सबूत नहीं और पैल्पेशन के लिए कोई कोमलता के लिए महत्वपूर्ण थी। उसका पेट फैला हुआ था लेकिन नरम था।
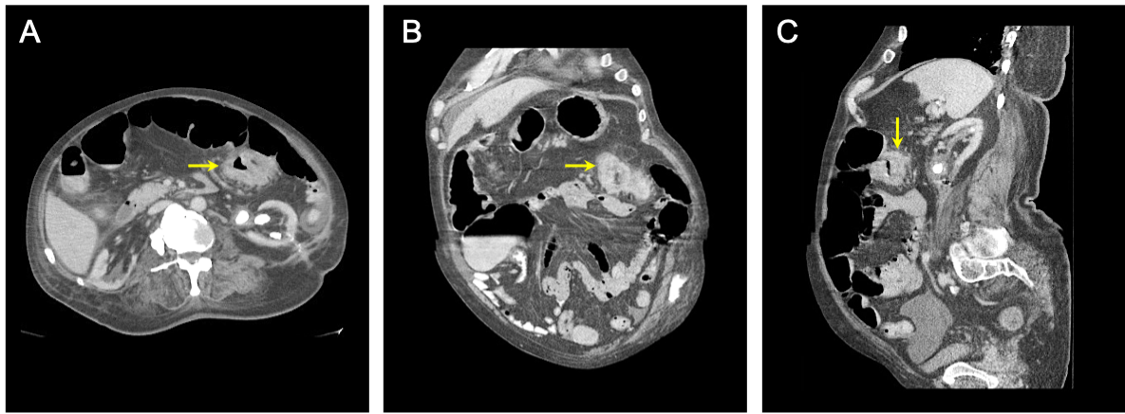
चित्र 1: पेट और श्रोणि सीटी स्कैन। अंतःशिरा और मौखिक विपरीत के साथ पेट और श्रोणि का सीटी स्कैन एक अवरोधक अनुप्रस्थ बृहदान्त्र द्रव्यमान का प्रमाण दिखा रहा है। रोगग्रस्त ऊतक (ए) अक्षीय, (बी) कोरोनल, और (सी) धनु विचारों में दिखाया गया है। पीले तीर बृहदान्त्र के रोगग्रस्त खंड की ओर इशारा करते हैं।
कोलन कैंसर के विकास में कई रोगजनक तंत्रों को फंसाया गया है। अधिकांश रोगियों के लिए, कॉलोनिक एपिथेलिया में आनुवंशिक और एपिजेनेटिक परिवर्तनों का एक चरणबद्ध अनुक्रम सौम्य पॉलीप नियोप्लाज्म के विकास की ओर जाता है जो वर्षों की अवधि में आक्रामक कार्सिनोमा में प्रगति कर सकता है, जैसा कि शुरू में वोगेलस्टीन एट अल द्वारा वर्णित किया गया था।8 आनुवंशिक परिवर्तन तीन मुख्य तंत्रों में होने के लिए दिखाया गया है, जिसमें गुणसूत्र अस्थिरता, माइक्रोसेटेलाइट अस्थिरता और सीपीजी द्वीप मिथाइलेशन शामिल हैं। 9 इसके अलावा, रोगियों का एक सबसेट महत्वपूर्ण पुरानी सूजन के लिए कोलन कैंसर माध्यमिक विकसित कर सकता है जो पॉलीप गठन के बिना डिस्प्लास्टिक परिवर्तनों को लागू कर सकता है, आमतौर पर अल्सरेटिव कोलाइटिस या क्रोहन कोलाइटिस वाले व्यक्तियों में। इसी तरह, लिंच सिंड्रोम वाले व्यक्ति, एक रोगाणु की स्थिति जिसके परिणामस्वरूप माइक्रोसेटेलाइट अस्थिरता होती है, पॉलीप गठन के बिना कोलन कैंसर विकसित करेगा। एक बार एक आक्रामक कैंसर विकसित हो जाने के बाद, घातक कोशिकाएं आसपास के ऊतकों पर आक्रमण करती हैं और बाधित करती हैं और लसीका, पेरिन्यूरल और हेमटोजेनस आक्रमण के माध्यम से दूर की साइटों में फैल सकती हैं।
स्थानीयकृत, क्षेत्रीय मेटास्टैटिक, या ऑलिगोमेटास्टैटिक कोलन कैंसर के कुछ उदाहरणों वाले रोगियों के लिए, सर्जिकल लकीर एकमात्र संभावित उपचारात्मक चिकित्सा बनी हुई है। बहरहाल, रोगी को अपने सर्जन के साथ ऑपरेशन के जोखिमों और लाभों पर चर्चा करनी चाहिए। एडजुवेंट कीमोथेरेपी को अक्सर आक्रामक विशेषताओं या बीमारी के साथ बीमारी के लिए संकेत दिया जाता है जो लिम्फ नोड्स या दूर के अंग साइटों में फैल गया है। हालांकि, अकेले कीमोथेरेपी इस स्थिति को ठीक नहीं कर सकती है।
सामान्य तौर पर, सर्जिकल लकीर का लक्ष्य घातक ऊतक का पूर्ण उन्मूलन है, इस प्रकार एक उपचारात्मक इरादा है।
ऐसे कुछ उदाहरण हो सकते हैं जिनमें कैंसर दूर की साइटों में फैल गया है, हालांकि प्राथमिक ट्यूमर के साथ एक जटिलता हुई है, जिसमें महत्वपूर्ण रक्तस्राव, वेध या रुकावट शामिल है। इन स्थितियों में, एक सर्जन रोग निकासी के लक्ष्य के बिना एक तीव्र जीवन रक्षक हस्तक्षेप के रूप में काम करने का निर्णय ले सकता है। इस वीडियो में, रोगी को एक जटिलता, एक बड़ी आंत्र रुकावट के साथ प्रस्तुत किया गया, लेकिन सौभाग्य से मेटास्टेटिक बीमारी का सबूत नहीं था।
जैसा कि हमने इस वीडियो में दिखाया है, इस ऑपरेशन के लिए मुख्य प्रक्रियात्मक चरण इस प्रकार हैं: (1) मिडलाइन लैपरोटॉमी करें और पेरिटोनियल गुहा का सर्वेक्षण करें, (2) गैस्ट्रोकोलिक लिगामेंट के टेक-डाउन के माध्यम से अनुप्रस्थ बृहदान्त्र को जुटाएं और कम थैली में प्रवेश करें, (3) यकृत फ्लेक्सर टेकडाउन और आरोही बृहदान्त्र के पार्श्व-से-औसत दर्जे का जुटाना, (4) प्लीहा फ्लेक्सर टेकडाउन और अवरोही और सिग्मॉइड बृहदान्त्र के पार्श्व-से-औसत दर्जे का जुटाना, (5) लकीर के मार्जिन की पहचान करें और हस्तक्षेप करने वाले मेसोकोलोन को लाइगेट करें, (6) आईएलए 100 स्टेपलर का उपयोग करके बृहदान्त्र को पार करें, और (7) एक ब्रुक्ड फैशन में एक अंत कोलोस्टॉमी बनाएं। एक खुले कोलेक्टोमी के लिए यह दृष्टिकोण पूरे बृहदान्त्र के व्यापक जुटाव में परिणाम देता है, जिससे पेट के बाईं ओर एक बड़ा लकीर और बाद में तनाव मुक्त अंत कोलोस्टॉमी की अनुमति मिलती है। मध्य शूल धमनी संरक्षित है, शेष, बाहर का अनुप्रस्थ बृहदान्त्र के लिए पर्याप्त रक्त की आपूर्ति सुनिश्चित करने.
कोलन कैंसर सर्जरी के लिए, नोडल उपज और मेसोकोलिक छांटना की सीमा खुली बहस का एक क्षेत्र बनी हुई है। ले वोयर एट अल ने पहले दिखाया था कि कोलन कैंसर के नमूनों में विश्लेषण किए गए लिम्फ नोड्स की संख्या अस्तित्व से जुड़ी थी। 10 नतीजतन, वर्तमान दिशानिर्देश अनुशंसा करते हैं कि न्यूनतम 12 लिम्फ नोड्स को पर्याप्त मंचन के लिए कैंसर के नमूने के साथ उच्छेदित किया जाए। एक उच्च नोडल उपज बेहतर उत्तरजीविता परिणामों से क्यों जुड़ी हुई है, इसका कारण पूरी तरह से समझा नहीं गया है। स्टेज माइग्रेशन, जिसमें कैंसर को उच्च नोडल पैदावार के साथ उखाड़ फेंका जाता है क्योंकि सकारात्मक नोड खोजने की संभावना बढ़ जाती है, माना जाता है कि यह कुछ हद तक योगदान देता है। 11 हालांकि, यह भी प्रस्तावित किया गया है कि एक अधिक व्यापक मेसोकोलिक छांटना क्षेत्रीय माइक्रोमेटास्टेटिक बीमारी का अधिक पर्याप्त उन्मूलन प्रदान करता है। 12 इस तर्क के समर्थन में, कई अध्ययनों से पता चला है कि व्यापक मेसोकोलिक छांटना कोलन कैंसर रोगियों के बीच बेहतर रोग मुक्त और समग्र जीवित रहने की दर से जुड़ा हुआ है। 13, 14 इस वीडियो में, मेसोकॉलन को एक बड़ा मेसोकोलिक नमूना प्रदान करने के लिए संवहनी टेकऑफ़ के करीब ले जाया गया था।
आगे बढ़ते हुए, कोलन कैंसर के लिए गैर-सर्जिकल उपचार में सुधार जारी रहेगा। स्क्रीनिंग कॉलोनोस्कोपी की बेहतर दरों के साथ, पहले का पता लगाने और एंडोस्कोपिक पॉलीपेक्टोमी को बहुत शुरुआती कैंसर के उपचार के लिए पर्याप्त दिखाया गया है, जिससे व्यक्तियों के सबसेट में ऑपरेशन की आवश्यकता कम हो जाती है। 15 प्रणालीगत उपचारों में भी महत्वपूर्ण विकास और सुधार हुआ है। संवहनी एंडोथेलियल ग्रोथ फैक्टर (वीईजीएफ), एपिडर्मल ग्रोथ फैक्टर रिसेप्टर (ईजीएफआर), और केआरएएस मार्ग के घटकों के खिलाफ नए डिजाइन किए गए लक्षित उपचारों ने वर्तमान कीमोथेरेपी रेजिमेंस में लाभ जोड़ा हो सकता है और नैदानिक जांच से गुजर रहे हैं। 16, 17 अंत में, इम्यूनोथेरेपी के हालिया विकास में माइक्रोसेटेलाइट अस्थिरता द्वारा परिभाषित कोलन कैंसर के सबसेट के लिए वादा हो सकता है। 18
- ऑपरेटिव समय: 90 मिनट
- अनुमानित रक्त हानि: 400 एमएल
- तरल पदार्थ: 4600 एमएल क्रिस्टलॉइड
- रहने की अवधि: पोस्टऑपरेटिव दिन 9 पर नर्सिंग सहायता का दौरा करने के साथ अस्पताल से घर तक छुट्टी दे दी गई
- रुग्णता: कोई जटिलता नहीं
- अंतिम विकृति: pT4aN2bM0, 17 सकारात्मक नोड्स में से 8; ऊतक विज्ञान: लिम्फोवास्कुलर आक्रमण के साथ खराब विभेदित, सर्जिकल मार्जिन सभी नकारात्मक
- 10-ब्लेड स्केलपेल
- इलेक्ट्रोकॉटरी
- DeBakey संदंश
- पेट की दीवार हाथ में प्रतिकर्षक
- श्निड्ट क्लैंप
- मेसेंटरी के बंधाव के लिए 3-0 और 2-0 रेशम संबंध
- Metzenbaum कैंची
- 100-mm ब्लू लोड ILA स्टेपलर
- 4-0 कोलोस्टॉमी परिपक्व होने के लिए विक्रिल
- 1-0 प्रावरणी बंद करने के लिए प्रोलीन सिवनी
- त्वचा स्टेपलर
खुलासा करने के लिए कुछ भी नहीं।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माए जाने के लिए अपनी सूचित सहमति दी है और वह जानता है कि सूचना और चित्र ऑनलाइन प्रकाशित किए जाएंगे।
हम इस ऑपरेशन में सहायता के लिए थेरेसा किम, एमडी को धन्यवाद देना चाहते हैं।
References
- Mattiuzzi C, Sanchis-Gomar F, Lippi G. कोलोरेक्टल कैंसर महामारी विज्ञान पर संक्षिप्त अद्यतन। एन अनुवाद मेड। 2019;7:609. डीओआइ:10.21037/एटीएम.2019.07.91.
- कुइपर्स ईजे, ग्रैडी डब्ल्यूएम, लिबरमैन डी, एट अल। नेट रेव डिस प्राइमर। 2015;1:15065. डीओआइ:10.1038/एनआरडीपी.2015.65.
- मृत्यु दर जीबीडी, मृत्यु के कारण सी. वैश्विक, क्षेत्रीय और राष्ट्रीय आयु-लिंग विशिष्ट सर्व-कारण और मृत्यु के 240 कारणों के लिए कारण-विशिष्ट मृत्यु दर, 1990-2013: ग्लोबल बर्डन ऑफ डिजीज स्टडी 2013 के लिए एक व्यवस्थित विश्लेषण। नश्तर। 2015;385:117-71. डीओआइ:10.1016/एस0140-6736(14)61682-2.
- सीगल आर, Desantis सी, Jemal A. कोलोरेक्टल कैंसर आँकड़े, 2014. सीए कैंसर जे क्लीन। 2014;64:104-17. डीओआइ:10.3322/सीएएसी.21220.
- "युवा वयस्कों में बृहदान्त्र और मलाशय के कैंसर की बढ़ती घटनाओं की महामारी विज्ञान और तंत्र"। गैस्ट्रोएंटरोलॉजी। 2020;158:341-53. डीओआइ:10.1053/जे.गैस्ट्रो.2019.07.055.
- जैस्पर्सन केडब्ल्यू, तुओही टीएम, नेक्लासन डीडब्ल्यू, बर्ट आरडब्ल्यू। वंशानुगत और पारिवारिक बृहदान्त्र कैंसर। गैस्ट्रोएंटरोलॉजी। 2010;138:2044-58. डीओआइ:10.1053/जे.गैस्ट्रो.2010.01.054.
- DeSantis CE, लिन CC, Mariotto AB, एट अल। कैंसर उपचार और उत्तरजीविता सांख्यिकी, 2014। सीए कैंसर जे क्लीन। 2014;64:252-71. डीओआइ:10.3322/सीएएसी.21235.
- वोगेलस्टीन बी, फियरन ईआर, हैमिल्टन एसआर, एट अल। कोलोरेक्टल-ट्यूमर के विकास के दौरान आनुवंशिक परिवर्तन। एन इंग्लैंड जे मेड। 1988;319:525-32. डीओआइ:10.1056/NEJM198809013190901.
- Erstad DJ, Tumusiime G, Cusack JC Jr. कोलोरेक्टल कैंसर में रोगनिरोधी और भविष्य कहनेवाला बायोमार्कर: नैदानिक सर्जन के लिए निहितार्थ। एन सर्जन Oncol. 2015;22:3433-50. डीओआइ:10.1245/एस10434-015-4706-एक्स.
- ले वोयर ते, सिगर्डसन ईआर, हनलॉन अल, एट अल। कोलन कैंसर उत्तरजीविता विश्लेषण किए गए लिम्फ नोड्स की बढ़ती संख्या के साथ जुड़ा हुआ है: इंटरग्रुप परीक्षण आईएनटी -008 9 का एक माध्यमिक सर्वेक्षण। जे क्लिन ओन्कोल। 2003;21:2912-9. डीओआइ:10.1200/जेसीओ.2003.05.062.
- किम YW, किम एनके, मिन बी एस, ली KY, Sohn SK, चो CH. "ट्यूमर-विशिष्ट मेसोरेक्टल छांटना से गुजरने वाले चरण II और III मलाशय के कैंसर वाले रोगियों में मंचन और अस्तित्व पर पुनर्प्राप्त लिम्फ नोड्स की संख्या का प्रभाव"। एन सर्जरी। 2009;249:965-72. डीओआइ:10.1097/SLA.0b013e3181a6cc25.
- रहबरी एनएन, बोर्क यू, मोट्सचॉल ई, एट अल। क्षेत्रीय लिम्फ नोड्स में ट्यूमर कोशिकाओं का आणविक पता लगाना नोड-नकारात्मक कोलोरेक्टल कैंसर में रोग पुनरावृत्ति और खराब अस्तित्व से जुड़ा हुआ है: एक व्यवस्थित समीक्षा और मेटा-विश्लेषण। जे क्लिन ओन्कोल। 2012;30:60-70. डीओआइ:10.1200/जेसीओ.2011.36.9504.
- Bertelsen CA, Neuenschwander AU, Jansen JE, et al. डेनिश कोलोरेक्टल कैंसर G. पारंपरिक बृहदान्त्र कैंसर सर्जरी के साथ तुलना में पूर्ण mesocolic छांटना के बाद रोग मुक्त अस्तित्व: एक पूर्वव्यापी, जनसंख्या आधारित अध्ययन. लैंसेट ओन्कोल। 2015;16:161-8. डीओआइ:10.1016/एस1470-2045(14)71168-4.
- Hohenberger W, वेबर K, Matzel K, Papadopoulos T, Merkel S. colonic कैंसर के लिए मानकीकृत सर्जरी: पूर्ण mesocolic छांटना और केंद्रीय बंधाव - तकनीकी नोट्स और परिणाम. कोलोरेक्टल डिस। 2009; 11:354-64; चर्चा 64-5। डीओआइ:10.1111/जे.1463-1318.2008.01735.x.
- गंगिरेड्डी वीजीआर, कोलमैन टी, कन्नेगंती पी, एट अल। प्रारंभिक बृहदान्त्र कैंसर में पॉलीपेक्टोमी बनाम सर्जरी: कोलन कैंसर का आकार और स्थान दीर्घकालिक अस्तित्व को प्रभावित करता है। इंट जे कोलोरेक्टल डिस। 2018;33:1349-57. डीओआइ:10.1007/एस10350-007-9175-2.
- हर्विट्ज़ एच, फेहरेनबैकर एल, नोवोटनी डब्ल्यू, एट अल। मेटास्टैटिक कोलोरेक्टल कैंसर के लिए Bevacizumab प्लस irinotecan, fluorouracil, और leucovorin। एन इंग्लैंड जे मेड। 2004;350:2335-42. डीओआइ:10.1056/एनईजेएमओए032691.
- Dienstmann R, Salazar R, Tabernero J. बृहदान्त्र कैंसर सहायक चिकित्सा निजीकरण: व्यक्तिगत रोगियों के लिए इष्टतम उपचार का चयन. जे क्लिन ओन्कोल। 2015;33:1787-96. डीओआइ:10.1200/जेसीओ.2014.60.0213.
- Dudley JC, Lin MT, Le DT, Eshleman JR. PD-1 नाकाबंदी के लिए बायोमार्कर के रूप में माइक्रोसेटेलाइट अस्थिरता। क्लीन कैंसर Res. 2016;22:813-20. डीओआइ:10.1158/1078-0432.सीसीआर-15-1678.
Cite this article
Erstad डीजे, बर्जर डीएल। बृहदान्त्र कैंसर के लिए खुला बाएं कोलेक्टोमी: कोलोस्टॉमी गठन के साथ बाएं बृहदान्त्र और सिग्मॉइड लकीर। जे मेड अंतर्दृष्टि। 2024; 2024(29). डीओआइ:10.24296/जोमी/29.

