चीरा हर्निया के लिए Rives-Stoppa Retromuscular मरम्मत
Massachusetts General Hospital
Main Text
Table of Contents
वेंट्रल हर्निया की मरम्मत की इष्टतम विधि पर कोई सहमति नहीं है, और तकनीकों की पसंद आमतौर पर रोगी कारकों और सर्जन विशेषज्ञता के संयोजन से तय होती है। घटक पृथक्करण तकनीक रेक्टस एब्डोमिनिस मांसपेशी की औसत दर्जे की उन्नति को एक मिडलाइन तनाव मुक्त फेशियल क्लोजर बनाने की अनुमति देती है। इस मामले में, हम रेट्रोरेक्टस मेष प्लेसमेंट के साथ एक पीछे के घटक पृथक्करण का वर्णन करते हैं, जिसे रिव्स-स्टॉप्पा रेट्रोमस्कुलर मरम्मत के रूप में भी जाना जाता है। कम रुग्णता और मृत्यु दर के साथ, यह तकनीक पुनरावृत्ति और सर्जिकल साइट संक्रमण की कम दरों के साथ एक टिकाऊ मरम्मत प्रदान करती है, जबकि गतिशील मांसपेशी समर्थन और शारीरिक तनाव प्रदान करती है, घटना को रोकती है, और मौजूदा पेट की दीवार में जाल को शामिल करने की अनुमति देती है।
पेट की दीवार हर्निया एक वर्ष में अनुमानित पांच मिलियन अमेरिकियों को प्रभावित करती है। हर्निया पेट की दीवार की संरचनात्मक अखंडता के नुकसान के परिणामस्वरूप बनता है। सर्वोत्तम उपलब्ध अनुमानों से पता चलता है कि संयुक्त राज्य अमेरिका में सभी हर्निया की मरम्मत का लगभग एक-तिहाई वेंट्रल हर्निया के लिए है, और मरम्मत किए गए सभी वेंट्रल हर्निया में से दो-तिहाई प्राथमिक वेंट्रल हर्निया हैं और एक-तिहाई आकस्मिक हर्निया हैं। 1 संयोजी ऊतक विकार, मोटापा, धूम्रपान, स्टेरॉयड का उपयोग, मधुमेह, और अन्य कारक रोगियों को प्राथमिक हर्निया गठन के लिए प्रेरित कर सकते हैं, जबकि आकस्मिक हर्निया का परिणाम, परिभाषा के अनुसार, प्रावरणी बंद होने के टूटने से। आकस्मिक हर्निया के गठन के जोखिम कारकों में रोगी कारक शामिल हैं, जैसा कि ऊपर, साथ ही सूचकांक ऑपरेशन के समय तकनीकी कारक, जैसे घाव संक्रमण, फेशियल क्लोजर की तकनीक, सर्जरी का प्रकार और चीरा का विकल्प। एक बार हर्निया बनने के बाद, हर्निया के स्थान पर दीवार तनाव में वृद्धि के कारण इसका प्राकृतिक इतिहास प्रगतिशील वृद्धि है। हर्निया की मरम्मत को रोगसूचक हर्निया के लिए दृढ़ता से माना जाना चाहिए और जेल में हर्निया के लिए एक आवश्यकता है जिसके परिणामस्वरूप आंत्र रुकावट या गला घोंटने वाली हर्निया होती है। हर साल पेट की दीवार हर्निया से संबंधित स्वास्थ्य देखभाल व्यय पर अनुमानित तीन बिलियन डॉलर खर्च किए जाते हैं। 2, 3 इस मामले में, हम एक रोगसूचक incisional हर्निया के लिए एक Rives-Stoppa retromuscular मरम्मत प्रदर्शन.
यह एक 76 वर्षीय महिला है जिसमें एंडोवास्कुलर मरम्मत, क्रोनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज के बाद पेट की महाधमनी धमनीविस्फार की स्थिति का इतिहास है, साथ ही कोलन कैंसर के लिए एक सही कोलेक्टोमी जिसके परिणामस्वरूप आकस्मिक हर्निया होता है जो एक वैकल्पिक हर्निया की मरम्मत के लिए प्रस्तुत होता है। रोगी 2017 के मई तक स्वास्थ्य की सामान्य स्थिति में था जब एक स्क्रीनिंग कॉलोनोस्कोपी ने एक सही कोलन कैंसर की पहचान की। जून 2017 में उन्हें लैप्रोस्कोपिक-असिस्टेड राइट कोलेक्टोमी हुई, इसके बाद T4N2 कॉलोनिक एडेनोकार्सिनोमा के इलाज के लिए कीमोथेरेपी और रेडिएशन हुआ। उसकी कोलेक्टोमी एक बड़े चीरा हर्निया से जटिल थी, और उसका कीमोथेरेपी उपचार एनोरेक्सिया और महत्वपूर्ण वजन घटाने से जटिल था। निगरानी के दौरान, उसे 5.2 सेमी इन्फ्रारेनल एब्डोमिनल एओर्टिक एन्यूरिज्म विकसित करने के लिए नोट किया गया था, जिसके लिए उसने सितंबर 2018 में एंडोवास्कुलर मरम्मत की थी। समय के साथ उसका हर्निया उत्तरोत्तर बढ़ता गया और तेजी से रोगसूचक था, जो दैनिक जीवन की उसकी गतिविधियों में हस्तक्षेप कर रहा था। रेट्रोरेक्टस जाल प्लेसमेंट के साथ मरम्मत की योजना वैकल्पिक रूप से बनाई गई थी। उसका प्रीऑपरेटिव बॉडी मास इंडेक्स (बीएमआई) 20.2 था, सीरम एल्ब्यूमिन 4.0 ग्राम / डीएल था, और उसकी अमेरिकन सोसाइटी ऑफ एनेस्थिसियोलॉजिस्ट (एएसए) की स्थिति 3 थी। प्रीऑपरेटिव अक्षीय इमेजिंग पर एक मल से भरा और विकृत बृहदान्त्र को देखते हुए, बृहदान्त्र को विघटित करने के लिए एक प्रीऑपरेटिव आंत्र प्रस्तुत करने के लिए दिया गया था। Cefazolin और enoxaparin को प्रीऑपरेटिव रूप से प्रशासित किया गया था।
परीक्षा में, उसे एक बड़े उदर हर्निया के साथ एक नरम पेट होने का उल्लेख किया गया था जो कि त्वचा में कोई बदलाव नहीं होने के साथ कम करने योग्य और गैर-निविदा था।
पेट की गणना टोमोग्राफी (सीटी) आंत्र समझौता या अपस्ट्रीम आंत्र फैलाव के सबूत के बिना छोटे और बड़े आंत्र युक्त एक midline, केंद्रीय पेट उदर हर्निया के प्रगतिशील इज़ाफ़ा का पता चला. इसने उसके पूर्व दाहिने कोलेक्टोमी और उसके इन्फ्रारेनल उदर महाधमनी धमनीविस्फार (चित्रा 1) की एंडोवास्कुलर मरम्मत का भी प्रदर्शन किया।
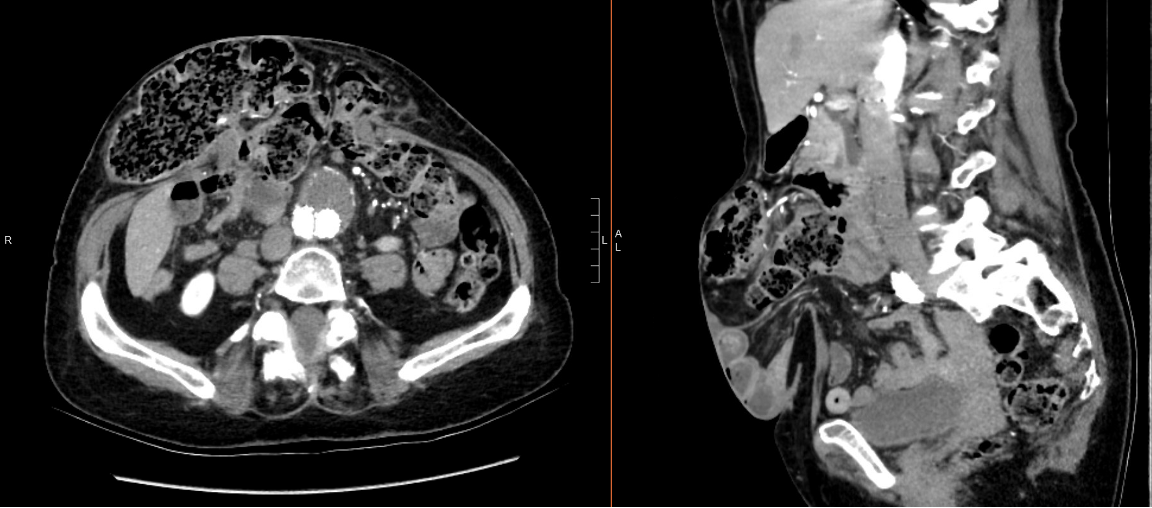
चित्र 1: रोगी का प्रीऑपरेटिव एब्डोमिनल सीटी स्कैन। सीटी स्कैन के अक्षीय विमान (बाएं) और धनु विमान (दाएं) रोगी के इन्फ्रारेनल पेट धमनीविस्फार के पूर्व दाएं कोलेक्टोमी और पिछले एंडोवास्कुलर मरम्मत दिखाते हैं।
वेंट्रल हर्निया को तब तक मरम्मत करने की आवश्यकता नहीं होती है जब तक कि रोगसूचक न हो कि आंत्र रुकावट और गला घोंटना दुर्लभ है। यहां तक कि रोगसूचक रोगियों में, सभी हर्निया की मरम्मत की आवश्यकता नहीं होती है क्योंकि गैर-ऑपरेटिव प्रबंधन एक सुरक्षित विकल्प है। मरम्मत की जटिलता, रोगी की सहरुग्णता और लक्षणों की गंभीरता किसी भी रोगी के लिए जोखिम-लाभ प्रोफ़ाइल में योगदान करती है। हर्निया विशेषज्ञों के एक अंतरराष्ट्रीय संघ ने धूम्रपान की स्थिति, मोटापा (बीएमआई 35 से अधिक), एएसए स्थिति 3 या उससे ऊपर, पिछले सर्जिकल साइट संक्रमण, सतही त्वचा में परिवर्तन, और एंटरोक्यूटेनियस फिस्टुला गठन को सबसे प्रासंगिक जोखिम कारकों के रूप में पहचाना जो वेंट्रल हर्निया की मरम्मत के बाद ऑपरेटिव परिणाम को प्रभावित करते हैं। 4 हर्निया विशेषज्ञ इस बात से सहमत हैं कि वैकल्पिक वेंट्रल हर्निया की मरम्मत की सिफारिश 50 या उससे अधिक के बीएमआई वाले रोगियों के लिए वजन घटाने के हस्तक्षेप के बिना, सक्रिय धूम्रपान करने वालों के लिए, या ग्लाइकोसिलेटेड हीमोग्लोबिन (एचबीए 1 सी) >8%) वाले लोगों के लिए नहीं की जाती है। 4–6
तीव्र क़ैद या गला घोंटने की सेटिंग में, तत्काल सर्जिकल मरम्मत पसंद का उपचार है और एकमात्र विकल्प हो सकता है, यहां तक कि उच्च जोखिम वाले रोगियों में भी जिन्हें वैकल्पिक मरम्मत की पेशकश नहीं की जा सकती है। तत्काल मरम्मत का उद्देश्य तीव्र दर्द और आंत्र रुकावट को दूर करना है, जब मौजूद हो, और आंत्र रोधगलन को रोकना या उसका इलाज करना है। मरम्मत के लिए इष्टतम तकनीक अन्य कारकों के बीच पोषण की स्थिति, तीव्र शरीर विज्ञान, और संदूषण की उपस्थिति सहित सटीक स्थिति के आधार पर भिन्न होती है। सामान्य तौर पर, रोगी की सहरुग्णता की डिग्री जितनी अधिक होगी, तत्काल परिस्थितियों में मरम्मत उतनी ही सरल होनी चाहिए। कभी-कभी गंभीर शारीरिक विक्षिप्तता या किसी भी संदूषण के बिना एक अच्छी तरह से पोषित रोगी तीव्रता से उपस्थित हो सकता है और अभी भी एक जटिल, निश्चित मरम्मत के लिए एक उम्मीदवार हो सकता है।
मिडलाइन वेंट्रल या आकस्मिक हर्निया की मरम्मत के लिए कई तकनीकें हैं। हर्निया की मरम्मत जाल के साथ या बिना, और एक खुले, लैप्रोस्कोपिक या रोबोट फैशन में की जा सकती है। मेष को एक अंडरले (पेरिटोनियम के नीचे), सबले (रेक्टस मांसपेशियों और पीछे के रेक्टस म्यान के बीच), ऑनले (प्रावरणी के ऊपर), या जड़ना (प्रावरणी किनारों के बीच) के रूप में रखा जा सकता है।
दिशानिर्देशों के अनुसार, जाल की मरम्मत को दोषों के लिए >1 सेमी माना जाना चाहिए और दोषों के लिए सिफारिश की जाती है >2 सेमी.5 मेष मरम्मत पेट की दीवार से तनाव को दूर करती है। कई यादृच्छिक परीक्षण जाल के साथ पुनरावृत्ति की कम दर प्रदर्शित करते हैं। 7–9 हालांकि, मेष जटिलताओं की उच्च दर से जुड़ा हुआ है, जिसमें संक्रमण, कटाव और फिस्टुला शामिल हैं, बिना जाल के मरम्मत की तुलना में। 7, 10, 11 डेनमार्क में एक रजिस्ट्री-आधारित कोहोर्ट अध्ययन ने प्रदर्शित किया कि जाल की मरम्मत पुनरावृत्ति (खुली जाल 12.3%, लैप्रोस्कोपिक जाल 10.6%, गैर-जाल 17.1%) के लिए कम पुनरावृत्ति से जुड़ी थी। 12 पांच साल के फॉलो-अप में, जाल से संबंधित जटिलताओं की संचयी घटना उन रोगियों के लिए 5.6% थी जो खुले जाल की मरम्मत से गुजरते थे। 12
हर्निया जाल को आम तौर पर दो व्यापक वर्गों में वर्गीकृत किया जा सकता है: सिंथेटिक और जीवविज्ञान। ऊतक अंतर्वृद्धि और सिंथेटिक जाल का पालन आकर्षक है; हालांकि, इसमें सीरोसल सतहों पर आसंजन पैदा करने का नुकसान है। कुछ सिंथेटिक जाल उत्पादों में ऊतक क्षरण के लिए कम चिंता के साथ इंट्रापेरिटोनियल प्लेसमेंट की अनुमति देने के लिए विसरा के संपर्क में जाल के किनारे पर एंटी-चिपकने वाले शामिल होते हैं। जैविक जाल एक दूषित क्षेत्र में उपयोग के लिए एक विकल्प प्रदान करता है और घाव के संक्रमण की गंभीरता को कम कर सकता है और सिंथेटिक जाल की तुलना में संक्रमण होने पर जाल प्रत्यारोपण की आवश्यकता को कम कर सकता है। इन सैद्धांतिक लाभों के बावजूद, हठधर्मिता कि एक संक्रमित क्षेत्र में सिंथेटिक जाल के लिए जैविक बेहतर है, उच्च लागत के साथ-साथ पुनरावृत्ति की उच्च दर और जैविक जाल से जुड़ी जटिलताओं के कारण तेजी से जांच की गई है। हाल के अध्ययन जैविक जाल के कथित लाभों को चुनौती देते हुए दूषित सेटिंग्स में सिंथेटिक या बायोसिंथेटिक जाल की उपयुक्तता के लिए बढ़ते समर्थन की पेशकश करते हैं। 13–15
हर्निया की मरम्मत के लिए खुली और लेप्रोस्कोपिक तकनीकों की सिर से सिर की तुलना कई यादृच्छिक परीक्षणों का विषय रही है। 2014 की एक व्यवस्थित समीक्षा ने घाव के संक्रमण और जल निकासी की कम दरों का प्रदर्शन किया लेकिन खुली मरम्मत की तुलना में लैप्रोस्कोपिक के लिए आंत्र की चोट की उच्च दर। 16 एक कोक्रेन समीक्षा और बाद में मेटा-विश्लेषण एक ही निष्कर्ष पर पहुंचे। 17, 18 जिन परिस्थितियों में लैप्रोस्कोपिक मरम्मत फायदेमंद हो सकती है, उनमें बड़े हर्निया दोष, कई दोषों का संदेह और मोटापा शामिल हो सकता है। रोबोटिक सर्जिकल प्लेटफार्मों के प्रसार के साथ, रोबोट-सहायता प्राप्त हर्निया की मरम्मत अधिक आम हो गई है। जबकि उनके पास लैप्रोस्कोपिक मरम्मत के समान संकेत हैं, रोबोट-सहायता प्राप्त हर्निया की मरम्मत परिणामों में सुधार नहीं करती है, लेकिन ऑपरेटिव समय को लम्बा खींचती है और लागत में वृद्धि करती है। 19, 20
बड़े या जटिल पेट की दीवार दोष एक विशेष रूप से चुनौतीपूर्ण शल्य चिकित्सा समस्या पेश करते हैं। यूरोपीय हर्निया सोसाइटी ने हर्निया को >10 सेमी के दोष के साथ वर्गीकृत किया। 21 बड़े या जटिल हर्निया दोषों को संबोधित करने के लिए तकनीक का विकल्प अक्सर सर्जन विशेषज्ञता और रोगी परिस्थिति द्वारा तय किया जाता है। रेट्रोरेक्टस मेष प्लेसमेंट के साथ पीछे के घटक पृथक्करण कम पुनरावृत्ति दर, घाव की जटिलताओं की कम दर जैसे सेरोमा या संक्रमण, और पेट की दीवार में सस्ती, अनकोटेड जाल के उत्कृष्ट समावेश के फायदे प्रदान करता है।
जाल प्लेसमेंट के साथ एक पीछे के घटक पृथक्करण के चरण इस प्रकार हैं:
1) चीरा और पेट गुहा तक पहुंच।
2) हर्निया थैली विच्छेदन और छांटना।
3) पीछे रेक्टस म्यान विच्छेदन और बंद।
4) मेष प्लेसमेंट।
5) नाली प्लेसमेंट।
6) पूर्वकाल रेक्टस म्यान बंद।
7) त्वचा बंद करना।
एक बार पेट की गुहा तक पहुंच प्राप्त हो जाने के बाद, आसंजनों की डिग्री के आधार पर आसंजन की आवश्यकता हो सकती है। एक बार जब विसरा पेट की दीवार से मुक्त हो जाता है, तो हर्निया थैली को पेट की दीवार और प्रावरणी से विच्छेदित किया जाना चाहिए। यदि आपको लगता है कि आपको बंद करने में सहायता के लिए हर्निया थैली की आवश्यकता हो सकती है, तो अभी तक यह सब उत्पाद न करें। हम हर्निया थैली को छीलने के लिए कुंद विच्छेदन का उपयोग करते हैं, सही विमान में तेजी से विच्छेदन की सुविधा प्रदान करते हैं और इस प्रकार ऊपरी त्वचा और चमड़े के नीचे की वसा की अधिकतम मोटाई को संरक्षित करते हैं। हर्निया थैली को आमतौर पर प्रावरणी किनारे के साथ उत्तेजित किया जाता है, हालांकि पीछे के म्यान बंद होने के लिए अतिरिक्त ऊतक के रूप में उपयोग किए जाने के लिए नियोजित रेट्रोरेक्टस मरम्मत में संरक्षित किया जा सकता है। पीछे के रेक्टस म्यान को तब उकसाया जाता है, और पीछे के प्रावरणी को रेक्टस एब्डोमिनिस से अलग किया जाता है। यह वह स्थान बनाता है जिसमें रेट्रोरेक्टस जाल रखा जाता है। इस विच्छेदन को बाद में लाइनिया सेमिलुनारिस तक ले जाया जाता है, जो रेक्टस एब्डोमिनिस मांसपेशी की पार्श्व सीमा है। लाइनिया सेमिलुनारिस की कल्पना करना महत्वपूर्ण है, क्योंकि इस संरचना की मान्यता और पार्श्व छिद्रित न्यूरोवास्कुलर बंडलों पेट की दीवार के पुनर्निर्माण में कुछ संभावित विनाशकारी जटिलताओं से बचने के लिए महत्वपूर्ण है। लाइनिया सेमिलुनारिस के लिए सिर्फ औसत दर्जे का होना महत्वपूर्ण है, रेटज़ियस के अंतरिक्ष में कूपर के नीचे उतरना महत्वपूर्ण है, और xiphoid के तहत उठना बेहतर रूप से पर्याप्त विच्छेदन का गठन करता है। जैसे ही यह विच्छेदन होता है, छिद्रित जहाजों का सामना करना पड़ता है। औसत दर्जे का, इस स्थान को विकसित करने के लिए इनका त्याग किया जाना चाहिए, लेकिन पार्श्व वेधकर्ताओं को संरक्षित किया जाना चाहिए। धनुषाकार रेखा के नीचे अवर विच्छेदन रेटज़ियस के स्थान में प्रवेश करता है और कूपर के स्नायुबंधन तक सभी तरह से विस्तार कर सकता है। सबक्सिफॉइड स्पेस में बेहतर विच्छेदन चुनौतीपूर्ण हो सकता है, क्योंकि पीछे के म्यान को पूर्वकाल प्रावरणी में प्रवेश किए बिना लिनिया अल्बा के पीछे के पहलू से अलग करने की आवश्यकता होती है। एक बार दोनों पक्षों विच्छेदन के बेहतर और अवर भागों में जुड़े रहे हैं, पीछे रेक्टस म्यान बंद कर दिया है. म्यान को दौड़ते हुए फैशन में बंद कर दिया जाता है, जिसमें तनाव फैलाने के लिए छोटे काटने को एक साथ रखा जाता है। बंद की यह परत ताकत के लिए नहीं है, लेकिन जाल और इंट्रा-पेट के विसरा के बीच सुरक्षा की एक परत प्रदान करने के लिए कार्य करती है। अन्य कारणों के बीच हर्निया की कई साइटों, पूर्व मरम्मत और ओस्टोमी के कारण पीछे का म्यान कमजोर और पतला हो सकता है। इस मामले में, हम पतली पीछे म्यान को अनुमानित करने के लिए आठ टांके के बाधित आंकड़े के साथ क्रमिक द्विभाजन का उपयोग करते हैं। पीछे का म्यान बंद होना तनाव मुक्त होना चाहिए। यदि पीछे के म्यान को मिडलाइन में बंद नहीं किया जा सकता है, या बहुत अधिक तनाव है, तो एक ट्रांसवर्सस एब्डोमिनिस रिलीज (टीएआर) किया जा सकता है, अंतर को हर्निया थैली के साथ पाटा जा सकता है (जिसे मामले की शुरुआत में संरक्षित करने की आवश्यकता है यदि यह संभव है), या वैकल्पिक रूप से एक लेपित जाल का उपयोग किया जा सकता है। इस मामले में, टीएआर नहीं करने का निर्णय विवादास्पद हो सकता है, लेकिन हमें नहीं लगा कि इसे वारंट करने के लिए तनाव था। एक बार पीछे के प्रावरणी बंद हो जाने के बाद, ध्यान जाल प्लेसमेंट की ओर मुड़ जाता है। इस मामले में, हमने एक 30x30-सेमी पॉलीप्रोपाइलीन जाल का उपयोग किया जो आकार में कट गया था, रेट्रोरेक्टस स्पेस को सेमीलुनर लाइन से सेमिलुनर लाइन तक और कॉस्टल मार्जिन से पबिस तक भरना। गैर-बाधा लेपित जाल में जाल के दोनों किनारों पर तेजी से निगमन की अनुमति देने का लाभ है। जाल पूर्वकाल प्रावरणी के माध्यम से transfascial टांके के साथ जगह में सुरक्षित है. ट्रांसफेशियल टांके को इस तरह से रखने के लिए देखभाल की जानी चाहिए कि वे समान रूप से जाल और चीरा में तनाव वितरित करें। जाल को बेहतर और अवर पहलुओं पर सुरक्षित किया जाता है और फिर क्रमिक रूप से दोनों तरफ, बारी-बारी से तनाव सुनिश्चित करने के लिए। इस तकनीक में भिन्नता आम है - कुछ सर्जन ट्रांसफेशियल टांके लगाए बिना पूर्वकाल या पीछे के प्रावरणी के लिए जाल का उपयोग करते हैं, और कुछ इसे रखने के लिए जाल के घर्षण पर भरोसा करते हुए कोई टांके का उपयोग नहीं करते हैं। नालियों, इस मामले में दो 19-राउंड ब्लेक नालियों, फिर जाल के स्तर से ऊपर रेक्ट्रोरेक्टस स्पेस में रखा जाता है। पूर्वकाल प्रावरणी को तब जाल और नालियों के शीर्ष पर चलने वाले फैशन में बंद कर दिया जाता है। यह एक ताकत की परत है, और प्रावरणी को अत्यधिक तनाव के बिना एक साथ आना चाहिए। निरर्थक त्वचा को तब उत्तेजित किया जाता है, यदि आवश्यक हो तो चमड़े के नीचे की जगह को सूखा जाता है, और त्वचा को बंद कर दिया जाता है।
घटक पृथक्करण पहली बार 1990 में वर्णित किया गया था। 22 मध्यम या बड़े आकार के हर्निया के लिए उपयोग किया जाता है, इस शब्द में विभिन्न प्रकार की तकनीकें शामिल हैं जिनमें मस्कुलोफेशियल एडवांसमेंट फ्लैप शामिल हैं ताकि रेक्टस एब्डोमिनिस मांसपेशियों की औसत दर्जे की उन्नति को एक मिडलाइन तनाव मुक्त फेशियल क्लोजर बनाने की अनुमति मिल सके। घटक पृथक्करण जाल के साथ या बिना किया जा सकता है; हालांकि, पुनरावृत्ति दर अकेले सिवनी मरम्मत के साथ अधिक बनी हुई है। घटक पृथक्करण तकनीकों का उपयोग हर्निया दोषों के साथ 20 सेमी जितना बड़ा और कभी-कभी इससे भी बड़ा हो सकता है यदि अवशिष्ट दोष को पाटने के लिए एक माध्यमिक रिलीज या पूरक जाल का उपयोग किया जाता है।
एक घटक पृथक्करण तकनीक के शारीरिक और कार्यात्मक तत्वों में शामिल हैं (1) ऊतक सतह क्षेत्र को बढ़ाने के लिए पेट की दीवार की मांसपेशियों की परत का अनुवाद; (2) प्रत्येक व्यक्तिगत मांसपेशी इकाई के अधिकतम विस्तार की अनुमति देने के लिए मांसपेशियों की परतों को अलग करना; (3) विस्तार की सुविधा के लिए अपने प्रावरणी म्यान से मांसपेशियों की इकाई का वियोग; (4) इंट्रा-पेट की सामग्री को कवर करने के लिए पेट की दीवार की मांसलता का उपयोग; और (5) पेट की दीवार की ताकतों को संतुलित करने और मिडलाइन को केंद्रीकृत करने के लिए द्विपक्षीय लामबंदी का उपयोग। 22, 23 घटक पृथक्करण अतिरिक्त उन्नति प्रदान करने के लिए एक माध्यमिक रिलीज के साथ या बिना पूर्वकाल या पीछे के दृष्टिकोण का उपयोग करके किया जा सकता है। तकनीक का विकल्प आमतौर पर सर्जन के अनुभव और विशेषज्ञता पर निर्भर करता है क्योंकि दोनों बड़े और जटिल वेंट्रल हर्निया को बंद करने के लिए रेक्टस की औसत दर्जे की उन्नति को सुविधाजनक बनाने में सफल होते हैं। एक पूर्वकाल घटक पृथक्करण में बाहरी तिरछा एपोन्यूरोसिस का विभाजन शामिल है ताकि मस्कुलोफेशियल फ्लैप की उन्नति को मिडलाइन तक बढ़ाया जा सके। 24 पूर्वकाल तकनीक, हालांकि, आमतौर पर बड़े चमड़े के नीचे फ्लैप के निर्माण के साथ की जाती है और इस प्रकार अधिक बार घाव की जटिलताएं होती हैं, हालांकि छिद्रक संरक्षण और एंडोस्कोपिक तकनीक इनमें से कुछ समस्याओं को कम कर सकती है। 25 बाहरी तिरछी रिहाई के परिणामस्वरूप पेट की दीवार की एक परत को पार्श्व रूप से बाधित किया जाता है और यदि जाल का उपयोग किया जाना है, तो एक इंट्रापेरिटोनियल अंडरले या ऑनले जाल को अनिवार्य करता है। 24 यह इस मामले में उपयोग की जाने वाली पीछे के घटक पृथक्करण तकनीक के विपरीत है, जिसमें पेट की दीवार की सभी परतों को बनाए रखा जाता है और कोई बड़े चमड़े के नीचे के फ्लैप नहीं होते हैं। बड़े हर्निया के लिए, इस मामले में उपयोग की जाने वाली तकनीक को टीएआर के उपयोग से विस्तारित किया जा सकता है, जो पार्श्व पेट की दीवार को मिडलाइन तक अधिक व्यापक जुटाव प्रदान करता है और पेट की दीवार की एक परत के पार्श्व व्यवधान की कीमत पर बड़े जाल प्रोस्थेटिक्स की नियुक्ति की अनुमति देता है (इस मामले में ट्रांसवर्सस एब्डोमिनिस)। 24-27
कई लोग एक घटक पृथक्करण के दौरान जाल सुदृढीकरण के उपयोग की वकालत करते हैं, जो बड़े पैमाने पर वेंट्रल हर्निया में हर्निया पुनरावृत्ति दर को कम करने के लिए जाल के उपरोक्त लाभों के एक्सट्रपलेशन पर आधारित है। विभिन्न प्रकार के सिंथेटिक और जैविक जाल उत्पादों का उपयोग किया गया है। जाल की मरम्मत के साथ और बिना घटक पृथक्करण की तुलना में कोई बड़ा यादृच्छिक नियंत्रण परीक्षण नहीं है। एक पीछे के घटक पृथक्करण एक एक्स्ट्रापेरिटोनियल सबले स्थिति में जाल के प्लेसमेंट की सुविधा प्रदान करता है यदि जाल का उपयोग किया जाना है। सैद्धांतिक रूप से, यह दोनों पक्षों में संवहनी ऊतक को शामिल करने की अनुमति देता है और इसके परिणामस्वरूप पुनरावृत्ति दर कम हो सकती है। जैसा कि ऊपर बताया गया है, बड़े चमड़े के नीचे के फ्लैप से बचने के साथ संयोजन में यह स्थिति पूर्वकाल घटक पृथक्करण की तुलना में घाव की जटिलताओं को कम कर सकती है, हालांकि प्रत्यक्ष तुलनात्मक डेटा बहुत कम है। 28
एक सरल पाठ्यक्रम वाले मरीजों को आमतौर पर दर्द नियंत्रण और आहार उन्नति के लिए तीन से पांच दिनों के बीच अस्पताल में भर्ती कराया जाता है। नालियों को उनके स्थान, जगह में समय की अवधि और प्रति दिन आउटपुट के आधार पर हटा दिया जाता है। अल्पावधि में शारीरिक गतिविधि अक्सर प्रतिबंधित होती है, हालांकि इसका कड़ाई से अध्ययन नहीं किया गया है। पीछे के घटक पृथक्करण से जुड़ी रुग्णता और मृत्यु दर दुर्लभ है। बड़े या जटिल वेंट्रल हर्निया के लिए, रुग्ण रूप से मोटे रोगियों में एक वेंट्रल हर्निया की मरम्मत के लिए घटक पृथक्करण का उपयोग करने वाले एक अध्ययन ने बताया कि प्रमुख पेरिऑपरेटिव रुग्णता 8% थी और पेरिऑपरेटिव मृत्यु दर 1% थी। 25 रुग्णता काफी हद तक सर्जिकल साइट संक्रमण, सेरोमा/हेमेटोमा और त्वचा फ्लैप नेक्रोसिस के कारण होती है, जो परिवर्तनशील दरों पर होती है। घटक पृथक्करण के बाद दीर्घकालिक अनुवर्ती के साथ सीमित अध्ययन हैं, लेकिन जाल के साथ घटक पृथक्करण के लिए पुनरावृत्ति दर 10% से कम दिखाई देती है।
ऊपर विस्तृत मामला 75 मिलीलीटर के अनुमानित रक्त हानि के साथ ढाई घंटे से कम समय में पूरा हो गया था। उसके पास एक सरल पोस्टऑपरेटिव कोर्स था और उसे पोस्टऑपरेटिव डे (पीओडी) 4 पर घर से छुट्टी दे दी गई थी। उसे फॉलो-अप में देखा गया है और वह बिना किसी कठिनाई के ठीक हो गई है। पीओडी 13 और पीओडी 17 पर उसकी नालियों को हटा दिया गया। वह उदर महाधमनी धमनीविस्फार निगरानी है कि मरम्मत (चित्रा 2) की अखंडता का प्रदर्शन के लिए अंतराल अक्षीय इमेजिंग पड़ा है.
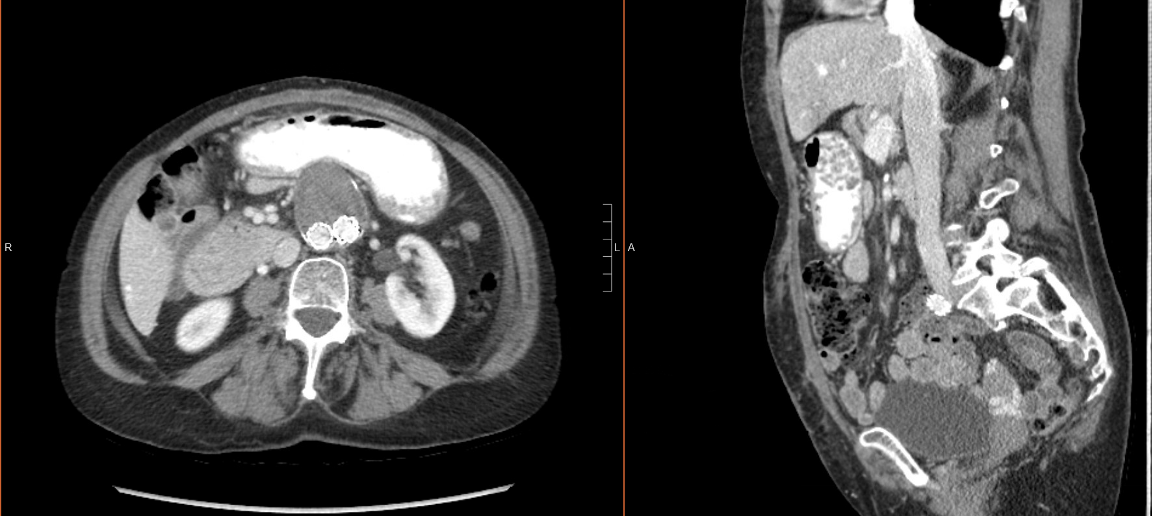
चित्रा 2: रोगी के पश्चात पेट सीटी स्कैन. सीटी स्कैन के अक्षीय विमान (बाएं) और धनु विमान (दाएं) उदर हर्निया की मरम्मत की अखंडता दिखाते हैं।
लेप्रोस्कोपिक सिवनी पासर या Reverdin सुई.
30x30-सेमी पॉलीप्रोपाइलीन जाल।
खुलासा करने के लिए कुछ भी नहीं।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माए जाने के लिए अपनी सूचित सहमति दी है और वह जानता है कि जानकारी और चित्र ऑनलाइन प्रकाशित किए जाएंगे। वीडियो या टेक्स्ट लेख में कोई पहचान की जानकारी शामिल नहीं है।
Citations
- रुटको आईएम। 2003 में संयुक्त राज्य अमेरिका में हर्निया की मरम्मत के जनसांख्यिकीय और सामाजिक आर्थिक पहलू। सर्जन क्लीन उत्तर हूँ. 2003; 83(5):1045-1051, वी-VI. डीओआइ:10.1016/एस0039-6109(03)00132-4.
- पार्क AE, Roth जे एस, Kavic SM. पेट की दीवार हर्निया. वर्त Probl Surg. 2006; 43(5):326-375. डीओआइ:10.1067/जे.सीपीएसयूआरजी.2006.02.004.
- Poulose बीके, बेक WC, फिलिप्स एसई, तीव्र किलोवाट, Nealon WH, Holzman एमडी. चुने हुए कुछ: वेंट्रल हर्निया की मरम्मत में अनुपातहीन संसाधन उपयोग। सर्जन हूँ. 2013 अगस्त; 79(8):815-8.
- पार्कर एसजी, रीड TH, Boulton आर, लकड़ी C, सैंडर्स डी, विंडसर A. उदर हर्निया के प्रबंधन के लिए एक राष्ट्रीय ट्राइएज प्रणाली के लिए प्रस्ताव. एन आर कोल सर्जन इंजी. 2018 फरवरी; 100(2):106-110. डीओआइ:10.1308/आरसीएसएएनएन.2017.0158.
- लिआंग एमके, होलिहान जेएल, इटानी के, एट अल। वेंट्रल हर्निया प्रबंधन: व्यवस्थित समीक्षा द्वारा निर्देशित विशेषज्ञ सहमति। एन सर्जरी. 2017; 265(1):80-89. डीओआइ:10.1097/SLA.00000000000001701.
- होलिहान जेएल, अलावादी जेडएम, हैरिस जेडब्ल्यू, एट अल। वेंट्रल हर्निया: रोगी चयन, उपचार और प्रबंधन। वर्त Probl Surg. 2016; 53(7):307-354. डीओआइ:10.1067/जे.सीपीएसयूआरजी.2016.06.003.
- लुइजेंडिजक आरडब्ल्यू, हॉप डब्ल्यूसीजे, वैन डेन टोल एमपी, एट अल। "आकस्मिक हर्निया के लिए जाल की मरम्मत के साथ सिवनी मरम्मत की तुलना"। एन इंग्लैंड जे मेड। 2000; 343(6):392-398. डीओआइ:10.1056/NEJM200008103430603.
- कॉफमैन आर, हैल्म जेए, एकर एचएच, एट अल। वयस्कों में गर्भनाल हर्निया की मेष बनाम सिवनी मरम्मत: एक यादृच्छिक, डबल-ब्लाइंड, नियंत्रित, बहुकेंद्रीय परीक्षण। लैंसेट (लंदन, इंग्लैंड)। 2018; 391(10123):860-869. डीओआइ:10.1016/एस0140-6736(18)30298-8.
- गुयेन एमटी, बर्जर आरएल, हिक्स एससी, एट अल। "वैकल्पिक प्राथमिक वेंट्रल हर्नियोराफी की सिंथेटिक जाल बनाम सिवनी मरम्मत के परिणामों की तुलना: एक व्यवस्थित समीक्षा और मेटा-विश्लेषण"। जामा सर्जरी. 2014; 149(5):415-421. डीओआइ:10.1001/जामसुरग.2013.5014.
- डेन हार्टोग डी, ड्यूर एएच, ट्यूनब्रेइजर डब्ल्यूई, क्रेइस आरडब्ल्यू। आकस्मिक हर्निया के लिए खुली शल्य चिकित्सा प्रक्रियाएं। Cochrane डेटाबेस Syst Rev. 2008 जुलाई 16; 2008 (3): CD006438। डीओआइ:10.1002/14651858.CD006438.pub2.
- Tuinebreijer हम, Amaragiri एस, Dur AHM, Kreis RW, डेन Hartog D. incisional hernias के लिए खुला शल्य प्रक्रियाओं. Cochrane डेटाबेस Syst Rev. 2007; (2):CD006438. डीओआइ:10.1002/14651858.CD006438.
- Kokotovic D, Bisgaard T, Helgstrand F. लंबे समय तक पुनरावृत्ति और वैकल्पिक incisional हर्निया की मरम्मत के साथ जुड़े जटिलताओं. जामा। 2016; 316(15):1575-1582. डीओआइ:10.1001/जामा.2016.15217.
- मजूमदार एक, Winder जे एस, वेन Y, Pauli EM, Belyansky मैं, Novitsky YW. दूषित हर्निया की मरम्मत में जैविक बनाम सिंथेटिक जाल परिणामों का तुलनात्मक विश्लेषण। सर्जन (संयुक्त राज्य अमेरिका). 2016; 160(4):828-838. डीओआइ:10.1016/जे.सर्ग.2016.04.041.
- Kissane NA, Itani KMF. जैविक अकोशिकीय त्वचीय मैट्रिक्स के साथ उदर आकस्मिक हर्निया की मरम्मत का एक दशक: हमने क्या सीखा है? प्लास्ट Reconstr सर्जरी. 2012; 130 (5 सप्ल 2)। डीओआइ:10.1097/PRS.0B013E318265A5EC.
- कोकरलिंग एफ, आलम एनएन, एंटोनियो एसए, एट अल। पेट की दीवार के पुनर्निर्माण में जैविक या बायोसिंथेटिक मेष के उपयोग के लिए क्या सबूत है? हर्निया। 2018; 22(2):249-269. डीओआइ:10.1007/एस10029-018-1735-वाई.
- झांग Y, झोउ H, चाई Y, काओ C, जिन K, हू Z. लेप्रोस्कोपिक बनाम खुले incisional और उदर हर्निया की मरम्मत: एक व्यवस्थित समीक्षा और मेटा-विश्लेषण. वर्ल्ड जे सर्जन 2014; 38(9):2233-2240. डीओआइ:10.1007/s00268-014-2578-z.
- Sauerland S, Walgenbach M, Habermalz B, Seiler CM, Miserez M. उदर या incisional हर्निया की मरम्मत के लिए खुला शल्य चिकित्सा तकनीक बनाम लेप्रोस्कोपिक. Cochrane डेटाबेस Syst Rev. 2011 मार्च 16; (3):CD007781. डीओआइ:10.1002/14651858.CD007781.pub2.
- अल चलाबी एच, लार्किन जे, मेहिगन बी, मैककॉर्मिक पी। यादृच्छिक नियंत्रित परीक्षणों के मेटा-विश्लेषण के साथ लैप्रोस्कोपिक बनाम खुले पेट की चीरा हर्निया की मरम्मत की एक व्यवस्थित समीक्षा। इंट जे सर्ज. 2015;20:65-74. डीओआइ:10.1016/जे.आईजेएसयू.2015.05.050.
- Zayan NE, Meara MP, Schwartz जे एस, Narula VK. रोबोट और लैप्रोस्कोपिक हर्निया की मरम्मत की सीधी तुलना: रोगी-रिपोर्ट किए गए परिणाम और लागत विश्लेषण। हर्निया। 2019 दिसंबर; 23(6):1115-1121. डीओआइ:10.1007/s10029-019-01943-7.
- Meier J, Huerta S. रोबोटिक वंक्षण हर्निया की मरम्मत लेप्रोस्कोपिक या खुली मरम्मत से बेहतर नहीं है। एम जे सर्ज. 2020 जुलाई; 220(1):251. डीओआइ:10.1016/जे.एमजेसुरग.2019.11.015.
- मुयसोम्स एफई, मिसेरेज़ एम, बेरेवोएट एफ, एट अल। प्राथमिक और चीरा पेट की दीवार हर्निया का वर्गीकरण। हर्निया। 2009; 13(4):407-414. डीओआइ:10.1007/एस10029-009-0518-एक्स.
- "घटकों की स्थापना और विकास" पृथक्करण तकनीक: व्यक्तिगत यादें। क्लीन प्लास्ट सर्जरी. 2006; 33(2):241-246, vi. डीओआइ:10.1016/जे.सीपीएस.2005.12.011.
- शैल चतुर्थ DH, डे ला Torre J, Andrades पी, Vasconez LO. वेंट्रल incisional हर्निया की खुली मरम्मत. सर्जन क्लीन उत्तर हूँ. 2008; 88(1):61-83. डीओआइ:10.1016/जे.एसयूसी.2007.10.008.
- Krpata डीएम, Blatnik JA, Novitsky YW, रोसेन एमजे. पीछे और खुले पूर्वकाल घटकों पृथक्करण: एक तुलनात्मक विश्लेषण। एम जे सर्ज. 2012; 203(3):318-322; चर्चा 322. डीओआइ:10.1016/j.amjsurg.2011.10.009.
- हार्थ केसी, रोसेन एमजे। जटिल पेट की दीवार पुनर्निर्माण में एंडोस्कोपिक बनाम खुले घटक पृथक्करण। एम जे सर्ज. 2010 मार्च; 199(3):342-6; चर्चा 346-7. डीओआइ:10.1016/जे.एमजेसुरग.2009.09.015.
- नोवित्स्की YW, इलियट एचएल, ओरेनस्टीन एसबी, रोसेन एमजे। ट्रांसवर्सस एब्डोमिनिस मांसपेशी रिलीज: जटिल पेट की दीवार पुनर्निर्माण के दौरान पीछे के घटक पृथक्करण के लिए एक उपन्यास दृष्टिकोण। एम जे सर्ज. 2012; 204(5):709-716. डीओआइ:10.1016/j.amjsurg.2012.02.008.
- हॉजकिंसन जेडी, लियो सीए, माएदा वाई, एट अल। मिडलाइन वेंट्रल हर्निया की मरम्मत में पोस्टीरियर घटक पृथक्करण और ट्रांसवर्सस एब्डोमिनिस रिलीज के साथ खुले पूर्वकाल घटक पृथक्करण की तुलना में एक मेटा-विश्लेषण। हर्निया। 2018; 22(4):617-626. डीओआइ:10.1007/एस10029-018-1757-5.
- वेगडैम जेए, थूलेन जेएमएम, निएनहुइज एसडब्ल्यू, डी बौवी एन, डी व्रीस रीलिंग टीएस। "जटिल पेट की दीवार पुनर्निर्माण में ट्रांसवर्सस एब्डोमिनिस रिलीज की व्यवस्थित समीक्षा"। हर्निया। 2019; 23(1):5-15. डीओआइ:10.1007/एस10029-018-1870-5.
Cite this article
Albutt K, Fagenholz P. Rives-Stoppa incisional हर्निया के लिए retromuscular मरम्मत. जे मेड अंतर्दृष्टि। 2023; 2023(285). डीओआइ:10.24296/जोमी/285.

