द्विपक्षीय पश्चवर्ती Retroperitoneoscopic Adrenalectomy के साथ cortical sparing दाईं ओर बख्शना
Main Text
Table of Contents
कॉर्टिकल-बख्शते एड्रेनालेक्टोमी अधिवृक्क ट्यूमर (ओं) के लकीर के लिए अनुमति देता है, जबकि अधिवृक्क अपर्याप्तता को रोकने के लिए अप्रभावित अधिवृक्क ऊतक को संरक्षित करता है। यह द्विपक्षीय अधिवृक्क ट्यूमर से प्रभावित रोगियों में विशेष रूप से महत्वपूर्ण है, आमतौर पर फियोक्रोमोसाइटोमा।
पोस्टीरियर रेट्रोपरिटोनोस्कोपिक एड्रेनालेक्टोमी (पीआरए) अधिक पारंपरिक लैप्रोस्कोपिक ट्रांसएब्डॉमिनल एड्रेनालेक्टोमी और खुले दृष्टिकोण की तुलना में अधिवृक्क ग्रंथि लकीर के लिए न्यूनतम इनवेसिव दृष्टिकोण की अनुमति देता है। पीआरए तकनीक का उपयोग दुनिया भर में उच्च मात्रा वाले अंतःस्रावी सर्जनों द्वारा तेजी से किया जाता है। यह दृष्टिकोण द्विपक्षीय बीमारी वाले रोगियों को संबोधित करने के लिए आदर्श है और इसका उपयोग कई अंतःस्रावी नियोप्लासिया 2 ए सिंड्रोम की स्थापना में द्विपक्षीय फियोक्रोमोसाइटोमा के साथ पेश करने वाले रोगी के इस मामले में किया गया था।
पोस्टीरियर रेट्रोपरिटोनोस्कोपिक एड्रेनालेक्टोमी (पीआरए) को पहली बार जर्मनी में वाल्ज़ और उनके सहयोगियों द्वारा लोकप्रिय बनाया गया था। अधिवृक्क ग्रंथियों लेप्रोस्कोपिक इंस्ट्रूमेंटेशन और सीओ2 अपर्याप्तता का उपयोग कर एक retroperitoneal दृष्टिकोण के माध्यम से पहुँचा जाता है. 1 ऐसा करने में, सर्जन पेरिटोनियल गुहा में प्रवेश करने और आंत्र, यकृत, प्लीहा और अग्न्याशय सहित आसपास के आंत के जुटाव से बचता है। खुले और लैप्रोस्कोपिक ट्रांसएब्डोमिनल एड्रेनालेक्टोमी (एलटीए) दृष्टिकोण की तुलना में, यह तकनीक रहने की कम लंबाई, कम दर्द और इलियस के कम जोखिम के साथ रोगी की वसूली को बढ़ावा देती है। 2-4
पीआरए के फायदों में से एक यह है कि यह ऑपरेशन के दौरान रोगी की स्थिति बदलने की आवश्यकता के बिना न्यूनतम इनवेसिव दृष्टिकोण के माध्यम से दोनों अधिवृक्क ग्रंथियों तक द्विपक्षीय पहुंच को सक्षम बनाता है। 2 द्विपक्षीय अधिवृक्क ट्यूमर के साथ पेश होने वाले मरीजों, आमतौर पर वॉन हिप्पेल लिंडौ (वीएचएल) या कई अंतःस्रावी नियोप्लासिया टाइप 2 (एमईएन 2) सिंड्रोम के कारण फियोक्रोमोसाइटोमा, इस दृष्टिकोण के लिए आदर्श उम्मीदवार हैं। दोनों रोग प्रक्रियाओं में, द्विपक्षीय ट्यूमर अक्सर होते हैं। जैसे, रोगियों को जैव रासायनिक इलाज प्राप्त करने के लिए द्विपक्षीय एड्रेनालेक्टोमी की आवश्यकता हो सकती है।
पश्चात तीव्र अधिवृक्क विफलता (एडिसन संकट) को रोकने के लिए, कॉर्टिकल-बख्शते एड्रेनालेक्टोमी का प्रदर्शन किया जा सकता है। इस प्रक्रिया के दौरान, सामान्य अधिवृक्क ऊतक को संरक्षित करते हुए अपराधी ट्यूमर ऊतक को हटा दिया जाता है। 5 परंपरागत रूप से, इस तकनीक को खुले और एलटीए दृष्टिकोणों के साथ वर्णित किया गया है; हालांकि, द्विपक्षीय बीमारी के लिए, पीआरए दृष्टिकोण का तेजी से सफलता के साथ उपयोग किया जा रहा है।
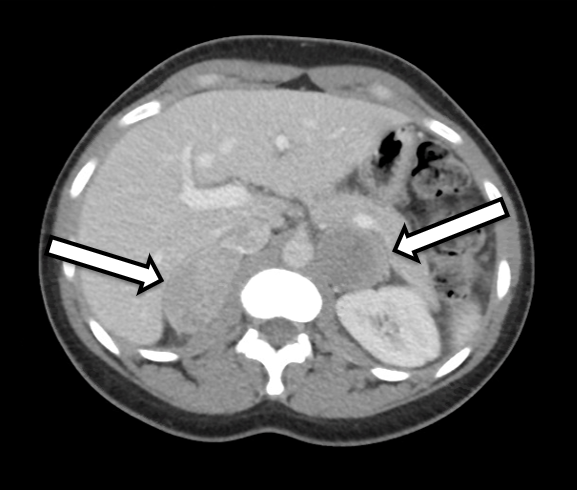
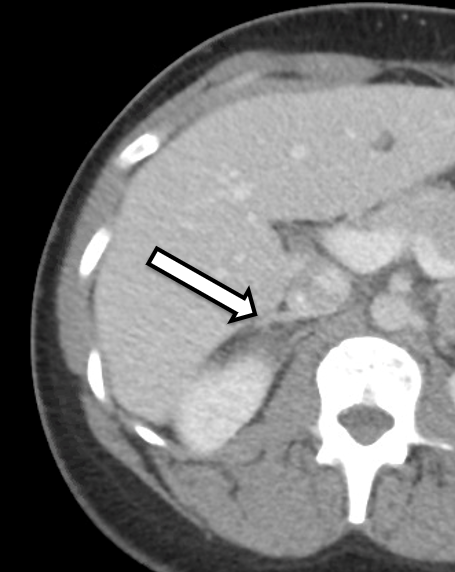
रोगी एक 31 वर्षीय महिला है जो जैव रासायनिक रूप से असमान द्विपक्षीय फियोक्रोमोसाइटोमा के साथ प्रस्तुत की गई है। उसे उच्च रक्तचाप और धड़कन के लक्षण थे, जिसने उसके प्राथमिक देखभाल चिकित्सक द्वारा आगे की जांच को प्रेरित किया। एमएल (संदर्भ सीमा < 57 पीजी / एमएल) और 2284 पीजी / एमएल (संदर्भ < 148 पीजी / एमएल) के साथ-साथ ऊंचा मूत्र मेटानेफ्रिन पर ऊंचा मुक्त प्लाज्मा मेटानेफ्रिन के लिए उनकी प्रयोगशाला वर्कअप महत्वपूर्ण थी। क्रॉस-अनुभागीय इमेजिंग में IV कंट्रास्ट के साथ पेट की एक सीटी शामिल थी। सीटी ने प्रीकंट्रास्ट हाउंसफील्ड इकाइयों और द्विपक्षीय फियोक्रोमोसाइटोमा(चित्रा 1)की समग्र इमेजिंग विशेषताओं के साथ द्विपक्षीय अधिवृक्क नोड्यूल का खुलासा किया। उसकी इमेजिंग की एक करीबी समीक्षा ने दाईं ओर (चित्रा 2) पर सामान्य दिखने वाले अधिवृक्क प्रांतस्था ऊतक का प्रदर्शन किया जो इस तरफ कॉर्टिकल-बख्शते एड्रेनालेक्टोमी के लिए अनुकूल होगा।
उसकी कम उम्र और द्विपक्षीय ट्यूमर की उपस्थिति के कारण, उसे अन्य MEN2A से जुड़े ट्यूमर, विशेष रूप से मेडुलरी थायरॉयड कैंसर और प्राथमिक हाइपरपैराथायरायडिज्म के लिए और जांच की गई। एमएल (संदर्भ < 5 पीजी / एमएल) का एक ऊंचा सीरम कैल्सीटोनिन स्तर पाया गया था, और अल्ट्रासाउंड और ठीक-सुई आकांक्षा निष्कर्ष सही थायरॉयड लोब के मज्जा थायरॉयड कार्सिनोमा के अनुरूप थे। उसका सीरम बरकरार पैराथाइरॉइड हार्मोन और कैल्शियम का स्तर अचूक था।
सीटी और एमआरआई प्राथमिक रेडियोलॉजिक तकनीकें हैं जिनका उपयोग सामान्य और असामान्य अधिवृक्क ग्रंथियों की इमेजिंग के लिए किया जाता है। सीटी पर, फियोक्रोमोसाइटोमा अक्सर आसपास के ऊतकों से अच्छी तरह से परिभाषित होते हैं और आमतौर पर 30-40 की प्रीकंट्रास्ट हाउंसफील्ड इकाइयों को प्रदर्शित करते हैं। छोटे घाव सरल और ठोस दिखाई देते हैं, जबकि बड़े घावों में अधिक सिस्टिक विशेषताओं के साथ-साथ अन्य जटिल विशेषताएं भी हो सकती हैं। एमआरआई पर, फियोक्रोमोसाइटोमा में टी 2 भारित छवियों पर एक क्लासिक "लाइट-बल्ब" उपस्थिति होती है। कार्यात्मक इमेजिंग भी प्राप्त की जा सकती है, खासकर जब मेटास्टेटिक बीमारी एक चिंता का विषय है। सबसे आम तरीका 131 I- और 123 I-metaiodobenzylguanidine (MIBG) का उपयोग है, जो नॉरपेनेफ्रिन का एक एनालॉग है और सिम्पेथोमेडुलरी ऊतकों के लिए अधिमानतः स्थानीयकृत करता है। 6
हम रोगी को ऑपरेटिव प्लानिंग के लिए ऑपरेशन के लगभग 3-6 महीनों के भीतर अधिवृक्क प्रोटोकॉल सीटी या एमआरआई से गुजरना पसंद करते हैं। इस मामले में, रोगी को फियोक्रोमोसाइटोमा के लिए संदिग्ध इमेजिंग विशेषताओं के साथ द्विपक्षीय अधिवृक्क द्रव्यमान दिखाने वाली सीटी होने के बाद हमें भेजा गया था। एक विस्तृत समीक्षा या उसकी इमेजिंग में, यह स्पष्ट था कि सही अधिवृक्क ग्रंथि के अवर औसत दर्जे का अंग अप्रभावित अधिवृक्क प्रांतस्था ऊतक था जिसे लकीर के दौरान संभावित रूप से संरक्षित किया जा सकता था।
फियोक्रोमोसाइटोमा अधिवृक्क मज्जा के तंत्रिका शिखा कोशिकाओं से उत्पन्न होता है और कैटेकोलामाइन की अतिरिक्त मात्रा का स्राव करता है। फियोक्रोमोसाइटोमा का समग्र प्रसार 1: 6500 और 1: 2500 के बीच अनुमानित किया गया है, जिसमें 40-50 वर्ष के बीच शुरुआत की औसत आयु और महिलाओं में थोड़ा अधिक प्रसार है। अधिकांश ट्यूमर सौम्य होते हैं। 6 दिलचस्प बात यह है कि आकार, माइटोटिक दर, या संवहनी या कैप्सुलर आक्रमण सहित कोई एकल रोग विशेषता नहीं है, जो घातक क्षमता का सटीक अनुमान लगा सकती है, हालांकि विभिन्न भविष्य कहनेवाला एल्गोरिदम बनाए गए हैं। लगभग 10-15% ट्यूमर मेटास्टेटिक बीमारी के साथ उपस्थित हो सकते हैं और/या विकसित कर सकते हैं, जो घातक परिवर्तन का संकेत है। 8 निगरानी, महामारी विज्ञान और अंतिम परिणाम (एसईईआर) डेटाबेस के विश्लेषण के आधार पर घातक फीयोक्रोमोसाइटोमा के लिए रोग-विशिष्ट अस्तित्व 5 वर्षों में लगभग 70% होने का अनुमान लगाया गया है। 9
फियोक्रोमोसाइटोमा के लिए मानक उपचार सर्जिकल लकीर है। ऑपरेशन से पहले, रोगी को कैटेकोलामाइन नाकाबंदी से गुजरना होगा, जो आमतौर पर गैर-चयनात्मक अल्फा-रिसेप्टर अवरोधक फेनोक्सीबेनज़ामाइन या डॉक्साज़ोसिन जैसे चयनात्मक अल्फा-ब्लॉकर का उपयोग करके किया जाता है। बीटा-ब्लॉकर्स सहित अतिरिक्त एंटीहाइपरटेंसिव एजेंटों की भी आवश्यकता हो सकती है। हालांकि, बीटा-ब्लॉकर्स को केवल तभी शुरू किया जाना चाहिए जब एक मरीज को अल्फा-ब्लॉकर्स पर रखा गया हो ताकि एक निर्विरोध बीटा-रिसेप्टर नाकाबंदी के कारण उच्च रक्तचाप से ग्रस्त संकट को रोका जा सके। इसके अलावा, रोगी लंबे समय से निर्जलित होते हैं और उन्हें प्रीऑपरेटिव द्रव पुनर्जीवन की आवश्यकता होती है। 10
फियोक्रोमोसाइटोमा से पीड़ित मरीजों को अक्सर गंभीर उच्च रक्तचाप और अत्यधिक कैटेकोलामाइन उत्पादन के अन्य नैदानिक अभिव्यक्ति के एपिसोड का सामना करना पड़ता है, जिसमें धड़कन, सिरदर्द, आतंक हमले और डायफोरेसिस शामिल हैं। 11 जबकि रक्तचाप की दवाएं आंशिक राहत प्रदान कर सकती हैं, एकमात्र दीर्घकालिक, टिकाऊ उपचार अपराधी घाव (ओं) का लकीर है। इसके अलावा, जो लोग हस्तक्षेप के बिना जारी रखते हैं, उन्हें गंभीर उच्च रक्तचाप से ग्रस्त संकटों का खतरा होता है, जो संभावित रूप से मृत्यु का कारण बनता है। 12 इसलिए, फियोक्रोमोसाइटोमा वाले रोगियों को शीघ्रता से सर्जिकल उपचार की तलाश करनी चाहिए।
द्विपक्षीय फियोक्रोमोसाइटोमा के साथ पेश होने वाले रोगियों में, कॉर्टिकल-बख्शते एड्रेनालेक्टोमी अपराधी ऊतक को काटते समय अधिवृक्क अपर्याप्तता की घटना को रोक सकता है। पिछले अध्ययनों से पता चला है कि कुल एड्रेनालेक्टोमी अत्यधिक रुग्ण हो सकती है। उदाहरण के लिए, लेयरमोर एट अल द्वारा प्रकाशित एक श्रृंखला में जिसमें 43 रोगियों ने द्विपक्षीय फियोक्रोमोसाइटोमा के लिए पूर्ण एड्रेनालेक्टोमी की, 23% को अधिवृक्क अपर्याप्तता के एपिसोड का सामना करना पड़ा, और एक रोगी की एडिसन संकट से मृत्यु हो गई। 13 इसके अलावा, जिन रोगियों को कुल एड्रेनालेक्टोमी से गुजरना पड़ा है, वे जीवन की खराब गुणवत्ता और अधिवृक्क अपर्याप्तता से संबंधित लगातार अस्पताल में भर्ती होते हैं। 14
कॉर्टिकल-बख्शते एड्रेनालेक्टोमी फियोक्रोमोसाइटोमा से जुड़े आनुवंशिक सिंड्रोम वाले रोगियों के लिए एक अमूल्य विकल्प है। इन सिंड्रोम में MEN2, VHL, और न्यूरोफाइब्रोमैटोसिस टाइप 1 (NF1), साथ ही अन्य शामिल हैं। यह ध्यान रखना महत्वपूर्ण है कि द्विपक्षीय फियोक्रोमोसाइटोमा के निदान वाले रोगियों को आनुवंशिक परीक्षण के लिए भेजा जाना चाहिए। कैल्सीटोनिन परीक्षण एमईएन 2 के रोगियों की पहचान करने के लिए एक सहायक सहायक हो सकता है, क्योंकि आनुवंशिक परीक्षण को प्रदर्शन करने और ठीक से व्याख्या करने में कई महीने लग सकते हैं। MEN2A या VHL वाले लगभग 40-80% रोगी द्विपक्षीय फियोक्रोमोसाइटोमा विकसित करेंगे, और ये ट्यूमर आमतौर पर सौम्य होते हैं। 15 जैसे, कॉर्टिकल-बख्शते एड्रेनालेक्टोमी प्रभावित ऊतक को हटा सकती है, जबकि पुनरावृत्ति के न्यूनतम जोखिम के साथ अधिवृक्क अपर्याप्तता को रोकने के लिए पर्याप्त ऊतक को पीछे छोड़ देती है।
कॉर्टिकल-बख्शते एड्रेनालेक्टोमी का पहला मामला 1983 में इरविन एट अल द्वारा वर्णित किया गया था। 16 तब से, कुछ संस्थानों ने काफी कम पुनरावृत्ति दर के साथ खुले या न्यूनतम इनवेसिव दृष्टिकोण के माध्यम से कॉर्टिकल-बख्शते एड्रेनालेक्टोमी करने में सफलता की सूचना दी है, और महत्वपूर्ण रूप से, अधिवृक्क अपर्याप्तता की कम घटना। 14 पीआरए का उपयोग बढ़ रहा है क्योंकि उच्च मात्रा वाले अंतःस्रावी सर्जनों ने इस तकनीक को लागू किया है। पीआरए को पहली बार 1995 में वर्णित किया गया था और फिर वाल्ज़ और उनके सहयोगियों के अनुभव के माध्यम से आगे विकसित किया गया था। 1, 4, 17 पीआरए से एलटीए की तुलना करने वाले पूर्वव्यापी अध्ययनों से पता चलता है कि ऑपरेटिव समय में कमी आई है, रक्त की हानि में कमी आई है, और दीर्घकालिक परिणामों में कोई अंतर नहीं है।
हाल ही में, पीआरए का उपयोग कॉर्टिकल-बख्शते एड्रेनालेक्टोमी के लिए भी किया जा रहा है। हाल की एक श्रृंखला में, आरपीए दृष्टिकोण का उपयोग करके द्विपक्षीय फियोक्रोमोसाइटोमा के लिए कॉर्टिकल-बख्शते एड्रेनालेक्टोमी करने के 25 साल की अवधि में अनुभव का वर्णन किया गया था। कुल 101 एड्रेनालेक्टोमी के साथ साठ-छह रोगियों का ऑपरेशन किया गया। द्विपक्षीय सर्जरी के लिए उनका औसत ऑपरेटिव समय 128 मिनट था, और उन्होंने केवल दो बड़ी जटिलताओं की सूचना दी। वे 89 मामलों में कॉर्टिकल-बख्शते ऑपरेशन करने में सक्षम थे और उन रोगियों में से, 91% को पश्चात स्टेरॉयड की आवश्यकता नहीं थी। केवल एक रोगी को लगातार बीमारी थी, जबकि कोई पुनरावृत्ति नहीं हुई थी। मरीजों को चेतावनी दी जानी चाहिए कि सर्जरी के बाद उनके पास कुछ अधिवृक्क अपर्याप्तता हो सकती है। यह अवशेष अधिवृक्क ऊतक के आकार और रक्त प्रवाह के संरक्षण पर निर्भर है। अस्थायी अधिवृक्क अपर्याप्तता एंडोक्रिनोलॉजी और उचित प्रयोगशाला परीक्षण के साथ निकट परामर्श में प्रबंधित की जाती है।
प्रक्रिया एंडोट्रैचियल इंटुबैषेण के साथ सामान्य संज्ञाहरण के तहत की जाती है। ट्यूमर के कारण सर्जरी के दौरान होने वाले हेमोडायनामिक परिवर्तनों के कारण, रक्तचाप की निगरानी के लिए एक धमनी रेखा रखी जाती है, और एनेस्थेसियोलॉजिस्ट आवश्यकतानुसार वासोएक्टिव दवाओं का प्रशासन करता है। मूत्र उत्पादन की निगरानी के लिए एक फोली कैथेटर रखा गया है। कैटेकोलामाइन ऊंचाई और अन्य रोगी कारकों की डिग्री के आधार पर, एक केंद्रीय शिरापरक रेखा को अतिरिक्त शिरापरक पहुंच और केंद्रीय शिरापरक दबाव की निगरानी के लिए रखा जा सकता है।
सामान्य संज्ञाहरण और एंडोट्रैचियल इंटुबैषेण को शामिल करने के बाद, रोगी को 90 डिग्री पर मुड़े हुए कूल्हों के साथ एक प्रवण जैकनाइफ स्थिति में रखा जाता है। क्लोवर्ड सर्जिकल सैडल के साथ एक क्लोवर्ड टेबल का उपयोग पेट को एक आश्रित फैशन में लटकाने की अनुमति देने के लिए किया जाता है। जैकनाइफ स्थिति और क्लोवर्ड सर्जिकल काठी एक्सपोजर को अधिकतम करने के लिए रेट्रोपरिटोनियल स्पेस खोलते हैं। चेहरे, हाथ, कूल्हों और पैरों सहित सभी दबाव बिंदु बड़े पैमाने पर गद्देदार हैं। इलियाक शिखा, 11 वीं और 12 वीं पसलियों की युक्तियां, और पैरास्पिनस मांसपेशियों के किनारे सर्जन द्वारा चिह्नित महत्वपूर्ण स्थल हैं। प्रारंभिक चीरा सिर्फ 12 वीं पसली की नोक से कम रखा गया है. कैंची का उपयोग नरम ऊतक को तेजी से विभाजित करने और रेट्रोपरिटोनियम में प्रवेश करने के लिए किया जाता है। सर्जन की उंगली का उपयोग तब स्पष्ट रूप से अंतरिक्ष को साफ करने और 5-मिमी पोर्ट के प्लेसमेंट को औसत दर्जे का और पार्श्व रूप से निर्देशित करने के लिए किया जाता है, दोनों लगभग 30 डिग्री पर कोण होते हैं और अधिवृक्क ग्रंथि की स्थिति की ओर लक्षित होते हैं। एक 10 मिमी गुब्बारा बंदरगाह तो मध्य चीरा में रखा गया है. रेट्रोपरिटोनियम को सीओ2 के साथ उच्च प्रवाह टयूबिंग के माध्यम से 25 मिमीएचजी के अपर्याप्तता दबाव में डाला जाता है।
5-mm पोर्ट में 30-mm 10-डिग्री स्कोप डाला जाता है, और रेट्रोपरिटोनियल स्पेस बनाने के लिए LigaSure डिवाइस का उपयोग किया जाता है। विच्छेदन औसत दर्जे की पैरास्पिनस मांसपेशियों की पहचान करके शुरू होता है, जिसके बाद गुर्दे की पहचान अवर रूप से होती है। कैमरे को आम तौर पर औसत दर्जे का बंदरगाह पर ले जाया जाता है और सर्जन क्रमशः पार्श्व और केंद्रीय बंदरगाहों के माध्यम से एक LigaSure डिवाइस और एक आंत्र ग्रास्पर का उपयोग करता है। विच्छेदन गुर्दे के बेहतर ध्रुव पर और औसत दर्जे का पैरास्पाइनल मांसपेशियों के साथ, अधिवृक्क ग्रंथि की दिशा की ओर जारी है. गुर्दे पर नीचे की ओर दबाव से एक्सपोजर की सुविधा होती है। जैसा कि अधिवृक्क ग्रंथि की पहचान की जाती है, ग्रंथि की अवर सीमा और अधिवृक्क शिरा से इसका संबंध निर्धारित किया जाता है। दाईं ओर, यह विच्छेदन आईवीसी को प्रकट करता है, जिसे अधिवृक्क ग्रंथि को अधिवृक्क शिरा को प्रकट करने के लिए विच्छेदित किया जाता है। बाईं ओर, अधिवृक्क शिरा बाईं गुर्दे की नस से निकलती है।
इस बिंदु पर, अपराधी ट्यूमर के लिए अनछुए कॉर्टिकल अधिवृक्क ऊतक का सटीक संबंध निर्धारित किया जाता है। यह इंट्राऑपरेटिव निष्कर्षों के साथ संयोजन के रूप में प्रीऑपरेटिव इमेजिंग के विस्तृत मूल्यांकन द्वारा निर्धारित भाग में है। कभी-कभी, इंट्राऑपरेटिव अल्ट्रासाउंड उपयोगी हो सकता है। एक बार एक उपयुक्त विमान की पहचान हो जाने के बाद, फियोक्रोमोसाइटोमा को सामान्य अधिवृक्क ऊतक से एक LigaSure डिवाइस के साथ विभाजित किया जाता है। अधिवृक्क ग्रंथि एक अत्यधिक संवहनी है, इसलिए हेमोस्टेसिस पर सावधानीपूर्वक ध्यान दिया जाता है क्योंकि ग्रंथि को स्थानांतरित किया जाता है। इस मामले में, मूल दाएं अधिवृक्क ग्रंथि का अवर औसत दर्जे का अंग संरक्षण के लिए उपयुक्त था। यदि संभव हो, तो नस को संरक्षित किया जाना चाहिए। हालांकि, यह आवश्यक नहीं है, न ही यह हमेशा संभव है, यह देखते हुए कि छोटे अधिवृक्क धमनियों के साथ अतिरिक्त शिरापरक जल निकासी है। वर्तमान ऑपरेशन के दौरान, अधिवृक्क शिरा सीधे ट्यूमर में प्रवेश करने के लिए पाया गया था और इस तरह यह क्लिप के साथ विभाजित किया गया था. इस बिंदु पर, ट्यूमर के औसत दर्जे का और पार्श्व संलग्नक नीचे ले जाया जाता है, जिससे ट्यूमर को लटकने और प्रति-कर्षण की एक बेहतर साइट प्रदान करने की अनुमति देने के लिए बेहतर लगाव छोड़ दिया जाता है। पार्श्व और सेफलाड विच्छेदन के दौरान पेरिटोनियल गुहा में प्रवेश न करने का ध्यान रखा जाता है। एक बार ट्यूमर को परिधीय रूप से विच्छेदित कर दिया गया है, बेहतर अनुलग्नक लिया जाता है, और ग्रंथि को एंडोकैच डिवाइस के साथ रेट्रोपरिटोनियल स्पेस से हटा दिया जाता है। 10-mm पोर्ट परतों में बंद है, जबकि 5-mm पोर्ट साइट केवल त्वचा के स्तर पर बंद हैं।
अंतिम विकृति ने 5.2 सेमी दाएं फियोक्रोमोसाइटोमा और 5.6 सेमी बाएं फियोक्रोमोसाइटोमा का खुलासा किया। पोस्टऑपरेटिव डे वन पर किए गए परीक्षण ने हल्के से कोर्टिसोल उत्पादन में कमी का प्रदर्शन किया। जैसे, रोगी को अस्थायी रूप से मौखिक स्टेरॉयड की कम खुराक पर रखा गया था। रोगी को पोस्टऑपरेटिव दिन दो पर उत्कृष्ट वसूली के साथ घर से छुट्टी दे दी गई थी, जब उसे ऑपरेशन के दो सप्ताह बाद क्लिनिक में देखा गया था, प्रेडनिसोन की कम खुराक को कम करने की योजना के साथ।
एंड्रयू फ्रेम, क्लोवर्ड सर्जिकल सैडल, लिगाश्योर डिवाइस और एंडोकैच पुनर्प्राप्ति बैग।
लेखकों के पास कोई खुलासा नहीं है।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माए जाने के लिए अपनी सूचित सहमति दी है और वह जानता है कि सूचना और चित्र ऑनलाइन प्रकाशित किए जाएंगे।
References
- Walz MK, Peitgen K, Hoermann R, Giebler RM, Mann K, Eigler FW. Adrenalectomy के लिए एक नए न्यूनतम इनवेसिव दृष्टिकोण के रूप में पश्चवर्ती retroperitoneoscopy: 27 रोगियों में 30 adrenalectomies के परिणाम। विश्व जे Surg. 1996;20(7):769-774. doi:10.1007/s002689900117.
- Callender जीजी, Kennamer डीएल, Grubbs ईजी, ली जेई, इवांस डीबी, Perrier एनडी. पश्चवर्ती रेट्रोपेरिटोनोस्कोपिक एड्रेनालेक्टोमी। एडव सर्ग । 2009;43(1):147-157. doi:10.1016/j.yasu.2009.02.017.
- Perrier एनडी, Kennamer डीएल, बाओ आर, एट अल. पश्चवर्ती retroperitoneoscopic adrenalectomy: सौम्य ट्यूमर और अलग मेटास्टेसिस को हटाने के लिए पसंदीदा तकनीक। एन Surg. 2008;248(4):666-674. doi:10.1097/SLA.0b013e31818a1d2a.
- Walz MK, Peitgen K, Walz MV, et al. पश्चवर्ती रेट्रोपेरिटोनोस्कोपिक एड्रेनालेक्टोमी: पांच साल के भीतर सीखे गए सबक। विश्व जे Surg. 2001;25(6):728-734. doi:10.1007/s00268-001-0023-6.
- ली जेई, Curley एसए, Gagel आरएफ, इवांस डीबी, हिकी आर सी. द्विपक्षीय pheochromocytoma के साथ रोगियों के लिए cortical-बख्शने adrenalectomy बख्शने. शल्यचिकित्सा। 1996;120(6):1064-1071. doi:10.1016/S0039-6060(96)80056-0.
- Farrugia FA, Martikos G, Tzanetis P, et al. Pheochromocytoma, निदान और उपचार: साहित्य की समीक्षा। एंडोक्र रेगुल । 2017;51(3):168-181. doi:10.1515/enr-2017-0018.
- थॉम्पसन LD. अधिवृक्क ग्रंथि स्केल्ड स्कोर (पास) के Pheochromocytoma घातक नियोप्लाज्म से सौम्य को अलग करने के लिए: 100 मामलों का एक क्लिनिकोपैथोलॉजिकल और इम्यूनोफेनोटाइपिक अध्ययन। मैं जे Surg Pathol. 2002;26(5):551-566. doi:10.1097%2F000000478-200205000-00002.
- Pacak K, Wimalawansa SJ. Pheochromocytoma और paraganglioma एंडोक्र प्रैक्ट। 2015;21(4):406-412. doi:10.4158/EP14481. आरए।
- गोफ्रेडो पी, सोसा जेए, रोमन एसए। घातक pheochromocytoma और paraganglioma: दो दशकों में दीर्घकालिक अस्तित्व का एक जनसंख्या स्तर का विश्लेषण। जे सर्ग ओंकोल । 2013;107(6):659-664. doi:10.1002/jso.23297.
- ली जे, यांग सीएच अधिवृक्क pheochromocytoma के साथ रोगियों में प्रीऑपरेटिव प्रबंधन में सुधार। Int J Clin Exp Med. 2014;7(12):5541-5546. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4307515।
- चेन एच, सिपेल आरएस, ओ'डोरिसियो एमएस, विनिक एआई, लॉयड आरवी, पैकक के; उत्तरी अमेरिकी न्यूरोएंडोक्राइन ट्यूमर सोसाइटी (NANETS)। न्यूरोएंडोक्राइन ट्यूमर के निदान और प्रबंधन के लिए उत्तरी अमेरिकी न्यूरोएंडोक्राइन ट्यूमर सोसाइटी आम सहमति दिशानिर्देश: फेयोक्रोमोसाइटोमा, पैरागैनग्लियोमा, और मज्जा थायरॉयड कैंसर। अग्न्याशय। 2010;39(6):775-783. doi:10.1097/MPA.0b013e3181ebb4f0.
- सटन एमजी, शेप्स एसजी, झूठ जेटी नैदानिक रूप से असंदिग्ध फेयोक्रोमोसाइटोमा का प्रसार: 50 साल की ऑटोप्सी श्रृंखला की समीक्षा। मेयो क्लीन प्रोक। 1981;56(6):354-360.
- Lairmore TC, बॉल DW, Baylin SB, वेल्स एसए जूनियर कई अंतःस्रावी neoplasia प्रकार 2 सिंड्रोम के साथ रोगियों में pheochromocytomas के प्रबंधन. एन Surg. 1993;217(6):595-603. doi:10.1097/000000658-199306000-00001.
- Walz MK. अधिवृक्क नियोप्लाज्म के लिए adrenalectomy की सीमा: cortical बख्शने (subtotal) बनाम कुल adrenalectomy. Surg Clin North Am. 2004;84(3):743-753. doi:10.1016/j.suc.2004.01.003.
- Renard J, मौलवी टी, Licker एम, Triponez एफ Pheochromocytoma और पेट पैरागैनग्लियोमा. जे विस्क सर्ग। 2011;148(6):e409-e416. doi:10.1016/j.jviscsurg.2011.07.003.
- Irvin जीएल 3, Fishman LM, शेर जेए. पारिवारिक फीओक्रोमोसाइटोमा। शल्यचिकित्सा। 1983;94(6):938-940. https://www.surgjournal.com/article/0039-6060(83)90403-8/fulltext.
- Mercan S, Seven R, Ozarmagan S, Tezelman S. Endoscopic retroperitoneal adrenalectomy। शल्यचिकित्सा। 1995;118(6):1071-1076. doi:10.1016/S0039-6060(05)80116-3.
- Alesina PF, Hinrichs J, Meier B, Schmid KW, Neumann HP, Walz MK. द्विपक्षीय pheochromocytomas के लिए न्यूनतम इनवेसिव कॉर्टिकल-बख्शने वाली सर्जरी। Langenbecks आर्क Surg. 2012;397(2):233-238. doi:10.1007/s00423-011-0851-2.
Cite this article
ब्राउन टीसी, कार्लिंग टी. दाईं ओर कॉर्टिकल संयम के साथ द्विपक्षीय पश्चवर्ती रेट्रोपेरिटोनोस्कोपिक एड्रेनलेक्टोमी। जे मेड इनसाइट। 2021;2021(282). दोई: 10.24296/