antrectomie ouverte et résection duodénale pour tumeur neuroendocrine
Main Text
Table of Contents
Cette vidéo décrit la technique chirurgicale d’une résection duodénale ouverte et d’une antrectomie, qui a été réalisée pour une tumeur neuroendocrine du bulbe duodénal. Dans cette procédure, nous commençons par une laparotomie de la ligne médiane supérieure et procédons à la mobilisation de l’estomac distal, du duodénum et de la tête du pancréas. Pour mobiliser, nous Kocherisons le duodénum, puis ligaturons cette artère gastrique droite et disséquons le ligament gastrohépatique, puis ligaturons les vaisseaux gastroépiploïques droits et enlevons le ligament gastrocolique exposant le petit sac. Une fois que les structures sont correctement mobilisées, nous disséquons la première partie du duodénum de la tête du pancréas et la transectons avec une agrafeuse TA. L’antrectomie est ensuite effectuée, en retirant l’échantillon. Pour la reconstruction, nous effectuons une gastrojéjunostomie rétrocolique cousue à la main. Cette technique peut être utilisée pour de multiples indications, y compris l’ulcère gastroduodénal et d’autres lésions massives de l’antre, du pylore ou du bulbe duodénal.
manœuvre de Kocher ; antrectomie ; duodénectomie ; tumeur neuroendocrine ; gastrojéjunostomie.
Les tumeurs neuroendocrines (TNE) proviennent des cellules sécrétoires du système neuroendocrinien diffus, qui comprend le tube digestif et le pancréas. Les TNE sont le deuxième cancer digestif le plus fréquent après le cancer colorectal. Environ 70 % des TNE se produisent dans l’intestin grêle ou le côlon, 12 % dans le pancréas et 5 % dans l’appendice. 1 Les TNE sont de nature hétérogène, la majorité ont une croissance indolente et un sous-ensemble sécrète des hormones ou des amines bioactives, ce qui entraîne des troubles fonctionnels. 2 Les tumeurs carcinoïdes sont un type de TNE provenant de cellules entérochromaffines qui produisent de la sérotonine. D’autres types de TNE peuvent produire de l’insuline, du glucagon, de la somatostatine, de la gastrine ou du peptide intestinal vasoactif (VIP). Les TNE sont diagnostiquées à l’aide d’une combinaison de présentation clinique, de marqueurs biochimiques, de pathologie et d’imagerie. 3 L’agressivité des TNE est déterminée principalement par le grade de la tumeur, qui varie en fonction de l’emplacement. 4 L’incidence a augmenté au cours des quatre dernières décennies, mais on pense que cela est en partie attribué à l’augmentation de l’imagerie diagnostique. Vingt-sept pour cent des patients présenteront une maladie métastatique au moment du diagnostic. 5
Compte tenu de l’hétérogénéité des TNE, qui présentent une variabilité dans l’agressivité biologique et la sécrétion de produits chimiques bioactifs, la prise en charge de ces tumeurs nécessite souvent une approche personnalisée. La résection chirurgicale reste le seul traitement curatif des TNE en général. La résection endoscopique peut également être envisagée pour les lésions duodénales de moins d’un centimètre de diamètre. Cependant, cette procédure est techniquement difficile en raison des caractéristiques anatomiques du duodénum. De plus, il comporte un risque de perforation et une marge verticale positive due à l’infiltration dans la sous-muqueuse. 6,11
Dans cette vidéo, nous effectuons une résection duodénale avec antrectomie pour une TNE duodénale chez une femme de 48 ans. La masse présentait des caractéristiques bénignes lors du bilan clinique ; Cependant, en raison d’une augmentation de la taille de la lésion lors de l’endoscopie de surveillance, la décision a été prise de procéder à une résection chirurgicale à visée curative.
La patiente est une femme de 48 ans ayant des antécédents de reflux gastro-œsophagien qui a découvert une tumeur dans son bulbe duodénal à l’œsophagogastroduodénoscopie. Une échographie endoscopique a été réalisée pour caractériser davantage la lésion, qui avait une dimension maximale de 5 mm et semblait sous-muqueuse. La lésion a été tatouée et le patient a été suivi par une endoscopie de routine pour surveiller la masse. Deux ans plus tard, la masse avait légèrement augmenté et elle a été référée à la clinique chirurgicale pour une résection. Ses autres antécédents médicaux sont notables pour l’obésité, le diabète sucré et l’hypertension. Elle n’a pas d’antécédents de chirurgie abdominale. Sa dernière coloscopie remonte à trois ans et était normale. Elle a un score de 2 à l’American Society of Anesthesiologist (ASA) et un indice de masse corporelle (IMC) de 31.
Le patient a subi un examen physique banal. Au bureau, elle s’est présentée sans détresse apparente avec des signes vitaux normaux. Elle avait un habitus normal. Son examen abdominal n’a rien révélé de particulier, sans signe de cicatrices chirurgicales, de hernies ou de sensibilité à la palpation. Son abdomen était mou et non distendu.
L’imagerie pertinente peut être vue dans la figure 1.
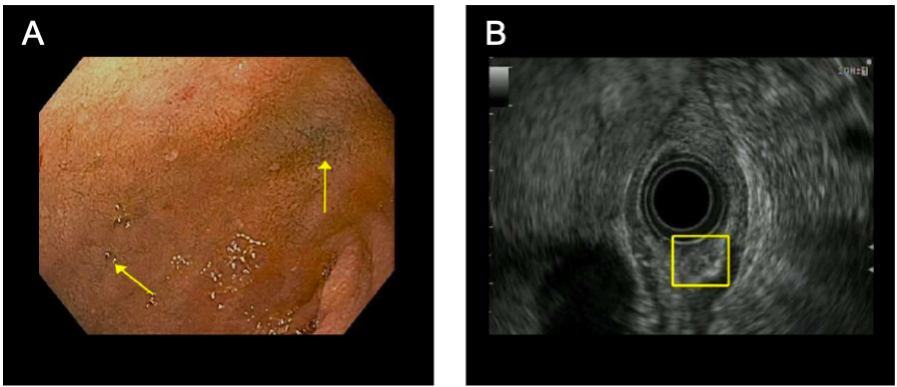
Graphique 1. Imagerie pertinente. (A) Image endoscopique du duodénum. Les flèches jaunes pointent vers un tatouage à l’encre bleue provenant d’un marquage endoscopique préalable de la masse. La lésion est petite et non visible sur l’endoscopie conventionnelle. (B) Image échographique endoscopique de la tumeur neuroendocrine, qui est capturée dans la boîte jaune. La lésion est sous-épithéliale à l’échographie.
L’évolution clinique des TNE est très variable. Les lésions de bas grade et bien différenciées ont généralement une évolution indolente avec un faible potentiel métastatique, tandis que les TNE de haut grade progressent rapidement avec une propagation à distance. La survie est également associée à la localisation de la tumeur, et les TNE pancréatiques avec des caractéristiques de haut grade ont des taux de survie lamentables à 5 ans inférieurs à 10 %. 7 La séquence des altérations génétiques et épigénétiques qui entraînent le développement des TNE est variable lorsque l’on compare les lésions de bas grade par rapport aux lésions de haut grade, mais aussi lorsque l’on compare l’origine du type de cellule, ce qui indique que la pathologie moléculaire et l’évolution clinique ultérieure sont hétérogènes parmi les TNE.
La seule thérapie curative potentielle pour les TNE est la résection chirurgicale de la tumeur. Néanmoins, le chirurgien doit discuter des risques et des avantages d’une opération avec le patient. Dans certains cas, une tentative de résection endoscopique est raisonnable pour les petites lésions à faible risque. Pour les maladies métastatiques, la chirurgie peut être indiquée si la totalité de la maladie est extirpable, ou dans les situations où la réduction tumorale pourrait améliorer considérablement la qualité de vie des masses sécrétrices d’hormones. Cependant, dans la plupart des cas de maladie métastatique, la chimiothérapie cytotoxique et la thérapie anti-hormonale sont les piliers du traitement.
La raison d’être de la résection chirurgicale pour les TNE non métastatiques est l’élimination complète de la maladie à visée curative.
Il existe plusieurs mises en garde à l’égard de la résection chirurgicale pour les TNE. Tout d’abord, une surveillance peut être envisagée pour les TNE duodénales de moins de 1 cm de diamètre présentant des caractéristiques à faible risque, la résection endoscopique est acceptable.8 Deuxièmement, pour les lésions de haut grade, le rôle de la chirurgie est moins clair en raison du risque accru de propagation à distance et du mauvais pronostic. Troisièmement, la réduction tumorale chirurgicale non curative peut être envisagée dans certains cas de maladie métastatique pour améliorer la qualité de vie des tumeurs sécrétant des hormones.
Comme nous l’avons montré dans cette vidéo, les principales étapes procédurales de cette opération sont les suivantes : (1) laparotomie médiane supérieure, ablation du ligament falciforme, exploration de la cavité péritonéale ; (2) Kocherisation du duodénum ; (3) ligature de l’artère gastrique droite, ablation du ligament gastrohépatique ; (4) ligaturer l’artère gastroépiploïque droite, enlever le ligament gastrocolique et entrer dans le petit sac ; (5) mobilisation de la première partie du duodénum hors de la tête du pancréas ; (6) transecter le duodénum avec une agrafeuse TA ; (7) transecter l’antre de l’estomac avec une agrafeuse ILA ; et (8) effectuer une reconstruction Billroth II avec une gastrojéjunostomie Hoffmeister rétrocolique de bout en côté. Cette approche permet une mobilisation extensive du duodénum et de l’estomac distal pour assurer des marges de résection négatives.
Il existe deux options pour la gastrojéjunostomie : l’antécolique et la rétrocolique. Dans l’approche rétrocolique, le jéjunum est amené à travers une fenêtre mésentérique du côlon transverse, ce qui entraîne une boucle afférente plus courte et un risque réduit de syndrome de la boucle afférente. D’autre part, l’approche antcolique est considérée comme techniquement plus facile et est préférée en cas de tumeurs malignes. 12
Les TNE duodénales sont rares, représentant moins de 5 % des tumeurs duodénales primitives et moins de 10 % de toutes les TNE. 9 La majorité des TNE duodénales sont non fonctionnelles, de moins de 2 cm de diamètre, et découvertes fortuitement chez des patients par ailleurs asymptomatiques. 8 Ces tumeurs se présentent généralement dans la muqueuse profonde et ont un aspect sous-muqueux à l’endoscopie. Le traitement standard des TNE duodénales est la résection chirurgicale. Cependant, pour les lésions de bas grade, de petite taille et non fonctionnelles, une résection endoscopique peut être envisagée. 10 L’observation des petites lésions de bas grade n’est pas recommandée en raison du risque de métastases ganglionnaires.
Le type de résection chirurgicale dépend de l’emplacement et de la taille de la lésion dans le duodénum. Les tumeurs ampullaires ont tendance à avoir un pronostic plus sombre et nécessitent souvent une pancréaticoduodénectomie pour des marges négatives et un rendement ganglionnaire adéquat. Les TNE duodénales situées à la limite anti-mésentérique de l’intestin peuvent parfois être réséquées de manière cunéiforme si elles sont suffisamment petites et présentent des caractéristiques à faible risque. Dans les autres cas, une résection duodénale segmentaire est nécessaire. Dans le cas de notre patiente, nous avons choisi de réaliser une résection D1 avec antrectomie. Nous avons choisi cette procédure parce que la lésion n’était pas localisable en peropératoire et ne se prêtait donc pas à une résection cunéiforme.
- Temps opératoire : 68 minutes
- Perte de sang estimée : 50 mL
- Fluides : 1700 mL de cristalloïde
- Durée du séjour : sortie de l’hôpital à la maison sans services le 4e jour postopératoire
- Morbidité : aucune complication
- Pathologie finale : tumeur neuroendocrine, grade 1, coloration positive à la gastrine
- Scalpel à 10 lames
- Électrocautérisation
- Pince DeBakey
- Écarteur portatif de la paroi abdominale
- Pince Schnidt
- Attaches en soie 3-0 et 2-0 pour la ligature du mésentère
- Ciseaux Metzenbaum
- Agrafeuse ILA
- Agrafeuse TA
- 3-0 Vicryl et 3-0 soie pour la gastrojéjunostomie
- 1-0 Suture prolène pour la fermeture fasciale
- Agrafeuse cutanée
Rien à divulguer.
Le patient visé dans cet article vidéo a donné son consentement éclairé pour être filmé et est conscient que des informations et des images seront publiées en ligne.
Nous tenons à remercier Theresa Kim, MD pour son aide dans cette opération.
References
- Frilling A, Akerstrom G, Falconi M, et al. Maladie tumorale neuroendocrine : un paysage en évolution. Endocr Relat Cancer. 2012; 19 :R163-85. doi :10.1530/ERC-12-0024.
- Cives M, Strosberg JR. Tumeurs neuroendocrines gastro-entéropancréatiques. CA Cancer J Clin. 2018;68:471-87. doi :10.3322/caac.21493.
- Oberg K, Couvelard A, Delle Fave G, et al, Conférence de consensus d’Antibes p. Lignes directrices consensuelles ENETS pour la norme de soins dans les tumeurs neuroendocrines : marqueurs biochimiques. Neuroendocrinienne. 2017;105:201-11. https://doi.org/10.1159/000461583.
- Kloppel G, La Rosa S. Ki67 Indice d’étiquetage : évaluation et rôle pronostique dans les néoplasmes neuroendocriniens gastro-entéropancréatiques. Arc de Virchows. 2018;472:341-9. doi :10.1007/s00428-017-2258-0.
- Dasari A, Shen C, Halperin D, et al. Tendances de l’incidence, de la prévalence et de la survie chez les patients atteints de tumeurs neuroendocrines aux États-Unis. JAMA Oncol. 2017;3:1335-42. doi :10.1001/jamaoncol.2017.0589.
- Partelli S, Bartsch DK, Capdevila J, et al, Conférence de consensus d’Antibes p. ENETS Directives de consensus pour la norme de soins dans les tumeurs neuroendocrines : chirurgie des tumeurs neuroendocrines de l’intestin grêle et du pancréas. Neuroendocrinienne. 2017;105:255-65. doi :10.1159/000464292.
- Strosberg JR, Cheema A, Weber J, Han G, Coppola D, Kvols LK. Validité pronostique d’une nouvelle classification de stadification du cancer de l’American Joint Committee on Cancer pour les tumeurs neuroendocrines pancréatiques. J Clin Oncol. 2011;29:3044-9. doi :10.1200/JCO.2011.35.1817.
- Sato Y, Hashimoto S, Mizuno K, Takeuchi M, Terai S. Prise en charge des tumeurs neuroendocrines gastriques et duodénales. World J Gastroenterol 2016;22:6817-28. doi :10.3748/wjg.v22.i30.6817.
- Yao JC, Hassan M, Phan A, et al. Cent ans après « carcinoïde » : épidémiologie et facteurs pronostiques des tumeurs neuroendocrines dans 35 825 cas aux États-Unis. J Clin Oncol. 2008;26:3063-72. doi :10.1200/JCO.2007.15.4377.
- Kulke MH, Shah MH, Benson AB III, et al ; Réseau national complet de cancérologie. Tumeurs neuroendocrines, version 1.2015. J Natl Compr Canc Netw. 2015 Jan ; 13(1):78-108. doi :10.6004/jnccn.2015.0011.
- Furukawa K, Nakamura M, Kawashima H, Fujishiro M. Résection endoscopique d’une tumeur neuroendocrine duodénale. Révérend Esp Enferm Dig. 2022; 114(5):291-292. doi :10.17235/reed.2021.8232/2021.
- Miyazaki Y, Oda T, Shimomura O, et al. Gastrojéjunostomie rétrocolique après pancréaticoduodénectomie : un taux de vidange gastrique retardé satisfaisant. Pancréas. 2019; 48(4):579-584. doi :10.1097/MPA.000000000001295.
Cite this article
Erstad DJ, Berger DL. Ancrétomie ouverte et résection duodénale pour la tumeur neuroendocrine. J Med Insight. 2024; 2024(28). doi :10.24296/jomi/28.

