Colporrafia posterior específica del sitio y perineorrafia para el rectocele
Main Text
Table of Contents
La paciente es una mujer de 38 años que presentó incontinencia fecal, estreñimiento e incontinencia urinaria de esfuerzo. Se encontró que tenía prolapso de la pared vaginal posterior en etapa II. Deseaba un manejo quirúrgico definitivo de su prolapso y optó por la reparación vaginal posterior. Aunque la incontinencia urinaria de esfuerzo se demostró en las pruebas urodinámicas, se tomó la decisión de no proceder con el cabestrillo miduretral concurrente dados sus antecedentes de dissinergia del suelo pélvico y retención urinaria intermitente. La cirugía no fue complicada y fue dada de alta el día de la cirugía. Su recuperación no fue notable.
La paciente es una mujer G3P3 de 38 años con antecedentes de enfermedad celíaca que se presentó en el consultorio de uroginecología con incontinencia fecal, estreñimiento e incontinencia urinaria de esfuerzo. Ella tiene antecedentes de tres partos vaginales, uno de los cuales fue asistido con fórceps. Su bebé más grande pesaba 7 libras y 14 onzas.
La paciente reportó estreñimiento de larga data desde la infancia que había empeorado desde su diagnóstico de enfermedad celíaca. Fue seguida por el servicio de cirugía colorrectal y se encontró que tenía un puborectalis no rerelaxante en electromiografía (EMG), consistente con dissinergia del suelo pélvico. Admitió haber realizado esfuerzos y férulas vaginales durante la defecación. Se inició en un régimen intestinal y fue remitida a fisioterapia pélvica, lo que ayudó a disminuir el esfuerzo. También tenía síntomas de incontinencia urinaria de esfuerzo que mejoraron con la fisioterapia del suelo pélvico.
Su examen físico fue consistente con el prolapso de la pared vaginal anterior y posterior en etapa II. La pared vaginal posterior estaba en el himen, y había una bolsa rectovaginal demostrable. La pared vaginal anterior estaba 1 cm por encima del himen. El soporte apical y la longitud vaginal total fueron normales. El cuerpo perineal era normal; sin embargo, el hiato genital se agrandó a 5 cm. Consulte la Figura 1 para una demostración gráfica del prolapso preoperatorio.
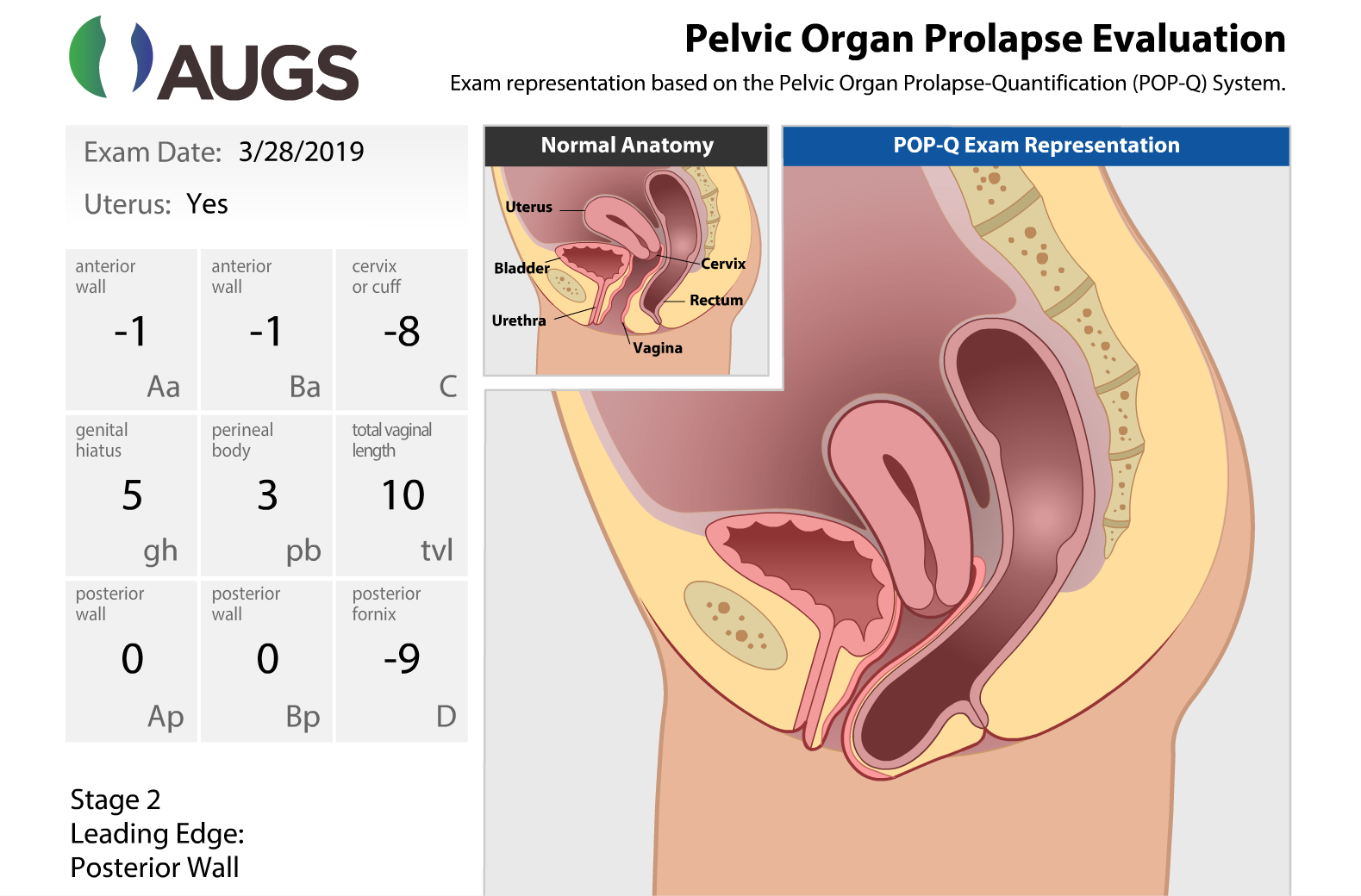
Figura 1. Mediciones POP-Q
Una demostración gráfica de las mediciones preoperatorias de POP-Q.
Utilizado con permiso de la American Urogynecologic Society (AUGS).
Debido a un residuo post-vacío elevado, el paciente se sometió a una ecografía renal, descartando así hidronefrosis.
Se le realizaron pruebas urodinámicas que mostraron incontinencia urinaria de esfuerzo a bajo volumen, incontinencia urinaria de urgencia y micción incompleta.
El tratamiento del prolapso vaginal depende de los síntomas y objetivos de la paciente individual. Las opciones incluyen manejo expectante, ejercicios del suelo pélvico, fisioterapia del suelo pélvico, pesario y manejo quirúrgico (Figura 2). Debido a que la paciente encontró molesto el prolapso, rechazó el manejo expectante y prefirió seguir adelante con el manejo quirúrgico definitivo.

Figura 2. Árbol de decisión de prolapso
Representación en diagrama de flujo del árbol de decisión de prolapso.
La paciente decidió que quería una cirugía reconstructiva que fuera mínimamente invasiva y que involucrara solo sus propios tejidos (es decir, sin malla).
Como se describió anteriormente, el paciente se sometió a pruebas urodinámicas, que con mayor frecuencia se realizan antes de la operación para evaluar la posible incontinencia urinaria de esfuerzo oculta, que es la incontinencia urinaria que se "desenmascara" por la reparación del prolapso. Durante la prueba, el prolapso se eleva para simular la reparación y el paciente es llevado a través de diversas maniobras para provocar incontinencia urinaria de esfuerzo. Si el paciente tiene fugas urinarias durante las pruebas, tiene una probabilidad del 58% de tener incontinencia urinaria después de la reparación del prolapso. 1 Existe una probabilidad del 38% de que el paciente pueda tener fugas, incluso si la prueba es negativa, y puede requerir un procedimiento por etapas separado para tratar la incontinencia. 1
Dada la presencia de dissinergia del suelo pélvico en pruebas previas, la presencia de hiperactividad significativa del detrusor y la mejoría de la incontinencia urinaria de esfuerzo con fisioterapia del suelo pélvico, se aconsejó al paciente que no procediera con el cabestrillo miduretral concomitante en el momento de la reparación del prolapso. La paciente estuvo de acuerdo con el plan y entendió que puede experimentar un empeoramiento de la incontinencia urinaria después de la operación.
El prolapso de la pared vaginal posterior se puede abordar de varias maneras. La colporrafia posterior tradicional de tejido nativo implica una plicatura de la línea media de la musculatura rectovaginal, mientras que una reparación de defectos específico del sitio tiene como objetivo volver a perfilar los bordes rotos de la fibromuscular y corregir todos los defectos. Alternativamente, la colporrafia posterior se puede realizar con aumento biológico del injerto. La colporrafia posterior tradicional del tejido nativo y las reparaciones de defectos específicos del sitio tienen resultados anatómicos y funcionales similares. 2 Un injerto biológico no mejora el resultado anatómico en la pared posterior, y un estudio en realidad mostró un aumento de la tasa de insuficiencia anatómica con el aumento del injerto porcino-biológico en comparación con las colaporrafias posteriores tradicionales o específicas del sitio. número arábigo
Nuestra práctica clínica es abordar cualquier defecto específico encontrado en el momento de la colporrafia posterior.
El paciente fue llevado al quirófano donde se le administró anestesia general y se obtuvo una máscara laríngea de la vía aérea. Se colocaron dispositivos de compresión secuencial en las extremidades inferiores como profilaxis de tromboembolismo venoso y cefazolina intravenosa como profilaxis antibiótica. Fue colocada en la posición de litotomía dorsal en estribos de bastón de caramelo. Se realizó un tiempo de espera con todo el personal operativo. Se colocó un catéter Foley para drenar la vejiga.
Primero se realizó la revisión de la pared vaginal anterior. El área de disección anticipada se inyectó con Marcaína diluida al 0,25% con epinefrina. Luego se realizó una incisión transversal a nivel de las lapas de la pared vaginal, aproximadamente 3 cm proximales a la uretra. El epitelio vaginal se diseccionó con moderación del tejido conectivo pubocervical subyacente y se recortó para extirpar la vagina redundante. La incisión se cerró de manera transversal con una sutura Vicryl de 2-0.
La reparación posterior se realizó a continuación. Se inyectó una solución diluida de Marcaine con epinefrina debajo de la piel perineal y la pared vaginal posterior. La piel perineal cicatrizada atenuada fue extirpada. La pared vaginal posterior se diseccionó bruscamente fuera del recto subyacente. El rectocele se cerró de una manera específica del sitio; en primer lugar, se observó que el borde proximal y ambos bordes laterales de la fascia rectovaginal se habían desprendido. Todos los sitios se volvieron a unir con una sutura de 2-0 PDS. Se realizó irrigación y se observó una excelente hemostasia. Se extirpó el exceso de pared vaginal posterior. La incisión se cerró con 2-0 Vicryl en una puntada de carrera hasta 3 cm por encima del himen y se mantuvo. Se colocaron puntos de sutura interrumpidos de 0 Vicryl para construir el cuerpo perineal y disminuir el hiato genital. La incisión de la línea media se cerró de manera continua con la sutura Vicryl 2-0. El perineo se cerró con puntos de sutura submucosos e interrumpidos subcutáneos. Se realizó un examen rectal final, confirmando que no había puntos de sutura en el recto y que había un buen soporte para la pared rectal anterior y el cuerpo perineal. La vagina fue irrigada y la hemostasia asegurada. Se retiró el catéter Foley y el procedimiento se consideró completo.
Aproximadamente dos horas después de la cirugía, el paciente se sometió a un ensayo de relleno de nulo. La vejiga se rellenó mediante el catéter Foley con 300 ml de agua estéril. Se retiró el catéter de Foley, y el paciente pudo anular más de 200 ml, pasando así el ensayo de vacío. Posteriormente, debido a que cumplía con todos los criterios de alta, se fue a casa el día de la cirugía.
El paciente fue visto dos semanas después de la cirugía. Ella estaba bien y negó cualquier protuberancia vaginal o disfunción miccional.
Equipo de cistoscopia con lente de 70 grados para visualizar chorros ureterales.
Nada que revelar.
El paciente al que se hace referencia en este video artículo ha dado su consentimiento informado para ser filmado y es consciente de que la información y las imágenes se publicarán en línea.
References
- Visco AG, Brubaker L, Nygaard I, et al.; Red de Trastornos del Suelo Pélvico. El papel de las pruebas urodinámicas preoperatorias en mujeres del continente del estrés sometidos a sacrocolpopexia: el ensayo quirúrgico aleatorizado Colpopexy and Urinary Reduction Efforts (CARE). Int Urogynecol J Suelo Pélvico Disfuncionante. 2008;19(5):607-614. doi:10.1007/s00192-007-0498-2.
- Paraiso MF, Barber MD, Muir TW, Walters MD. Reparación del rectocele: un ensayo aleatorizado de tres técnicas quirúrgicas que incluyen el aumento del injerto. Am J Obstet Gynecol. 2006;195(6):1762-1771. doi:10.1016/j.ajog.2006.07.026.
Cite this article
Berkowitz LR, Hudson PL. Colporrafia posterior y perineorrafia específicas del sitio para el rectocele. J Med Insight. 2022;2022(269). doi:10.24296/jomi/269.


