Rearranjo tecidual local para queimadura química hipertrófica: zetaplastia e plastia VY
Main Text
Table of Contents
Demonstrou-se que cicatrizes hipertróficas após queimaduras ocorrem em até 70% dos pacientes, potencialmente causando morbidade psicológica e física em longo prazo. Taxas aumentadas de depressão e ansiedade surgem da insatisfação estética, afetando a reabilitação do paciente e a subsequente interação social. A mobilidade é prejudicada por contraturas que se desenvolvem dentro do tecido danificado, levando à diminuição da amplitude de movimento e função da área. Ambas as sequelas deixam o paciente com uma diminuição geral da qualidade de vida. Técnicas cirúrgicas envolvendo rearranjo tecidual local, incluindo zetaplastia e VY podem ser empregadas para melhorar a função e os efeitos cosméticos das cicatrizes de queimaduras. Essencialmente, essas técnicas provocam uma diminuição na tensão por meio de um alongamento do tecido contraído de até 50 a 70%, permitindo um melhor alinhamento estático e maior mobilidade sobre as superfícies articulares. Este vídeo mostra a combinação de ambas as técnicas de rearranjo tecidual aplicadas a contraturas cicatriciais hipertróficas resultantes de queimaduras anteriores. Os autores consideram essas técnicas uma parte inestimável de um arsenal de cirurgiões reconstrutivos ao abordar a revisão de cicatrizes.
As queimaduras químicas causadas por agentes ácidos, como visto neste caso, causam danos por necrose de coagulação e citotoxicidade. Muito parecido com lesões térmicas mais comuns, isso leva à destruição de proteínas e mudanças estruturais no tecido diretamente contatado pelo produto químico. O tratamento inicial envolve irrigação imediata e de baixa pressão da área afetada para remover completamente o agente e evitar a propagação. A descontaminação pode levar horas, dependendo do tipo de agente e da extensão da lesão. O paciente pode então ser tratado como um caso típico de queimadura, com ressuscitação fluídica e precauções para hipotermia, infecção e rabdomiólise. 1 Os esforços cirúrgicos padrão para promover a cicatrização em queimaduras profundas utilizam excisão precoce e cobertura com autoenxerto de pele de espessura parcial. 2 Esse manejo funciona como profilaxia para o desenvolvimento de infecção e meio para a redução de cicatrizes graves.
A patogênese da formação de cicatrizes progride em três fases precisas: inflamação, proliferação e remodelação. 3 A alteração em qualquer um deles pode atrasar o processo de cicatrização. O estágio um dura vários dias, onde o manejo precoce da hemostasia é alcançado por meio da criação de um coágulo de fibrina. Em seguida, as reações de citocinas iniciam o recrutamento dos principais tipos de células responsáveis pela restauração da barreira cutânea. A fase proliferativa é predominada pela formação de moléculas de colágeno e andaimes por meio da ativação de fibroblastos dérmicos profundos. Os fibroblastos também estimulam os miofibroblastos, responsáveis pela contração da ferida. A epitelização ocorre neste momento também a partir da migração celular sobre a matriz extracelular transicional. 4 A fase final de maturação e remodelação pode continuar por anos e tem o maior potencial de variação individual nas qualidades da cicatriz.
Tanto a genética de um paciente quanto as características do tecido desempenham um papel nos processos anormais de cicatrização. Cicatrizes hipertróficas são aquelas que se elevam acima do nível da pele, mas permanecem dentro da área original da lesão cutânea, geralmente resultantes de uma superprodução de colágeno. 5 Eles podem surgir após uma variedade de lesões cutâneas que envolvem a derme reticular, como trauma, queimaduras, cirurgia, piercing na pele e doenças infecciosas. As áreas de alto risco para formação incluem locais do corpo que experimentam tensão dinâmica ou áreas de pele naturalmente tensa. A cicatriz hipertrófica é o tipo mais comum de tecido cicatricial em um paciente gravemente queimado e pode ser predominantemente generalizada. A marca registrada é uma desregulação do colágeno com a substituição reduzida do colágeno tipo III pelo colágeno tipo I. Feixes de colágeno excessivamente apertados, juntamente com elastina ausente - por aproximadamente 5 anos após uma queimadura - e células T pró-fibróticas diminuem a maleabilidade da pele. 2 A cicatriz resultante cria uma área da pele espessa, com contornos irregulares, rígida, com coceira e dolorida. 2 Em geral, quanto mais tempo uma queimadura leva para cicatrizar, maior o risco de cicatrizes patológicas.
Aqui apresentamos um homem saudável de 18 anos com histórico médico de queimaduras químicas de seis anos localizadas à direita e na nuca e no lado direito do rosto. Ele teve várias cirurgias anteriores, incluindo enxertos de pele e rearranjos de tecido para essas cicatrizes hipertróficas. A principal queixa do paciente era um aperto extremo no tecido cicatricial na linha média do pescoço, limitando severamente a mobilidade, principalmente durante a atividade esportiva recreativa. A área contém pele normal e anormal que sofreu hipertrofia como resultado de movimento crônico.
As indicações para esta cirurgia são a liberação de contraturas, o realinhamento ao longo das linhas de Langer (dobras cutâneas naturais) aliviando a tensão da pele, aumentando a mobilidade e criando uma aparência mais cosmeticamente agradável da cicatriz. 5 Considerando a extensa história cirúrgica desse paciente, um procedimento pequeno com resultado efetivo foi favorecido.
Não há contra-indicações absolutas para esta cirurgia. Cada caso é avaliado individualmente para avaliar a(s) intervenção(ões) cirúrgica(s) mais adequada(s). Antes de realizar esta cirurgia, deve-se levar em consideração os seguintes fatores: tabagismo, mau controle glicêmico, uso atual de corticosteróides e história de cicatriz hipertrófica ou doença vascular, que podem desempenhar um papel no sangramento perioperatório e na cicatrização pós-operatória. 6 Além disso, as prioridades do paciente, a capacidade de repouso e recuperação e a capacidade de acompanhar ou se submeter a procedimentos adicionais devem ser consideradas antes da intervenção.
O pescoço do paciente foi pesquisado para determinar a melhor localização e tecido a ser usado. Uma pequena área no pescoço anterior direito e uma área maior na linha média anterior do colo foram decididas como os locais mais vantajosos para uma zetaplastia típica e uma zetaplastia e uma voplastia, respectivamente. Esses locais foram marcados com um marcador estéril e verificados quanto ao alinhamento correto da linha de Langer. O anestésico local foi infiltrado ao longo dos locais marcados. No local da linha média, foi feita uma incisão no membro central, sendo o plano de dissecção para ambos os procedimentos de plastia no tecido subcutâneo. Cauterização e sucção foram usadas para obter controle do sangramento e limpar o campo cirúrgico. A pinça de mosquito ajudou a dissecar sem rodeios a área do tecido subcutâneo para localizar um ponto de amarração para a transposição das pontas. Em seguida, a VY foi iniciada criando incisões ao longo das linhas restantes. No fechamento da plastia, foram utilizadas primeiras suturas monofilamentares de Prolene para fixar as pontas para garantir o alinhamento adequado. Suturas simples interrompidas foram então usadas para colocação de pontos de alívio de tensão e suturas secundárias equilibrando a tensão. A segunda plastia foi dentro de uma área de enxerto de pele, com os ângulos mais obtusos para orientar a cicatriz longitudinal no sentido transversal. Após a incisão ao longo das marcações, uma pinça foi novamente usada para dissecar sem rodeios o tecido subcutâneo, permitindo que a ferida se abrisse. A mesma técnica de fechamento foi utilizada, colocando-se primeiro a ponta e depois os pontos de alívio de tensão.
As intervenções cirúrgicas são consideradas somente após a falha das terapias não cirúrgicas para reduzir a cicatriz hipertrófica. 3 É preferível aguardar aproximadamente um ano após o evento, dando tempo para a maturação da cicatriz. 7 Devido à relativa avascularidade da cicatriz, há um potencial reduzido de sangramento, má retirada do enxerto e danos adicionais. O tratamento das contraturas geralmente deve ser concluído por meio de liberação imediata e incisional. Isso diminui a necessidade de uma cobertura cutânea em um procedimento, proporcionando resultados mais imediatos. Uma vez que a liberação tenha sido alcançada em uma contratura pós-queimadura, as decisões de cobertura da pele podem ser contempladas. As principais opções são enxertos de pele dividida e retalhos cutâneos. O primeiro é usado para todas as contraturas como regra geral, permitindo que a área doadora cicatrize independentemente da área receptora. 8 O uso de retalhos cutâneos é mais limitado, sendo usado apenas em situações específicas quando articulações abertas ou preocupações estéticas precisam ser abordadas. Os retalhos locais são úteis na maturação pós-enxerto quando bandas de contração se formam ao redor da junção da pele, e a ferida não segue as linhas de tensão de Langer, impedindo a amplitude normal de movimento das articulações. Esta situação é particularmente verdadeira na população pediátrica queimada devido à incapacidade de cicatrizes hipertróficas de crescer para acomodar o crescimento de ossos longos.
Os dois procedimentos de retalho utilizados, neste caso, são a zetaplastia e a VY Os procedimentos de zetase alteram o comprimento e a orientação de uma cicatriz. Há uma variedade de tipos diferentes de zetaplastias, com configuração escolhida adaptada para se adequar à pele circundante e ao tecido cicatricial. A versão mais básica consiste em três membros de igual comprimento que formam dois retalhos triangulares de 60° (Figura 1). O membro médio está situado ao longo do eixo da cicatriz. Isso permite o alongamento da contratura teoricamente em cerca de 75% e a reorientação em 90°. 8 Ajustando o comprimento e o ângulo dos membros, pode-se obter um maior alongamento da cicatriz. No entanto, ângulos muito grandes ou muito pequenos criam mais complicações para o retalho. Ângulos maiores que 75° causam muita tensão na pele, enquanto ângulos menores que 45° estão ligados a um maior risco de necrose do retalho devido ao comprometimento do fluxo sanguíneo para as pontas.
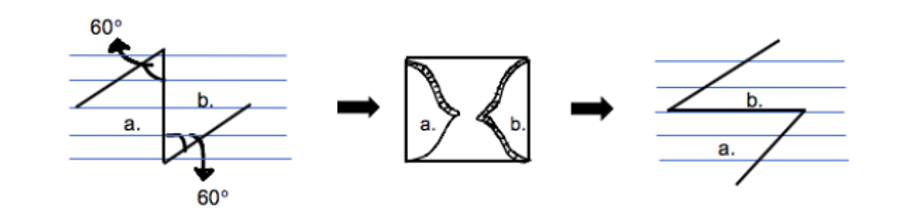
Figura 1: Z-Plastia. O procedimento de zetaplastia mostrado com a transposição dos dois retalhos. A linha inicial é perpendicular às linhas de Langer. Ao incisar e transpor os retalhos para os cantos opostos, a cicatriz sofre rotação de 90°, diminuindo a tensão.
A VY plastia pode ser usada para cobrir pequenos defeitos e alongar estruturas (Figura 2). As principais diferenças entre os dois procedimentos giram em torno do risco de complicações e considerações dimensionais. O retalho criado nesta configuração tem menor risco de comprometimento vascular por ter mantido seu pedículo subcutâneo, reduzindo assim o risco de necrose do retalho. 2 Portanto, sem que as dimensões sejam limitadas devido a considerações de perfusão, tamanhos mais individualizados podem ser criados. A base original, chamada de borda de ataque, guia a altura do triângulo, geralmente 1,5 a 2 vezes seu comprimento. Ao decidir a orientação, a ponta do triângulo é colocada alinhada com a contratura, resultando na transposição de tecido extra alinhado com a contratura.
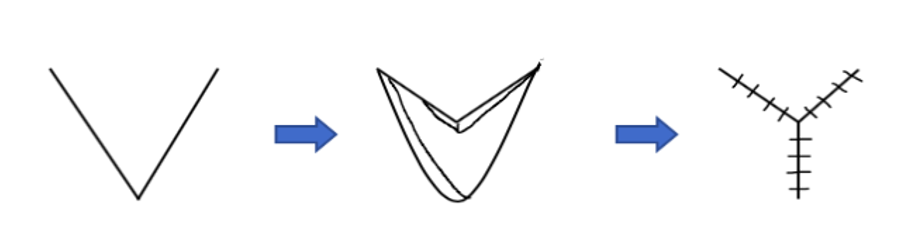
Figura 2: Vy-Plastia. O fechamento da VY-Plasty é representado aqui. É um retalho modificado utilizado para pequenos e médios defeitos, que preserva o suprimento vascular. É feita uma incisão triangular que alivia a tensão através da sutura dos lados laterais entre si e do retalho criado.
No pré-operatório, o cirurgião deve avaliar a cicatriz, avaliando a pele quanto à flacidez, quantidade e orientação. Esses fatores determinam a variante de zetaplastia mais apropriada a ser usada e a localização mais vantajosa. O cirurgião também deve avaliar o risco de infecção no local da ferida, potencialmente colocando o paciente em antibióticos profiláticos e aconselhando a interrupção de anticoagulantes ou antiplaquetários para evitar sangramento excessivo. Por fim, a marcação pré-operatória meticulosa da incisão planejada garante a correta orientação e alinhamento dos retalhos. Após o procedimento, os pacientes podem usar analgésicos de venda livre e raramente precisam de analgésicos narcóticos. O exame clínico do local cirúrgico deve ocorrer dentro de um a dois dias, e as suturas podem ser removidas após 2 semanas.
As complicações mais comuns que ocorrem após os procedimentos de zetase e VY incluem necrose do retalho, infecção da ferida e o desenvolvimento de um hematoma subcutâneo. 9 A tensão da ferida também pode ocorrer e causar descamação do retalho criado. O fenômeno do alçapão - onde o tecido central de um retalho se eleva devido à tração para baixo da cicatriz circundante - também é uma complicação comum. 9 Com planejamento cuidadoso e técnica cirúrgica meticulosa, a maioria das complicações pode ser evitada. 10 É importante informar os pacientes sobre a possibilidade de tratamentos adjuvantes e a necessidade de novos procedimentos.
Tesoura de Steven
#15 lâmina de bisturi
Unidade de eletrocautério
Dispositivo de sucção
Fórceps
Anestésico local
Sutura de Prolene 4-0 e 5-0
Os autores não têm interesses financeiros a divulgar em relação a este trabalho.
O paciente referido neste artigo em vídeo deu seu consentimento informado para ser filmado e está ciente de que informações e imagens serão publicadas online.
References
- Touzopoulos P, Zarogoulidis P, Mitrakas A, et al. Queimaduras químicas ocupacionais: uma experiência de 2 anos no pronto-socorro. J Multidiscip Healthc. 2011;4:349-52. DOI:10.2147/JMDH.S25141.
- Cicatriz hipertrófica: o maior desafio não enfrentado após queimaduras. Lanceta. 1º de outubro de 2016; 388(10052):1427-1436. DOI:10.1016/S0140-6736(16)31406-4.
- Tredget EE, Nedelec B, Scott PG, Ghahary A. Cicatrizes hipertróficas, quelóides e contraturas. A base celular e molecular para a terapia. As clínicas cirúrgicas da América do Norte. 1997; 77:701–30. DOI:10.1016/S0039-6109(05)70576-4.
- Guo S, Dipietro LA. Fatores que afetam a cicatrização de feridas. J Dent Res. 2010 março; 89(3):219-29. DOI:10.1177/0022034509359125.
- Bloemen MC, van der Veer WM, Ulrich MM, van Zuijlen PP, Niessen FB, Middelkoop E. Prevenção e tratamento curativo da formação de cicatrizes hipertróficas. Queimaduras. Junho de 2009; 35(4):463-75. DOI:10.1016/j.burns.2008.07.016.
- Salam GA, Amin JP. A zetaplastia básica. Sou médico da família. 1º de junho de 2003; 67(11):2329-2332.
- Rohrich RJ, Zbar RI. Um algoritmo simplificado para o uso da zetaplastia. Plast Reconstr Surg. 1999 abril; 103(5):1513-7; questionário 1518.
- Goel A, Shrivastava P. Cicatrizes pós-queimadura e contraturas cicatriciais. Indian J Plast Surg. 2010 setembro; 43 (Suppl): S63-71. DOI:10.4103/0970-0358.70724.
- Tullington JE, Gemma R. Revisão da cicatriz. [Atualizado em 27 de junho de 2022]. In: StatPearls [Internet]. Ilha do Tesouro (FL): Publicação StatPearls; 2022 janeiro-. Disponível a partir de: https://www.ncbi.nlm.nih.gov/books/NBK542318/.
- Reparo cirúrgico com retalho de avanço em V-Y: publicação oficial no dermatologista, 2012; Volume 20, edição 3. Disponível em: https://www.hmpgloballearningnetwork.com/site/thederm/site/cathlab/event/surgical-repair-using-v-y-advancement-flap.
Cite this article
Driscoll DN, Gfrerer L, Dabek R, Boccardi AM. Rearranjo tecidual local para queimadura química hipertrófica: zetaplastia e plastia VY. J Med Insight. 2023; 2023(261.2). DOI:10.24296/jomi/261.2.




