Hypertrophic Chemical Burn के लिए स्थानीय ऊतक पुनर्व्यवस्था: Z-Plasty और VY-Plasty
Main Text
Table of Contents
जलने की चोटों के बाद हाइपरट्रॉफिक स्कारिंग को 70% रोगियों में होने के लिए दिखाया गया है, संभावित रूप से दीर्घकालिक मनोवैज्ञानिक और शारीरिक रुग्णता दोनों का कारण बनता है। अवसाद और चिंता की बढ़ी हुई दरों को सौंदर्य असंतोष से उत्पन्न होने के लिए देखा जाता है, जो रोगी पुनर्वास और बाद के सामाजिक संपर्क को प्रभावित करता है। गतिशीलता को क्षतिग्रस्त ऊतक के भीतर विकसित होने वाले अनुबंधों से खतरे में डाल दिया जाता है, जिससे क्षेत्र की गति और कार्य की सीमा में कमी आती है। दोनों sequelae जीवन की समग्र गुणवत्ता में कमी के साथ रोगी छोड़ देते हैं। जेड-प्लास्टी और वीवाई-प्लास्टी सहित स्थानीय ऊतक पुनर्व्यवस्था को शामिल करने वाली सर्जिकल तकनीकों को जलने के निशान के कार्य और कॉस्मेटिक प्रभावों दोनों में सुधार करने के लिए नियोजित किया जा सकता है। अनिवार्य रूप से, ये तकनीकें 50-70% तक के अनुबंधित ऊतकों की लंबाई के माध्यम से तनाव में कमी को अवैध करती हैं, जिससे बेहतर स्थैतिक संरेखण और संयुक्त सतहों पर गतिशीलता में वृद्धि होती है। यह वीडियो दोनों ऊतक पुनर्व्यवस्था तकनीकों के संयोजन को दर्शाता है जैसा कि पूर्व जलने की चोटों के परिणामस्वरूप हाइपरट्रॉफिक निशान अनुबंधों पर लागू होता है। लेखकों को इन तकनीकों को निशान संशोधन के करीब आने पर एक पुनर्निर्माण सर्जन के आयुध का एक अमूल्य हिस्सा लगता है।
अम्लीय एजेंटों से रासायनिक जलन, जैसा कि इस मामले में देखा गया है, जमावट नेक्रोसिस और साइटोटॉक्सिसिटी के माध्यम से नुकसान का कारण बनता है। अधिक सामान्य थर्मल चोटों की तरह, यह प्रोटीन विनाश और रासायनिक द्वारा सीधे संपर्क किए गए ऊतक में संरचनात्मक परिवर्तन की ओर जाता है। प्रारंभिक उपचार में एजेंट को पूरी तरह से हटाने और प्रसार को रोकने के लिए प्रभावित क्षेत्र की तत्काल, कम दबाव वाली सिंचाई शामिल है। डिकंटामिनेशन एजेंट के प्रकार और चोट की सीमा के आधार पर घंटों लग सकते हैं। रोगी को तब एक विशिष्ट जलने के मामले के रूप में इलाज किया जा सकता है, जिसमें द्रव पुनर्जीवन और हाइपोथर्मिया, संक्रमण और rhabdomyolysis के लिए सावधानियां होती हैं। 1 देखभाल के मानक गहरे जलने में चिकित्सा को बढ़ावा देने के लिए सर्जिकल प्रयासों को विभाजित मोटाई त्वचा autograft के साथ जल्दी उच्छेदन और कवरेज का उपयोग करें। 2 यह प्रबंधन संक्रमण के विकास के लिए एक प्रोफिलैक्सिस और गंभीर स्कारिंग को कम करने के लिए एक साधन दोनों के रूप में दोगुना हो जाता है।
निशान गठन का रोगजनन तीन सटीक चरणों में प्रगति करता है: सूजन, प्रसार, और रीमॉडलिंग। 3 इनमें से किसी एक में परिवर्तन उपचार प्रक्रिया में देरी कर सकता है। चरण एक कई दिनों तक रहता है जहां प्रारंभिक हेमोस्टेसिस प्रबंधन एक फाइब्रिन थक्के के निर्माण के माध्यम से प्राप्त किया जाता है। फिर साइटोकाइन प्रतिक्रियाएं त्वचा बाधा की बहाली के लिए जिम्मेदार प्रमुख सेल प्रकारों की भर्ती शुरू करती हैं। प्रोलिफेरेटिव चरण कोलेजन और मचान अणु गठन द्वारा गहरे त्वचीय फाइब्रोब्लास्ट्स से सक्रियण के माध्यम से प्रबल होता है। फाइब्रोब्लास्ट मायोफाइब्रोब्लास्ट्स को भी उत्तेजित करते हैं, जो घाव के संकुचन के लिए जिम्मेदार हैं। उपकलाकरण इस समय भी होता है और साथ ही संक्रमणकालीन बाह्य कोशिकीय मैट्रिक्स पर सेल माइग्रेशन से भी होता है। 4 परिपक्वता और रीमॉडलिंग का अंतिम चरण वर्षों तक जारी रह सकता है और इसमें निशान गुणों में व्यक्तिगत भिन्नता के लिए सबसे अधिक क्षमता है।
एक रोगी के आनुवांशिकी और ऊतक के लक्षण दोनों असामान्य स्कारिंग प्रक्रियाओं में एक भूमिका निभाते हैं। हाइपरट्रॉफिक निशान वे होते हैं जो त्वचा के स्तर से ऊपर उठाए जाते हैं लेकिन त्वचा की चोट के मूल क्षेत्र के भीतर रहते हैं, आमतौर पर कोलेजन के अधिक उत्पादन के परिणामस्वरूप। 5 वे विभिन्न प्रकार की त्वचीय चोटों के बाद उत्पन्न हो सकते हैं जिनमें आघात, जलन, सर्जरी, त्वचा भेदी और संक्रामक रोगों जैसे रेटिकुलर डर्मिस शामिल होते हैं। गठन के लिए उच्च जोखिम वाले क्षेत्रों में शरीर पर ऐसे स्थान शामिल हैं जो गतिशील तनाव या स्वाभाविक रूप से तंग त्वचा के क्षेत्रों का अनुभव करते हैं। हाइपरट्रॉफिक स्कारिंग एक गंभीर रूप से जले हुए रोगी में निशान ऊतक का सबसे आम प्रकार है और मुख्य रूप से व्यापक हो सकता है। हॉलमार्क प्रकार I कोलेजन के साथ प्रकार III के कम प्रतिस्थापन के साथ कोलेजन में एक विकृति है। अत्यधिक तंग कोलेजन बंडल, अनुपस्थित इलास्टिन के साथ-साथ- जलने के बाद लगभग 5 वर्षों के लिए- और प्रो-फाइब्रोटिक टी कोशिकाएं त्वचा की लचीलापन को कम करती हैं। 2 परिणामस्वरूप निशान त्वचा का एक क्षेत्र बनाता है जो मोटी, अनियमित रूप से समोच्च, कठोर, खुजली और दर्दनाक होता है। 2 सामान्य तौर पर, एक जलने को ठीक होने में जितना अधिक समय लगता है, पैथोलॉजिकल स्कारिंग के लिए उतना ही अधिक जोखिम होता है।
यहां हम एक अन्यथा स्वस्थ 18 वर्षीय पुरुष को छह वर्षीय रासायनिक जलने के पिछले चिकित्सा इतिहास के साथ पेश करते हैं जो उसकी गर्दन के दाईं ओर और पीछे स्थित है, और उसके चेहरे के दाईं ओर है। उनके पास कई पूर्व सर्जरी थीं, जिनमें त्वचा ग्राफ्ट, और इन हाइपरट्रॉफिक निशान के लिए ऊतक पुनर्व्यवस्था शामिल थी। रोगी की मुख्य शिकायत उसकी गर्दन की मध्यरेखा पर निशान ऊतक में अत्यधिक जकड़न थी, विशेष रूप से मनोरंजक खेल गतिविधि के दौरान, विशेष रूप से गतिशीलता को गंभीर रूप से सीमित करती थी। क्षेत्र में सामान्य और असामान्य दोनों त्वचा होती है जो पुरानी गति के परिणामस्वरूप हाइपरट्रॉफी से गुजरती है।
इस सर्जरी के लिए संकेत अनुबंधों की रिहाई, लैंगर लाइनों (प्राकृतिक त्वचा सिलवटों) के साथ पुन: संरेखण त्वचा के तनाव से राहत, गतिशीलता में वृद्धि, और निशान की अधिक कॉस्मेटिक रूप से मनभावन उपस्थिति बनाने के लिए हैं। 5 इस रोगी के व्यापक सर्जिकल इतिहास को ध्यान में रखते हुए, एक प्रभावी परिणाम के साथ एक छोटी सी प्रक्रिया का पक्ष लिया गया था।
इस सर्जरी के लिए कोई पूर्ण contraindications नहीं हैं। प्रत्येक मामले का मूल्यांकन व्यक्तिगत रूप से सबसे उपयुक्त सर्जिकल हस्तक्षेप (ओं) के लिए मूल्यांकन करने के लिए किया जाता है। इस सर्जरी को करने से पहले, किसी को निम्नलिखित कारकों को ध्यान में रखना चाहिए: धूम्रपान, खराब ग्लाइसेमिक नियंत्रण, वर्तमान स्टेरॉयड का उपयोग, और हाइपरट्रॉफिक स्कारिंग या संवहनी रोग का इतिहास, जो पेरिऑपरेटिव रक्तस्राव और पश्चात उपचार में भूमिका निभा सकता है। 6 इसके अतिरिक्त, रोगी की प्राथमिकताओं, आराम और वसूली की क्षमता, और अनुवर्ती कार्रवाई करने की क्षमता, या अतिरिक्त प्रक्रियाओं से गुजरने की क्षमता पर हस्तक्षेप से पहले विचार किया जाना चाहिए।
रोगी की गर्दन का उपयोग करने के लिए सबसे अच्छा स्थान और ऊतक निर्धारित करने के लिए सर्वेक्षण किया गया था। दाहिने पूर्वकाल गर्दन पर एक छोटा सा क्षेत्र और पूर्वकाल मिडलाइन गर्दन पर एक बड़ा क्षेत्र क्रमशः एक विशिष्ट जेड-प्लास्टी और जेड- और वीवाई-प्लास्टी के लिए सबसे फायदेमंद स्थानों के रूप में तय किया गया था। इन स्थानों को एक बाँझ मार्कर का उपयोग करके चिह्नित किया गया था और सही लैंगर लाइन संरेखण के लिए जांच की गई थी। चिह्नित स्थलों के साथ स्थानीय संवेदनाहारी में घुसपैठ की गई थी। मध्यरेखा साइट पर, केंद्रीय अंग में एक चीरा बनाया गया था, जिसमें दोनों प्लास्टी प्रक्रियाओं के लिए विच्छेदन का विमान चमड़े के नीचे के ऊतकों में था। खून बह रहा है और सर्जिकल क्षेत्र को साफ करने के लिए Cautery और सक्शन का उपयोग किया गया था। मच्छर संदंश ने युक्तियों के स्थानांतरण के लिए एक टेदर बिंदु का पता लगाने के लिए चमड़े के नीचे के ऊतक क्षेत्र को स्पष्ट रूप से विच्छेदन करने में मदद की। फिर शेष लाइनों के साथ चीरों का निर्माण करके वीवाई-प्लास्टी शुरू किया गया था। प्लास्टी के बंद होने में, उचित संरेखण सुनिश्चित करने के लिए युक्तियों को सुरक्षित करने के लिए पहले मोनोफिलामेंट प्रोलीन टांके का उपयोग किया गया था। सरल बाधित टांके का उपयोग तब तनाव से राहत देने वाले टांके और तनाव को संतुलित करने वाले माध्यमिक टांके के प्लेसमेंट के लिए किया गया था। दूसरा प्लास्टी एक त्वचा ग्राफ्टिंग क्षेत्र के भीतर था, जिसमें अनुदैर्ध्य निशान को अनुप्रस्थ दिशा में उन्मुख करने के लिए कोण अधिक अस्पष्ट थे। निशान के साथ चीरा के बाद, संदंश को फिर से चमड़े के नीचे के ऊतकों को स्पष्ट रूप से विच्छेदन करने के लिए उपयोग किया गया था, जिससे घाव को खुला पॉप करने की अनुमति मिलती थी। एक ही बंद करने की तकनीक का उपयोग किया गया था, पहले टिप और फिर तनाव से राहत देने वाले टांके को रखा गया था।
हाइपरट्रॉफिक निशान को कम करने के लिए गैर-सर्जिकल उपचारों के विफल होने के बाद ही सर्जिकल हस्तक्षेप पर विचार किया जाता है। 3 घटना के लगभग एक साल बाद इंतजार करना पसंद किया जाता है, जिससे निशान परिपक्वता के लिए समय मिलता है। 7 निशान के सापेक्ष संवहनी के कारण, रक्तस्राव, खराब ग्राफ्ट लेने और आगे की क्षति की संभावना कम हो जाती है। अनुबंधों का इलाज आम तौर पर तत्काल, चीरा रिलीज के माध्यम से पूरा किया जाना चाहिए। यह एक प्रक्रिया में त्वचा कवर की आवश्यकता को कम करता है, अधिक तत्काल परिणाम प्रदान करता है। एक बार रिलीज को एक पोस्ट-बर्न अनुबंध में प्राप्त किया गया है, त्वचा कवर निर्णयों पर विचार किया जा सकता है। प्रमुख विकल्प स्प्लिट-स्किन ग्राफ्ट और स्किन फ्लैप हैं। पूर्व का उपयोग एक सामान्य नियम के रूप में सभी अनुबंधों के लिए किया जाता है, जिससे दाता साइट को प्राप्तकर्ता साइट से स्वतंत्र रूप से ठीक करने की अनुमति मिलती है। 8 त्वचा फ्लैप का उपयोग अधिक सीमित है, केवल विशिष्ट स्थितियों में उपयोग किया जा रहा है जब खुले जोड़ों या कॉस्मेटिक चिंताओं को संबोधित करने की आवश्यकता होती है। स्थानीय फ्लैप त्वचा जंक्शन के चारों ओर बैंड बनाने के बाद सहायक पोस्ट-ग्राफ्ट परिपक्वता होते हैं, और घाव लैंगर की तनाव रेखाओं का पालन नहीं करता है, जोड़ों की गति की सामान्य सीमा को बाधित करता है। यह स्थिति विशेष रूप से बाल चिकित्सा जलने वाली आबादी में सच है क्योंकि लंबी हड्डियों के विकास को समायोजित करने के लिए बढ़ने के लिए हाइपरट्रॉफिक निशान की अक्षमता के कारण।
इस मामले में उपयोग की जाने वाली दो फ्लैप प्रक्रियाएं, जेड-प्लास्टी और वीवाई-प्लास्टी हैं। जेड-प्लास्टी प्रक्रियाएं एक निशान की लंबाई और अभिविन्यास को बदल देती हैं। विभिन्न प्रकार के जेड-प्लास्टीज़ हैं, जिसमें चुने गए कॉन्फ़िगरेशन को आसपास की त्वचा और निशान ऊतक के साथ फिट करने के लिए तैयार किया गया है। सबसे बुनियादी संस्करण में तीन समान लंबाई के अंग होते हैं जो दो 60 ° त्रिकोणीय फ्लैप बनाते हैं (चित्रा 1)। मध्य अंग निशान की धुरी के साथ स्थित है। यह सैद्धांतिक रूप से अनुबंध को लगभग 75% और 90 डिग्री तक पुनर्विन्यास की लंबाई की अनुमति देता है। 8 अंगों की लंबाई और कोण को समायोजित करके, निशान की बढ़ी हुई लंबाई प्राप्त की जा सकती है। हालांकि, कोण जो बहुत बड़े या बहुत छोटे होते हैं, फ्लैप के लिए आगे की जटिलताएं पैदा करते हैं। 75 डिग्री से बड़े कोण बहुत अधिक त्वचा तनाव का कारण बनते हैं, जबकि 45 डिग्री से कम कोण युक्तियों के लिए समझौता किए गए रक्त प्रवाह के कारण फ्लैप नेक्रोसिस के उच्च जोखिम से जुड़े होते हैं।
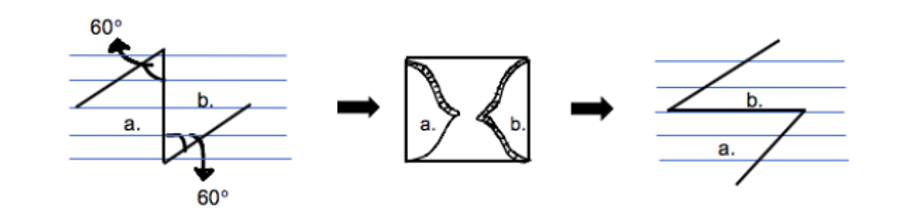
चित्रा 1: Z-Plasty. Z-Plasty प्रक्रिया दो फ्लैप के स्थानांतरण के साथ दिखाया गया है। प्रारंभिक रेखा लैंगर लाइनों के लंबवत है। फ्लैप को विपरीत कोनों में इंकाइज़ और ट्रांसपोज़ करके, निशान 90 डिग्री रोटेशन से गुजरता है, जिससे तनाव कम हो जाता है।
VY-plasty का उपयोग छोटे दोषों को कवर करने और संरचनाओं को लंबा करने के लिए किया जा सकता है (चित्रा 2)। दो प्रक्रियाओं के बीच मुख्य अंतर जटिलता जोखिम और आयामी विचारों के आसपास घूमता है। इस विन्यास में बनाए गए फ्लैप में अपने चमड़े के नीचे पेडिकल को बनाए रखने के कारण संवहनी समझौते का कम जोखिम होता है, जिससे फ्लैप नेक्रोसिस का खतरा कम हो जाता है। 2 इसलिए, परफ्यूजन विचारों के कारण आयामों को सीमित किए बिना, अधिक व्यक्तिगत आकार बनाए जा सकते हैं। मूल आधार, जिसे अग्रणी-किनारे कहा जाता है, त्रिभुज की ऊंचाई का मार्गदर्शन करता है, आमतौर पर इसकी लंबाई का 1.5 से 2 गुना होता है। अभिविन्यास का निर्णय लेते समय, त्रिभुज की नोक को अनुबंध के अनुरूप रखा जाता है, जिसके परिणामस्वरूप अनुबंध के अनुरूप अतिरिक्त ऊतक का स्थानांतरण होता है।
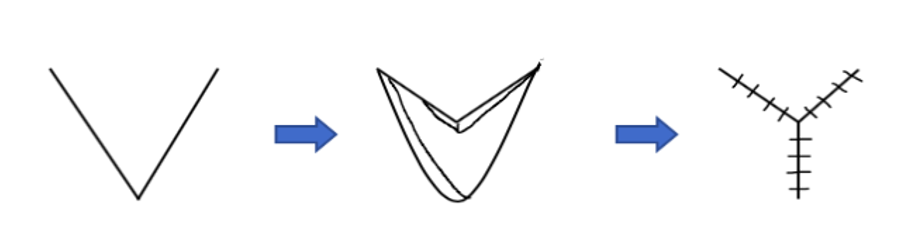
चित्रा 2: VY-Plasty. VY-Plasty बंद यहाँ दर्शाया गया है. यह एक संशोधित फ्लैप है जिसका उपयोग छोटे और मध्यम दोषों के लिए किया जाता है, जो संवहनी आपूर्ति को संरक्षित करता है। एक त्रिकोणीय चीरा बनाया जाता है जो एक दूसरे के लिए पार्श्व पक्षों और निर्मित फ्लैप को टांका लगाने के माध्यम से तनाव को कम करता है।
प्रीपेरेटिव रूप से, सर्जन को निशान का मूल्यांकन करना चाहिए, शिथिलता, मात्रा और अभिविन्यास के लिए त्वचा का आकलन करना चाहिए। ये कारक उपयोग करने के लिए Z-plasty के सबसे उपयुक्त संस्करण और सबसे फायदेमंद स्थान को निर्धारित करते हैं। सर्जन को घाव साइट संक्रमण के जोखिम का भी आकलन करना चाहिए, संभावित रूप से रोगी को रोगनिरोधी एंटीबायोटिक दवाओं पर रखना चाहिए और अत्यधिक रक्तस्राव को रोकने के लिए एंटीकोआगुलंट्स या एंटीप्लेटलेट दवाओं की समाप्ति की सलाह देनी चाहिए। अंत में, योजनाबद्ध चीरा के सावधानीपूर्वक प्रीऑपरेटिव मार्किंग फ्लैप के सही अभिविन्यास और संरेखण को सुनिश्चित करता है। प्रक्रिया के बाद, रोगी ओवर-द-काउंटर दर्द निवारक का उपयोग कर सकते हैं और शायद ही कभी नशीली दर्द से राहत की आवश्यकता होगी। सर्जिकल साइट की नैदानिक परीक्षा एक से दो दिनों के भीतर होनी चाहिए, और टांके को 2 सप्ताह के बाद हटाया जा सकता है।
जेड-प्लास्टी और वीवाई-प्लास्टी प्रक्रियाओं के बाद होने वाली सबसे आम जटिलताओं में फ्लैप नेक्रोसिस, घाव संक्रमण और चमड़े के नीचे के हेमेटोमा का विकास शामिल है। 9 घाव तनाव भी हो सकता है और बनाए गए फ्लैप के स्लॉइंग का कारण बन सकता है। जाल-दरवाजा घटना- जहां एक फ्लैप का केंद्रीय ऊतक आसपास के निशान के नीचे की ओर खींचने के कारण ऊंचा हो जाता है- यह भी एक आम जटिलता है। 9 सावधानीपूर्वक योजना बनाने और सावधानीपूर्वक सर्जिकल तकनीक के साथ, अधिकांश जटिलताओं से बचा जा सकता है। 10 रोगियों को सहायक उपचार की संभावना और आगे की प्रक्रियाओं की आवश्यकता के बारे में सूचित करना महत्वपूर्ण है।
स्टीवन कैंची
# 15 स्केलपेल ब्लेड
विद्युत-कोटि एकक
सक्शन डिवाइस
चिमटा
स्थानीय संवेदनाहारी
4-0 और 5-0 प्रोलीन टांका
लेखकों के पास इस काम के संबंध में खुलासा करने के लिए कोई वित्तीय हित नहीं है।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माने के लिए अपनी सूचित सहमति दी है और उसे पता है कि जानकारी और छवियों को ऑनलाइन प्रकाशित किया जाएगा।
References
- टूज़ोपोलोस पी, ज़रोगोलिडिस पी, मित्राकास ए, एट अल। व्यावसायिक रासायनिक जलन: आपातकालीन विभाग में 2 साल का अनुभव। जे मल्टीडिसिप हेल्थ। 2011;4:349-52. दोई: 10.2147/ JMDH.S25141.
- फिनर्टी सीसी, जेश्के एमजी, ब्रैंस्की एलके, बैरेट जेपी, डिज़ीवुल्स्की पी, हर्नडन डीएन। नश्तर। 2016 अक्टूबर 1; 388 (10052): 1427-1436। दोई: 10.1016/S0140-6736(16)31406-4.
- ट्रेडगेट ईई, नेडेलेक बी, स्कॉट पीजी, घहरी ए हाइपरट्रॉफिक निशान, केलोइड्स और कॉन्ट्रैक्टर्स। चिकित्सा के लिए सेलुलर और आणविक आधार। उत्तरी अमेरिका के सर्जिकल क्लीनिक। 1997;77:701–30. दोई: 10.1016/s0039-6109(05)70576-4.
- गुओ एस, डिपिट्रो एलए। घाव भरने को प्रभावित करने वाले कारक। जे डेंट रेस 2010 मार्च; 89 (3): 219-29। दोई: 10.1177/0022034509359125।
- ब्लोमेन एमसी, वैन डेर वीर डब्ल्यूएम, उलरिच एमएम, वैन ज़ुइजलेन पीपी, नीसेन एफबी, मिडडेलकूप ई। जलता। 2009 जून;35 (4): 463-75. दोई: 10.1016/ j.burns.2008.07.016.
- सलाम जीए, अमीन जेपी। मूल जेड-प्लास्टी। मैं फैम चिकित्सक हूं। 2003 जून 1;67 (11): 2329-2332।
- रोहरिच आरजे, ज़बार आरआई। जेड-प्लास्टी के उपयोग के लिए एक सरलीकृत एल्गोरिथ्म। प्लास्ट रिकॉन्स्टर सर्ग 1999 अप्रैल; 103 (5): 1513-7; प्रश्नोत्तरी 1518.
- गोयल ए, श्रीवास्तव पी. जलने के बाद के निशान और निशान सिकुड़न। इंडियन जे प्लास्ट सर्ग 2010 सितम्बर 43 (खुली): एस 63-71। दोई: 10.4103/0970-0358.70724।
- टुलिंगटन जेई, जेम्मा आर स्कार संशोधन। [अद्यतन 2022 जून 27]। में: स्टेटपेयर्स [इंटरनेट]। ट्रेजर आइलैंड (एफएल): स्टेटपियर्स प्रकाशन; 2022 जनवरी- से उपलब्ध है: https://www.ncbi.nlm.nih.gov/books/NBK542318/.
- वी-वाई एडवांसमेंट फ्लैप का उपयोग करके सर्जिकल मरम्मत: त्वचा विशेषज्ञ में आधिकारिक प्रकाशन, 2012; खंड 20, अंक 3. से उपलब्ध है: https://www.hmpgloballearningnetwork.com/site/thederm/site/cathlab/event/surgical-repair-using-v-y-advancement-flap.
Cite this article
ड्रिस्कोल डीएन, ग्फ्रेर एल, डाबेक आर, बोकार्डी एएम। हाइपरट्रॉफिक रासायनिक जलने के लिए स्थानीय ऊतक पुनर्व्यवस्था: जेड-प्लास्टी और वीवाई-प्लास्टी। जे मेड इनसाइट। 2023;2023(261.2). दोई: 10.24296/ jomi/ 261.2.




